دليل شامل لأمراض العظام لدى الأطفال: الجنف، خلع الورك التطوري، والكسور | خبرة الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
تتضمن أمراض العظام الشائعة لدى الأطفال الجنف (انحناء العمود الفقري)، خلع الورك التطوري (عدم استقرار مفصل الورك)، والكسور (تلف العظم). تتميز هذه الحالات بأعراض مثل عدم تناسق الجسم، طقطقة الورك، أو ألم حاد وتورم. يعتمد العلاج على التشخيص المبكر، ويتراوح بين الدعامات وحمالات الورك والتجبير وصولاً إلى التدخلات الجراحية المتخصصة لضمان النمو السليم.
الخلاصة الطبية: تتضمن أمراض العظام الشائعة لدى الأطفال الجنف (انحناء العمود الفقري)، خلع الورك التطوري (عدم استقرار مفصل الورك)، والكسور (تلف العظم). تتميز هذه الحالات بأعراض مثل عدم تناسق الجسم، طقطقة الورك، أو ألم حاد وتورم. يعتمد العلاج على التشخيص المبكر، ويتراوح بين الدعامات وحمالات الورك والتجبير وصولاً إلى التدخلات الجراحية المتخصصة لضمان النمو السليم.
1. مقدمة شاملة حول أمراض العظام لدى الأطفال: الجنف، خلع الورك التطوري، والكسور
تُعد صحة عظام الأطفال ركيزة أساسية لنموهم السليم وتطورهم الطبيعي، فهي تؤثر بشكل مباشر على قدرتهم على الحركة، اللعب، والاندماج في الأنشطة اليومية. ومع ذلك، قد يواجه الأطفال مجموعة من المشكلات العظمية التي تتطلب اهتمامًا خاصًا وتشخيصًا دقيقًا وعلاجًا فعالًا لضمان مستقبل صحي خالٍ من المضاعفات. من بين أبرز هذه المشكلات التي تشغل بال الآباء والأطباء على حد سواء، نجد الجنف (Scoliosis)، وخلع الورك التطوري (Developmental Dysplasia of the Hip - DDH)، والكسور المختلفة التي قد تصيب عظامهم الهشة. هذه الحالات، وإن كانت متباينة في طبيعتها وأسبابها، إلا أنها تشترك في أهمية التدخل المبكر والخبرة الطبية المتخصصة للتعامل معها.
الجنف، على سبيل المثال، هو انحناء جانبي غير طبيعي للعمود الفقري، والذي قد يظهر في مراحل مختلفة من الطفولة والمراهقة. يمكن أن يكون هذا الانحناء خفيفًا ولا يسبب أي أعراض واضحة، أو قد يتطور ليصبح شديدًا ويؤثر على وظائف الرئة والقلب، بالإضافة إلى التسبب في آلام مزمنة وتشوه جسدي ملحوظ. يصيب الجنف الفتيات أكثر من الأولاد، وتزداد أهمية الكشف المبكر عنه خلال فترات النمو السريع، مثل مرحلة ما قبل البلوغ، حيث يمكن أن يتفاقم الانحناء بسرعة. التشخيص المبكر يفتح الباب أمام خيارات علاجية غير جراحية فعالة، مثل الدعامات، التي يمكن أن تمنع تطور الحالة وتجنب الحاجة إلى الجراحة.
أما خلع الورك التطوري (DDH)، فهو حالة تحدث عندما لا يتشكل مفصل الورك بشكل صحيح، مما يؤدي إلى عدم استقرار رأس عظم الفخذ داخل تجويف الحوض. هذه الحالة قد تكون موجودة منذ الولادة أو تتطور خلال الأشهر الأولى من حياة الطفل. إذا لم يتم تشخيصها وعلاجها مبكرًا، يمكن أن تؤدي إلى مشكلات خطيرة في المشي، ألم مزمن، وتطور مبكر لالتهاب المفاصل في الورك. الأطفال حديثو الولادة، خاصة الإناث، والأطفال الذين ولدوا في وضعية المقعدة، هم الأكثر عرضة للإصابة بخلع الورك التطوري. الفحص السريري الروتيني بالموجات فوق الصوتية في الأسابيع الأولى من العمر يلعب دورًا حاسمًا في الكشف المبكر عن هذه الحالة، مما يتيح البدء بالعلاج التحفظي البسيط، مثل حمالة بافليك، والذي غالبًا ما يكون ناجحًا للغاية.
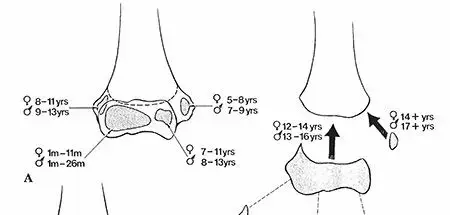
الكسور، من جانبها، هي إصابات شائعة جدًا بين الأطفال بسبب طبيعتهم النشطة وميلهم إلى اللعب والحركة. تختلف كسور الأطفال عن كسور البالغين في عدة جوانب، أبرزها أن عظام الأطفال لا تزال في طور النمو وتحتوي على صفائح النمو (Growth Plates) التي تعتبر مناطق حساسة للغاية. أي إصابة لهذه الصفائح قد تؤثر على نمو العظم في المستقبل. تتراوح الكسور من الشقوق البسيطة إلى الكسور المعقدة التي تتطلب تدخلًا جراحيًا. فهم كيفية التعامل مع كسور الأطفال يتطلب خبرة خاصة لضمان التئام العظم بشكل صحيح ودون التأثير على النمو المستقبلي.
إن أهمية التشخيص المبكر لهذه الحالات لا يمكن المبالغة فيها، فكلما تم اكتشاف المشكلة في وقت أبكر، زادت فرص العلاج الناجح وقلت الحاجة إلى التدخلات الجراحية المعقدة، وتجنب المضاعفات طويلة الأمد. في هذا السياق، يبرز دور الأستاذ الدكتور محمد هطيف كأحد أبرز الخبراء في جراحة عظام الأطفال في صنعاء واليمن، حيث يقدم رعاية طبية متقدمة تعتمد على أحدث البروتوكولات العالمية والخبرة السريرية العميقة في التعامل مع هذه الحالات المعقدة، مما يجعله المرجع الأول للآباء الباحثين عن أفضل رعاية لأطفالهم.
2. التشريح المبسط لفهم المشكلة
لفهم أمراض العظام لدى الأطفال مثل الجنف، خلع الورك التطوري، والكسور، من الضروري أن نلقي نظرة مبسطة على التشريح الأساسي للعظام والمفاصل المعنية. إن جسم الطفل ليس مجرد نسخة مصغرة من جسم البالغ؛ بل يتميز بخصائص تشريحية فريدة تجعل عظامه ومفاصله أكثر مرونة وأكثر عرضة لأنواع معينة من الإصابات والمشكلات التنموية.
بالنسبة للجنف، ينصب التركيز التشريحي على العمود الفقري. يتكون العمود الفقري من سلسلة من العظام تسمى الفقرات، والتي تتراص فوق بعضها البعض لتشكل عمودًا مرنًا وقويًا يدعم الجسم ويحمي الحبل الشوكي. في الحالة الطبيعية، يكون العمود الفقري مستقيمًا عند النظر إليه من الخلف، مع وجود انحناءات طبيعية طفيفة (تقوسات) عند النظر إليه من الجانب (الرقبة، الصدر، وأسفل الظهر) تساعد على امتصاص الصدمات وتوزيع الوزن. في حالة الجنف، يحدث انحناء جانبي غير طبيعي للعمود الفقري، غالبًا ما يكون مصحوبًا بدوران للفقرات، مما يؤدي إلى بروز أحد جانبي الظهر أو الكتفين. هذا الانحناء يمكن أن يؤثر على الأضلاع المرتبطة بالفقرات الصدرية، مسببًا تشوهًا في القفص الصدري قد يؤثر على وظائف الرئة. فهم هذه البنية يساعد على إدراك كيف يمكن للانحناء أن يؤثر على التوازن والوظيفة العامة للجسم.
أما خلع الورك التطوري (DDH)، فيتعلق بمفصل الورك، وهو مفصل كروي حقي يربط عظم الفخذ بالحوض. يتكون هذا المفصل من رأس عظم الفخذ (الجزء الكروي) الذي يستقر داخل تجويف في عظم الحوض يسمى الحُق (الجزء الحقي). في الوضع الطبيعي، يكون الرأس الكروي لعظم الفخذ محكمًا داخل تجويف الحُق، مما يسمح بحركة سلسة ومستقرة للساق. في حالة خلع الورك التطوري، قد يكون الحُق ضحلًا جدًا، أو قد تكون الأربطة المحيطة بالمفصل رخوة جدًا، مما يسمح لرأس عظم الفخذ بالانزلاق جزئيًا (خلع جزئي) أو كليًا (خلع كامل) خارج الحُق. هذه المشكلة التشريحية تمنع المفصل من التطور بشكل طبيعي، وإذا لم يتم تصحيحها، يمكن أن تؤدي إلى تشوه دائم في المفصل وصعوبات في المشي.
بالنسبة للكسور، فإن فهم التشريح يتطلب معرفة عامة بالعظام. عظام الأطفال تختلف عن عظام البالغين بوجود صفائح النمو (Growth Plates) أو الغضاريف المشاشية، وهي مناطق من الغضروف تقع بالقرب من نهايات العظام الطويلة (مثل عظم الفخذ، الساق، الذراع). هذه الصفائح هي المسؤولة عن نمو العظم في الطول. عظام الأطفال أيضًا أكثر مرونة وأقل هشاشة من عظام البالغين، مما يجعلها عرضة لأنواع معينة من الكسور مثل كسور الغصن الأخضر (Greenstick fractures)، حيث ينكسر العظم من جانب واحد فقط بينما يبقى الجانب الآخر سليمًا، مثل غصن الشجرة الطري. كما أن قدرة عظام الأطفال على الالتئام أسرع وأفضل بكثير من عظام البالغين، ولكن أي إصابة لصفائح النمو تتطلب عناية خاصة لتجنب التأثير على النمو المستقبلي للعظم. إن معرفة هذه الفروقات التشريحية الدقيقة هي ما يميز جراحة عظام الأطفال ويتطلب خبرة متخصصة مثل تلك التي يقدمها الأستاذ الدكتور محمد هطيف.
3. الأسباب وعوامل الخطر
تتعدد الأسباب وعوامل الخطر التي قد تؤدي إلى ظهور أمراض العظام لدى الأطفال، وتختلف هذه العوامل باختلاف الحالة المرضية. فهم هذه الأسباب والعوامل يساعد الأطباء على تحديد الأطفال الأكثر عرضة للإصابة، ويسهم في وضع استراتيجيات للوقاية والتشخيص المبكر.
أسباب وعوامل خطر الجنف:
الجنف في معظم الحالات (حوالي 80-85%) يكون مجهول السبب (Idiopathic Scoliosis)، مما يعني أنه لا يوجد سبب واضح ومحدد لظهوره. ومع ذلك، هناك عوامل خطر تزيد من احتمالية حدوثه أو تفاقمه:
*
العوامل الوراثية:
يلاحظ وجود تاريخ عائلي للجنف في بعض الحالات، مما يشير إلى وجود استعداد وراثي. إذا كان أحد الوالدين أو الأشقاء مصابًا بالجنف، تزداد احتمالية إصابة الطفل.
*
الجنس:
الفتيات أكثر عرضة للإصابة بالجنف من الأولاد، وخاصة الجنف الذي يتطلب علاجًا أو يزداد سوءًا.
*
العمر:
يظهر الجنف مجهول السبب غالبًا خلال فترة النمو السريع، خاصة في مرحلة المراهقة (بين 10 و15 عامًا).
*
العيوب الخلقية:
في بعض الحالات، يكون الجنف ناتجًا عن تشوهات في الفقرات منذ الولادة (Congenital Scoliosis)، مثل عدم تكون فقرة بشكل كامل أو التحام فقرتين معًا.
*
الأمراض العصبية العضلية:
حالات مثل الشلل الدماغي، ضمور العضلات، السنسنة المشقوقة، أو شلل الأطفال يمكن أن تسبب ضعفًا في عضلات الظهر وعدم توازن، مما يؤدي إلى الجنف (Neuromuscular Scoliosis).
*
متلازمات معينة:
بعض المتلازمات الوراثية مثل متلازمة مارفان (Marfan Syndrome) أو متلازمة إهلرز-دانلوس (Ehlers-Danlos Syndrome) يمكن أن تزيد من خطر الإصابة بالجنف بسبب تأثيرها على النسيج الضام.
أسباب وعوامل خطر خلع الورك التطوري (DDH):
تتداخل عدة عوامل في تطور خلع الورك التطوري، وهي غالبًا ما تكون مزيجًا من العوامل الوراثية والبيئية:
*
الجنس:
الإناث أكثر عرضة للإصابة بـ DDH بحوالي 4-5 مرات أكثر من الذكور.
*
الولادة المقعدية:
الأطفال الذين يولدون في وضعية المقعدة (Breach Presentation) يكونون أكثر عرضة للإصابة بـ DDH بسبب الضغط غير الطبيعي على مفصل الورك داخل الرحم.
*
التاريخ العائلي:
وجود تاريخ عائلي لـ DDH يزيد بشكل كبير من خطر إصابة الطفل.
*
الولادة الأولى:
الأطفال البكر أكثر عرضة للإصابة، ربما بسبب ضيق المساحة في الرحم.
*
قلة السائل الأمنيوسي:
انخفاض كمية السائل الأمنيوسي (Oligohydramnios) يمكن أن يحد من حركة الجنين ويزيد الضغط على الوركين.
*
التفاف الطفل بإحكام:
بعض ممارسات لف الأطفال (Swaddling) التي تقيد حركة الوركين وتجبرهما على البقاء في وضعية مستقيمة يمكن أن تساهم في تفاقم DDH أو ظهوره.
*
مشاكل أخرى في القدم:
وجود تشوهات خلقية أخرى مثل القدم الحنفاء (Clubfoot) أو تيبس الرقبة (Torticollis) قد يزيد من خطر DDH.
أسباب وعوامل خطر الكسور لدى الأطفال:
تحدث الكسور عندما تتعرض العظم لقوة تفوق قدرتها على التحمل. تختلف أسباب الكسور في الأطفال عن البالغين بسبب طبيعة عظامهم وسلوكهم:
*
السقوط:
السبب الأكثر شيوعًا للكسور لدى الأطفال، سواء من ارتفاعات بسيطة أثناء اللعب أو من الدراجات أو أثناء ممارسة الرياضة.
*
الإصابات الرياضية:
الأطفال المشاركون في الأنشطة الرياضية معرضون بشكل خاص للكسور، خاصة في الأطراف العلوية والسفلية.
*
حوادث السيارات:
يمكن أن تسبب كسورًا خطيرة ومتعددة.
*
إصابات سوء المعاملة (Child Abuse):
للأسف، قد تكون بعض الكسور، خاصة المتعددة أو التي لا تتناسب مع آلية الإصابة المذكورة، علامة على سوء المعاملة.
*
أمراض العظام الكامنة:
بعض الحالات الطبية تضعف العظام وتجعلها أكثر عرضة للكسور، مثل:
*
نقص فيتامين د أو الكالسيوم:
يؤدي إلى ضعف العظام (الكساح).
*
التهاب العظم الناقص (Osteogenesis Imperfecta):
مرض وراثي نادر يجعل العظام هشة للغاية.
*
الأورام العظمية:
يمكن أن تضعف العظم وتزيد من خطر الكسر.
*
التهابات العظام:
قد تؤدي إلى تدمير بنية العظم.
*
ضعف العظام الوراثي:
بعض المتلازمات الوراثية تؤثر على كثافة العظام.
إن فهم هذه العوامل المتنوعة يسمح للأستاذ الدكتور محمد هطيف وفريقه بتقديم رعاية شاملة تبدأ من التقييم الدقيق للمخاطر وصولاً إلى خطة علاجية مخصصة لكل طفل.
| عوامل الخطر القابلة للتعديل | عوامل الخطر غير القابلة للتعديل |
|---|---|
| خلع الورك التطوري: | الجنف: |
| - طريقة لف الطفل (Swaddling) التي تقيد حركة الوركين. | - التاريخ العائلي (الاستعداد الوراثي). |
| - وضعيات نوم أو حمل الطفل التي تضغط على الوركين. | - الجنس (الفتيات أكثر عرضة). |
| الكسور: | - العمر (فترات النمو السريع). |
| - عدم توفير بيئة آمنة للعب الأطفال. | - العيوب الخلقية في العمود الفقري. |
| - نقص التغذية (نقص فيتامين د والكالسيوم). | - الأمراض العصبية العضلية (الشلل الدماغي، ضمور العضلات). |
| - عدم استخدام معدات الحماية المناسبة أثناء الرياضة. | - المتلازمات الوراثية (مارفان، إهلرز-دانلوس). |
| - عدم الإشراف الكافي على الأطفال أثناء الأنشطة الخطرة. | خلع الورك التطوري: |
| - الجنس (الإناث أكثر عرضة). | |
| - الولادة المقعدية. | |
| - التاريخ العائلي. | |
| - الولادة الأولى. | |
| - قلة السائل الأمنيوسي. | |
| الكسور: | |
| - أمراض العظام الوراثية (التهاب العظم الناقص). | |
| - بعض الأمراض المزمنة التي تؤثر على كثافة العظام. |
4. الأعراض والعلامات التحذيرية
إن القدرة على التعرف على الأعراض والعلامات التحذيرية المبكرة لأمراض العظام لدى الأطفال أمر بالغ الأهمية للتدخل السريع وضمان أفضل النتائج العلاجية. غالبًا ما يكون الأطفال غير قادرين على التعبير بوضوح عن الألم أو الانزعاج، مما يجعل ملاحظة الآباء والمربين لهذه العلامات أمرًا حيويًا.
أعراض وعلامات الجنف:
قد يكون الجنف خفيًا في مراحله المبكرة، ولكن مع تطور الانحناء، تظهر علامات يمكن ملاحظتها بسهولة في الحياة اليومية:
*
عدم تناسق الكتفين:
قد يبدو أحد الكتفين أعلى من الآخر بشكل ملحوظ. يمكن ملاحظة ذلك عندما يقف الطفل مستقيمًا.
*
بروز أحد لوحي الكتف:
يظهر لوح كتف واحد بارزًا أكثر من الآخر، خاصة عند الانحناء إلى الأمام.
*
عدم تناسق الخصر:
قد يبدو أحد جانبي الخصر أكثر بروزًا أو أن الورك يميل إلى جانب واحد.
*
ميل الرأس إلى جانب واحد:
في بعض الحالات الشديدة، قد يميل الرأس بشكل غير متوازن فوق الحوض.
*
عدم تناسق طول الساقين الظاهري:
على الرغم من أن الجنف لا يؤثر مباشرة على طول الساقين، إلا أن انحناء العمود الفقري يمكن أن يجعل إحدى الساقين تبدو أقصر من الأخرى عند الوقوف.
*
بروز أحد جانبي القفص الصدري:
عند الانحناء إلى الأمام (اختبار آدم)، قد يظهر أحد جانبي الظهر أو القفص الصدري أعلى من الآخر بسبب دوران الفقرات.
*
آلام الظهر:
على الرغم من أنها ليست شائعة في الجنف الخفيف، إلا أن الجنف الشديد قد يسبب آلامًا في الظهر، خاصة بعد فترات طويلة من الوقوف أو الجلوس.
*
صعوبة في التنفس:
في حالات الجنف الشديد جدًا، حيث يؤثر الانحناء على القفص الصدري، قد يواجه الطفل صعوبة في التنفس أو ضيقًا في الصدر.
*
الملابس لا تتناسب بشكل جيد:
قد يلاحظ الآباء أن ملابس الطفل لا تستقر بشكل متساوٍ على الجسم، أو أن أحد أطراف القميص يبدو أطول من الآخر.
أعراض وعلامات خلع الورك التطوري (DDH):
تختلف الأعراض حسب عمر الطفل وشدة الخلع. في حديثي الولادة والرضع، قد تكون العلامات دقيقة:
*
صوت طقطقة أو فرقعة في الورك:
قد يلاحظ الوالدان أو الطبيب صوت طقطقة عند تحريك ورك الطفل أثناء تغيير الحفاضات أو الفحص.
*
عدم تناسق في ثنايا الجلد في الفخذين أو الأرداف:
قد تبدو الثنايا الجلدية على أحد الفخذين أعمق أو أكثر عددًا من الفخذ الآخر.
*
تقييد حركة الورك:
قد يجد الوالدان صعوبة في فتح ساقي الطفل بالكامل (إبعاد الفخذين) عند تغيير الحفاضات، خاصة في الجانب المصاب.
*
اختلاف في طول الساقين:
قد تبدو إحدى الساقين أقصر من الأخرى. يمكن ملاحظة ذلك عند ثني ركبتي الطفل وهو مستلقٍ على ظهره، حيث تبدو ركبة واحدة أعلى من الأخرى.
*
العرج أو المشي غير الطبيعي:
عند الأطفال الأكبر سنًا الذين بدأوا المشي، قد يلاحظ الوالدان عرجًا أو مشية غير مستقرة، أو أن الطفل يمشي على أطراف أصابعه في الجانب المصاب.
*
تأخر في مراحل التطور الحركي:
قد يتأخر الطفل في الجلوس، الزحف، أو المشي.
*
ميل الجذع عند المشي:
قد يميل الطفل بجذعه إلى جانب واحد عند المشي لتعويض عدم استقرار الورك.
أعراض وعلامات الكسور لدى الأطفال:
تكون أعراض الكسور غالبًا واضحة ومباشرة بعد الإصابة:
*
ألم شديد ومفاجئ:
يشعر الطفل بألم حاد في منطقة الإصابة، يزداد سوءًا عند محاولة تحريك الجزء المصاب.
*
تورم وكدمات:
تظهر المنطقة المصابة متورمة وقد تتغير لونها إلى الأزرق أو الأرجواني بسبب النزيف الداخلي.
*
تشوه واضح:
قد يبدو العظم مائلًا أو ملتويًا أو في وضع غير طبيعي.
*
عدم القدرة على تحريك الجزء المصاب:
يجد الطفل صعوبة بالغة أو يستحيل عليه تحريك الذراع أو الساق المكسورة.
*
صوت طقطقة أو احتكاك:
قد يسمع الوالدان أو الطفل صوت طقطقة أو احتكاك عند وقوع الإصابة أو عند محاولة تحريك العظم المكسور.
*
حساسية للمس:
تكون المنطقة المصابة مؤلمة جدًا عند لمسها.
*
البكاء المستمر وعدم الارتياح:
خاصة عند الرضع والأطفال الصغار الذين لا يستطيعون التعبير عن الألم، قد يكون البكاء المستمر ورفض استخدام طرف معين علامة على الكسر.
*
العرج أو رفض وضع الوزن:
إذا كانت الإصابة في الساق أو القدم، قد يرفض الطفل المشي أو وضع أي وزن على الطرف المصاب.
في حال ملاحظة أي من هذه الأعراض، من الضروري استشارة طبيب متخصص في جراحة عظام الأطفال فورًا. إن الأستاذ الدكتور محمد هطيف يؤكد دائمًا على أن سرعة الاستجابة للعلامات التحذيرية هي المفتاح لضمان أفضل النتائج العلاجية وتجنب المضاعفات طويلة الأمد التي قد تؤثر على جودة حياة الطفل.
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لأمراض العظام لدى الأطفال على مزيج من الفحص السريري الشامل، التاريخ المرضي المفصل، واستخدام تقنيات التصوير المتقدمة. هذه الخطوات ضرورية لتحديد طبيعة المشكلة، شدتها، ووضع خطة علاجية فعالة. الأستاذ الدكتور محمد هطيف يتبع نهجًا دقيقًا ومنهجيًا لضمان تشخيص لا لبس فيه لكل حالة.
تشخيص الجنف:
*
التاريخ المرضي والفحص السريري:
يبدأ التشخيص بسؤال الوالدين عن أي تاريخ عائلي للجنف، ومتى لاحظوا الانحناء لأول مرة. يقوم الطبيب بفحص شامل للعمود الفقري والظهر، ويبحث عن علامات عدم التناسق في الكتفين، الوركين، ولوحي الكتف. يُجرى "اختبار آدم للانحناء الأمامي" (Adam's Forward Bend Test)، حيث يُطلب من الطفل الانحناء إلى الأمام من الخصر مع ضم راحتي اليدين، مما يبرز أي بروز في أحد جانبي الظهر (حدبة ضلع) بسبب دوران الفقرات.
*
الأشعة السينية (X-rays):
هي الأداة التشخيصية الرئيسية للجنف. تُظهر الأشعة السينية العمود الفقري بالكامل وتسمح للطبيب بقياس زاوية الانحناء (زاوية كوب - Cobb Angle)، وهي المعيار الذهبي لتقييم شدة الجنف. تُجرى الأشعة السينية عادةً من الأمام والخلف ومن الجانب، وأحيانًا في وضعيات مختلفة لتقييم مرونة الانحناء.
*
التصوير بالرنين المغناطيسي (MRI):
قد يُطلب التصوير بالرنين المغناطيسي في حالات معينة، خاصة إذا كان هناك جنف غير نمطي (مثل الانحناءات الحادة جدًا، أو الجنف الذي يظهر في سن مبكرة جدًا، أو إذا كان هناك ألم شديد أو أعراض عصبية)، وذلك لاستبعاد وجود تشوهات داخل الحبل الشوكي أو الدماغ قد تكون سببًا للجنف.
*
التصوير المقطعي المحوسب (CT Scan):
نادرًا ما يستخدم في التشخيص الروتيني للجنف، ولكنه قد يكون مفيدًا في التخطيط الجراحي لتقييم التشوهات العظمية المعقدة بشكل ثلاثي الأبعاد.
تشخيص خلع الورك التطوري (DDH):
*
الفحص السريري لحديثي الولادة والرضع:
يُعد الفحص السريري الروتيني لجميع حديثي الولادة والرضع أمرًا بالغ الأهمية. يقوم الطبيب بإجراء مناورات خاصة مثل "اختبار أورتولاني" (Ortolani Test) و"اختبار بارلو" (Barlow Test) لتقييم استقرار مفصل الورك. يبحث الطبيب أيضًا عن عدم تناسق في ثنايا الجلد، وتقييد في حركة إبعاد الفخذين، واختلاف في طول الساقين.
*
الموجات فوق الصوتية (Ultrasound):
هي الأداة التشخيصية المفضلة لـ DDH في الرضع حتى عمر 4-6 أشهر، حيث أن عظام الورك لا ت
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك