إصابات الكوع والساعد عند الأطفال: دليل شامل للآباء في اليمن مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
تُعد إصابات الكوع والساعد عند الأطفال كسورًا أو خلعًا شائعة غالبًا ما تنتج عن السقوط، وتظهر بألم حاد، تورم، وتشوه واضح. يتضمن العلاج عادةً التجبير أو التدخل الجراحي لإعادة العظام لمكانها، مما يضمن تعافيًا كاملاً ووظيفة طبيعية للطرف المصاب.
الخلاصة الطبية: تُعد إصابات الكوع والساعد عند الأطفال كسورًا أو خلعًا شائعة غالبًا ما تنتج عن السقوط، وتظهر بألم حاد، تورم، وتشوه واضح. يتضمن العلاج عادةً التجبير أو التدخل الجراحي لإعادة العظام لمكانها، مما يضمن تعافيًا كاملاً ووظيفة طبيعية للطرف المصاب.
1. مقدمة شاملة حول إصابات الكوع والساعد عند الأطفال
تُعد إصابات الكوع والساعد عند الأطفال من الحالات الشائعة التي تثير قلقاً بالغاً لدى الآباء والأمهات، نظراً لحساسية هذه المنطقة وأهميتها في حركة الطفل ونموه الطبيعي. إن الكوع والساعد يمثلان مفصلاً معقداً وبنية عظمية دقيقة، حيث يتعرضان بشكل متكرر للصدمات والسقوط أثناء اللعب والأنشطة اليومية للأطفال، مما يجعلهما عرضة للكسور والخلوع والإصابات المختلفة. هذه الإصابات قد تتراوح في شدتها من الكدمات البسيطة إلى الكسور المعقدة التي تتطلب تدخلاً طبياً عاجلاً ودقيقاً. فهم طبيعة هذه الإصابات وكيفية التعامل معها بشكل صحيح هو أمر حيوي لضمان تعافي الطفل بشكل كامل وتجنب أي مضاعفات طويلة الأمد قد تؤثر على نموه ووظيفته الحركية.
تؤثر هذه الإصابات على الأطفال من جميع الفئات العمرية، ولكنها تزداد شيوعاً في سنوات الطفولة المبكرة والمراهقة، حيث يكون الأطفال أكثر نشاطاً وحركة، وتكون عظامهم لا تزال في طور النمو، مما يجعلها أكثر مرونة ولكنها أيضاً أكثر عرضة للكسور في نقاط معينة. على سبيل المثال، كسور فوق اللقمة في الكوع هي الأكثر شيوعاً بين الأطفال الصغار، بينما قد تكون كسور الساعد أكثر شيوعاً في الفئات العمرية الأكبر. إن التشخيص المبكر والدقيق لهذه الإصابات يلعب دوراً محورياً في تحديد خطة العلاج الأنسب، سواء كان ذلك علاجاً تحفظياً بالتجبير أو تدخلاً جراحياً. يؤكد الأستاذ الدكتور محمد هطيف، الخبير الأول في جراحة عظام الأطفال في صنعاء، على أن أي تأخير في التشخيص أو العلاج قد يؤدي إلى نتائج غير مرغوبة، مثل تشوهات دائمة، أو ضعف في وظيفة المفصل، أو حتى مشاكل في نمو العظام مستقبلاً. لذلك، فإن الوعي بأهمية هذه الإصابات وضرورة التوجه الفوري للطبيب عند الاشتباه بها هو الخطوة الأولى نحو الحفاظ على صحة أطفالنا وسلامتهم. هذا الدليل الشامل يهدف إلى تزويد الآباء بالمعلومات الضرورية حول إصابات الكوع والساعد، بدءاً من فهم التشريح البسيط وصولاً إلى خيارات العلاج والتعافي، لتمكينهم من اتخاذ القرارات المستنيرة بشأن رعاية أطفالهم.
2. التشريح المبسط لفهم المشكلة
لفهم طبيعة إصابات الكوع والساعد عند الأطفال، من الضروري أن نلقي نظرة مبسطة على التشريح الأساسي لهذه المنطقة الحيوية من جسم الطفل. يتكون مفصل الكوع من التقاء ثلاث عظام رئيسية: عظم العضد (Humerus) الذي يمتد من الكتف إلى الكوع، وعظمي الساعد وهما الزند (Ulna) والكعبرة (Radius) اللذان يمتدان من الكوع إلى الرسغ. هذه العظام تتفاعل مع بعضها البعض لتشكل مفصلاً معقداً يسمح بحركات الثني والمد والدوران التي لا غنى عنها في الأنشطة اليومية.
عظم العضد في منطقة الكوع ينتهي ببروزين يسميان اللقمتين (Epicondyles)، وهما نقاط مهمة لالتصاق الأربطة والعضلات. الجزء السفلي من عظم العضد، المعروف باللقمة العضدية (Humeral Condyle)، هو الأكثر عرضة للكسور عند الأطفال، خاصة الكسر فوق اللقمة (Supracondylar fracture) الذي يعتبر من أخطر كسور الكوع بسبب قربه من الأوعية الدموية والأعصاب الرئيسية. أما عظمي الساعد، الزند والكعبرة، فيمتدان بالتوازي من الكوع إلى الرسغ. الزند هو العظم الأكبر في الساعد ويشكل الجزء الرئيسي من مفصل الكوع مع عظم العضد، بينما الكعبرة هي العظم الأصغر وتلعب دوراً حاسماً في حركة دوران الساعد (Pronation and Supination) التي تسمح للطفل بقلب يده.
ترتبط هذه العظام ببعضها البعض بواسطة شبكة معقدة من الأربطة القوية التي توفر الاستقرار للمفصل وتمنع الحركة المفرطة أو غير الطبيعية. كما تحيط بالمفصل مجموعة من العضلات والأوتار التي تسمح بحركات الثني والمد والدوران. بالإضافة إلى ذلك، تمر عبر منطقة الكوع والساعد أوعية دموية رئيسية (مثل الشريان العضدي) وأعصاب مهمة (مثل العصب الزندي، العصب الكعبري، والعصب المتوسط) التي تغذي وتتحكم في حركة وإحساس اليد والأصابع. إن أي إصابة في هذه المنطقة، خاصة الكسور أو الخلوع، قد تؤثر ليس فقط على العظام والأربطة، بل قد تسبب أيضاً ضرراً لهذه الأوعية الدموية والأعصاب، مما يستدعي تقييماً طبياً عاجلاً. فهم هذا التشريح المبسط يساعد الآباء على تقدير مدى حساسية هذه المنطقة وضرورة التعامل مع أي إصابة فيها بجدية بالغة، والبحث عن استشارة طبية متخصصة فوراً لضمان سلامة أطفالهم.
3. الأسباب وعوامل الخطر
تتعدد الأسباب وعوامل الخطر التي تؤدي إلى إصابات الكوع والساعد عند الأطفال، وتتراوح هذه الأسباب من الحوادث المنزلية البسيطة إلى الإصابات الرياضية الأكثر تعقيداً. إن فهم هذه العوامل يساعد الآباء على اتخاذ الإجراءات الوقائية اللازمة لتقليل فرص تعرض أطفالهم لمثل هذه الإصابات المؤلمة. السبب الأكثر شيوعاً لهذه الإصابات هو السقوط، حيث يميل الأطفال بطبيعتهم إلى الاستكشاف واللعب، مما يعرضهم للسقوط المتكرر. قد يسقط الطفل على يده الممدودة (FOOSH injury)، وهي آلية شائعة تؤدي إلى كسور في الكعبرة أو الزند أو حتى كسور فوق اللقمة في الكوع. السقوط من ارتفاعات بسيطة مثل السرير أو الأريكة، أو أثناء اللعب في الحدائق، أو على الدرج، كلها سيناريوهات متكررة.
بالإضافة إلى السقوط، تلعب الأنشطة الرياضية دوراً كبيراً في زيادة خطر الإصابة، خاصة في الرياضات التي تتضمن الاحتكاك الجسدي أو الحركات المتكررة أو السقوط المحتمل مثل كرة القدم، كرة السلة، الجمباز، ركوب الدراجات، والتزلج. قد تحدث الإصابات أيضاً نتيجة للصدمات المباشرة على الكوع أو الساعد، مثل الاصطدام بجسم صلب أو التعرض لحادث سيارة. في بعض الحالات، قد تكون الإصابات ناتجة عن سحب ذراع الطفل بقوة، وهو ما يعرف بـ "خلع رأس الكعبرة" أو "كوع المربية" (Nursemaid's Elbow)، وهي حالة شائعة لدى الأطفال الصغار جداً.
هناك أيضاً عوامل خطر كامنة قد تزيد من قابلية الطفل للإصابة. على سبيل المثال، بعض الحالات الطبية التي تؤثر على كثافة العظام أو مرونتها، مثل نقص فيتامين د أو بعض الاضطرابات الوراثية، قد تجعل العظام أكثر هشاشة وعرضة للكسور حتى مع صدمات بسيطة. كما أن سوء التغذية الذي يؤثر على نمو العظام يمكن أن يكون عاملاً مساهماً. العمر هو عامل خطر مهم أيضاً؛ فالأطفال الصغار (أقل من 7 سنوات) أكثر عرضة لكسور معينة مثل كسر فوق اللقمة وخلع رأس الكعبرة بسبب خصائص نمو عظامهم وأربطتهم. بينما الأطفال الأكبر سناً والمراهقون قد يتعرضون لكسور الإجهاد أو كسور الصفائح النمائية (Growth Plate fractures) التي قد تؤثر على نمو العظم مستقبلاً إذا لم تُعالج بشكل صحيح. إن الوعي بهذه العوامل يساعد الآباء على اتخاذ تدابير وقائية، مثل الإشراف الجيد على الأطفال أثناء اللعب، وتوفير بيئة آمنة في المنزل، وتشجيع التغذية السليمة، وتوفير معدات الحماية المناسبة أثناء ممارسة الرياضة.
| عوامل الخطر القابلة للتعديل | عوامل الخطر غير القابلة للتعديل |
|---|---|
| البيئة المنزلية غير الآمنة: وجود أسطح زلقة، عدم وجود حواجز على الدرج، أثاث غير مستقر. | العمر: الأطفال الصغار (أقل من 7 سنوات) أكثر عرضة لخلع رأس الكعبرة وكسور فوق اللقمة. |
| الإشراف غير الكافي: ترك الأطفال دون مراقبة أثناء اللعب أو في الأماكن الخطرة. | الجنس: بعض الدراسات تشير إلى أن الأولاد قد يكونون أكثر عرضة للإصابات بسبب طبيعة الأنشطة التي يمارسونها. |
| ممارسة الرياضات الخطرة دون حماية: عدم استخدام الخوذات أو واقيات الكوع والركبة في رياضات مثل ركوب الدراجات أو التزلج. | التركيب التشريحي: الاختلافات الفردية في بنية العظام والمفاصل. |
| سوء التغذية: نقص فيتامين د والكالسيوم يؤثر على قوة العظام. | الحالات الوراثية: بعض الأمراض الوراثية التي تؤثر على كثافة العظام أو مرونة الأربطة. |
| السلوكيات الخطرة: تسلق الأماكن المرتفعة، القفز من أماكن غير آمنة، اللعب بعنف. | مرحلة نمو العظام: الصفائح النمائية (Growth Plates) في عظام الأطفال تكون أضعف من بقية العظم وأكثر عرضة للكسور. |
| عدم توفير معدات السلامة: عدم استخدام مقاعد السيارة المناسبة للأطفال أو عربات الأطفال الآمنة. | التاريخ المرضي السابق: الأطفال الذين تعرضوا لإصابات سابقة قد يكونون أكثر عرضة للإصابة مرة أخرى. |
4. الأعراض والعلامات التحذيرية
عندما يتعرض الطفل لإصابة في الكوع أو الساعد، تظهر مجموعة من الأعراض والعلامات التحذيرية التي يجب على الآباء الانتباه إليها جيداً، حيث أن التعرف المبكر على هذه العلامات يمكن أن يحدث فرقاً كبيراً في سرعة التشخيص والعلاج وبالتالي في نتائج التعافي. الألم هو العرض الأول والأكثر وضوحاً، وعادة ما يكون حاداً ومفاجئاً بعد وقوع الحادث مباشرة. قد يصف الطفل الألم بكلمات بسيطة مثل "يؤلمني" أو "لا أستطيع تحريك يدي"، وقد يزداد الألم سوءاً عند محاولة تحريك الذراع أو لمس المنطقة المصابة. في الأطفال الأصغر سناً الذين لا يستطيعون التعبير عن الألم لفظياً، قد يظهر الألم على شكل بكاء مستمر، أو رفض استخدام الذراع المصابة، أو حماية الذراع بوضعها في وضعية معينة قريبة من الجسم.
بالإضافة إلى الألم، يعتبر التورم من العلامات الشائعة جداً. تبدأ المنطقة المحيطة بالكوع أو الساعد بالانتفاخ تدريجياً بعد الإصابة، وقد يكون هذا التورم خفيفاً في البداية ثم يزداد مع مرور الوقت. يصاحب التورم غالباً كدمات أو تغير في لون الجلد، حيث قد تظهر بقع زرقاء أو بنفسجية نتيجة لتجمع الدم تحت الجلد. هذه الكدمات قد لا تظهر فوراً، بل قد تستغرق بضع ساعات أو حتى يوماً كاملاً لتصبح واضحة. من العلامات التحذيرية الخطيرة التي تستدعي تدخلاً طبياً عاجلاً هو التشوه الواضح في شكل الذراع أو الكوع. قد يبدو الكوع أو الساعد ملتوياً أو منحنياً بطريقة غير طبيعية، أو قد تظهر نتوءات أو انخفاضات غير معتادة. هذا التشوه يشير عادة إلى وجود كسر أو خلع كبير.
صعوبة أو عدم القدرة على تحريك الذراع أو الكوع هي أيضاً علامة مهمة. قد يجد الطفل صعوبة في ثني أو مد الكوع، أو في تدوير الساعد، أو حتى في رفع الذراع. في بعض الحالات، قد يكون هناك فقدان كامل للوظيفة، حيث لا يستطيع الطفل تحريك الذراع على الإطلاق. يجب الانتباه أيضاً إلى أي علامات تدل على إصابة الأعصاب أو الأوعية الدموية، مثل خدر أو تنميل في اليد أو الأصابع، أو ضعف في الإحساس، أو برودة في اليد، أو تغير في لون الأصابع (شحوب أو ازرقاق). هذه العلامات تشير إلى حالة طارئة تتطلب عناية طبية فورية لتجنب تلف دائم. في حالة خلع رأس الكعبرة (كوع المربية)، قد لا يكون هناك تورم أو تشوه واضح، ولكن الطفل يرفض استخدام ذراعه ويحافظ عليها في وضعية معينة (مثنية قليلاً ومقربة من الجسم)، ويشعر بألم عند محاولة تحريكها. في جميع هذه الحالات، يجب على الآباء عدم محاولة تعديل الذراع أو سحبها، بل يجب تثبيت الذراع المصابة قدر الإمكان والتوجه فوراً إلى أقرب مرفق طبي لتقييم الحالة من قبل متخصص.
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لإصابات الكوع والساعد عند الأطفال على مجموعة من الخطوات المنهجية التي تبدأ بالفحص السريري وتنتهي بالتصوير الطبي المتقدم، وذلك لضمان تحديد نوع الإصابة وشدتها بدقة ووضع خطة العلاج الأمثل. الخطوة الأولى في عملية التشخيص هي أخذ التاريخ المرضي المفصل من الوالدين أو من الطفل نفسه إذا كان قادراً على التعبير. يسأل الطبيب عن كيفية حدوث الإصابة، آلية السقوط أو الصدمة، الوقت الذي مضى على الإصابة، الأعراض التي يشعر بها الطفل، وأي محاولات للعلاج تم القيام بها في المنزل. هذه المعلومات الأولية حاسمة في توجيه الطبيب نحو التشخيص المحتمل.
بعد ذلك، يقوم الطبيب بإجراء فحص سريري شامل للذراع المصابة. يتضمن هذا الفحص ملاحظة أي تشوهات واضحة، تورم، كدمات، أو تغير في لون الجلد. يقوم الطبيب بلمس المنطقة المصابة بلطف لتحديد مكان الألم بدقة وتقييم مدى حساسية المنطقة. كما يتم تقييم نطاق حركة الكوع والساعد والرسغ، مع ملاحظة أي قيود في الحركة أو ألم عند محاولة تحريك المفصل. الأهم من ذلك، يقوم الطبيب بتقييم الحالة العصبية الوعائية للطرف المصاب، وذلك بفحص النبض في الرسغ، وتقييم الإحساس في اليد والأصابع، وملاحظة لون ودرجة حرارة الجلد للتأكد من عدم وجود أي ضغط على الأوعية الدموية أو الأعصاب. يؤكد الأستاذ الدكتور محمد هطيف على أن هذا الفحص الدقيق هو حجر الزاوية في الكشف عن المضاعفات المحتملة التي قد لا تظهر في الصور الشعاعية وحدها.
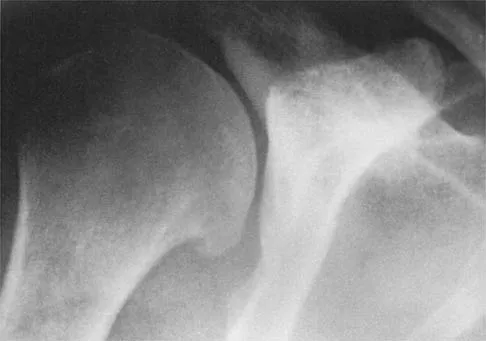
تعتبر الأشعة السينية (X-rays) هي الأداة التشخيصية الأكثر شيوعاً والأولى التي يتم اللجوء إليها لتأكيد وجود كسر أو خلع. يتم التقاط صور شعاعية للكوع والساعد من زوايا مختلفة (عادةً الأمامية والخلفية والجانبية) لتحديد موقع الكسر، نوعه، ومدى إزاحة العظام. في بعض الحالات، قد تكون هناك حاجة لأشعة سينية للذراع الأخرى السليمة للمقارنة، خاصة في الأطفال الصغار حيث قد تكون الصفائح النمائية (Growth Plates) غير مكتملة التكلس وقد يصعب تمييزها عن الكسور. في حال كانت الأشعة السينية غير كافية أو إذا كان هناك اشتباه في إصابات الأنسجة الرخوة (مثل الأربطة أو الأوتار) أو إذا كانت هناك حاجة لتقييم أكثر تفصيلاً للكسور المعقدة، قد يطلب الطبيب إجراء فحوصات تصويرية إضافية مثل التصوير المقطعي المحوسب (CT scan) الذي يوفر صوراً ثلاثية الأبعاد للعظام، أو التصوير بالرنين المغناطيسي (MRI) الذي يعطي تفاصيل دقيقة عن الأنسجة الرخوة والأوعية الدموية والأعصاب. هذه الطرق التشخيصية المتكاملة تضمن تحديد الإصابة بدقة ووضع خطة علاجية مخصصة لكل طفل.
6. خيارات العلاج الشاملة
تتنوع خيارات علاج إصابات الكوع والساعد عند الأطفال بشكل كبير، وتعتمد على عدة عوامل مثل نوع الإصابة، شدتها، عمر الطفل، وموقعه. الهدف الأساسي من العلاج هو إعادة العظام إلى وضعها الطبيعي، الحفاظ على وظيفة المفصل، وضمان نمو طبيعي للذراع دون مضاعفات. يمكن تقسيم خيارات العلاج إلى قسمين رئيسيين: العلاج التحفظي (غير الجراحي) والتدخل الجراحي.
أولاً: العلاج التحفظي (غير الجراحي)
يُفضل العلاج التحفظي كلما أمكن ذلك، خاصة في حالات الكسور البسيطة أو غير المزاحة، أو في حالات خلع رأس الكعبرة.
1.
الراحة والتثبيت:
الخطوة الأولى هي تثبيت الذراع المصابة لمنع المزيد من الحركة والألم. يتم ذلك عادة باستخدام جبيرة أو دعامة.
2.
التجبير (Casting):
في حالات الكسور غير المزاحة أو بعد إعادة العظام إلى مكانها يدوياً (Reduction)، يتم وضع جبيرة من الجبس أو الألياف الزجاجية لتثبيت العظام في وضعها الصحيح والسماح لها بالالتئام. تستمر الجبيرة عادة لعدة أسابيع، وتختلف المدة حسب عمر الطفل ونوع الكسر. يتم متابعة الطفل بأشعة سينية دورية للتأكد من أن الكسر يلتئم بشكل صحيح وأن العظام لم تتحرك من مكانها.
3.
إعادة الخلع يدوياً (Manual Reduction):
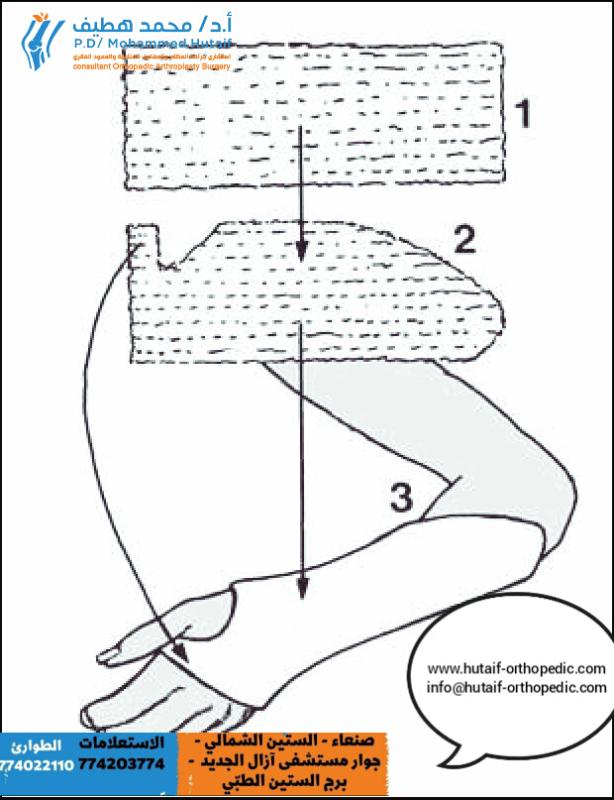
في حالات خلع رأس الكعبرة (كوع المربية)، يقوم الطبيب بإجراء مناورة بسيطة وسريعة لإعادة رأس الكعبرة إلى مكانه. عادة ما يشعر الطفل بالراحة فوراً بعد هذه العملية ويستعيد القدرة على استخدام ذراعه في غضون دقائق. لا تتطلب هذه الحالة عادة جبيرة طويلة الأمد.
4.
الأدوية:
قد توصف مسكنات الألم لتخفيف الانزعاج، ومضادات الالتهاب لتقليل التورم.
ثانياً: التدخل الجراحي
يُصبح التدخل الجراحي ضرورياً في حالات الكسور المعقدة، المزاحة بشكل كبير، الكسور المفتوحة (حيث تخترق العظم الجلد)، أو عندما تكون هناك إصابة للأوعية الدموية أو الأعصاب، أو عندما يفشل العلاج التحفظي في إعادة العظام إلى وضعها الصحيح.
1.
الرد المفتوح والتثبيت الداخلي (Open Reduction and Internal Fixation - ORIF):
*
الخطوة 1: التخدير:
يتم تخدير الطفل تخديراً عاماً لضمان راحته وعدم شعوره بالألم أثناء الجراحة.
*
الخطوة 2: الشق الجراحي:
يقوم الجراح بعمل شق جراحي صغير في الجلد فوق منطقة الكسر للوصول إلى العظام المصابة.
*
الخطوة 3: رد الكسر:
يتم إعادة قطع العظم المكسورة إلى محاذاتها التشريحية الصحيحة تحت الرؤية المباشرة.
*
الخطوة 4: التثبيت:
بعد إعادة العظام، يتم تثبيتها باستخدام أدوات معدنية خاصة مثل الأسلاك (Kirschner wires)، الصفائح والمسامير (Plates and Screws)، أو المسامير داخل النخاع (Intramedullary Nails). هذه الأدوات تساعد على تثبيت العظام في مكانها أثناء عملية الالتئام.
*
الخطوة 5: إغلاق الجرح:
بعد التأكد من استقرار الكسر، يتم إغلاق الشق الجراحي بالخيوط الجراحية.
*
الخطوة 6: التجبير:
عادة ما يتم وضع جبيرة بعد الجراحة لتوفير حماية إضافية وتثبيت للذراع أثناء فترة التعافي الأولية.
2.
الرد المغلق والتثبيت بالأسلاك (Closed Reduction and Percutaneous Pinning):
* تُستخدم هذه الطريقة بشكل شائع لكسور فوق اللقمة في الكوع.
*
الخطوة 1: التخدير:
يتم تخدير الطفل تخديراً عاماً.
*
الخطوة 2: الرد المغلق:
يقوم الجراح بإعادة العظام إلى مكانها يدوياً دون الحاجة لشق جراحي كبير، وذلك بتوجيه من جهاز الأشعة السينية المتنقل (Fluoroscopy) الذي يعرض صوراً حية للعظام.
*
الخطوة 3: التثبيت بالأسلاك:
بعد الرد الناجح، يتم إدخال أسلاك معدنية رفيعة (K-wires) عبر الجلد والعظام لتثبيت الكسر في مكانه. تترك أطراف الأسلاك عادة خارج الجلد لتسهيل إزالتها لاحقاً.
*
الخطوة 4: التجبير:
يتم وضع جبيرة فوق الأسلاك لتثبيت الذراع.
*
الخطوة 5: إزالة الأسلاك:
تتم إزالة الأسلاك عادة بعد 3-6 أسابيع في عيادة الطبيب، وهي عملية بسيطة لا تتطلب تخديراً.
3.
التثبيت الخارجي (External Fixation):
في بعض الحالات المعقدة، مثل الكسور المفتوحة الشديدة أو التي يصاحبها فقدان كبير للأنسجة، قد يتم استخدام مثبت خارجي. يتكون هذا المثبت من دبابيس معدنية تُدخل في العظام وتتصل بإطار خارجي لتثبيت الكسر من الخارج.
يؤكد الأستاذ الدكتور محمد هطيف على أن اختيار طريقة العلاج يجب أن يتم بعناية فائقة وبعد تقييم شامل لحالة الطفل، مع الأخذ في الاعتبار أن عظام الأطفال لديها قدرة عالية على الشفاء وإعادة التشكيل، مما يسمح في كثير من الأحيان بنتائج ممتازة حتى مع الكسور التي تبدو معقدة.
| العلاج التحفظي (Conservative Treatment) | التدخل الجراحي (Surgical Intervention) |
|---|---|
| التعريف: تثبيت الكسر أو الخلع دون شق جراحي، باستخدام الجبائر أو الدعامات. | التعريف: إعادة العظام إلى مكانها وتثبيتها جراحياً باستخدام أسلاك، صفائح، أو مسامير. |
| الحالات المناسبة: كسور بسيطة غير مزاحة، خلع رأس الكعبرة، بعض كسور الصفائح النمائية. | الحالات المناسبة: كسور مزاحة بشكل كبير، كسور مفتوحة، إصابات عصبية وعائية، فشل العلاج التحفظي. |
| الإجراءات: جبيرة، دعامة، رد يدوي (لخلع رأس الكعبرة)، مسكنات ألم. | الإجراءات: رد مفتوح وتثبيت داخلي (ORIF)، رد مغلق وتثبيت بالأسلاك (Percutaneous Pinning)، تثبيت خارجي. |
| وقت التعافي الأولي: 3-6 أسابيع للجبيرة، ثم فترة لإعادة التأهيل. | وقت التعافي الأولي: 6-12 أسبوعاً للالتئام العظمي، بالإضافة إلى فترة إعادة التأهيل. |
| معدل النجاح: مرتفع جداً في الحالات المناسبة، مع نتائج وظيفية ممتازة. | معدل النجاح: مرتفع جداً في استعادة المحاذاة والوظيفة، خاصة في الكسور المعقدة. |
| المخاطر: تصلب بسيط في المفصل (عادة مؤقت)، إعادة إزاحة الكسر (نادر). | المخاطر: عدوى، تلف عصبي وعائي، تندب، الحاجة لإزالة المعدن لاحقاً، تصلب المفصل. |
| المتابعة: أشعة سينية دورية، زيارات متابعة للطبيب. | المتابعة: أشعة سينية دورية، زيارات متابعة، إزالة الأسلاك/المعدن (إذا لزم الأمر). |
| العودة للأنشطة: تدريجياً بعد إزالة الجبيرة وإعادة التأهيل. | العودة للأنشطة: تدريجياً بعد التئام العظم وإعادة التأهيل، قد تستغرق وقتاً أطول. |
7. التعافي وإعادة التأهيل
يُعد التعافي وإعادة التأهيل جزءاً لا يتجزأ من رحلة علاج إصابات الكوع والساعد عند الأطفال، وهو بنفس أهمية العلاج الأولي لضمان استعادة الطفل لوظيفته الكاملة للذراع وتجنب أي مضاعفات طويلة الأمد. تبدأ عملية التعافي فور انتهاء المرحلة الحادة من العلاج، سواء كان ذلك بعد إزالة الجبيرة أو بعد الجراحة. الهدف الرئيسي من إعادة التأهيل هو استعادة نطاق الحركة الكامل للمفصل، تقوية العضلات المحيطة، وتحسين التنسيق والمرونة.
الجدول الزمني لإعادة التأهيل (مثال عام وقد يختلف حسب الحالة):
المرحلة الأولى: فترة التثبيت (من 0 إلى 6 أسابيع بعد الإصابة/الجراحة)
*
الهدف:
حماية الكسر أو المفصل الملتئم، تقليل الألم والتورم.
*
الإجراءات:
*
الراحة:
الحفاظ على الذراع في الجبيرة أو الدعامة كما أوصى الطبيب.
*
رفع الذراع:
تشجيع الطفل على إبقاء الذراع مرفوعة قدر الإمكان لتقليل التورم.
*
تمارين الأصابع والكتف:
على الرغم من تثبيت الكوع والساعد، يمكن للطفل تحريك أصابعه وكتفه بلطف للحفاظ على الدورة الدموية ومنع التصلب في المفاصل الأخرى.
*
مراقبة الجرح (بعد الجراحة):
التأكد من نظافة وجفاف الجرح ومراقبة أي علامات للعدوى.
*
دور الأستاذ الدكتور محمد هطيف:
متابعة التئام الكسر من خلال الأشعة السينية الدورية، والتأكد من عدم وجود مضاعفات.
المرحلة الثانية: استعادة الحركة الأولية (من 6 إلى 12 أسبوعاً بعد الإصابة/الجراحة)
*
الهدف:
استعادة نطاق الحركة الأساسي للمفصل وتقليل التصلب.
*
الإجراءات:
*
إزالة الجبيرة/الأسلاك:
بعد التأكد من التئام الكسر، يتم إزالة الجبيرة أو الأسلاك الجراحية.
*
العلاج الطبيعي:
يبدأ الطفل جلسات العلاج الطبيعي تحت إشراف أخصائي. تشمل التمارين حركات ثني ومد الكوع، ودوران الساعد، وتمارين لطيفة لزيادة المرونة.
*
تمارين منزلية:
يتم تعليم الآباء والأطفال تمارين بسيطة يمكن القيام بها في المنزل بانتظام.
*
تجنب الأنشطة الشاقة:
يجب تجنب رفع الأثقال أو ممارسة الرياضات التي قد تعرض الذراع لإصابة جديدة.
*
دور الأستاذ الدكتور محمد هطيف:
تقييم التقدم في استعادة الحركة وتعديل خطة العلاج الطبيعي حسب الحاجة.
المرحلة الثالثة: تقوية العضلات والعودة للأنشطة (من 12 أسبوعاً فصاعداً)
*
الهدف:
تقوية العضلات المحيطة بالمفصل، تحسين التنسيق، والعودة التدريجية للأنشطة الطبيعية.
*
الإجراءات:
*
تمارين المقاومة:
إدخال تمارين لتقوية عضلات الذراع باستخدام أوزان خفيفة أو أشرطة مقاومة.
*
تمارين التنسيق:
أنشطة لتحسين التنسيق بين اليد والعين والمهارات الحركية الدقيقة.
*
العودة التدريجية للأنشطة:
السماح للطفل بالعودة تدريجياً إلى الأنشطة اليومية والرياضية، مع مراقبة أي ألم أو إزعاج.
*
التثقيف الوقائي:
تعليم الطفل والوالدين كيفية تجنب الإصابات المستقبلية.
*
دور الأستاذ الدكتور محمد هطيف:
تقديم المشورة بشأن العودة الآمنة للرياضة والأنشطة، والتأكد من عدم وجود أي قيود وظيفية طويلة الأمد.
من المهم جداً أن يلتزم الآباء والأطفال بتعليمات الطبيب وأخصائي العلاج الطبيعي بدقة، وأن يتحلوا بال
ألم الكتف والمرفق وتقييد الحركة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات المناظير والطب الرياضي.. نلتزم بإعادتك لحياة خالية من الألم.
مواضيع أخرى قد تهمك