الاصطدام الفخذي FAI: كيف تخفف ألم الورك وتحمي مفصلك؟
الخلاصة الطبية
نقدم لك في هذا الدليل خلاصة الأبحاث حول الاصطدام الفخذي FAI: كيف تخفف ألم الورك وتحمي مفصلك؟، ألم الورك يعيق حركتك؟ اكتشف الإصطدام الفخذي (FAI): الأسباب، الأنواع (Cam/Pincer)، وأحدث طرق العلاج الفعالة. تحرّك بحرية! اقرأ الآن.
الاصطدام الفخذي الحرقفي (FAI): دليل شامل لتخفيف ألم الورك وحماية مفصلك مع الأستاذ الدكتور محمد هطيف
يُعد الإصطدام الفخذي الحرقفي، أو ما يُعرف طبيًا بـ Femoroacetabular Impingement (FAI)، أحد المشاكل الشائعة والمُنهكة التي تصيب مفصل الورك، مسببًا ألمًا مزمنًا وتدهورًا تدريجيًا في جودة الحياة. يتميز هذا الاضطراب بوجود تداخل غير طبيعي بين رأس عظم الفخذ (Femoral Head) والحُقّ (Acetabulum) في الحوض، وهو ما يُعرف بالإنجليزية باسم "Impingement". هذا التداخل الميكانيكي يؤدي مع مرور الوقت إلى احتكاك غير مرغوب فيه، وتآكل في الغضروف المفصلي الحساس، وتلف في الشفا الحقي (Labrum)، وهي حلقة غضروفية تحيط بالحُقّ وتساعد على استقرار المفصل وامتصاص الصدمات. النتيجة الحتمية لهذه العملية هي الألم، وتقييد الحركة، وفي النهاية، قد يؤدي إلى تطور مبكر لالتهاب المفاصل التنكسي (Osteoarthritis) في الورك.
في هذا الدليل الشامل، سنتعمق في فهم الإصطدام الفخذي الحرقفي من جميع جوانبه. سنستكشف الأسباب المعقدة وراء حدوثه، وكيف يؤثر على بنية ووظيفة مفصل الورك، وسنقدم تفصيلًا دقيقًا لأعراضه وكيفية تشخيصه بدقة. الأهم من ذلك، أننا سنفرد مساحة واسعة للحديث عن خيارات العلاج المتاحة، بدءًا من التدخلات التحفظية وصولاً إلى الحلول الجراحية المتقدمة، مع التركيز على أحدث التقنيات وأكثرها فعالية. سيتم تسليط الضوء بشكل خاص على الدور الريادي والخبرة الاستثنائية للأستاذ الدكتور محمد هطيف، البروفيسور في جامعة صنعاء، والذي يتمتع بخبرة تزيد عن 20 عامًا في جراحة العظام والمفاصل، ويُعد أحد أبرز الجراحين المتخصصين في علاج هذه الحالات المعقدة في صنعاء، اليمن، مستخدمًا أحدث التقنيات مثل الجراحة المجهرية (Microsurgery)، منظار المفصل بتقنية 4K (Arthroscopy 4K)، وجراحات استبدال المفاصل (Arthroplasty)، ملتزمًا بأعلى معايير الأمان والصدق الطبي.
فهم تشريح مفصل الورك ودوره في الإصطدام الفخذي الحرقفي
لفهم الإصطدام الفخذي الحرقفي، لا بد من استعراض سريع ومفصل لتشريح مفصل الورك، وهو أحد أكبر وأكثر المفاصل تحملًا للوزن في الجسم. يتكون مفصل الورك من التقاء رأس عظم الفخذ الكروي الشكل (Femoral Head) بتجويف الحُقّ (Acetabulum) في عظم الحوض، مشكلين مفصلًا كرويًا حُقّيًا يسمح بحركة واسعة في جميع الاتجاهات.
- رأس عظم الفخذ (Femoral Head): الجزء العلوي من عظم الفخذ، وهو كروي الشكل ويتناسب تمامًا مع تجويف الحُقّ.
- عنق الفخذ (Femoral Neck): الجزء الذي يربط رأس عظم الفخذ بجسم عظم الفخذ.
- الحُقّ (Acetabulum): تجويف عميق في عظم الحوض يشبه الكوب، يستقبل رأس عظم الفخذ.
- الغضروف المفصلي (Articular Cartilage): طبقة ناعمة ولامعة تغطي سطح رأس الفخذ وداخل الحُقّ، تسمح بحركة سلسة وتقليل الاحتكاك.
- الشفا الحقي (Labrum): حلقة من الغضروف الليفي تحيط بحافة الحُقّ، تعمل على تعميق التجويف وزيادة استقرار المفصل وتوزيع الضغط، كما أنها تحتوي على مستقبلات حسية مهمة.
في حالة الإصطدام الفخذي الحرقفي، يحدث خلل في الشكل الطبيعي لهذه المكونات، مما يؤدي إلى احتكاك أو "اصطدام" مبكر بين عظم الفخذ والحُقّ أثناء الحركات الطبيعية للورك، خاصة عند ثني الورك وتدويره للداخل. هذا الاحتكاك المتكرر يسبب إجهادًا وتلفًا تدريجيًا للغضروف المفصلي والشفا الحقي، وهو ما يفسر الألم وتدهور وظيفة المفصل.
أنواع الإصطدام الفخذي الحرقفي
يُصنف الإصطدام الفخذي الحرقفي إلى نوعين رئيسيين، وغالبًا ما يكون مزيجًا منهما:
1. الإصطدام الفخذي المحوري (Pincer FAI)
يحدث هذا النوع عندما يكون هناك نمو عظمي زائد على حافة الحُقّ، مما يجعله يبرز بشكل غير طبيعي ويغطي رأس عظم الفخذ أكثر من اللازم. هذا البروز الزائد "يقرص" أو "يحصر" عنق الفخذ أو الشفا الحقي بين حافة الحُقّ الزائدة ورأس الفخذ أثناء الحركة، خاصة عند ثني الورك. يمكن أن يكون هذا البروز عامًا حول الحُقّ (Global Pincer) أو موضعيًا في جزء معين (Localized Pincer)، وغالبًا ما يكون في الجزء الأمامي العلوي.
2. الإصطدام الفخذي السلس (Cam FAI)
ينشأ هذا النوع عندما يكون شكل رأس عظم الفخذ أو عنق الفخذ غير طبيعي، حيث يكون هناك نتوء عظمي أو "حدبة" على طول التقاطع بين رأس وعنق الفخذ. هذا النتوء، الذي يشبه "حدبة الجمل" أو "سنام الجمل"، لا يسمح لرأس الفخذ بالدوران بسلاسة داخل الحُقّ. بدلاً من ذلك، يؤدي النتوء إلى احتكاك غير طبيعي وتلف للشفا الحقي والغضروف المفصلي في الحُقّ، خاصة عند الحركات التي تتطلب ثني الورك ودورانه الداخلي.
3. الإصطدام الفخذي المختلط (Mixed FAI)
هو النوع الأكثر شيوعًا، حيث يكون لدى المريض تشوهات تجمع بين خصائص الإصطدام المحوري (Pincer) والإصطدام السلس (Cam). هذا يعني وجود بروز عظمي زائد في كل من الحُقّ ورأس/عنق الفخذ، مما يزيد من شدة الاحتكاك والتلف داخل المفصل.
الأسباب وعوامل الخطر للإصطدام الفخذي الحرقفي
تتعدد الأسباب وعوامل الخطر التي تؤدي إلى تطور الإصطدام الفخذي الحرقفي، وهي غالبًا ما تكون مزيجًا من العوامل الوراثية والتطورية والميكانيكية:
-
التشوهات التطورية في الورك:
- تشوهات العظام الخلقية: قد يولد بعض الأشخاص بتشوهات خفيفة في شكل الحُقّ أو رأس وعنق الفخذ، والتي قد لا تظهر أعراضها إلا في مرحلة لاحقة من الحياة.
- انزلاق المشاش الفخذي الرأسي (Slipped Capital Femoral Epiphysis - SCFE): حالة تحدث في مرحلة الطفولة أو المراهقة حيث ينزلق رأس الفخذ عن عنقه، مما يغير من شكل المفصل ويزيد من خطر الإصطدام الفخذي الحرقفي لاحقًا.
- مرض بيرثيس (Legg-Calve-Perthes Disease): اضطراب نادر يؤثر على رأس الفخذ في مرحلة الطفولة، وقد يؤدي إلى تشوهات تزيد من احتمالية الإصطدام الفخذي الحرقفي.
- خلل التنسج الوركي (Hip Dysplasia): على الرغم من أنه غالبًا ما يرتبط بعدم كفاية تغطية رأس الفخذ، إلا أن بعض أشكاله يمكن أن تؤدي إلى تشوهات هيكلية تساهم في الإصطدام الفخذي الحرقفي.
-
الوراثة: أظهرت الأبحاث أن هناك استعدادًا وراثيًا للإصطدام الفخذي الحرقفي، حيث يميل إلى التواجد في أفراد العائلة الواحدة. هذا يشير إلى أن عوامل جينية تلعب دورًا في تحديد شكل ونمو عظام الورك.
-
الأنشطة الرياضية والمهن:
- الرياضات عالية التأثير: الرياضات التي تتضمن حركات متكررة وثنيًا شديدًا للورك، مثل كرة القدم، الهوكي، الفنون القتالية، الباليه، الجمباز، ورفع الأثقال، يمكن أن تزيد من الضغط على مفصل الورك وتسرع من ظهور أعراض الإصطدام الفخذي الحرقفي لدى الأشخاص الذين لديهم استعداد تشريحي.
- التدريبات غير الملائمة أو المفرطة: الإفراط في التدريب أو استخدام تقنيات خاطئة يمكن أن يجهد المفصل، خاصة إذا كانت هناك تشوهات كامنة.
- الجلوس لفترات طويلة أو وضعيات معينة: بعض المهن التي تتطلب الجلوس لفترات طويلة بوضعية معينة، أو الرياضات التي تتطلب ثنيًا عميقًا للورك، قد تساهم في تفاقم الحالة.
-
النمو العظمي خلال فترة المراهقة: يعتقد أن العديد من التشوهات العظمية التي تسبب الإصطدام الفخذي الحرقفي تتطور خلال فترة النمو السريع في مرحلة المراهقة، خاصة في الرياضيين الشباب الذين يمارسون أنشطة مكثفة.
الأعراض الشائعة للإصطدام الفخذي الحرقفي
تتراوح أعراض الإصطدام الفخذي الحرقفي من خفيفة إلى شديدة، وتتطور عادة ببطء مع مرور الوقت. من المهم ملاحظة أن بعض الأشخاص قد يكون لديهم تشوهات FAI ولكن لا يعانون من أي أعراض، بينما يظهر البعض الآخر ألمًا شديدًا وتقييدًا في الحركة.
-
الألم:
- الموقع: غالبًا ما يتركز الألم في منطقة الأربية (Groin)، أي الجزء الأمامي من الورك والفخذ العلوي. يمكن أن ينتشر الألم أيضًا إلى جانب الورك (Trochanteric region)، أو الأرداف، أو حتى أسفل الظهر.
- النوع: يوصف الألم عادة بأنه عميق، طاعن، أو حاد.
- المحفزات: يزداد الألم سوءًا مع الأنشطة التي تتطلب ثنيًا عميقًا للورك، مثل الجلوس لفترات طويلة، قيادة السيارة، صعود الدرج، الوقوف من وضعية الجلوس، ممارسة الرياضة، أو حتى المشي لمسافات طويلة. قد يشعر بعض المرضى بالألم عند تدوير الورك للداخل.
- الراحة: قد يخف الألم مع الراحة، ولكنه غالبًا ما يعود مع استئناف النشاط.
-
تقييد الحركة: صعوبة في أداء حركات معينة في الورك، خاصة ثني الورك وتدويره للداخل. قد يلاحظ المريض صعوبة في ربط حذائه، أو ارتداء الجوارب، أو الدخول والخروج من السيارة.
-
الصلابة: شعور بالصلابة في مفصل الورك، خاصة بعد فترات من عدم النشاط أو في الصباح.
-
النقرات أو الطقطقة (Clicking/Popping): قد يسمع المريض أو يشعر بصوت نقرة أو طقطقة في الورك أثناء الحركة، خاصة إذا كان هناك تلف في الشفا الحقي.
-
الشعور بالاحتكاك أو "التعليق" (Catching/Locking): إحساس بأن المفصل "يتعثر" أو "يعلق" أثناء حركة معينة، مما قد يسبب ألمًا مفاجئًا.
-
ضعف العضلات: مع مرور الوقت، قد يؤدي الألم وتقييد الحركة إلى ضعف في العضلات المحيطة بالورك.
جدول 1: قائمة فحص أعراض الإصطدام الفخذي الحرقفي (FAI)
| العرض | الوصف | هل تعاني منه؟ (نعم/لا) |
|---|---|---|
| ألم الأربية | ألم عميق في الجزء الأمامي من الورك والفخذ العلوي. | |
| ألم جانبي أو خلفي في الورك | انتشار الألم إلى جانب الورك أو الأرداف أو أسفل الظهر. | |
| ألم يزداد مع النشاط | تفاقم الألم عند الجلوس لفترات طويلة، قيادة السيارة، الرياضة، صعود الدرج. | |
| تقييد حركة الورك | صعوبة في ثني الورك أو تدويره للداخل، صعوبة في ربط الحذاء. | |
| صلابة في الورك | شعور بالصلابة بعد الراحة أو في الصباح. | |
| نقرات أو طقطقة في الورك | سماع أو الشعور بأصوات داخل المفصل أثناء الحركة. | |
| الشعور بالاحتكاك أو "التعليق" | إحساس بأن المفصل "يتعثر" أو "يعلق" فجأة. | |
| ضعف عضلات الورك | شعور بضعف في العضلات المحيطة بالورك. |
إذا كنت تعاني من عدة من هذه الأعراض، فمن الضروري استشارة طبيب متخصص لتقييم حالتك بدقة.
التشخيص الدقيق للإصطدام الفخذي الحرقفي
يتطلب التشخيص الدقيق للإصطدام الفخذي الحرقفي مزيجًا من الفحص السريري الشامل، والتاريخ الطبي المفصل، ودراسات التصوير المتقدمة. يؤكد الأستاذ الدكتور محمد هطيف على أهمية هذا النهج المتكامل لضمان تشخيص صحيح واستبعاد الحالات الأخرى التي قد تسبب أعراضًا مشابهة.
1. التاريخ الطبي والفحص السريري
- التاريخ الطبي: سيسأل الطبيب عن طبيعة الألم، موقعه، متى بدأ، ما الذي يزيده سوءًا أو يحسنه، وأي إصابات سابقة أو أنشطة رياضية.
- الفحص السريري: سيقوم الأستاذ الدكتور محمد هطيف بإجراء فحص دقيق للورك لتقييم مدى الحركة، وتحديد أي قيود، والبحث عن الألم عند حركات معينة. من الاختبارات الشائعة:
- اختبار الإصطدام الأمامي (Anterior Impingement Test): يتم ثني الورك إلى 90 درجة، ثم تدويره للداخل وتقريبه من خط الوسط، مما يؤدي عادة إلى استثارة الألم في المرضى المصابين بالإصطدام الفخذي الحرقفي.
- اختبارات أخرى: لتقييم قوة العضلات، واستقرار المفصل، واستبعاد مشاكل أخرى مثل مشاكل العمود الفقري.
2. التصوير التشخيصي
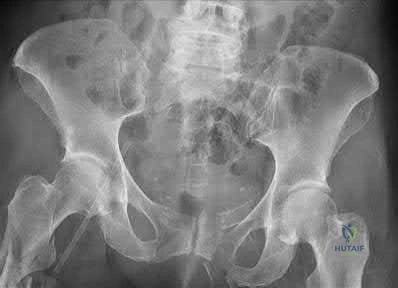
- الأشعة السينية (X-rays): هي الخطوة الأولى والأساسية. تساعد في تقييم شكل العظام وتحديد أي تشوهات في رأس الفخذ أو الحُقّ، مثل بروز "حدبة Cam" أو تغطية "Pincer" الزائدة. يتم أخذ عدة صور من زوايا مختلفة للحصول على رؤية شاملة.
- التصوير بالرنين المغناطيسي (MRI): يوفر صورًا مفصلة للأنسجة الرخوة مثل الغضروف المفصلي، والشفا الحقي، والأربطة. يمكن أن يكشف عن تمزقات الشفا الحقي، وتلف الغضروف، والتورم داخل المفصل. غالبًا ما يتم حقن صبغة تباين في المفصل (MRI Arthrogram) لزيادة دقة التشخيص، خاصة لتحديد تمزقات الشفا الحقي.
- التصوير المقطعي المحوسب (CT Scan): قد يستخدم في بعض الحالات لتقييم الشكل ثلاثي الأبعاد للعظام بدقة أكبر، وتحديد حجم ونوع التشوهات العظمية، وهو مفيد جدًا للتخطيط الجراحي.
- تصوير الإشعاع البياني في الحركة (Dynamic Fluoroscopy) أو المنظار العلاجي للمفصل (Diagnostic Arthroscopy): في بعض الحالات المعقدة، قد يتم اللجوء إلى هذه الإجراءات. المنظار التشخيصي يسمح برؤية المفصل من الداخل مباشرةً وتقييم الضرر بشكل مباشر.
خيارات العلاج الشاملة للإصطدام الفخذي الحرقفي
تتوقف خطة العلاج على شدة الأعراض، ومدى الضرر في المفصل، ونوع الإصطدام الفخذي الحرقفي، وعمر المريض ومستوى نشاطه. يقدم الأستاذ الدكتور محمد هطيف نهجًا علاجيًا متعدد الأوجه، بدءًا من العلاجات التحفظية وصولاً إلى التدخلات الجراحية المتقدمة عند الضرورة.
أ. العلاج التحفظي (غير الجراحي)
يُعتبر العلاج التحفظي هو الخط الأول لمعظم المرضى، ويهدف إلى تخفيف الألم وتحسين وظيفة المفصل وتأخير الحاجة إلى الجراحة.
-
الراحة وتعديل النشاط:
- تجنب الأنشطة التي تزيد من الألم، خاصة تلك التي تتضمن ثنيًا عميقًا أو دورانًا للورك.
- تعديل وضعيات الجلوس والوقوف لتقليل الضغط على المفصل.
-
الأدوية:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين أو النابروكسين، للمساعدة في تخفيف الألم والالتهاب.
- مسكنات الألم: حسب الحاجة لتخفيف الألم.
-
العلاج الطبيعي والتأهيل:
- برنامج تأهيلي متخصص يركز على تقوية العضلات المحيطة بالورك والجذع (Core muscles) لتحسين استقرار المفصل وتقليل الضغط.
- تمارين لتحسين مرونة الورك ومدى حركته دون إثارة الألم.
- تقنيات العلاج اليدوي لتخفيف التشنجات العضلية وتحسين ميكانيكا المفصل.
- تعديل أنماط الحركة والتقنيات الرياضية.
-
حقن المفصل:
- حقن الكورتيكوستيرويد (Corticosteroid Injections): حقن مباشر لمضادات الالتهاب القوية في مفصل الورك تحت توجيه الأشعة السينية أو الموجات فوق الصوتية لتخفيف الألم والالتهاب. يمكن أن تكون تشخيصية وعلاجية.
- حقن البلازما الغنية بالصفائح الدموية (PRP - Platelet-Rich Plasma): يُعتقد أنها قد تساعد في تعزيز الشفاء وتجديد الأنسجة، على الرغم من أن الأدلة لا تزال قيد البحث.
- حقن حمض الهيالورونيك (Hyaluronic Acid): لزيادة تليين المفصل وتخفيف الألم، خاصة إذا كان هناك بعض التآكل الغضروفي.
ب. العلاج الجراحي
إذا فشلت العلاجات التحفظية في تخفيف الأعراض وتحسين جودة الحياة، أو إذا كان هناك ضرر كبير في المفصل، قد يوصي الأستاذ الدكتور محمد هطيف بالتدخل الجراحي. الهدف من الجراحة هو إعادة تشكيل العظام لإزالة الاحتكاك، وإصلاح أي ضرر في الأنسجة الرخوة.
-
تنظير مفصل الورك (Hip Arthroscopy):
- هو الإجراء الجراحي الأكثر شيوعًا لعلاج الإصطدام الفخذي الحرقفي. يتميز بكونه إجراءً طفيف التوغل، حيث يتم إدخال كاميرا صغيرة وأدوات جراحية دقيقة من خلال شقوق صغيرة (حوالي 1 سم) حول الورك.
- الأستاذ الدكتور محمد هطيف هو رائد في استخدام منظار المفصل بتقنية 4K، مما يوفر رؤية عالية الدقة للمفصل، مما يمكنه من إجراء تعديلات دقيقة وفعالة.
- الإجراءات التي تتم أثناء التنظير:
- إزالة النتوء العظمي في رأس الفخذ (Femoral Osteochondroplasty): يتم إزالة الجزء الزائد من العظم في رأس أو عنق الفخذ الذي يسبب إصطدام Cam.
- تشذيب حافة الحُقّ (Acetabular Rim Trimming): يتم إزالة الجزء الزائد من حافة الحُقّ الذي يسبب إصطدام Pincer.
- إصلاح أو استئصال الشفا الحقي (Labral Repair/Debridement): يتم إصلاح تمزقات الشفا الحقي باستخدام غرز خاصة، أو في بعض الحالات، تتم إزالة الأجزاء المتضررة بشدة.
- معالجة تلف الغضروف (Chondroplasty): قد يتم تنعيم أو إزالة الأجزاء المتضررة من الغضروف المفصلي.
-
الجراحة المفتوحة (Open Surgery/Surgical Dislocation):
- أقل شيوعًا بكثير اليوم بفضل تقدم تقنيات التنظير.
- تُستخدم في حالات الإصطدام الفخذي الحرقفي المعقدة جدًا، أو عندما تكون هناك تشوهات كبيرة تتطلب رؤية واسعة وإعادة بناء أكثر شمولًا.
- يتضمن هذا الإجراء فتح المفصل بشكل كامل، وربما خلع رأس الفخذ مؤقتًا للوصول إلى جميع أجزاء المفصل.
- تتميز بفترة تعافٍ أطول ومخاطر أكبر مقارنةً بالتنظير.
جدول 2: مقارنة بين العلاجات التحفظية والجراحية للإصطدام الفخذي الحرقفي
| الميزة/الجانب | العلاج التحفظي (غير الجراحي) | العلاج الجراحي (تنظير مفصل الورك) |
|---|---|---|
| الهدف الرئيسي | تخفيف الأعراض، تحسين الوظيفة، تأخير الجراحة. | تصحيح التشوهات التشريحية، إصلاح الأضرار، استعادة الوظيفة الطبيعية، منع تطور التهاب المفاصل. |
| الإجراءات | راحة، تعديل نشاط، أدوية، علاج طبيعي، حقن. | جراحة طفيفة التوغل (شقوق صغيرة)، إزالة النتوءات العظمية، إصلاح الشفا الحقي، معالجة الغضروف. |
| المرشحون | الحالات الخفيفة إلى المتوسطة، بداية الأعراض، كبار السن، من لا يرغب بالجراحة. | الحالات التي لم تستجب للعلاج التحفظي، تلف كبير في الشفا الحقي أو الغضروف، تشوهات عظمية واضحة، الرياضيون، من يرغب بحل دائم للمشكلة. |
| التعافي | فوري (تخفيف الأعراض)، مستمر مع العلاج الطبيعي. | فترة أولية من الألم والتورم، استخدام العكازات لعدة أسابيع، برنامج تأهيلي مكثف يمتد لعدة أشهر. |
| المخاطر | استمرار الألم، تفاقم الضرر، تطور التهاب المفاصل. | مخاطر جراحية عامة (عدوى، نزيف، جلطات)، تلف الأعصاب، عدم استجابة الأعراض، الحاجة لجراحة أخرى، تحديات في إعادة التأهيل. |
| النتائج المتوقعة | تحسن في الأعراض، ولكن لا يعالج السبب الجذري. | تحسن كبير في الألم والوظيفة لمعظم المرضى، منع أو تأخير تطور التهاب المفاصل، نتائج ممتازة على المدى الطويل مع الجراحين ذوي الخبرة كالأستاذ الدكتور محمد هطيف. |
| خبرة د. محمد هطيف | يقدم توجيهات دقيقة لبرامج العلاج الطبيعي والتدخلات غير الجراحية لمرضاه. | رائد في استخدام منظار المفصل 4K والجراحة المجهرية، مما يضمن أعلى دقة ونتائج ممتازة. |
تفاصيل الإجراء الجراحي: تنظير مفصل الورك لعلاج الإصطدام الفخذي الحرقفي
عندما يوصي الأستاذ الدكتور محمد هطيف بتنظير مفصل الورك، فإنك تكون في أيدٍ أمينة وذات خبرة عالية. يُعد هذا الإجراء من التدخلات الدقيقة التي تتطلب مهارة فائقة وتكنولوجيا متقدمة.
1. التحضير قبل الجراحة
- التقييم الشامل: سيقوم الأستاذ الدكتور محمد هطيف بإجراء تقييم شامل يشمل التاريخ الطبي، الفحص السريري، وتحليل دقيق لصور الأشعة السينية والرنين المغناطيسي، وربما صور CT لتحديد طبيعة وحجم التشوهات.
- المناقشة التفصيلية: سيناقش معك الأستاذ الدكتور محمد هطيف جميع جوانب الجراحة، بما في ذلك الفوائد المتوقعة، المخاطر المحتملة، وخطة التعافي. يشدد دائمًا على مبدأ الصدق الطبي وتقديم معلومات واضحة وشفافة.
- التوقف عن بعض الأدوية: قد يُطلب منك التوقف عن تناول بعض الأدوية (مثل مميعات الدم) قبل الجراحة بأيام قليلة.
- الصيام: ستحتاج إلى الصيام لعدة ساعات قبل الإجراء.
2. الإجراء الجراحي (يوم الجراحة)
يتم الإجراء عادة في غرفة العمليات تحت التخدير العام أو التخدير النصفي (Spinal Anesthesia) مع التخدير الوريدي (Sedation). يتبع الأستاذ الدكتور محمد هطيف بروتوكولات صارمة لسلامة المرضى.
- الوضعية: يتم وضع المريض على طاولة جراحية خاصة تسمح بجر الورك (Hip Distraction)، وهي عملية سحب لطيفة لرأس الفخذ بعيدًا عن الحُقّ لتوفير مساحة كافية للأدوات الجراحية والكاميرا داخل المفصل.
- الشقوق الجراحية (Portals): يقوم الأستاذ الدكتور محمد هطيف بإجراء عدة شقوق صغيرة جدًا (عادة 2-3 شقوق، كل منها حوالي 1 سم) حول مفصل الورك. هذه الشقوق هي بمثابة "بوابات" لدخول الأدوات.
- إدخال المنظار: يتم إدخال منظار المفصل (Arthroscopy) المزود بكاميرا 4K عالية الدقة عبر أحد الشقوق. توفر هذه الكاميرا صورًا مكبرة وواضحة لبنية المفصل على شاشة مراقبة، مما يتيح للأستاذ الدكتور محمد هطيف رؤية دقيقة للغضروف، الشفا الحقي، والأسطح العظمية.
- تقييم وتصحيح التشوهات:
- إصلاح الشفا الحقي (Labral Repair): إذا كان الشفا الحقي ممزقًا، يتم إصلاحه باستخدام غرز خاصة لتثبيته في مكانه.
- إزالة النتوءات العظمية (Osteoplasty): باستخدام أدوات دقيقة، يقوم الأستاذ الدكتور محمد هطيف بإزالة الأجزاء الزائدة من العظم في رأس/عنق الفخذ (لتصحيح Cam FAI) وفي حافة الحُقّ (لتصحيح Pincer FAI). يتم نحت العظم بعناية لاستعادة الشكل الطبيعي والميكانيكا السلسة للمفصل.
- معالجة الغضروف (Chondroplasty): إذا كان هناك تلف في الغضروف المفصلي، فقد يتم تنعيم الأسطح الخشنة أو إزالة الأجزاء غير المستقرة.
- الغسيل والإغلاق: بعد إتمام الإجراءات، يتم غسل المفصل لإزالة أي بقايا، ثم يتم إزالة الأدوات وإغلاق الشقوق الصغيرة بغرز أو أشرطة لاصقة.
3. بعد الجراحة مباشرة
- التعافي في المستشفى: عادة ما يقضي المريض بضع ساعات في غرفة الإفاقة ثم يعود إلى المنزل في نفس اليوم أو في صباح اليوم التالي، اعتمادًا على حالته العامة.
- تسكين الألم: سيتم وصف مسكنات الألم للتحكم في أي ألم بعد الجراحة.
- استخدام العكازات: سيُطلب منك استخدام العكازات لفترة تتراوح من 2 إلى 6 أسابيع لتقليل الوزن على الورك والسماح بالشفاء الأولي، خاصة إذا تم إصلاح الشفا الحقي أو معالجة الغضروف.
برنامج التأهيل الشامل بعد تنظير مفصل الورك
يُعد التأهيل بعد الجراحة جزءًا لا يتجزأ من نجاح تنظير مفصل الورك لعلاج الإصطدام الفخذي الحرقفي. يوجه الأستاذ الدكتور محمد هطيف مرضاه إلى برامج علاج طبيعي منظمة ومخصصة لضمان استعادة كاملة للوظيفة وتقليل خطر المضاعفات.
المرحلة الأولى: الحماية والتحكم في الألم (الأسابيع 1-4)
- الأهداف: تقليل الألم والتورم، حماية المفصل الجراحي، استعادة مدى حركة الورك الخفيف.
- الأنشطة:
- استخدام العكازات: المشي الجزئي أو بدون تحمل وزن على الورك المصاب.
- تمارين مدى الحركة السلبي والنشط المساعد: حركات لطيفة للورك ضمن نطاق آمن لتجنب الاصطدام.
- تمارين تقوية خفيفة: شد عضلات الفخذ والأرداف دون تحميل مباشر على المفصل (مثل تمارين الانقباضات المتساوية).
- العلاج بالثلج والضغط: لتقليل التورم والألم.
المرحلة الثانية: استعادة القوة ومدى الحركة (الأسابابيع 4-12)
- الأهداف: زيادة مدى الحركة، استعادة القوة العضلية الأساسية، تحسين استقرار المفصل.
- الأنشطة:
- التقدم في تحمل الوزن: تدريجيًا يتم التخلص من العكازات والبدء في المشي بتحمل وزن كامل.
- تمارين تقوية متقدمة: تمارين مقاومة لعضلات الفخذ والأرداف والجذع (مثل القرفصاء الخفيف، تمارين الجسر، الاندفاعات).
- تمارين مدى الحركة النشط: التركيز على استعادة كامل مدى الحركة الطبيعي للورك.
- تمارين التوازن: لتحسين استقرار الورك والجسم.
المرحلة الثالثة: العودة إلى الأنشطة الوظيفية (الأشهر 3-6)
- الأهداف: استعادة القوة الوظيفية، تحسين القدرة على التحمل، التحضير للعودة إلى الأنشطة الرياضية.
- الأنشطة:
- تمارين رياضية متخصصة: الجري الخفيف، تمارين الرشاقة، القفز الخفيف.
- تمارين القوة المتقدمة: تمارين وزن الجسم، أوزان خفيفة، وتمارين رياضية محددة.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
