خلع الورك التطوري عند الرضع والأطفال: دليل شامل للآباء مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
خلع الورك التطوري (DDH) هو حالة تتراوح من عدم استقرار خفيف إلى خلع كامل في مفصل الورك عند الرضع والأطفال. يتضمن العلاج أساليب غير جراحية مثل حزام بافليك في الحالات المبكرة، أو التدخل الجراحي للخلع العنيد، تحت إشراف خبراء مثل الأستاذ الدكتور محمد هطيف.
الخلاصة الطبية السريعة: خلع الورك التطوري (DDH) هو حالة تتراوح من عدم استقرار خفيف إلى خلع كامل في مفصل الورك عند الرضع والأطفال. يتضمن العلاج أساليب غير جراحية مثل حزام بافليك في الحالات المبكرة، أو التدخل الجراحي للخلع العنيد، تحت إشراف خبراء مثل الأستاذ الدكتور محمد هطيف.
مقدمة عن خلع الورك التطوري (DDH)
يُعد خلع الورك التطوري (Developmental Dysplasia of the Hip - DDH) حالة شائعة نسبيًا تصيب مفصل الورك لدى الرضع والأطفال الصغار، وتشكل مصدر قلق كبير للآباء والأمهات. هي ليست مجرد "خلع" بالمعنى التقليدي، بل هي طيف واسع من الاضطرابات التي تؤثر على نمو وتطور مفصل الورك، بدءًا من عدم الاستقرار الخفيف وحتى الخلع الكامل الذي يمنع المفصل من أداء وظيفته الطبيعية.
في اليمن، يعتبر الأستاذ الدكتور محمد هطيف من الرواد في تشخيص وعلاج خلع الورك التطوري، ويقدم خبرته الواسعة لضمان أفضل النتائج للأطفال المصابين بهذه الحالة. يهدف هذا الدليل الشامل إلى تزويد الآباء بالمعلومات الضرورية حول خلع الورك التطوري، بدءًا من فهم طبيعة المرض، مرورًا بالأعراض، طرق التشخيص، وصولًا إلى خيارات العلاج والتعافي.
إذا تُرك خلع الورك التطوري دون علاج، يمكن أن يؤدي إلى مشاكل خطيرة وطويلة الأمد، مثل تشوه المفصل، التهاب المفاصل المبكر، والعرج، مما يؤثر سلبًا على جودة حياة الطفل. لذا، فإن التشخيص المبكر والتدخل العلاجي الفعال أمران حاسمان لتحقيق الشفاء الكامل وتجنب المضاعفات. يشدد الأستاذ الدكتور محمد هطيف دائمًا على أن مفتاح النجاح يكمن في الوعي المبكر والتعاون الوثيق بين الأهل والفريق الطبي.
التشريح الأساسي لمفصل الورك
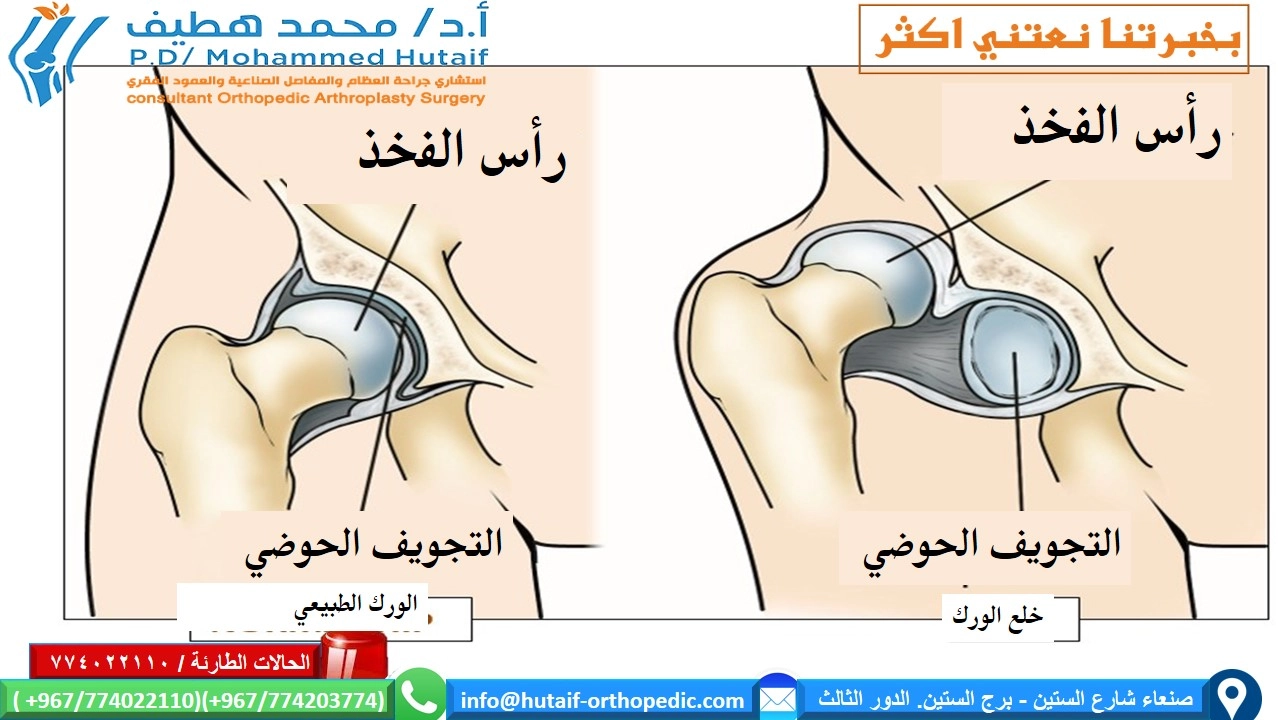
لفهم خلع الورك التطوري، من المهم أولاً فهم كيفية عمل مفصل الورك الطبيعي. مفصل الورك هو أحد أكبر المفاصل في الجسم وأكثرها استقرارًا، وهو مصمم لتحمل وزن الجسم وتوفير نطاق واسع من الحركة.
مكونات مفصل الورك الطبيعي
يتكون مفصل الورك من مكونين رئيسيين:
*
رأس عظم الفخذ (Femoral Head):
وهو الجزء العلوي الكروي من عظم الفخذ، والذي يُعرف غالبًا بـ "الكرة".
*
الحُق (Acetabulum):
وهو تجويف على شكل كوب يقع في عظم الحوض، ويُعرف غالبًا بـ "المقبس".
في المفصل الطبيعي، يتناسب رأس عظم الفخذ تمامًا داخل الحُق، مما يسمح بحركة سلسة ومستقرة. يُحاط المفصل بمحفظة قوية وأربطة تساعد على تثبيته في مكانه. كما يوجد غضروف يغطي سطح رأس عظم الفخذ وداخل الحُق، مما يقلل الاحتكاك ويسهل الحركة.
كيف يؤثر خلع الورك التطوري على التشريح
في حالة خلع الورك التطوري، لا يتطور مفصل الورك بشكل صحيح. يمكن أن يتجلى ذلك بعدة طرق:
*
خلل التنسج الحُقي (Acetabular Dysplasia):
يكون الحُق ضحلًا جدًا أو مسطحًا، مما يجعله غير قادر على احتواء رأس عظم الفخذ بشكل آمن. هذا هو الشكل الأكثر شيوعًا وخطورة.
*
عدم استقرار الورك (Hip Instability):
يكون رأس عظم الفخذ قادرًا على الانزلاق جزئيًا (خلع جزئي) أو كليًا (خلع كامل) خارج الحُق.
*
خلع الورك (Hip Dislocation):
ينفصل رأس عظم الفخذ تمامًا عن الحُق، ويبقى خارج التجويف.
تؤدي هذه التغيرات التشريحية إلى عدم استقرار المفصل، ومع مرور الوقت، يمكن أن تتسبب في تشوهات في رأس عظم الفخذ والحُق، مما يؤدي إلى مشاكل وظيفية وألم في المستقبل. يوضح الأستاذ الدكتور محمد هطيف أن فهم هذه الأساسيات التشريحية يساعد الآباء على تقدير أهمية التدخل المبكر والدقيق الذي يقدمه المتخصصون.
الأسباب وعوامل الخطر لخلع الورك التطوري
لا يوجد سبب واحد ومحدد لخلع الورك التطوري، بل هو نتيجة لتفاعل معقد بين العوامل الوراثية والبيئية. ومع ذلك، هناك العديد من عوامل الخطر المعروفة التي تزيد من احتمالية إصابة الطفل بهذه الحالة.
عوامل الخطر الرئيسية
يؤكد الأستاذ الدكتور محمد هطيف على أهمية التعرف على هذه العوامل، حيث تساعد في تحديد الأطفال الذين قد يحتاجون إلى فحص إضافي.
- الطفل البكر (First-Born Child): الأطفال الذين يولدون لأول مرة يكونون أكثر عرضة للإصابة، ربما بسبب ضيق المساحة داخل الرحم.
- الجنس الأنثوي (Female Sex): الفتيات أكثر عرضة للإصابة بخلع الورك التطوري بحوالي 4 إلى 5 مرات مقارنة بالذكور، ويُعتقد أن ذلك يعود لتأثير الهرمونات الأنثوية التي قد تزيد من ارتخاء الأربطة.
- الولادة المقعدية (Breech Presentation): الأطفال الذين يولدون في وضعية المقعدة (القدمين أو المؤخرة أولاً) يكونون أكثر عرضة للإصابة، حيث تضغط هذه الوضعية على الوركين في وضع غير مواتٍ داخل الرحم.
- التاريخ العائلي (Family History): إذا كان هناك تاريخ لخلع الورك التطوري في العائلة (خاصة الوالدين أو الأشقاء)، تزداد احتمالية إصابة الطفل.
- نقص السائل الأمنيوسي (Oligohydramnios): وهو نقص في كمية السائل المحيط بالجنين داخل الرحم، مما يحد من حركة الجنين ويزيد الضغط على الوركين.
- بعض المتلازمات الوراثية: في حالات نادرة، قد يرتبط خلع الورك التطوري بمتلازمات وراثية أخرى تؤثر على الأنسجة الضامة.
- الولادة القيصرية (Cesarean Section): على الرغم من أن الولادة القيصرية لا تعتبر عامل خطر مباشر، إلا أنها قد تزيد من احتمالية عدم اكتشاف DDH مقارنة بالولادة الطبيعية حيث يتم فحص الوركين بشكل روتيني بعد الولادة.
- طرق اللف غير الصحيحة (Improper Swaddling): لف الرضع بشكل محكم للغاية مع تمديد الساقين مستقيمتين يمكن أن يضر بتطور الورك. ينصح بلف الطفل بطريقة تسمح بحركة الساقين بحرية.
آليات حدوث الخلع
تتفاعل هذه العوامل لتؤدي إلى خلع الورك التطوري من خلال آليات مختلفة:
*
الضغط الميكانيكي داخل الرحم:
الوضعيات الضيقة أو غير الطبيعية للجنين يمكن أن تضغط على الوركين وتعيق نموهما الطبيعي.
*
الاسترخاء الهرموني:
يُعتقد أن الهرمونات التي تنتجها الأم أثناء الحمل والتي تهدف إلى إرخاء أربطة الحوض لتسهيل الولادة قد تؤثر أيضًا على أربطة مفصل الورك لدى الرضيع، مما يجعله أكثر مرونة وعرضة للخلع.
*
الاستعداد الوراثي:
بعض الأطفال قد يكون لديهم استعداد وراثي لضعف الأنسجة الضامة أو النمو غير الطبيعي للمفاصل.
من المهم ملاحظة أن العديد من الأطفال المصابين بخلع الورك التطوري لا يمتلكون أيًا من عوامل الخطر المذكورة أعلاه. لذا، فإن الفحص الروتيني لجميع الرضع أمر ضروري، وهو ما يؤكده الأستاذ الدكتور محمد هطيف كجزء لا يتجزأ من الرعاية الصحية للأطفال.
الأعراض والعلامات لخلع الورك التطوري
تختلف أعراض وعلامات خلع الورك التطوري بشكل كبير اعتمادًا على عمر الطفل وشدة الحالة. في بعض الأحيان، قد لا تظهر أي علامات واضحة على الإطلاق، خاصة في المراحل المبكرة، مما يجعل الفحص الدوري من قبل طبيب الأطفال أمرًا بالغ الأهمية.
الأعراض في فترة حديثي الولادة (من الولادة حتى 3 أشهر)
في هذه المرحلة، غالبًا ما تكون الأعراض خفية، ويكتشفها الأطباء أثناء الفحص الروتيني.
*
صوت "طقطقة" أو "فرقعة" (Click or Clunk):
قد يسمع الطبيب صوتًا أو يشعر بفرقعة خفيفة أثناء إجراء مناورات خاصة (مناورة أورتولاني وبارلو) لتقييم استقرار الورك. هذا لا يعني بالضرورة خلعًا، لكنه مؤشر على عدم استقرار.
*
صعوبة في فتح الوركين (Restricted Abduction):
قد يلاحظ الطبيب أن إحدى ساقي الطفل لا يمكن فتحها بالكامل إلى الجانب مثل الأخرى.
الأعراض في الرضع الأكبر سنًا (من 3 أشهر إلى سنة)
مع نمو الطفل، قد تصبح العلامات أكثر وضوحًا، خاصة إذا لم يتم اكتشاف الحالة مبكرًا.
*
عدم تناسق طيات الجلد (Asymmetry of Skin Folds):
قد يلاحظ الآباء وجود طيات جلدية أكثر أو أعمق على الفخذ أو الأرداف في جانب واحد مقارنة بالجانب الآخر. (كما لوحظ في حالة المريضة التي قدمت في عمر 8 أشهر).
*
علامة جاليازي (Galeazzi Sign) أو علامة أليس (Allis Sign):
عند وضع الطفل مستلقيًا على ظهره وثني ركبتيه وقدميه على السرير، قد تبدو إحدى الركبتين أقصر من الأخرى. هذا يشير إلى أن عظم الفخذ في الجانب المصاب قد يكون أقصر بسبب خلع الورك. (كانت هذه العلامة إيجابية في حالة المريضة).
*
صعوبة في فتح الورك (Restricted Abduction):
تظل هذه علامة مهمة، حيث يكون فتح الورك المصاب إلى الخارج محدودًا مقارنة بالجانب السليم. (المريضة في دراسة الحالة كان لديها تحديد ملحوظ في حركة الإبعاد).
*
وضعية غير طبيعية للساق:
قد تبدو الساق المصابة ملتفة إلى الخارج أو متجهة للداخل بشكل غير طبيعي.
*
عدم التماثل في حركة الساقين:
قد يلاحظ الآباء أن طفلهم يحرك إحدى ساقيه بشكل مختلف عن الأخرى.
الأعراض في الأطفال الذين بدأوا بالمشي (بعد سنة واحدة)
في هذه الفئة العمرية، تكون الأعراض أكثر وضوحًا وتؤثر على المشي.
*
العرج (Limp):
يظهر الطفل عرجًا واضحًا، وقد يبدو أن إحدى الساقين أقصر. (كان العرج هو العرض الأولي في حالة المريضة).
*
المشية المتأرجحة (Waddling Gait):
إذا كان الخلع في كلا الوركين، قد يمشي الطفل بطريقة متأرجحة.
*
ميلان في الحوض (Pelvic Tilt):
قد يميل الحوض إلى جانب واحد عند الوقوف أو المشي.
*
تأخر في المشي:
قد يتأخر الطفل في البدء بالمشي.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية ملاحظة أي من هذه العلامات من قبل الآباء والأمهات ومراجعة الطبيب فورًا. فالتشخيص المتأخر، كما حدث في حالة المريضة التي قدمت في عمر 8 أشهر، غالبًا ما يتطلب تدخلات علاجية أكثر تعقيدًا. الفحوصات الدورية للرضع هي خط الدفاع الأول ضد هذه الحالة.
التشخيص الدقيق لخلع الورك التطوري
يعتمد التشخيص الدقيق لخلع الورك التطوري على مزيج من الفحص السريري الشامل والتصوير الطبي المتخصص. تختلف طريقة التشخيص المثلى باختلاف عمر الطفل، حيث تتطور عظام الورك وتتغير خصائصها التصويرية مع النمو. يؤكد الأستاذ الدكتور محمد هطيف على أهمية الخبرة السريرية في تفسير هذه النتائج لضمان تشخيص صحيح ومبكر.
الفحص السريري
يُعد الفحص السريري هو الخطوة الأولى والأكثر أهمية في تشخيص خلع الورك التطوري. يقوم طبيب الأطفال أو جراح العظام بفحص دقيق لوركي الطفل.
1. المراقبة والتفتيش (Inspection)
- عدم تناسق طيات الجلد: البحث عن طيات جلدية غير متماثلة في منطقة الأرداف والفخذين.
- علامة جاليازي (Galeazzi Sign): تقييم طول الساقين الظاهري بوضع الطفل مستلقيًا على ظهره وثني الركبتين. إذا كانت إحدى الركبتين تبدو أقصر، فهذا يشير إلى خلع في الورك المقابل. (كانت إيجابية في حالة المريضة).
- وضعية الورك: ملاحظة أي وضعية غير طبيعية للورك أو الساق في وضع الراحة، مثل الدوران الخارجي أو التقريب.
2. الجس (Palpation)
- بروز المدور الكبير (Greater Trochanter Prominence): جس المدور الكبير (الجزء البارز من عظم الفخذ) ومقارنة موضعه بالنسبة لعظم الحوض في كلا الجانبين. في حالة الخلع، قد يكون المدور الكبير أكثر بروزًا وأعلى.
3. نطاق الحركة (Range of Motion - ROM)
- تحديد حركة الإبعاد (Restricted Abduction): هذه هي العلامة السريرية الأكثر موثوقية في الرضع الأكبر سنًا. يتم قياس مدى قدرة الطفل على فتح ساقيه إلى الجانب. إذا كان الورك المصاب لا يمكن إبعاده إلا بزاوية محدودة (مثل 30 درجة في حالة المريضة)، فهذا مؤشر قوي على DDH.
- حركة "المكبس" (Piston Mobility): في بعض حالات الخلع، قد يشعر الطبيب بحركة "دخول وخروج" لرأس عظم الفخذ عند تطبيق ضغط خفيف على الساق.
4. مناورات عدم الاستقرار (Instability Maneuvers)
- مناورة بارلو (Barlow Maneuver): تُستخدم للكشف عن الورك القابل للخلع. يقوم الطبيب بتقريب الورك وتطبيق ضغط خلفي لمحاولة إخراج رأس الفخذ من الحُق.
- مناورة أورتولاني (Ortolani Maneuver): تُستخدم لرد الورك المخلوع. يقوم الطبيب بإبعاد الورك وتطبيق ضغط أمامي لمحاولة إعادة رأس الفخذ إلى الحُق.
- ملاحظة: هذه المناورات تكون أكثر حساسية في فترة حديثي الولادة. في الرضع الأكبر سنًا (مثل 8 أشهر)، قد لا تكون إيجابية بسبب تطور تقلصات الأنسجة الرخوة التي تمنع الخلع أو الرد السهل.
الفحوصات التصويرية
تكمل الفحوصات التصويرية الفحص السريري وتؤكد التشخيص.
1. الموجات فوق الصوتية (Ultrasound - US)
- العمر: هي الفحص الذهبي للرضع حتى عمر 4-6 أشهر، حيث تكون عظام الورك غضروفية بشكل أساسي ولا تظهر جيدًا في الأشعة السينية.
- التقييم: تقيّم الموجات فوق الصوتية شكل الحُق (الحُق العظمي والغضروفي) ومدى تغطية رأس عظم الفخذ.
- تصنيف جراف (Graf Classification): يستخدم زوايا معينة (زاوية ألفا وزاوية بيتا) لتصنيف شدة خلل التنسج.
- الحالة السريرية: في حالة المريضة البالغة 8 أشهر، كانت فائدة الموجات فوق الصوتية محدودة بسبب زيادة التكلس، لكنها أكدت خلع رأس الفخذ وضحالة الحُق ووجود شفا مقلوب.
2. الأشعة السينية (X-ray - Radiographs)
- العمر: تصبح الأشعة السينية هي الطريقة التصويرية الأساسية بعد عمر 4-6 أشهر، عندما تبدأ نواة تعظم رأس عظم الفخذ بالظهور.
-
التقييم:
تُستخدم الأشعة السينية لتقييم العلاقة بين رأس عظم الفخذ والحُق، وقياس زوايا معينة تشير إلى خلل التنسج.
- خط هيلجنراينر (Hilgenreiner's Line): خط أفقي يربط بين غضاريف الوركين.
- خط بيركن (Perkin's Line): خط عمودي على خط هيلجنراينر. يجب أن تكون نواة تعظم رأس الفخذ في الربع السفلي الأنسي. في حالة المريضة، كانت نواة التعظم في الربع العلوي الوحشي.
- المؤشر الحُقي (Acetabular Index - AI): زاوية تقيس ضحالة الحُق. في حالة المريضة، كان المؤشر الحُقي 45 درجة، وهو مرتفع جدًا.
- خط شينتون (Shenton's Line): خط منحني مستمر يمتد من عنق عظم الفخذ إلى الحوض. ينقطع هذا الخط في حالة الخلع. (كان منقطعًا في حالة المريضة).
- نواة تعظم رأس الفخذ: تقييم وجودها وحجمها وموقعها. في حالة المريضة، كانت نواة التعظم أصغر حجمًا ومخلوعة.
- الوضعية: تُجرى الأشعة السينية عادةً في وضعية الاستلقاء الأمامي الخلفي للورك، وقد تُضاف وضعيات أخرى مثل "وضعية الضفدع" لتقييم إضافي.
3. التصوير المقطعي المحوسب (Computed Tomography - CT) والرنين المغناطيسي (Magnetic Resonance Imaging - MRI)
-
الاستخدام:
تُستخدم هذه التقنيات المتقدمة في حالات محددة.
- التصوير المقطعي: مفيد بشكل خاص بعد الجراحة لتقييم وضعية الورك داخل جبيرة الجبس والتأكد من نجاح الرد.
- الرنين المغناطيسي: هو الأفضل لتصوير الأنسجة الرخوة التي قد تعيق رد الورك، مثل الشفا المقلوب، أو الرباط المدور المتضخم، أو المحفظة الضيقة، أو وتر العضلة الحرقفية القطنية المتقبض.
- الحالة السريرية: في حالة المريضة، كان الرنين المغناطيسي قبل الجراحة حاسمًا في تأكيد وجود شفا غضروفي مقلوب، ووسادة دهنية متضخمة (Pulvinar)، ومحفظة مفصلية ضيقة، ووتر عضلة حرقفية قطنية متضخم، وكلها عوامل أدت إلى استحالة رد الورك بالطرق غير الجراحية.
يؤكد الأستاذ الدكتور محمد هطيف أن الجمع بين الفحص السريري الدقيق والخبرة في تفسير نتائج التصوير هو حجر الزاوية في التشخيص الصحيح لخلع الورك التطوري، وهو ما يضمن اختيار خطة العلاج الأنسب لكل طفل.
التشخيص التفريقي لخلع الورك التطوري
عند تقييم رضيع يشتبه في إصابته بخلع الورك التطوري (DDH)، من الضروري النظر في التشخيص التفريقي لاستبعاد الحالات الأخرى التي قد تظهر بأعراض مشابهة. يؤكد الأستاذ الدكتور محمد هطيف على أهمية هذا التمييز لضمان العلاج الصحيح.
| الميزة / الحالة | خلع الورك التطوري (DDH) | التهاب المفاصل الإنتاني (Septic Arthritis) | التهاب الغشاء الزليلي العابر (Transient Synovitis) | الشلل الدماغي (Cerebral Palsy) |
|---|---|---|---|---|
| التعريف | طيف من الحالات تتراوح من عدم استقرار الورك إلى خلعه الكامل بسبب خلل في التطور. | عدوى بكتيرية حادة داخل مفصل الورك. | التهاب مؤقت غير معدي في بطانة مفصل الورك، غالبًا بعد عدوى فيروسية. | اضطراب عصبي يؤثر على الحركة وتناسق العضلات، قد يؤدي إلى تقلصات ومشاكل في الورك. |
| العمر الشائع | حديثي الولادة، الرضع، الأطفال الصغار. | أي عمر، ولكن أكثر شيوعًا في الرضع والأطفال الصغار. | الأطفال الصغار (3-8 سنوات). | من الولادة، يلاحظ مع تطور الطفل. |
| البداية | تدريجية، قد لا تلاحظ في البداية، أو تظهر مع المشي. | حادة ومفاجئة. | حادة، غالبًا بعد عدوى فيروسية (مثل البرد). | تظهر تدريجيًا مع تأخر في النمو الحركي. |
| الألم | عادة لا يوجد ألم في الرضع، قد يظهر عرج أو عدم راحة في الأطفال الأكبر. | ألم شديد في الورك، الطفل يرفض تحريك الساق أو تحميل الوزن. | ألم خفيف إلى متوسط في الورك أو الفخذ أو الركبة، وقد يظهر عرج. | تشنجات عضلية (Spasticity) أو ارتخاء (Hypotonia)، قد يسبب عدم راحة. |
| الحمى | غائبة عادة. | موجودة غالبًا، وقد تكون عالية. | قد تكون موجودة (منخفضة الدرجة) أو غائبة. | غائبة. |
| الفحص السريري | عدم تناسق الطيات، علامة جاليازي، تحديد الإبعاد، مناورات بارلو/أورتولاني (في الرضع). | ألم عند تحريك الورك، تحديد شديد في الحركة، ورم، احمرار، سخونة في منطقة الورك. | عرج، ألم عند حركة الورك، تحديد خفيف إلى متوسط في الحركة، خاصة الدوران الداخلي والإبعاد. | تشنج أو ارتخاء عضلي، ردود فعل وترية عميقة غير طبيعية، تأخر في المعالم التنموية. |
| التحاليل المخبرية | طبيعية عادة. | ارتفاع في كريات الدم البيضاء، ارتفاع سرعة الترسيب (ESR)، ارتفاع البروتين التفاعلي C (CRP). | طبيعية أو ارتفاع طفيف في ESR/CRP. | طبيعية. |
| التصوير | موجات فوق صوتية: خلل في الحُق، خلع. أشعة سينية: ارتفاع المؤشر الحُقي، خلع. | موجات فوق صوتية: تجمع سوائل داخل المفصل. أشعة سينية: قد تكون طبيعية مبكرًا. | موجات فوق صوتية: تجمع سوائل داخل المفصل (كمية قليلة). | MRI الدماغ: لتأكيد التشخيص العصبي. أشعة سينية للورك: لتقييم خلوع الورك الثانوية. |
| العلاج | حزام بافليك، جبيرة إبعاد، رد مغلق/مفتوح، جراحة عظمية. | تصريف جراحي للمفصل، مضادات حيوية وريدية. | راحة، مسكنات ألم، عادة يشفى تلقائيًا في غضون أيام إلى أسابيع. | علاج طبيعي، علاج وظيفي، أدوية لتقليل التشنج، جراحة في بعض الحالات (مثل إطالة الأوتار). |
يُعد التمييز بين هذه الحالات أمرًا بالغ الأهمية، حيث أن لكل منها مسارًا علاجيًا مختلفًا تمامًا. على سبيل المثال، يتطلب التهاب المفاصل الإنتاني تدخلًا طارئًا لتجنب تلف المفصل الدائم، بينما يشفى التهاب الغشاء الزليلي العابر من تلقاء نفسه. بفضل خبرة الأستاذ الدكتور محمد هطيف وفريقه، يتم تقديم أحدث البروتوكولات التشخيصية والعلاجية لضمان أفضل رعاية ممكنة لأطفالنا.
العلاج الفعال لخلع الورك التطوري
يعتمد علاج خلع الورك التطوري على عدة عوامل، أهمها عمر الطفل عند التشخيص، وشدة الخلع، وما إذا كان الورك قابلًا للرد أم لا. يؤكد الأستاذ الدكتور محمد هطيف أن الهدف الرئيسي للعلاج هو تحقيق رد مركزي ومستقر لرأس عظم الفخذ داخل الحُق، مما يسمح بتطور طبيعي للمفصل. كلما كان التشخيص والعلاج أبكر، كانت فرص الشفاء الكامل أفضل والتدخلات أقل تعقيدًا.
1. العلاج غير الجراحي (Non-Operative Treatment)
يُفضل العلاج غير الجراحي كلما أمكن، خاصة في الحالات المكتشفة مبكرًا.
أ. حزام بافليك (Pavlik Harness)
- الوصف: هو جهاز ناعم ومريح يرتديه الطفل، يحافظ على وركي الطفل في وضعية الثني والإبعاد (وضعية الضفدع)، مما يشجع رأس عظم الفخذ على البقاء داخل الحُق ويحفز نموه.
- دواعي الاستخدام: يُعد العلاج الأكثر شيوعًا وفعالية للرضع حتى عمر 6 أشهر، خاصة في حالات عدم الاستقرار أو الخلع القابل للرد.
- المدة: يرتدي الطفل الحزام بشكل مستمر لعدة أسابيع أو أشهر، مع تعديلات دورية من قبل الطبيب.
- النجاح: تصل نسبة نجاحه إلى 90-95% إذا تم استخدامه بشكل صحيح وفي الوقت المناسب.
- ملاحظات الأستاذ الدكتور محمد هطيف: "حزام بافليك هو أداة علاجية رائعة عندما
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك