علاج خشونة الركبة الجزئية: مقارنة شاملة بين استبدال المفصل الأحادي وقطع عظم الظنبوب العالي
الخلاصة الطبية
علاج خشونة الركبة الجزئية يتضمن خيارين جراحيين رئيسيين: استبدال المفصل الأحادي (UKA) لإزالة الأجزاء المتضررة واستبدالها، وقطع عظم الظنبوب العالي (HTO) لإعادة توزيع الحمل على مفصل الركبة. يحدد الأستاذ الدكتور محمد هطيف في صنعاء الخيار الأنسب بناءً على حالة المريض ونشاطه.
الخلاصة الطبية السريعة: علاج خشونة الركبة الجزئية يتضمن خيارين جراحيين رئيسيين: استبدال المفصل الأحادي (UKA) لإزالة الأجزاء المتضررة واستبدالها، وقطع عظم الظنبوب العالي (HTO) لإعادة توزيع الحمل على مفصل الركبة. يحدد الأستاذ الدكتور محمد هطيف في صنعاء الخيار الأنسب بناءً على حالة المريض ونشاطه.
مقدمة: فهم خشونة الركبة الجزئية وخيارات العلاج المتقدمة
تُعد خشونة مفصل الركبة، أو التهاب المفاصل التنكسي، من الحالات الشائعة التي تؤثر على جودة حياة الكثيرين، مسببة الألم وصعوبة في الحركة. عندما تقتصر هذه الخشونة على جزء واحد فقط من الركبة، غالبًا ما يكون الجزء الداخلي (الوسطي)، فإنها تُعرف باسم "خشونة الركبة الجزئية". في هذه الحالات، لا يكون هناك حاجة لاستبدال مفصل الركبة بالكامل، بل يمكن اللجوء إلى حلول جراحية أكثر تحديدًا وفعالية.
في هذا الدليل الشامل، سنستعرض خيارين جراحيين رئيسيين لعلاج خشونة الركبة الجزئية: عملية استبدال مفصل الركبة الأحادي (Unicondylar Knee Arthroplasty - UKA) وعملية قطع عظم الظنبوب العالي (High Tibial Osteotomy - HTO). سنغوص في تفاصيل كل إجراء، ومؤشراته، وموانع استخدامه، ومزاياه وعيوبه، لمساعدتك على فهم الخيارات المتاحة لك بشكل أفضل.
يُعد اختيار الجراحة المناسبة قرارًا مهمًا يتطلب استشارة طبيب متخصص وذو خبرة واسعة. في صنعاء، يبرز اسم الأستاذ الدكتور محمد هطيف كأحد أبرز جراحي العظام المتخصصين في جراحات الركبة، حيث يقدم لمرضاه أحدث التقنيات وأكثرها فعالية، مع التركيز على خطة علاج فردية تتناسب مع احتياجات كل مريض وظروفه.
ما هي خشونة الركبة الجزئية؟
خشونة الركبة الجزئية هي حالة يتآكل فيها الغضروف الواقي في جزء واحد فقط من مفصل الركبة، عادةً الجزء الوسطي (الداخلي). هذا التآكل يؤدي إلى احتكاك العظام ببعضها البعض، مسببًا الألم، التورم، وصعوبة في ثني ومد الركبة. على عكس خشونة الركبة الكلية التي تؤثر على جميع أجزاء المفصل، فإن الخشونة الجزئية تترك الأجزاء الأخرى من الركبة سليمة نسبيًا، مما يفتح الباب أمام خيارات علاجية تحافظ على أكبر قدر ممكن من المفصل الطبيعي.
التشريح الأساسي لمفصل الركبة
لفهم خشونة الركبة الجزئية وخيارات علاجها، من الضروري الإلمام بالتشريح الأساسي لمفصل الركبة. الركبة هي أكبر مفصل في الجسم، وتتكون بشكل رئيسي من ثلاثة عظام:
*
عظم الفخذ (Femur):
العظم الأطول في الجسم، ويشكل الجزء العلوي من المفصل.
*
عظم الظنبوب (Tibia):
العظم الأكبر في الساق، ويشكل الجزء السفلي من المفصل.
*
الرضفة (Patella):
العظمة الصغيرة المسطحة التي تغطي مقدمة المفصل، وتعرف باسم "صابونة الركبة".
تتغطى نهايات هذه العظام في منطقة المفصل بطبقة ناعمة من
الغضروف المفصلي
، والذي يعمل كوسادة لامتصاص الصدمات ويسمح بحركة سلسة للمفصل. ينقسم مفصل الركبة إلى ثلاثة أجزاء رئيسية، تُعرف باسم "الحجرات":
1.
الحجرة الوسطية (Medial Compartment):
تقع على الجانب الداخلي للركبة، بين عظم الفخذ والظنبوب. هذه هي الحجرة الأكثر شيوعًا لتطور خشونة الركبة الجزئية.
2.
الحجرة الجانبية (Lateral Compartment):
تقع على الجانب الخارجي للركبة، بين عظم الفخذ والظنبوب.
3.
الحجرة الرضفية الفخذية (Patellofemoral Compartment):
تقع بين الرضفة وعظم الفخذ.
تُثبت هذه العظام معًا بواسطة شبكة من الأربطة القوية، مثل الرباط الصليبي الأمامي والخلفي، والأربطة الجانبية الوسطية والجانبية، التي توفر الاستقرار للمفصل. عندما تتآكل الغضاريف في إحدى هذه الحجرات، خاصة الحجرة الوسطية، يحدث الألم والخلل الوظيفي الذي يميز خشونة الركبة الجزئية.
الأسباب وعوامل الخطر لخشونة الركبة الجزئية
تتطور خشونة الركبة الجزئية نتيجة تآكل الغضروف المفصلي في جزء واحد من الركبة. هناك عدة عوامل تساهم في هذا التآكل وتزيد من خطر الإصابة:
الأسباب الرئيسية
- العمر: مع التقدم في العمر، يفقد الغضروف مرونته وقدرته على الإصلاح الذاتي، مما يجعله أكثر عرضة للتآكل.
- الإصابات السابقة: الإصابات الرياضية أو الحوادث التي تؤثر على الركبة، مثل تمزق الغضروف الهلالي أو الأربطة، يمكن أن تسرع من تآكل الغضروف في المنطقة المصابة.
- الجهد المتكرر: الأنشطة التي تتطلب إجهادًا متكررًا على الركبة، مثل بعض المهن (عمال البناء، الرياضيون) أو الرياضات عالية التأثير، تزيد من الضغط على الغضاريف.
- التشوهات الخلقية أو المكتسبة: مثل التقوس الداخلي للركبة (الركبة الروحاء Varus deformity) أو التقوس الخارجي (الركبة الفحجاء Valgus deformity). التقوس الداخلي يضع حملًا زائدًا على الحجرة الوسطية، مما يزيد من خطر خشونة الركبة الجزئية في هذا الجزء.
عوامل الخطر
- السمنة: زيادة الوزن تضع ضغطًا هائلاً على مفاصل الركبة، مما يسرع من تآكل الغضاريف. كل كيلو جرام إضافي من وزن الجسم يضع حوالي 4 كيلو جرامات من الضغط على الركبة.
- الوراثة: وجود تاريخ عائلي لخشونة المفاصل قد يزيد من احتمالية الإصابة.
- الجنس: النساء أكثر عرضة للإصابة بخشونة الركبة بعد سن الخمسين مقارنة بالرجال.
- الأمراض الالتهابية: بعض أنواع التهاب المفاصل مثل التهاب المفاصل الروماتويدي أو الصدفي، على الرغم من أنها عادة ما تكون شاملة، يمكن أن تساهم في تآكل الغضروف.
- ضعف العضلات: ضعف العضلات المحيطة بالركبة، خاصة عضلات الفخذ الأمامية (العضلة الرباعية)، يقلل من الدعم للمفصل ويزيد من الإجهاد عليه.
فهم هذه الأسباب وعوامل الخطر يساعد في تحديد التدابير الوقائية وتوجيه خطة العلاج المناسبة عندما تتطور الحالة.
الأعراض الشائعة لخشونة الركبة الجزئية
تتطور أعراض خشونة الركبة الجزئية عادةً بشكل تدريجي وتزداد سوءًا بمرور الوقت. من المهم التعرف على هذه الأعراض لطلب المشورة الطبية في الوقت المناسب.
أهم الأعراض
-
الألم:
هو العرض الأكثر شيوعًا.
- الموقع: يتركز الألم عادةً في الجانب الداخلي (الوسطي) من الركبة، خاصة في حالات التقوس الداخلي (الركبة الروحاء) وهي الأكثر شيوعًا.
- النمط: يزداد الألم سوءًا مع النشاط البدني، مثل المشي، صعود الدرج، الوقوف لفترات طويلة، أو حمل الأوزان.
- الراحة: يميل الألم إلى التخفيف مع الراحة، ولكنه قد يعود عند استئناف النشاط.
- الطقس: قد يلاحظ بعض المرضى زيادة في الألم مع التغيرات الجوية أو الرطوبة.
-
التصلب (Stiffness):
- الصباحي: يشعر المريض بتصلب في الركبة عند الاستيقاظ من النوم أو بعد فترات طويلة من الجلوس.
- المدة: عادة ما يتحسن هذا التصلب بعد بضع دقائق من الحركة.
- التورم: قد يحدث تورم خفيف إلى متوسط في الركبة، خاصة بعد النشاط.
- صوت طقطقة أو احتكاك: قد يسمع المريض أو يشعر بصوت طقطقة، فرقعة، أو احتكاك (Crepitus) عند تحريك الركبة، نتيجة لاحتكاك العظام ببعضها البعض.
- ضعف في الحركة: يصبح ثني ومد الركبة بالكامل صعبًا ومؤلمًا، مما يحد من نطاق الحركة.
- ضعف في المفصل أو عدم استقرار: قد يشعر المريض بأن الركبة "تتخلى عنه" أو أنها غير مستقرة، خاصة عند المشي على أسطح غير مستوية.
- التقوس: في حالات خشونة الركبة الوسطية المتقدمة، قد يزداد التقوس الداخلي للركبة (الركبة الروحاء) بشكل ملحوظ، مما يؤثر على مظهر الساق.
إذا كنت تعاني من أي من هذه الأعراض، فمن الضروري استشارة الأستاذ الدكتور محمد هطيف لتقييم حالتك بدقة وتحديد خطة العلاج الأنسب. التشخيص المبكر والعلاج المناسب يمكن أن يقلل من الألم ويحسن وظيفة الركبة بشكل كبير.
التشخيص الدقيق لخشونة الركبة الجزئية
يعتمد التشخيص الدقيق لخشونة الركبة الجزئية على مجموعة من الخطوات التي يقوم بها الأستاذ الدكتور محمد هطيف لتقييم حالة المريض بشكل شامل.
مراحل التشخيص
-
التاريخ المرضي الشامل (Patient History):
- يستمع الدكتور هطيف بعناية إلى شكوى المريض الرئيسية، مثل طبيعة الألم، موقعه (هل هو في الجانب الداخلي للركبة؟)، متى بدأ، ما الذي يزيده أو يخففه، وتأثيره على الأنشطة اليومية والمهنية (كما في حالة عامل البناء في المثال).
- يتم السؤال عن أي إصابات سابقة للركبة، أو أمراض مزمنة، أو أدوية يتناولها المريض.
- يتم تقييم مستوى النشاط البدني للمريض وتوقعاته من العلاج.
-
الفحص السريري الدقيق (Physical Examination):
- المعاينة: يلاحظ الدكتور هطيف أي تورم، احمرار، أو تشوه في الركبة (مثل التقوس الداخلي).
- الجس: يتحسس الدكتور الركبة لتحديد مناطق الألم والتورم، والتأكد من عدم وجود حرارة زائدة.
- نطاق الحركة: يتم قياس مدى قدرة المريض على ثني ومد الركبة بالكامل.
- تقييم الاستقرار: يتم فحص الأربطة للتأكد من استقرار المفصل.
- تقييم التقوس: يحدد الدكتور ما إذا كان التقوس الداخلي للركبة قابلاً للتصحيح يدويًا، وهو عامل مهم في تحديد نوع الجراحة.
- فحص المشية: يراقب الدكتور طريقة مشي المريض لتقييم أي تأثير للخشونة على نمط المشي.
-
التصوير التشخيصي (Diagnostic Imaging):
-
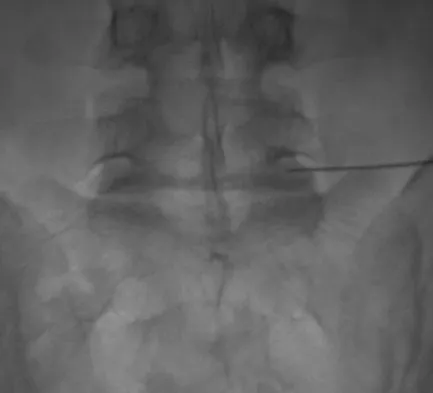
الأشعة السينية (X-rays):
تُعد الأشعة السينية المحملة (Weightbearing AP Radiograph) هي الأداة التشخيصية الأساسية. تُظهر هذه الأشعة تضيق المسافة المفصلية في الحجرة المصابة (غالبًا الوسطية)، مما يشير إلى تآكل الغضروف. كما تساعد في تحديد درجة التقوس في الركبة.


- التصوير بالرنين المغناطيسي (MRI): قد يُطلب التصوير بالرنين المغناطيسي في بعض الحالات لتقييم حالة الأنسجة الرخوة مثل الغضاريف الهلالية والأربطة والغضاريف المفصلية بشكل أكثر تفصيلاً، ولكنه ليس ضروريًا دائمًا لتشخيص خشونة الركبة الجزئية.
-
الأشعة السينية (X-rays):
تُعد الأشعة السينية المحملة (Weightbearing AP Radiograph) هي الأداة التشخيصية الأساسية. تُظهر هذه الأشعة تضيق المسافة المفصلية في الحجرة المصابة (غالبًا الوسطية)، مما يشير إلى تآكل الغضروف. كما تساعد في تحديد درجة التقوس في الركبة.
من خلال هذه الخطوات، يتمكن الأستاذ الدكتور محمد هطيف من الوصول إلى تشخيص دقيق وتحديد أفضل مسار علاجي لكل مريض.

خيارات العلاج: استبدال مفصل الركبة الأحادي (UKA) مقابل قطع عظم الظنبوب العالي (HTO)
بعد فشل العلاجات غير الجراحية (مثل العلاج الطبيعي، الأدوية، الحقن) في تخفيف الألم وتحسين وظيفة الركبة، يصبح التدخل الجراحي خيارًا مطروحًا. بالنسبة لخشونة الركبة الجزئية، هناك خياران جراحيان رئيسيان يقدمان نتائج ممتازة عند اختيار المريض المناسب: استبدال مفصل الركبة الأحادي (UKA) وقطع عظم الظنبوب العالي (HTO).
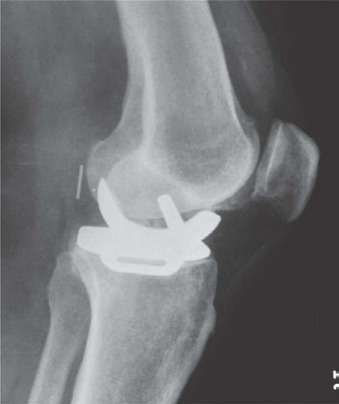
1. قطع عظم الظنبوب العالي (High Tibial Osteotomy - HTO)
ما هو HTO؟
عملية HTO هي إجراء جراحي يهدف إلى إعادة توزيع الحمل على مفصل الركبة عن طريق تغيير زاوية عظم الظنبوب (الساق). في حالات التقوس الداخلي (الركبة الروحاء)، حيث يتركز الضغط على الجزء الداخلي من الركبة، يقوم الجراح بقطع جزء صغير من عظم الظنبوب أسفل الركبة مباشرة، ثم يصحح زاوية العظم لإعادة محاذاة الساق، مما ينقل الضغط إلى الجزء السليم (الخارجي) من الركبة. هذا يقلل الألم ويؤخر الحاجة إلى استبدال مفصل الركبة الكامل.
مؤشرات HTO (من هو المرشح الجيد؟):
*
السن الفسيولوجي:
أقل من 60 عامًا (المرضى الأصغر سنًا والأكثر نشاطًا).
*
النشاط البدني العالي:
مناسب للمرضى الذين يمارسون وظائف تتطلب جهدًا بدنيًا كبيرًا (مثل عمال البناء) أو يمارسون الرياضة بانتظام، حيث يمكن لهذا الإجراء أن يتحمل الأنشطة عالية التأثير بشكل أفضل من UKA.
*
التقوس:
تقوس داخلي (Varus deformity) أقل من 15 درجة، أو تقوس خارجي (Valgus deformity) أقل من 12 درجة.
*
نطاق الحركة:
القدرة على ثني الركبة لأكثر من 90 درجة، وتقوس انثناء ثابت أقل من 15 درجة.
*
سلامة الحجرة الجانبية:
يجب أن تكون الحجرة الجانبية (الخارجية) من الركبة سليمة وغير مصابة بالخشونة.
*
سلامة الأربطة:
يجب أن تكون الأربطة الرئيسية للركبة (مثل الرباط الصليبي الأمامي والرباط الجانبي الإنسي) سليمة.
موانع HTO (من ليس المرشح الجيد؟):
*
أمراض المفاصل الالتهابية:
مثل التهاب المفاصل الروماتويدي أو الصدفي.
*
عدم كفاءة الأربطة:
ضعف أو تمزق في الرباط الجانبي الوسطي أو الرباط الصليبي الأمامي.
*
خشونة شديدة:
خشونة متقدمة في الحجرة الوسطية، أو وجود خشونة في الحجرة الجانبية أو المفصل الرضفي الفخذي.
*
التقوس الشديد:
تقوس كبير جدًا يتطلب تصحيحًا يزيد عن 20 درجة.
*
السمنة المفرطة:
قد لا تتحمل الركبة الفحجاء (Valgus knee) الناتجة عن التصحيح بشكل جيد بسبب احتكاك الفخذين من الداخل.
*
الركبة المتخلخلة:
وجود تخلخل كبير في الركبة مع خلع جزئي تاجي يزيد عن 1 سم.
أنواع HTO:
*
قطع العظم بالإغلاق (Closing Wedge Osteotomy):
كان يعتبر المعيار الذهبي في الماضي. يتم إزالة جزء من العظم على شكل وتد من الجانب الخارجي للساق، ثم تُغلق الفجوة.
*
المزايا:
استقرار فوري، معدلات التئام عظام جيدة.
*
العيوب:
خطر إصابة العصب الشظوي، فقدان مخزون العظام مما قد يجعل جراحة استبدال المفصل الكلي لاحقًا أكثر صعوبة (Patella Baja).
*
قطع العظم بالفتح (Opening Wedge Osteotomy):
أصبح أكثر شيوعًا مؤخرًا. يتم عمل شق في العظم على الجانب الداخلي للساق، ثم تُفتح الفجوة وتُملأ بطعم عظمي (أو مواد بديلة) لتصحيح المحاذاة.
*
المزايا:
لا يوجد فقدان للعظام، يسهل تحويلها إلى استبدال مفصل كلي لاحقًا، لا يوجد خطر لإصابة العصب الشظوي.
*
العيوب:
الحاجة إلى طعم عظمي، خطر انهيار التصحيح وفقدان الزاوية المصححة، إمكانية خفض ارتفاع الرضفة (Patella Baja).
لا توجد دراسات قاطعة تفضل إحدى التقنيتين على الأخرى بشكل كبير من حيث النتائج طويلة الأمد، ويعتمد الاختيار على خبرة الجراح وحالة المريض.



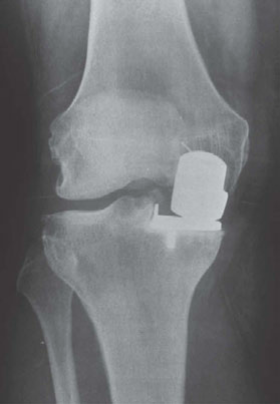
2. استبدال مفصل الركبة الأحادي (Unicondylar Knee Arthroplasty - UKA)
ما هو UKA؟
عملية UKA، والمعروفة أيضًا بالاستبدال الجزئي للركبة، هي إجراء جراحي يتم فيه استبدال الجزء التالف فقط من مفصل الركبة (عادةً الحجرة الوسطية) بزرع صناعي، مع الحفاظ على الأجزاء السليمة الأخرى من المفصل والأربطة. الهدف هو تخفيف الألم وتحسين الوظيفة مع الحفاظ على الشعور الطبيعي للركبة.
مؤشرات UKA (من هو المرشح الجيد؟):
*
السن الفسيولوجي:
مؤشرات مماثلة لـ HTO، ولكنها قد تكون خيارًا جيدًا للمرضى الأكبر سنًا الذين لا يستطيعون تحمل HTO.
*
النشاط البدني المنخفض:
مناسب للمرضى الذين لديهم متطلبات بدنية أقل، حيث قد يؤدي النشاط البدني العالي إلى تآكل متسارع للمفصل الصناعي.
*
التقوس:
تقوس ثابت في الركبة (Varus deformity) أقل من 15 درجة.
*
نطاق الحركة:
القدرة على ثني الركبة لأكثر من 90 درجة، وتقوس انثناء ثابت أقل من 15 درجة.
*
سلامة الحجرات الأخرى:
يجب أن تكون الحجرة الجانبية والمفصل الرضفي الفخذي سليمين.
*
سلامة الأربطة:
يجب أن تكون الأربطة الصليبية (الأمامي والخلفي) سليمة ووظيفية.
*
تفضيل المريض:
بعض المرضى، خاصة النساء، قد يفضلون UKA على HTO لأنهم قد لا يتحملون التشوه الزاوي الذي ينتج عن HTO بشكل جيد.
موانع UKA:
*
أمراض المفاصل الالتهابية:
مثل التهاب المفاصل الروماتويدي أو الصدفي.
*
خشونة في حجرات متعددة:
وجود خشونة في أكثر من حجرة واحدة من الركبة.
*
عدم استقرار الركبة:
ضعف أو تمزق في الأربطة الرئيسية يؤدي إلى عدم استقرار المفصل.
*
السمنة المفرطة:
قد تزيد من خطر فشل المفصل الصناعي.
*
التقوس الشديد:
تقوس كبير جدًا لا يمكن تصحيحه بشكل فعال بـ UKA.
*
النشاط البدني المرتفع جدًا:
كما ذكرنا، قد يؤدي إلى تآكل مبكر للمفصل الصناعي.
مقارنة بين UKA و HTO
يُقدم الجدول التالي مقارنة شاملة بين الإجراءين لمساعدتك على فهم الفروقات الرئيسية:
| الميزة / الإجراء | قطع عظم الظنبوب العالي (HTO) | استبدال مفصل الركبة الأحادي (UKA) |
|---|---|---|
| الهدف الرئيسي | إعادة محاذاة الساق لتخفيف الضغط عن الجزء المتضرر من الركبة (عادةً الوسطي) ونقله إلى الجزء السليم. | استبدال الجزء المتضرر فقط من المفصل (عادةً الوسطي) بزرع صناعي، مع الحفاظ على الأجزاء السليمة والأربطة. |
خشونة الركبة وتمزق الأربطة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات منظار الركبة والمفاصل الصناعية.
مواضيع أخرى قد تهمك