خشونة الركبة المتقدمة: دليل شامل لمرضى استبدال المفصل الكلي في صنعاء مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
خشونة الركبة المتقدمة هي تآكل شديد في غضاريف المفصل يسبب ألماً مزمناً وتيبساً وتقييداً للحركة. علاجها الفعال يشمل العلاج الطبيعي والأدوية، وفي الحالات الشديدة، يوصي الأستاذ الدكتور محمد هطيف بجراحة استبدال مفصل الركبة الكلي لاستعادة وظيفة المفصل وتحسين جودة الحياة.
الخلاصة الطبية السريعة: خشونة الركبة المتقدمة هي تآكل شديد في غضاريف المفصل يسبب ألماً مزمناً وتيبساً وتقييداً للحركة. علاجها الفعال يشمل العلاج الطبيعي والأدوية، وفي الحالات الشديدة، يوصي الأستاذ الدكتور محمد هطيف بجراحة استبدال مفصل الركبة الكلي لاستعادة وظيفة المفصل وتحسين جودة الحياة.
مقدمة: فهم خشونة الركبة المتقدمة وتأثيرها على حياتك
خشونة الركبة المتقدمة، والمعروفة طبياً بالتهاب المفاصل التنكسي الشديد في الركبة، هي حالة مزمنة تتسم بتآكل الغضروف الذي يغطي أطراف العظام في مفصل الركبة. هذا التآكل يؤدي إلى احتكاك العظام ببعضها البعض، مسبباً ألماً شديداً، تيبساً، وصعوبة في الحركة، مما يؤثر بشكل كبير على جودة حياة المريض واستقلاليته.
في عيادة الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري الرائد في صنعاء، ندرك تماماً التحديات التي يواجهها مرضى خشونة الركبة المتقدمة. يهدف هذا الدليل الشامل إلى تزويدك بمعلومات مفصلة وموثوقة حول هذه الحالة، بدءاً من فهم تشريح الركبة، مروراً بالأسباب والأعراض، وصولاً إلى خيارات التشخيص والعلاج المتاحة، مع التركيز بشكل خاص على جراحة استبدال مفصل الركبة الكلي (Total Knee Arthroplasty - TKA) كحل نهائي وفعال لاستعادة الحركة والتخلص من الألم.
تخيل مريضاً يبلغ من العمر 68 عاماً، نجاراً متقاعداً، يعاني من ألم متفاقم في كلتا ركبتيه لمدة سبع سنوات، مع تركيز أكبر في الركبة اليمنى. يصف الألم بأنه عميق ومؤلم، ويزداد سوءاً مع الأنشطة اليومية مثل المشي، الوقوف لفترات طويلة، صعود الدرج، والنهوض من وضعية الجلوس. يعاني من تيبس صباحي يستمر لحوالي 45 دقيقة وتيبس بعد فترات الخمول. يقيّم ألمه بـ 7/10 على مقياس الألم البصري (VAS) في أسوأ حالاته، مما يعيقه عن أداء الأنشطة اليومية ويجعله يعتمد على العكاز للمشي. هذا المريض، بعد تجربة جميع العلاجات التحفظية دون جدوى، أصبح مرشحاً مثالياً لجراحة استبدال مفصل الركبة الكلي. هذه الحالة ليست فريدة من نوعها، بل هي تمثل واقع العديد من المرضى الذين يسعون للعلاج في عيادة الأستاذ الدكتور محمد هطيف.
يهدف هذا الدليل إلى أن يكون مرجعاً شاملاً لك، لمساعدتك على اتخاذ قرارات مستنيرة بشأن صحة ركبتيك، مع التأكيد على أن الخبرة والكفاءة التي يقدمها الأستاذ الدكتور محمد هطيف وفريقه في صنعاء هي مفتاحك لعودة الحياة الطبيعية.
التشريح والوظيفة الطبيعية لمفصل الركبة
مفصل الركبة هو أحد أكبر وأعقد المفاصل في جسم الإنسان، وهو ضروري للمشي، الجري، القفز، وأداء معظم الأنشطة اليومية. فهم بنيته يساعدنا على تقدير مدى تعقيد المشاكل التي تنشأ عن خشونة الركبة المتقدمة.
مكونات مفصل الركبة الرئيسية
يتكون مفصل الركبة بشكل أساسي من التقاء ثلاث عظام رئيسية:
- عظم الفخذ (Femur): هو أطول وأقوى عظم في الجسم، ويشكل الجزء العلوي من المفصل.
- عظم الساق (Tibia): هو العظم الأكبر في الجزء السفلي من الساق، ويشكل الجزء السفلي من المفصل.
- الرضفة (Patella): أو صابونة الركبة، وهي عظم صغير مسطح يقع أمام المفصل، وينزلق في أخدود خاص على عظم الفخذ. تعمل الرضفة على حماية المفصل وتحسين كفاءة عضلات الفخذ الرباعية.
الغضاريف والأربطة والأوتار
بالإضافة إلى العظام، يحتوي مفصل الركبة على مكونات أخرى حيوية:
- الغضروف المفصلي (Articular Cartilage): هو نسيج ناعم وأملس يغطي أطراف عظم الفخذ والساق والرضفة. وظيفته الرئيسية هي تقليل الاحتكاك بين العظام وتوفير سطح أملس للحركة، بالإضافة إلى امتصاص الصدمات. في خشونة الركبة المتقدمة، يتآكل هذا الغضروف، مما يؤدي إلى الألم والاحتكاك.
- الهلالات (Menisci): عبارة عن غضروفين على شكل حرف C يقعان بين عظم الفخذ والساق. يعملان كوسائد لامتصاص الصدمات وتوزيع الوزن، مما يزيد من استقرار المفصل.
-
الأربطة (Ligaments):
هي أنسجة قوية ومرنة تربط العظام ببعضها البعض وتوفر الاستقرار للمفصل. تشمل الأربطة الرئيسية في الركبة:
- الرباط الصليبي الأمامي (ACL) والخلفي (PCL): يقعان داخل المفصل ويمنعان الانزلاق المفرط للعظام.
- الرباط الجانبي الإنسي (MCL) والرباط الجانبي الوحشي (LCL): يقعان على جانبي الركبة ويوفران الاستقرار الجانبي.
- الأوتار (Tendons): تربط العضلات بالعظام. أهمها وتر العضلة الرباعية الذي يربط عضلات الفخذ بالرضفة، ووتر الرضفة الذي يربط الرضفة بعظم الساق.
وظيفة مفصل الركبة
يعمل مفصل الركبة كـ "مفصل رزي" يسمح بالثني والمد، ولكنه يسمح أيضاً بدرجة محدودة من الدوران. هذه الحركات ضرورية للمشي، صعود الدرج، والجلوس. يعتمد الأداء السليم للركبة على التوازن الدقيق بين قوة العضلات، مرونة الأربطة، وسلامة الغضاريف. عندما يتدهور الغضروف بسبب خشونة الركبة المتقدمة، يختل هذا التوازن، مما يؤدي إلى الألم والقيود الوظيفية.
الأسباب وعوامل الخطر لخشونة الركبة
خشونة الركبة المتقدمة ليست مجرد نتيجة للشيخوخة، بل هي تفاعل معقد بين عدة عوامل. فهم هذه العوامل يساعد في الوقاية وإدارة الحالة.
الأسباب الرئيسية لخشونة الركبة
- التهاب المفاصل التنكسي الأولي (Primary Osteoarthritis): هو النوع الأكثر شيوعاً، ويحدث دون سبب واضح، ويعتقد أنه نتيجة للتآكل والتمزق الطبيعي للغضروف على مر السنين، بالإضافة إلى عوامل وراثية.
-
التهاب المفاصل التنكسي الثانوي (Secondary Osteoarthritis):
يحدث نتيجة لحالة أخرى أو إصابة سابقة، مثل:
- الإصابات السابقة: الكسور داخل المفصل، تمزقات الأربطة (مثل الرباط الصليبي)، أو إصابات الهلالات (مثل استئصال جزء من الغضروف الهلالي الذي خضع له المريض في حالتنا قبل 10 سنوات). هذه الإصابات يمكن أن تغير من ميكانيكا المفصل وتسرع من تآكل الغضروف.
- الأمراض الالتهابية: مثل التهاب المفاصل الروماتويدي أو النقرس، التي تهاجم الغضروف المفصلي.
- التشوهات الخلقية أو المكتسبة: مثل التقوس الشديد في الساقين (الركبة الفحجاء) أو التفلطح (الركبة الروحاء)، والتي تزيد من الضغط على أجزاء معينة من المفصل.
عوامل الخطر التي تزيد من احتمالية الإصابة بالخشونة
- العمر: تزداد احتمالية الإصابة بخشونة الركبة مع التقدم في العمر، حيث يتدهور الغضروف بشكل طبيعي.
- السمنة (Obesity): الوزن الزائد يزيد بشكل كبير من الضغط على مفصل الركبة، مما يسرع من تآكل الغضروف. كل كيلوغرام إضافي من وزن الجسم يضع حملاً يعادل 3-4 كيلوغرامات على الركبة أثناء المشي. المريض في حالتنا يعاني من السمنة (مؤشر كتلة الجسم 32 كجم/م²).
- المهنة والأنشطة المتكررة: المهن التي تتطلب الوقوف لفترات طويلة، رفع الأثقال، أو ثني الركبة بشكل متكرر (مثل مهنة النجار في حالتنا) يمكن أن تزيد من خطر الإصابة.
- الوراثة: وجود تاريخ عائلي لخشونة المفاصل يزيد من احتمالية الإصابة.
- ضعف العضلات: ضعف عضلات الفخذ (العضلة الرباعية) يمكن أن يؤثر على استقرار الركبة ويزيد من الضغط على المفصل.
- الجنس: النساء أكثر عرضة للإصابة بخشونة الركبة من الرجال، خاصة بعد سن اليأس.
- الأمراض المزمنة: بعض الأمراض مثل السكري (الذي يعاني منه المريض في حالتنا) يمكن أن تؤثر على صحة الغضاريف والأنسجة الضامة.
يؤكد الأستاذ الدكتور محمد هطيف على أن فهم هذه العوامل يساعد في تبني استراتيجيات وقائية، وفي حال الإصابة، يوجه خطة العلاج نحو معالجة الأسباب الجذرية وعوامل الخطر لتحقيق أفضل النتائج.
أعراض خشونة الركبة المتقدمة
تتطور أعراض خشونة الركبة المتقدمة تدريجياً على مدى سنوات، وتصبح أكثر حدة مع تفاقم تآكل الغضروف. التعرف على هذه الأعراض مبكراً يمكن أن يساعد في إدارة الحالة بشكل أفضل.
الألم هو العرض الرئيسي
- ألم عميق ومؤلم: يوصف غالباً بأنه ألم مستمر داخل المفصل، يزداد سوءاً مع الحركة ويتحسن نسبياً مع الراحة.
- ألم مرتبط بالنشاط: يزداد الألم عند الوقوف لفترات طويلة، المشي لمسافات، صعود أو نزول الدرج، والنهوض من وضعية الجلوس. المريض في حالتنا كان يعاني من ألم شديد يمنعه من المشي لأكثر من كتلتين أو الوقوف لأكثر من 15 دقيقة.
- ألم ليلي: في المراحل المتقدمة، قد يصبح الألم مستمراً حتى أثناء الراحة أو النوم، مما يعطل النوم.
- تفاقم الألم مع التغيرات الجوية: يلاحظ بعض المرضى زيادة في الألم مع الطقس البارد أو الرطب.
التيبس وتقييد الحركة
- التيبس الصباحي: صعوبة في تحريك الركبة بعد الاستيقاظ من النوم، ويتحسن تدريجياً بعد حوالي 30-60 دقيقة من الحركة الخفيفة. في حالتنا، كان التيبس الصباحي يستمر حوالي 45 دقيقة.
- التيبس بعد فترات الخمول: يحدث تيبس أيضاً بعد الجلوس لفترات طويلة أو عدم النشاط.
- نقص نطاق الحركة: مع تقدم الخشونة، يصبح من الصعب مد أو ثني الركبة بالكامل. قد تتطور "وضعية الثني الثابتة" (Fixed Flexion Deformity)، حيث لا يمكن للمريض مد ركبته بالكامل أبداً، كما في حالة المريض الذي كان يعاني من انثناء ثابت بمقدار 10 درجات في ركبته اليمنى.
- الاحتكاك والأصوات: قد يسمع المريض أو يشعر بـ "طقطقة" أو "صرير" في الركبة أثناء الحركة (Crepitus)، نتيجة لاحتكاك العظام المتآكلة.
التورم والتشوه
- التورم: قد يحدث تورم خفيف إلى متوسط حول المفصل نتيجة لتراكم السوائل الالتهابية.
- التشوه: في المراحل المتقدمة، قد تتغير محاذاة الركبة، مما يؤدي إلى تشوه واضح. الأكثر شيوعاً هو "الركبة الفحجاء" (Varus Deformity)، حيث تبدو الساق مقوسة نحو الخارج (مثل حرف O)، وهذا ما لوحظ بوضوح في الركبة اليمنى للمريض.
- ضمور العضلات: قد تضعف عضلات الفخذ (العضلة الرباعية) وتضمر بسبب قلة الاستخدام والألم، مما يزيد من عدم الاستقرار.
عدم الاستقرار وصعوبة المشي
- الشعور بعدم الاستقرار: قد يشعر المريض بأن ركبته "تتخلى عنه" أو "تتفكك" أثناء المشي.
- العرج (Antalgic Gait): يميل المريض إلى العرج أو تغيير طريقة مشيه لتخفيف الضغط على الركبة المؤلمة، وهذا ما لوحظ في حالة المريض.
- الحاجة إلى أدوات مساعدة: قد يحتاج المريض إلى استخدام العكاز أو المشاية للمساعدة في المشي والحفاظ على التوازن.
يؤكد الأستاذ الدكتور محمد هطيف أن هذه الأعراض، عندما تصبح شديدة وتؤثر على القدرة على أداء الأنشطة اليومية، هي مؤشر قوي على الحاجة إلى تقييم متخصص للنظر في خيارات العلاج المتقدمة.
تشخيص خشونة الركبة بدقة
يعتمد التشخيص الدقيق لخشونة الركبة المتقدمة على مزيج من التاريخ المرضي المفصل، الفحص السريري الشامل، والفحوصات التصويرية المتقدمة. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، نتبع نهجاً منظماً لضمان تشخيص شامل ودقيق.
1. التاريخ المرضي المفصل
يبدأ التشخيص بسؤال المريض عن:
- طبيعة الألم: متى بدأ، كيف يتطور، ما الذي يزيده أو يخففه، شدته (باستخدام مقياس الألم البصري VAS).
- الأعراض الأخرى: التيبس، التورم، الطقطقة، عدم الاستقرار، ومدى تأثيرها على الأنشطة اليومية.
- التاريخ الطبي والجراحي: الأمراض المزمنة (مثل الضغط والسكري والسمنة التي يعاني منها المريض)، العمليات الجراحية السابقة (مثل تنظير الركبة واستئصال جزء من الهلالة للمريض قبل 10 سنوات).
- العلاجات السابقة: الأدوية، العلاج الطبيعي، الحقن، ومدى فعاليتها.
- التاريخ الاجتماعي: المهنة، نمط الحياة، وعوامل الخطر الأخرى.
2. الفحص السريري الشامل
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص دقيق للركبة، يشمل:
- الملاحظة العامة: تقييم طريقة المشي (العرج)، وجود أي تشوهات (مثل التقوس)، ضمور العضلات، أو تورم.
- الجس (Palpation): تحديد مناطق الألم، وجود حرارة، أو تورم في المفصل.
- نطاق الحركة (Range of Motion - ROM): قياس مدى قدرة المريض على ثني ومد الركبة، وتحديد وجود أي انثناء ثابت أو قيود في الحركة.
- اختبارات الثبات الرباطي (Ligamentous Stability Tests): تقييم قوة الأربطة الجانبية والصليبية. في حالة المريض، لوحظ ارتخاء كبير في الرباط الجانبي الإنسي للركبة اليمنى.
- تقييم الرضفة: فحص حركة الرضفة ووجود احتكاك خلفها.
- التقييم العصبي والوعائي: التأكد من سلامة الأعصاب والأوعية الدموية في الأطراف السفلية.
3. الفحوصات التصويرية المتقدمة
تعتبر الفحوصات التصويرية حجر الزاوية في تشخيص خشونة الركبة المتقدمة:
-
الأشعة السينية العادية (Plain Radiographs):
-
الوضعيات الواقفة (Standing AP, Lateral, Merchant views):
هي الأهم، حيث تظهر المفصل تحت تأثير الوزن. تكشف عن:
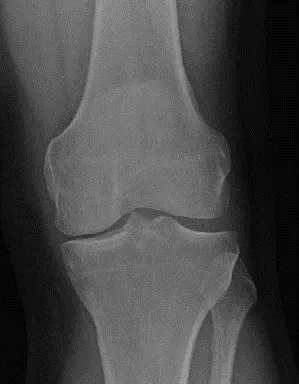
- ضيق المسافة المفصلية (Joint Space Narrowing): علامة رئيسية لتآكل الغضروف. في حالة المريض، كان هناك ضيق شديد وشبه كامل في الجزء الإنسي من الركبة اليمنى.
- النتوءات العظمية (Osteophytes): نمو عظمي زائد حول المفصل.
- تصلب العظم تحت الغضروف (Subchondral Sclerosis): زيادة كثافة العظم تحت الغضروف المتآكل.
- التكيسات تحت الغضروف (Subchondral Cysts): جيوب مملوءة بالسوائل داخل العظم.
- التشوه (Deformity): مثل التقوس الشديد (Varus Deformity) الذي كان واضحاً في الركبة اليمنى للمريض.
- تصنيف كيلغرين-لورانس (Kellgren-Lawrence Classification): يستخدم لتقييم شدة الخشونة بناءً على الأشعة السينية. تتراوح الدرجات من 0 (طبيعي) إلى IV (شديد). في حالة المريض، كانت الركبة اليمنى من الدرجة IV، مما يشير إلى خشونة شديدة جداً.
-
الوضعيات الواقفة (Standing AP, Lateral, Merchant views):
هي الأهم، حيث تظهر المفصل تحت تأثير الوزن. تكشف عن:
- أشعة المحور الميكانيكي لكامل الطرف السفلي (Full-Length Mechanical Axis View): ضرورية جداً لتحديد محاذاة الطرف السفلي بالكامل وتحديد مدى الانحراف عن المحور الميكانيكي الطبيعي، وهو أمر حاسم لتخطيط جراحة استبدال المفصل.
- التصوير المقطعي المحوسب (CT Scan): قد يطلب الأستاذ الدكتور محمد هطيف الأشعة المقطعية في حالات التشوه الشديد لتقييم دقيق لشكل العظام وتحديد أي فقدان عظمي، مما يساعد في التخطيط الجراحي الدقيق.
- التصوير بالرنين المغناطيسي (MRI): نادراً ما يكون ضرورياً لتشخيص خشونة الركبة المتقدمة، حيث تكون الأشعة السينية كافية. يستخدم الرنين المغناطيسي عادة في المراحل المبكرة أو لتشخيص مشاكل أخرى مثل تمزقات الهلالات أو الأربطة أو نخر العظم عند عدم وضوح التشخيص.
4. التشخيص التفريقي
على الرغم من أن أعراض المريض وفحوصاته التصويرية كانت متوافقة تماماً مع خشونة الركبة المتقدمة، إلا أن الأستاذ الدكتور محمد هطيف يحرص على استبعاد الحالات الأخرى التي قد تسبب ألماً مشابهاً في الركبة.
| الميزة | خشونة الركبة الأولية المتقدمة (حالتنا) | التهاب المفاصل الروماتويدي (RA) | التهاب المفاصل ما بعد الصدمة | نخر العظم التلقائي للركبة (SONK) |
|---|---|---|---|---|
| السبب | تآكل ميكانيكي، عوامل وراثية | مرض مناعي ذاتي، عملية التهابية جهازية | تاريخ إصابة ركبة سابقة (كسر، إصابة رباط) | نقص تروية دموية يؤدي إلى موت العظم تحت الغضروف |
| البداية/التطور | تدريجي، مزمن، يتفاقم ببطء على مر السنين | تدريجي أو حاد، متقلب، نوبات جهازية، يؤثر على مفاصل متعددة | يتطور غالباً بعد سنوات من إصابة محددة، متفاقم | حاد، غالباً بداية مفاجئة لألم موضعي شديد |
| طبيعة الألم | مرتبط بالنشاط، أسوأ مع تحمل الوزن، يتحسن بالراحة، تيبس صباحي (<60 دقيقة) | نمط التهابي، تيبس صباحي (>60 دقيقة)، تيبس بعد الراحة، ألم في مفاصل متعددة | مرتبط بالنشاط، موضعي في الجزء المصاب سابقاً، مزمن غالباً | ألم شديد، ثابت، موضعي، غالباً أسوأ ليلاً ولا يتأثر بالراحة |
| الفحص السريري | طقطقة، تورم (متغير)، انثناء ثابت، تشوه ميكانيكي، ألم عند خط المفصل | التهاب الغشاء الزليلي، مفصل رخو، حرارة، التهاب مفاصل متعدد متناظر، عقيدات روماتويدية | طقطقة، تشوه مرتبط بإصابة سابقة، عدم استقرار، ألم عند الجس | ألم موضعي عند الجس (غالباً في اللقمة الفخذية الإنسية)، تورم، ألم مع تحمل الوزن |
| الأشعة السينية | غير متناظر ضيق المسافة المفصلية (إنسي > وحشي)، نتوءات عظمية، تصلب تحت غضروفي، تكيسات، تقوس | متناظر ضيق المسافة المفصلية، تآكلات حول المفصل، نقص كثافة العظم حول المفصل، خلع محتمل | ضيق مسافة مفصلية غير متناظر، نتوءات عظمية، تصلب، تشوه موضعي لموقع الإصابة | مبكراً: طبيعي أو تغيرات خفيفة. لاحقاً: شفافية تحت غضروفية، تسطح/انهيار السطح المفصلي، تصلب |
| علامات المختبر | طبيعية عموماً (قد ترتفع ESR/CRP قليلاً في الحالات المتقدمة) | ارتفاع ESR/CRP، عامل الروماتويد (RF) إيجابي، أجسام مضادة لـ anti-CCP إيجابية، فقر دم | طبيعية عموماً (قد ترتفع ESR/CRP قليلاً) | طبيعية عموماً (قد ترتفع ESR/CRP قليلاً) |
من خلال هذا التقييم الشامل، يتمكن الأستاذ الدكتور محمد هطيف من وضع خطة علاجية مخصصة وفعالة لكل مريض.
خيارات علاج خشونة الركبة المتقدمة
عندما تصل خشونة الركبة إلى مرحلة متقدمة، تصبح خيارات العلاج محدودة، وغالباً ما تصبح الجراحة هي الحل الأكثر فعالية. يتبع الأستاذ الدكتور محمد هطيف نهجاً متدرجاً يبدأ بالعلاجات التحفظية قبل اللجوء إلى التدخل الجراحي.
1. العلاج التحفظي (غير الجراحي)
يهدف العلاج التحفظي إلى تخفيف الألم وتحسين الوظيفة دون جراحة. يتم تجربة هذه الخيارات أولاً، ولكن في حالات الخشونة المتقدمة، غالباً ما توفر راحة مؤقتة أو محدودة. المريض في حالتنا جرب العديد من هذه العلاجات دون فائدة تذكر:
-
تعديل نمط الحياة:
- إنقاص الوزن: يقلل بشكل كبير من الضغط على مفصل الركبة.
- تعديل الأنشطة: تجنب الأنشطة عالية التأثير مثل الجري والقفز، والتركيز على الأنشطة منخفضة التأثير مثل المشي، السباحة، وركوب الدراجات الثابتة.
-
العلاج الطبيعي وتمارين التقوية:
- تقوية عضلات الفخذ والأرداف لتحسين استقرار الركبة.
- تحسين نطاق الحركة والمرونة.
- الع
خشونة الركبة وتمزق الأربطة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات منظار الركبة والمفاصل الصناعية.
مواضيع أخرى قد تهمك