عملية إيثاق مفصل الركبة (دمج الركبة): الدليل الشامل للمرضى
الخلاصة الطبية
إيثاق مفصل الركبة (دمج الركبة) هو إجراء جراحي يهدف إلى لحام عظام الفخذ والقصبة معاً لتكوين عظمة واحدة صلبة غير متحركة. يُستخدم هذا الإجراء كحل نهائي لتخفيف الألم وتوفير الاستقرار عند فشل المفاصل الصناعية، أو وجود التهابات شديدة، أو أورام عظمية.
الخلاصة الطبية السريعة: إيثاق مفصل الركبة (دمج الركبة) هو إجراء جراحي يهدف إلى لحام عظام الفخذ والقصبة معاً لتكوين عظمة واحدة صلبة غير متحركة. يُستخدم هذا الإجراء كحل نهائي لتخفيف الألم وتوفير الاستقرار عند فشل المفاصل الصناعية، أو وجود التهابات شديدة، أو أورام عظمية.
مقدمة
تُعد عملية إيثاق مفصل الركبة، والتي تُعرف طبياً وشعبياً باسم "دمج مفصل الركبة"، واحدة من الإجراءات الجراحية التاريخية والمهمة في مجال جراحة العظام. يعود تاريخ هذه العملية إلى أواخر القرن التاسع عشر، وقد تطورت بشكل مذهل على مر العقود لتصبح اليوم إجراءً إنقاذياً بالغ الأهمية.
الهدف الأساسي من هذه الجراحة ليس استعادة حركة الركبة، بل على العكس تماماً؛ الهدف هو التضحية بالحركة من أجل القضاء التام على الألم المبرح وتوفير طرف سفلي مستقر وقوي ومستقيم يسمح للمريض بالوقوف والمشي وتحمل الأوزان دون خوف من انهيار المفصل. في عالم الطب الحديث، ومع النجاح الكبير لعمليات تغيير المفاصل، لم تعد عملية الإيثاق الخيار الأول، بل أصبحت بمثابة "طوق النجاة" الأخير للمرضى الذين يعانون من مشاكل معقدة تمنعهم من الاستفادة من المفاصل الصناعية.
تشريح مفصل الركبة
لفهم طبيعة هذه الجراحة، يجب أن نلقي نظرة مبسطة على تشريح الركبة. يتكون مفصل الركبة الطبيعي من التقاء ثلاث عظام رئيسية: عظمة الفخذ من الأعلى، وعظمة القصبة من الأسفل، وعظمة الرضفة (الصابونة) في الأمام. تُغطي أطراف هذه العظام طبقة ناعمة من الغضاريف تسمح بالحركة السلسة، وتدعمها شبكة معقدة من الأربطة المتصالبة والجانبية.
في الحالات المرضية الشديدة التي تستدعي عملية الإيثاق، تكون هذه الغضاريف قد تدمرت بالكامل، والأربطة قد فقدت وظيفتها، وربما يكون هناك تآكل كبير في العظام ذاتها. خلال عملية الدمج، يقوم الجراح بإزالة ما تبقى من هذه الأنسجة التالفة، وتجهيز نهايات العظام لتتلامس بشكل مباشر، مما يحفز الجسم على بناء نسيج عظمي جديد يلحم عظمة الفخذ بعظمة القصبة لتصبحا عظمة واحدة مستمرة.
أسباب اللجوء إلى الجراحة
كما ذكرنا، تُعتبر عملية إيثاق مفصل الركبة إجراءً استثنائياً لا يُلجأ إليه إلا في حالات طبية محددة ومعقدة، حيث تفشل الحلول الطبية والجراحية الأخرى. تشمل الأسباب الرئيسية ما يلي:
- فشل مفصل الركبة الصناعي: وهو السبب الأكثر شيوعاً في العصر الحديث. عندما يتعرض المفصل الصناعي لالتهاب بكتيري مزمن ومستعصٍ، أو يحدث تآكل هائل في العظام المحيطة به، أو تتمزق الأوتار الرئيسية بشكل لا يمكن إصلاحه، يصبح إزالة المفصل الصناعي ودمج الركبة هو الحل الأمثل للقضاء على العدوى واستعادة القدرة على المشي.
- الالتهابات الشديدة وتيبس المفصل: في حالات العدوى البكتيرية العميقة، أو مرض السل المفصلي، أو الخشونة الشديدة الناتجة عن إصابات وحوادث سابقة والتي أدت إلى تيبس مؤلم في الركبة.
- مفصل شاركو العصبي: وهو تلف شديد وسريع في المفصل يحدث غالباً لدى مرضى السكري المتقدم أو المصابين باعتلالات عصبية. في هذه الحالة، تفقد الركبة الإحساس وتتدمر بنيتها تماماً، وتكون زراعة مفصل صناعي مخاطرة كبيرة مآلها الفشل المؤكد، لذا يكون الدمج هو الخيار الآمن.
- استئصال الأورام العظمية: عند وجود أورام خبيثة أو أورام حميدة شرسة حول منطقة الركبة، يضطر الجراح لاستئصال جزء كبير من العظم لضمان إزالة الورم بالكامل. في بعض هذه الحالات، يكون إعادة بناء الطرف عن طريق دمج ما تبقى من العظام هو الخيار الأفضل لضمان استقرار الساق.
- فئات خاصة من المرضى: نادراً ما يُقترح هذا الإجراء للشباب الذين يعملون في وظائف تتطلب مجهوداً بدنياً شاقاً جداً، أو للمرضى الذين يعانون من سمنة مفرطة جداً، حيث أن المفصل الصناعي قد لا يتحمل هذه الضغوط وسيفشل سريعاً.
الأعراض التي تستدعي العملية
المرضى المرشحون لهذه الجراحة يعانون عادة من مجموعة من الأعراض المنهكة التي تدمر جودة حياتهم، ومنها:
- ألم مزمن وشديد لا يستجيب لأقوى مسكنات الألم.
- عدم استقرار كامل في الركبة، مما يؤدي إلى السقوط المتكرر.
- إفرازات صديدية مستمرة في حالات التهاب المفاصل الصناعية.
- عدم القدرة على تحمل وزن الجسم على الساق المصابة.
- تشوه شديد وملحوظ في شكل الساق وانحرافها.
التشخيص والتحضير للجراحة
تتطلب عملية إيثاق مفصل الركبة تخطيطاً دقيقاً جداً. سيقوم طبيب العظام المختص بإجراء تقييم شامل يشمل الفحص السريري، والتاريخ الطبي المفصل، ومجموعة من الفحوصات:
- التصوير بالأشعة: أشعة سينية عادية، وأحياناً أشعة مقطعية لتقييم كمية ونوعية العظام المتبقية بدقة.
- التحاليل المخبرية: فحوصات دم شاملة، وسحب عينات من سائل الركبة للتأكد من نوع البكتيريا المسببة للالتهاب (إن وجدت) لتحديد المضادات الحيوية المناسبة.
التجربة السريرية قبل الجراحة
هناك خطوة تحضيرية بالغة الأهمية تُعرف بـ "التجربة السريرية". بما أن دمج الركبة سيجعل الساق مستقيمة للأبد ولن تنثني مرة أخرى، يجب على المريض أن يدرك التحديات اليومية التي ستواجهه. يوصي الأطباء بوضع الساق في جبيرة صلبة أو دعامة طويلة تمنع ثني الركبة لعدة أسابيع قبل اتخاذ القرار النهائي.
هذه التجربة تساعد المريض نفسياً وجسدياً على التكيف مع الوضع الجديد، واختبار قدرته على التعامل مع المواقف اليومية مثل ركوب السيارة، والجلوس في الأماكن العامة، واستخدام وسائل النقل.
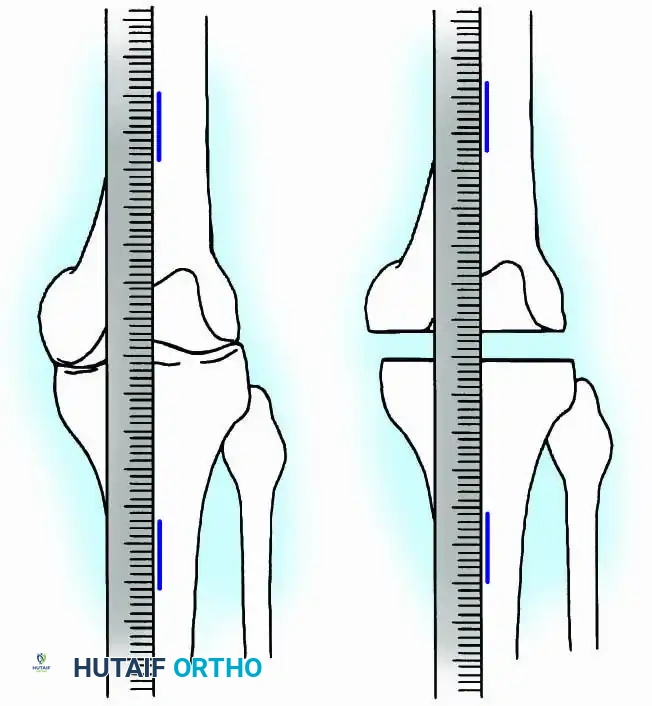
التخطيط للمحاذاة المثالية
أثناء التخطيط للجراحة، يحرص الجراح على تحديد الزوايا المثالية لدمج العظام لضمان أفضل كفاءة أثناء المشي وتجنب إرهاق مفاصل الورك والعمود الفقري مستقبلاً.

- درجة الانثناء: يتم دمج الركبة مع انثناء طفيف جداً يتراوح بين 0 إلى 15 درجة. هذا الانثناء البسيط يسهل حركة القدم أثناء المشي ويجعل الجلوس أكثر راحة.
- الميل الجانبي: يتم ضبط العظام بزاوية ميل خارجية (Valgus) تتراوح بين 5 إلى 8 درجات لاستعادة المحور الميكانيكي الطبيعي للساق.
- الدوران: يتم ضبط دوران الساق للخارج بحوالي 10 درجات ليتطابق مع زاوية تقدم القدم الطبيعية.
خطوات إجراء العملية
تُجرى العملية تحت التخدير العام أو النصفي، وتستغرق عدة ساعات بناءً على تعقيد الحالة.
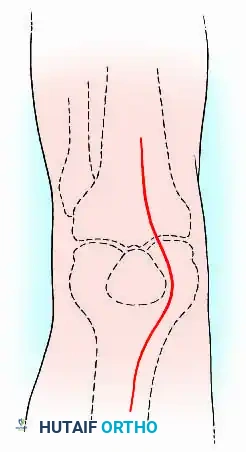
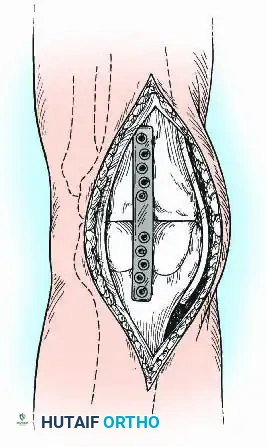
الشق الجراحي والوصول للمفصل
يبدأ الجراح بعمل شق جراحي مدروس. إذا كان المريض قد خضع لعمليات سابقة (مثل تغيير مفصل)، يتم استخدام الشقوق القديمة بحذر شديد للحفاظ على التروية الدموية للجلد ومنع حدوث تقرحات.
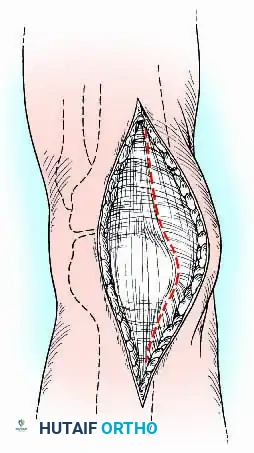
بمجرد فتح الجلد، يتم إبعاد الأنسجة والأوتار للوصول إلى المفصل. غالباً ما يتم استئصال عظمة الرضفة (الصابونة) لاستخدامها كطعم عظمي طبيعي يساعد في عملية اللحام، إلا إذا كانت هناك حاجة لها لدعم الهيكل الأمامي.
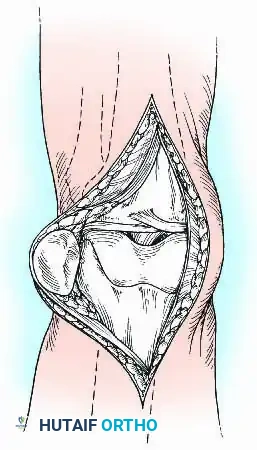
تجهيز العظام
هذه هي المرحلة الحاسمة لنجاح الجراحة. يقوم الجراح بإزالة كل الأنسجة الملتهبة، والغضاريف المتبقية، والأربطة. الهدف هو الوصول إلى عظم صحي وقوي وقادر على النزف السليم، لأن هذا النزف هو الذي يجلب الخلايا الجذعية التي ستبني العظم الجديد.
باستخدام مناشير دقيقة مع تبريد مستمر بالمحلول الملحي لمنع احتراق العظم، يتم قص نهايات عظمة الفخذ وعظمة القصبة بشكل مسطح تماماً. يجب أن تتطابق هذه الأسطح المقطوعة بدقة متناهية.
في حالات إنقاذ المفاصل الصناعية الفاشلة، يكون التحدي كبيراً لتجنب إزالة المزيد من العظام التي هي في الأصل ضعيفة وقصيرة. يعتمد الجراح هنا على تنظيف الأسطح المتصلبة بعناية فائقة ومحاولة تداخل العظام لزيادة مساحة التلامس دون تقصير طول الساق بشكل ملحوظ.
تقنيات التثبيت الجراحي
بعد تجهيز العظام ووضعها في الزاوية المثالية، يجب تثبيتها بقوة هائلة لمنع أي حركة حتى تلتئم وتندمج. يعتمد اختيار طريقة التثبيت على حالة العظام، ووجود التهابات من عدمه، وخبرة الجراح.
التثبيت الخارجي
تُستخدم هذه التقنية غالباً عندما يكون هناك التهاب نشط يمنع وضع دعامات معدنية داخلية، أو عندما تكون أسطح العظام عريضة ومسطحة. يتم إدخال دبابيس معدنية قوية عبر الجلد إلى عظام الفخذ والقصبة، ثم تُربط هذه الدبابيس بهيكل معدني خارجي يحيط بالساق.
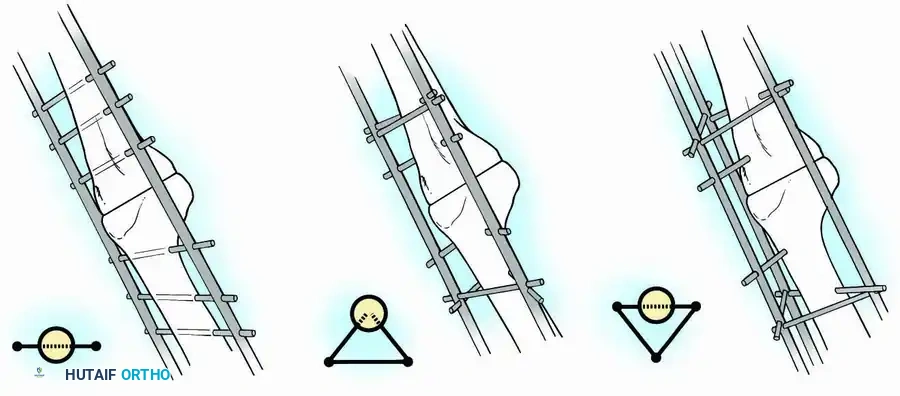
يقوم هذا الهيكل بضغط العظام معاً بقوة، مما يسرع من عملية اللحام. رغم فعاليته، قد يكون الجهاز الخارجي مزعجاً للمريض ويتطلب عناية يومية فائقة بنقاط دخول الدبابيس في الجلد لمنع تلوثها. يُزال هذا الجهاز عادة بعد 8 إلى 12 أسبوعاً، ويُستبدل بجبس كامل للساق حتى يكتمل الشفاء.
التثبيت المسماري النخاعي
يُعتبر استخدام المسمار النخاعي المعيار الذهبي في جراحات إيثاق الركبة الحديثة، خاصة عند وجود فقدان كبير في العظام. في هذه التقنية، يتم إدخال سيخ معدني طويل (مصنوع من التيتانيوم القوي) داخل التجويف النخاعي لعظمة الفخذ وعظمة القصبة، ليربطهما معاً من الداخل.
يوفر المسمار النخاعي استقراراً هيكلياً فورياً وممتازاً، ويسمح للمريض بالبدء في تحميل الوزن على ساقه في وقت مبكر جداً مقارنة بالطرق الأخرى. كما أنه مريح للمريض لعدم وجود أجزاء خارجية معدنية.
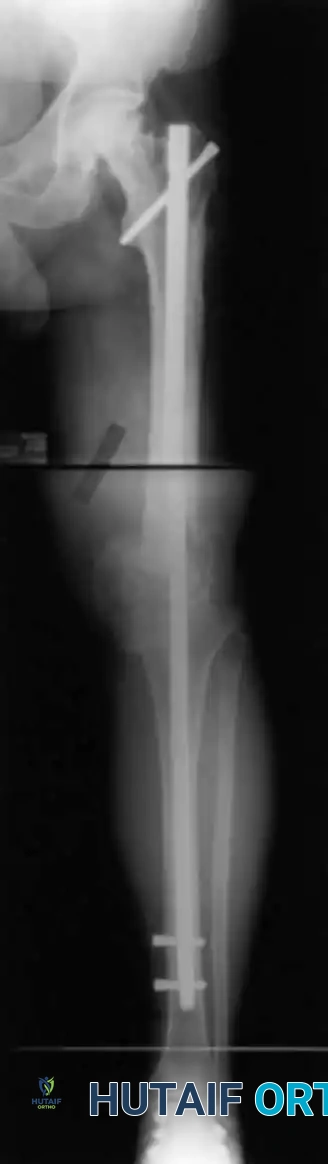
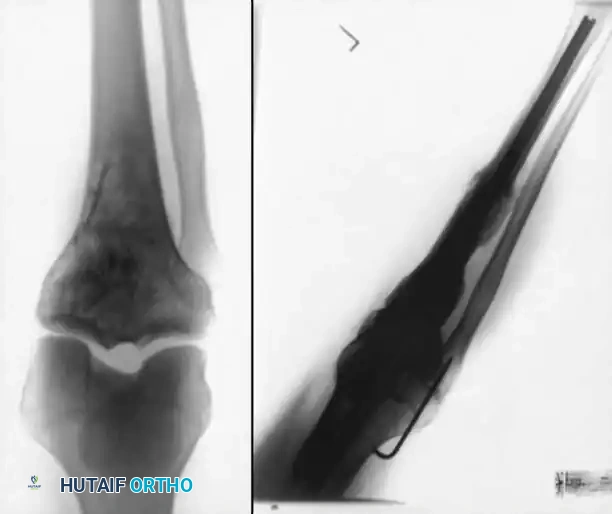
في حالات الالتهاب الشديد، تُجرى هذه العملية على مرحلتين: المرحلة الأولى لتنظيف الالتهاب ووضع فاصل إسمنتي مشبع بالمضادات الحيوية، والمرحلة الثانية (بعد القضاء على البكتيريا) لزراعة المسمار النخاعي النهائي ووضع طعوم عظمية لتحفيز النمو.
التثبيت باستخدام الشرائح المعدنية
تُعد هذه التقنية خياراً ممتازاً عندما يكون التجويف النخاعي للعظم مغلقاً أو مشوهاً، مما يمنع إدخال المسمار النخاعي. يتم استخدام شرائح معدنية سميكة وقوية جداً، تُثبت بمسامير على السطح الخارجي للعظام المندمجة.
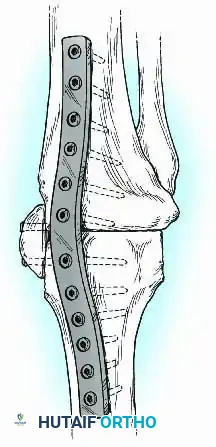
لزيادة القوة الميكانيكية، قد يستخدم الجراح شريحتين معدنيتين (واحدة من الداخل وأخرى من الخارج أو الأمام). هذه الطريقة مفيدة جداً في الحالات التي تتطلب استخدام ترقيع عظمي كبير لتعويض العظام المفقودة.
| وجه المقارنة | التثبيت الخارجي | المسمار النخاعي | الشرائح المعدنية |
|---|---|---|---|
| الاستخدام الأمثل | وجود التهاب نشط شديد | فقدان عظمي كبير، عدم وجود التهاب | انسداد القناة النخاعية للعظم |
| الراحة للمريض | مزعج بسبب الهيكل الخارجي | مريح جداً (تثبيت داخلي) | مريح (تثبيت داخلي) |
| تحميل الوزن | جزئي ومحمي في البداية | مبكر وكامل في كثير من الحالات | مقيد حتى يظهر التئام العظام |
التعافي بعد الجراحة
رحلة التعافي بعد عملية إيثاق مفصل الركبة تتطلب صبراً والتزاماً كبيراً من المريض. تختلف بروتوكولات التأهيل بناءً على نوع التثبيت المستخدم:
- مرضى المسمار النخاعي: غالباً ما يُسمح لهم بالوقوف والمشي مع تحميل الوزن المسموح به مبكراً باستخدام مشاية أو عكازات. يركز العلاج الطبيعي على تقوية عضلات الورك والكاحل والجذع، وتدريب المريض على نمط المشي الجديد.
- مرضى التثبيت الخارجي أو الشرائح: يُطلب منهم عادة تجنب تحميل الوزن الكامل على الساق لمدة تتراوح بين 6 إلى 8 أسابيع. يتم متابعة التئام العظام من خلال صور الأشعة الدورية في الأسابيع 4 و 8 و 12.
- الجبائر الداعمة: في بعض الحالات، قد يحتاج المريض إلى ارتداء جبيرة طويلة للساق أو دعامة صلبة لعدة أشهر حتى يتأكد الطبيب من الاندماج العظمي التام، والذي قد يستغرق من 12 إلى 16 أسبوعاً.
التكيف مع الحياة اليومية
العيش بركبة مدمجة يتطلب بعض التعديلات النمطية. سيجد المريض صعوبة في البداية في الجلوس في الأماكن الضيقة (مثل مقاعد السينما أو الطائرات)، وقد يحتاج إلى تعديل مقعد السيارة أو طريقة ركوبها. ومع ذلك، تشير الدراسات إلى أن سرعة المشي وكفاءة استهلاك الطاقة لدى هؤلاء المرضى تتقارب بشكل كبير مع الأشخاص الطبيعيين بمرور الوقت، ويستعيدون قدرتهم على أداء الأعمال البدنية بثبات وبدون ألم.
المضاعفات المحتملة
كأي عملية جراحية كبرى ومعقدة، تحمل عملية إيثاق مفصل الركبة بعض المخاطر التي يجب أن يكون المريض على دراية بها:
- عدم التئام العظام (Nonunion): وهي التحدي الأكبر، وتحدث في حوالي 5% إلى 15% من الحالات. تشمل عوامل الخطر التدخين، وضعف جودة العظام، أو وجود عدوى خفية. قد يتطلب الأمر جراحة إضافية لوضع طعوم عظمية جديدة.
- تكرار العدوى: خاصة لدى المرضى الذين أجروا الجراحة بسبب التهاب مفصل صناعي سابق. يتطلب ذلك متابعة دقيقة ومضادات حيوية مستمرة.
- اختلاف طول الساقين: بسبب إزالة الأجزاء التالفة من العظام، قد تصبح الساق المدمجة أقصر قليلاً من الساق السليمة. يمكن تعويض هذا النقص بسهولة باستخدام أحذية طبية مخصصة أو نعل داخلي لضمان توازن الحوض أثناء المشي.
الأسئلة الشائعة
هل سأتمكن من المشي بشكل طبيعي بعد عملية إيثاق الركبة؟
لن يكون المشي طبيعياً بنسبة 100% لأن الركبة لن تنثني، مما يؤدي إلى تغير طفيف في طريقة المشي (مِشية متيبسة). ومع ذلك، ستتمكن من المشي بثبات تام وبدون ألم، وسيقوم العلاج الطبيعي بتدريبك على المشي بأفضل كفاءة ممكنة.
هل العملية مؤلمة؟
خلال الجراحة لن تشعر بشيء بفضل التخدير. بعد الجراحة، سيكون هناك ألم متوقع يتم السيطرة عليه بفعالية باستخدام مسكنات الألم القوية الموصوفة من قبل الطبيب. الألم الجراحي يختفي تدريجياً، والأهم أن الألم المزمن الذي كنت تعاني منه قبل الجراحة سيزول تماماً بعد التئام العظام.
متى يمكنني العودة للعمل؟
يعتمد ذلك على طبيعة عملك. الأعمال المكتبية يمكن العودة إليها بعد 6 إلى 8 أسابيع تقريباً. أما الأعمال التي تتطلب مجهوداً بدنياً أو وقوفاً لفترات طويلة، فقد تتطلب من 3 إلى 6 أشهر للتأكد من التئام العظام تماماً.
هل يمكنني قيادة السيارة بركبة مدمجة؟
إذا كانت الجراحة في الساق اليسرى (وأنت تقود سيارة أوتوماتيكية)، يمكنك العودة للقيادة بمجرد التوقف عن تناول المسكنات القوية. أما إذا كانت في الساق اليمنى، فقد يتطلب الأمر تعديلات خاصة في السيارة لتتمكن من القيادة بأمان، ويجب استشارة طبيبك أولاً.
ما هو البديل لعملية إيثاق الركبة؟
في الحالات المعقدة التي تفشل فيها المفاصل الصناعية، يكون البديل الوحيد المتبقي لإيثاق الركبة هو بتر الطرف فوق الركبة. لذلك، تُعتبر عملية الإيثاق خياراً إنقاذياً ممتازاً للحفاظ على الساق.
هل يمكن ثني الركبة بعد الجراحة بأي شكل؟
لا. الهدف من الجراحة هو تحويل مفصل الركبة إلى عظمة واحدة صلبة ومستقيمة (مع انثناء طفيف جداً ثابت يتم تحديده أثناء الجراحة). لن يكون هناك أي حركة في الركبة بعد التئامها.
كيف أستعد نفسياً لهذه العملية؟
الاستعداد النفسي بالغ الأهمية. ننصح بشدة بإجراء "التجربة السريرية" بوضع جبيرة تمنع ثني الركبة لعدة أسابيع قبل الجراحة. هذا سيساعدك على فهم التحديات اليومية وتقبل الوضع الجديد بصدر رحب مقابل التخلص من الألم المبرح.
هل سأحتاج إلى استخدام العكازات طوال حياتي؟
لا، في معظم الحالات. العكازات أو المشاية تُستخدم فقط في الأشهر الأولى خلال فترة التئام العظام. بمجرد أن يؤكد الطبيب الاندماج العظمي التام، ستتمكن من المشي دون الحاجة لأي وسائل مساعدة.
ماذا يحدث إذا لم تلتئم العظام بعد الجراحة؟
في نسبة قليلة من الحالات قد يتأخر الالتئام أو يفشل. في هذه الحالة، سيقوم الطبيب بتقييم السبب، وقد يوصي بجراحة مراجعة لتنظيف المنطقة، وتحسين التثبيت، وإضافة طعوم عظمية أو محفزات بيولوجية لتشريع بناء العظم.
هل تؤثر الركبة المدمجة على مفاصل أخرى بمرور الوقت؟
نعم، نظراً لتغير الميكانيكا الحركية للساق وعدم وجود مفصل يمتص الصدمات في الركبة، قد يزداد الضغط على مفصل الورك والعمود الفقري ومفصل الكاحل بمرور السنين. الحفاظ على وزن مثالي وممارسة تمارين التقوية المستمرة يساعد في تقليل
خشونة الركبة وتمزق الأربطة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وتميز في جراحات منظار الركبة والمفاصل الصناعية.
مواضيع أخرى قد تهمك


