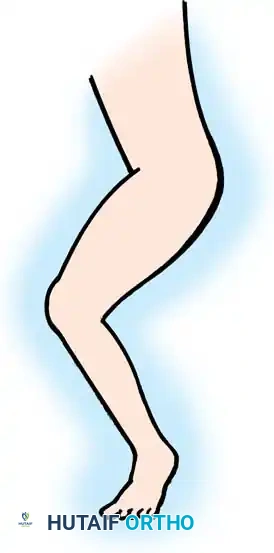
الدليل الشامل في علاج الشلل الدماغي الخيارات الطبية والجراحية
الخلاصة الطبية
يعتمد علاج الشلل الدماغي على نهج متعدد التخصصات يهدف إلى تحسين جودة حياة المريض. ورغم أن الإصابة الدماغية غير متطورة، إلا أن التشوهات العضلية تتفاقم مع الوقت. تشمل الخيارات العلاجية الأدوية، حقن البوتوكس، العلاج الطبيعي، الجبائر، والتدخلات الجراحية لتقويم العظام والأعصاب.
الخلاصة الطبية السريعة: يعتمد علاج الشلل الدماغي على نهج متعدد التخصصات يهدف إلى تحسين جودة حياة المريض. ورغم أن الإصابة الدماغية غير متطورة، إلا أن التشوهات العضلية تتفاقم مع الوقت. تشمل الخيارات العلاجية الأدوية، حقن البوتوكس، العلاج الطبيعي، الجبائر، والتدخلات الجراحية لتقويم العظام والأعصاب.
مقدمة شاملة عن الشلل الدماغي
يُعد الشلل الدماغي من الحالات الطبية المعقدة التي تتطلب فهماً عميقاً ونهجاً علاجياً مخصصاً لكل مريض على حدة. نظراً للطبيعة غير المتجانسة لهذا المرض، فإنه من الصعب إطلاق تعميمات شاملة حول العلاج، بل يجب أن يتم تصميم خطة الرعاية لتلبي الاحتياجات الفريدة لكل طفل أو بالغ مصاب. في المراكز الطبية المتقدمة، أثبت النهج متعدد التخصصات نجاحاً كبيراً، حيث يضم فريق العلاج أخصائيين في العلاج الطبيعي، العلاج الوظيفي، علاج النطق، الأطراف الصناعية والتقويمية، التغذية، الخدمة الاجتماعية، جراحة العظام، وطب الأطفال العام.
الهدف الأساسي من هذا الدليل هو تقديم رؤية طبية شاملة وموثوقة حول كافة الخيارات المتاحة في علاج الشلل الدماغي، مع التركيز على أحدث ما توصل إليه الطب في إدارة التشنجات، تصحيح التشوهات، وتحسين الوظائف الحركية للمرضى، لتمكينهم من عيش حياة أكثر استقلالية وراحة.
التشريح والجهاز العصبي الحركي
لفهم كيفية تأثير الشلل الدماغي على الجسم، يجب النظر في العلاقة المعقدة بين الجهاز العصبي المركزي (الدماغ والحبل الشوكي) والجهاز العضلي الهيكلي. تبدأ الحركة الطبيعية بإشارات كهربائية تصدر من القشرة الحركية في الدماغ، وتنتقل عبر الحبل الشوكي إلى الأعصاب الطرفية التي تغذي العضلات. في الحالة الطبيعية، يقوم الدماغ بإرسال إشارات مثبطة تمنع العضلات من الانقباض المفرط، مما يسمح بحركة سلسة ومتناسقة.
في حالات الشلل الدماغي، يحدث تلف في الدماغ النامي (سواء قبل أو أثناء أو بعد الولادة بفترة قصيرة). هذا التلف يقطع المسارات العصبية المثبطة. ونتيجة لذلك، تصبح الأقواس الانعكاسية في الحبل الشوكي مفرطة النشاط، مما يؤدي إلى حالة تُعرف بالتشنج العضلي أو الشد العضلي المستمر. هذا الشد المستمر لا يؤثر فقط على العضلات، بل يضع ضغطاً هائلاً على المفاصل والعظام النامية، مما يؤدي بمرور الوقت إلى قصر الأوتار، تشوه العظام، وخلع المفاصل.
الأسباب وعوامل الخطر
على الرغم من أن التركيز الأساسي لهذا الدليل هو العلاج، إلا أنه من الضروري معرفة العوامل التي تؤدي إلى هذه الحالة. يحدث الشلل الدماغي نتيجة تلف غير تقدمي في الدماغ النامي. يمكن تقسيم عوامل الخطر إلى ثلاث مراحل رئيسية
أولاً عوامل ما قبل الولادة وتشمل التشوهات الجينية، العدوى الفيروسية أو البكتيرية التي تصيب الأم أثناء الحمل (مثل الحصبة الألمانية أو الفيروس المضخم للخلايا)، ونقص وصول الأكسجين أو الدم إلى الجنين.
ثانياً عوامل أثناء الولادة وتتضمن الولادة المبكرة جداً (الخدج)، انخفاض الوزن الشديد عند الولادة، والمضاعفات التي تؤدي إلى اختناق الوليد أو نقص الأكسجين الدماغي.
ثالثاً عوامل ما بعد الولادة وتشمل إصابات الرأس الشديدة في الأشهر الأولى من العمر، التهاب السحايا، واليرقان الشديد (ارتفاع نسبة البيليروبين) الذي قد يؤدي إلى تلف نوى الدماغ.
الأعراض والعلامات السريرية
تتفاوت أعراض الشلل الدماغي بشكل كبير من مريض لآخر بناءً على موقع وحجم التلف الدماغي. ومع ذلك، هناك علامات سريرية شائعة يلاحظها الأطباء والأهل
أبرز الأعراض هو التشنج العضلي، حيث تبدو أطراف الطفل متصلبة ويصعب تحريكها. قد يلاحظ الأهل تأخراً في التطور الحركي، مثل التأخر في الجلوس أو الزحف أو المشي. من العلامات المميزة أيضاً المشية غير الطبيعية، مثل المشي على أطراف الأصابع أو المشية المقصية (تقاطع الساقين أثناء المشي) أو مشية القرفصاء. بالإضافة إلى ذلك، قد يعاني المريض من حركات لاإرادية، ضعف في التوازن، ومشاكل في التناسق العضلي. في الحالات المتقدمة التي لم تتلق علاجاً مبكراً، تظهر تقلصات ثابتة في المفاصل تمنعها من الحركة في نطاقها الطبيعي.
التشخيص والتقييم الطبي
يبدأ تشخيص الشلل الدماغي بتقييم سريري دقيق لتاريخ المريض وتطوره الحركي. يقوم طبيب الأعصاب أو طبيب عظام الأطفال بفحص قوة العضلات، ردود الفعل العصبية (التي غالباً ما تكون مبالغاً فيها)، ونطاق حركة المفاصل.
يُعد التصوير بالرنين المغناطيسي للدماغ الأداة المعيارية لتأكيد وجود التلف الدماغي وتحديد موقعه. كما يُستخدم تحليل المشي المحوسب في المراكز المتقدمة لتقييم حركة المريض بشكل دقيق ثلاثي الأبعاد، مما يساعد الجراحين في التخطيط للتدخلات الجراحية المعقدة وتحديد العضلات والأوتار التي تحتاج إلى إطالة أو نقل.
العلاج
المبادئ الأساسية في علاج الشلل الدماغي
قبل الخوض في التفاصيل العلاجية، يجب إرساء أربعة مبادئ أساسية تحكم خطة العلاج
المبدأ الأول ينص على أنه على الرغم من أن إصابة الجهاز العصبي المركزي هي إصابة غير تقدمية (لا تزداد سوءاً بمرور الوقت)، إلا أن التشوهات الناتجة عن القوى العضلية غير الطبيعية والتقلصات هي تشوهات تقدمية وتتفاقم بمرور الزمن.
المبدأ الثاني، والذي قد يكون مصدراً لإحباط بعض العائلات، هو أن العلاجات المتاحة حالياً تقوم بتصحيح التشوهات الثانوية فقط (مثل قصر الأوتار أو انحراف العظام) ولا تعالج المشكلة الأولية وهي التلف الدماغي.
المبدأ الثالث يشير إلى أن التشوهات عادة ما تزداد سوءاً خلال فترات النمو السريع للطفل. بالنسبة لبعض المرضى، قد يكون من المفيد تأجيل الجراحة حتى انتهاء طفرة نمو كبيرة لتقليل خطر تكرار التشوه.
المبدأ الرابع يؤكد على أن العلاج، سواء كان جراحياً أو غير جراحي، يجب أن يتم بطريقة تقلل من تأثيره السلبي على الحياة الاجتماعية والتعليمية للمريض. من المهم جداً مراعاة توقيت العلاج في هذه الفئة من المرضى. كما يجب إدراك أن النهج المشترك الذي يجمع بين الطرق الجراحية وغير الجراحية هو الأكثر فائدة لمعظم المرضى.
العلاج غير الجراحي
تُستخدم الوسائل غير الجراحية كعلاج أولي أو بالتزامن مع أشكال أخرى من العلاج مثل الجراحة. تشمل هذه الوسائل الأدوية، الجبائر، والعلاج الطبيعي.
تُستخدم مجموعة واسعة من الأدوية لعلاج التشنج في الشلل الدماغي. العوامل الثلاثة الأكثر شيوعاً هي الديازيبام والباكلوفين، اللذان يعملان مركزياً في الدماغ والحبل الشوكي، والدانترولين الذي يعمل على مستوى العضلات الهيكلية. يحاكي الباكلوفين عمل حمض غاما-أمينوبيوتيريك (GABA)، وهو ناقل عصبي مثبط قوي، بينما يعزز الديازيبام من نشاط هذا الحمض. قد يكون استخدام هذه الأدوية الفموية صعباً بسبب التباين الكبير في فعاليتها بين الأطفال وضيق النافذة العلاجية. نظراً لأن هذه الأدوية تزيد من النشاط المثبط، فإن الآثار الجانبية الجهازية الشائعة تشمل التخدير، صعوبات التوازن، والضعف الإدراكي، مما قد يكون له تأثير سلبي دراماتيكي على المشي والتعليم والتواصل.
أما الدانترولين، فيعمل على مستوى العضلات الهيكلية ويقلل من إطلاق أيونات الكالسيوم في العضلات. له صلة بألياف العضلات سريعة الانقباض ويقلل بشكل انتقائي من ردود فعل تمدد العضلات غير الطبيعية. يُستخدم الدانترولين بشكل أقل تكراراً لأن بعض المرضى يصابون بضعف شديد، وهناك خطر التسمم الكبدي مع الاستخدام طويل الأمد. بسبب هذه الآثار الجانبية الجهازية، تجدد الاهتمام بأنظمة توصيل الأدوية البديلة، مثل مضخة الباكلوفين وحقن البوتوكس.
مضخة الباكلوفين الموجهة للسائل النخاعي
أظهر الباكلوفين قدرة على تقليل مستويات المادة P، مما يحد من الشعور بالألم. ومع ذلك، فإنه يعبر الحاجز الدموي الدماغي بشكل ضعيف، وله عمر نصف قصير (3 إلى 4 ساعات). يتطلب هذا استخدام جرعات جهازية عالية جداً للحصول على تأثير مركزي يقلل التشنج.
هنا يأتي دور الحقن المباشر في السائل النخاعي، والذي يتطلب فقط 1/30 من جرعة الباكلوفين الفموية لتحقيق استجابة مماثلة أو أفضل. يتم حقن الباكلوفين باستخدام مضخة قابلة للبرمجة تُزرع جراحياً، مما يقلل بشكل كبير من الجرعة المطلوبة ويحد من الآثار الجانبية مثل النعاس. تُزرع هذه المضخة عادة تحت الجلد في جدار البطن وتتطلب إعادة التعبئة كل شهرين إلى ثلاثة أشهر.

أظهرت التحليلات التلوية أن إدارة الباكلوفين عبر السائل النخاعي تقلل من تشنج الأطراف السفلية، وتحسن الوظيفة وسهولة الرعاية. يعمل الباكلوفين على مستوى الحبل الشوكي لإبطاء ردود الفعل الشوكية غير الطبيعية. يتطلب الأمر مراقبة دقيقة لمنع الجرعة الزائدة التي قد تسبب ضعفاً في توتر الجذع. تشمل المضاعفات المحتملة التهاب القسطرة أو المضخة، تسرب السائل النخاعي، وتثبيط الجهاز التنفسي. هذه الطريقة موصوفة للمرضى الذين يتداخل تشنجهم بشكل كبير مع الرعاية الذاتية ونوعية الحياة والذين فشلت معهم الوسائل الأخرى.
حقن ذيفان البوتولينوم
ذيفان البوتولينوم (البوتوكس) هو سم عصبي قوي يُستخدم لإضعاف العضلات بشكل انتقائي. يُحقن البوتوكس مباشرة في العضلة ويعمل على مستوى اللوحة الحركية، حيث يمنع إطلاق الناقل العصبي الأسيتيل كولين، مما يثبط انقباض العضلة.
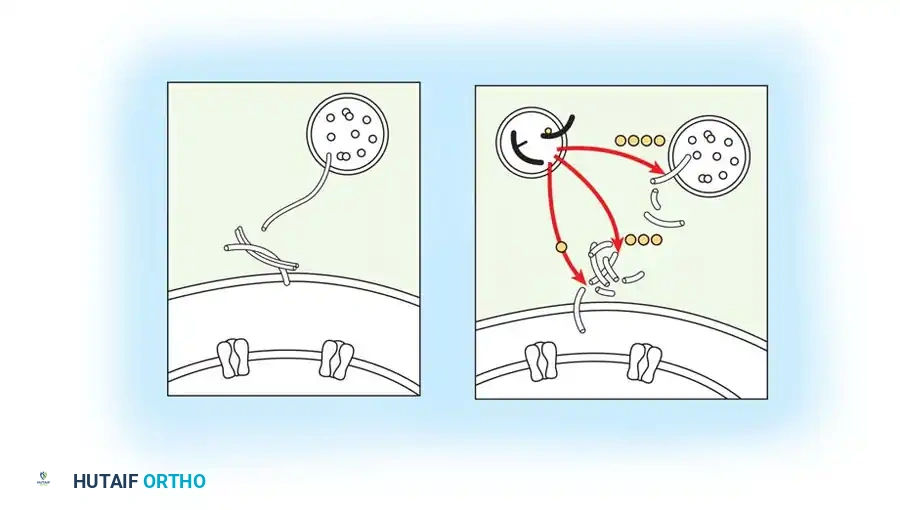
نظراً لقدرته على الانتشار لمسافة 2 إلى 3 سم في الأنسجة، فمن الأسهل تحقيق التأثير المطلوب باستخدام البوتوكس مقارنة بعوامل أخرى مثل الفينول أو الكحول. كما أنه أكثر أماناً لأنه يرتبط بشكل انتقائي بالوصل العضلي العصبي ولا يؤثر على الأنسجة المحيطة. يبدأ التأثير بعد حوالي 24 ساعة من الحقن ويستمر من شهرين إلى ستة أشهر.
الجرعة القصوى الآمنة تتراوح بين 36 إلى 50 وحدة لكل كيلوغرام من وزن الجسم، ولكن معظم الدراسات توصي بجرعات أقل من 20 وحدة/كغم. يُعد البوتوكس فعالاً جداً عند استخدامه مع العلاج الطبيعي أو الجبائر التسلسلية. الاستخدام الأكثر شيوعاً له هو تأخير الحاجة إلى الجراحة لدى المرضى الصغار. مع الاستخدام طويل الأمد، قد تنخفض الفعالية بسبب إنتاج الجسم لأجسام مضادة للسم، لذا يُوصى بأن تفصل بين الحقن فترة 3 إلى 4 أشهر.
العلاج الطبيعي والجبائر التقويمية
العلاج الطبيعي هو عنصر أساسي في علاج مرضى الشلل الدماغي. يلعب المعالج دوراً حاسماً في تقييم التشنجات، تصميم برامج الإطالة، وتثقيف الأسرة. تشمل أهداف المرضى القادرين على المشي تقوية العضلات الضعيفة، منع التقلصات، وتدريب التوازن. أما للأفراد المتأثرين بشدة، فالأهداف هي تحسين توازن الجلوس والنظافة. لا توجد بيانات واضحة تدعم العلاج الطبيعي مدى الحياة، بل قد يكون مرهقاً مالياً واجتماعياً وعاطفياً للطفل والأسرة.
تُستخدم الجبائر لمنع أو إبطاء تطور التشوهات. تشمل الجبائر الأكثر شيوعاً أجهزة تقويم الكاحل والقدم، جبائر إبعاد الورك، وجبائر العمود الفقري. استخدام أجهزة تقويم الكاحل والقدم التي تعتمد على تفاعل الأرض يساعد في التخلص من مشية الركبة المثنية (مشية القرفصاء) ويحسن استقامة الركبة أثناء الوقوف، مما قلل بشكل كبير من الحاجة إلى الجبائر التي تمتد فوق الركبة.
التدخل الجراحي لتقويم العظام
يُستطب العلاج الجراحي عندما تقلل التقلصات أو التشوهات من الوظيفة الحركية، أو تسبب الألم، أو تتداخل مع أنشطة الحياة اليومية. الجراحة هي العلاج الفعال الوحيد عندما توجد تقلصات ثابتة وملحوظة. نظراً لأن العديد من مرضى الشلل الدماغي يعانون من أمراض مصاحبة، فإن العلاج الجراحي يحمل مخاطر متزايدة.
يجب جدولة الإجراءات الجراحية لتقليل عدد مرات دخول المستشفى والتدخل في الأنشطة المدرسية. يجب تجنب ما يُعرف بـ "جراحة عيد الميلاد" (إجراء جراحة منفصلة كل عام) لصالح الجراحة متعددة المستويات في جلسة واحدة.
يمكن تقسيم العلاج الجراحي إلى عدة مجموعات
1. إجراءات لتصحيح التشوهات الثابتة أو الديناميكية.
2. موازنة قوة العضلات عبر المفصل.
3. تقليل التشنج (استئصال العصب).
4. تثبيت المفاصل غير القابلة للسيطرة.
يتم تصحيح التشوهات المرنة عادةً عن طريق إجراء إطالة العضلة والوتر؛ بينما تُحجز عمليات قطع المحفظة وقطع العظام للتشوهات الأكثر شدة أو صلابة. بمرور الوقت، يسبب التشنج قصراً نسبياً في الوحدة العضلية الوترية. تؤدي الإطالة الجراحية إلى إضعاف نسبي للعضلة مع استعادة قوى وحركة طبيعية عبر المفصل. يمكن إجراء الإطالة باستخدام ركود أو تحرير السفاق العضلي، أو عملية تطويل الوتر على شكل حرف Z.
موازنة القوى العضلية عبر أي مفصل يمكن أن تكون صعبة، وهي أكثر صعوبة في مرضى الشلل الدماغي بسبب انخفاض التحكم الإرادي. غالباً ما يكون الهدف من نقل الوتر هو إزالة قوة عضلية مشوهة بعيداً عن المفصل.
بالنسبة لتدمير المفاصل الشديد، أثبتت إجراءات مثل إيثاق المفصل (دمج المفصل)، خاصة في القدم، واستئصال المفصل، خاصة في الورك، أنها مفيدة. استبدال المفاصل، الذي كان يُعتبر في البداية غير مناسب لمرضى الأمراض العصبية العضلية، أصبح يُستخدم الآن في مرضى التهاب المفاصل في مراحله النهائية مع تحسن وظيفي جيد وتخفيف للألم.
التدخل الجراحي العصبي وقطع الجذور العصبية
قطع الجذور العصبية الظهرية الانتقائي (SDR) هو تقنية جراحية عصبية لتقليل التشنج وموازنة توتر العضلات في مرضى يتم اختيارهم بعناية. في مرضى الشلل الدماغي، يكون التحكم المثبط الطبيعي للجهاز العصبي المركزي غائباً، مما يؤدي إلى استجابة مبالغ فيها لرد فعل التمدد.
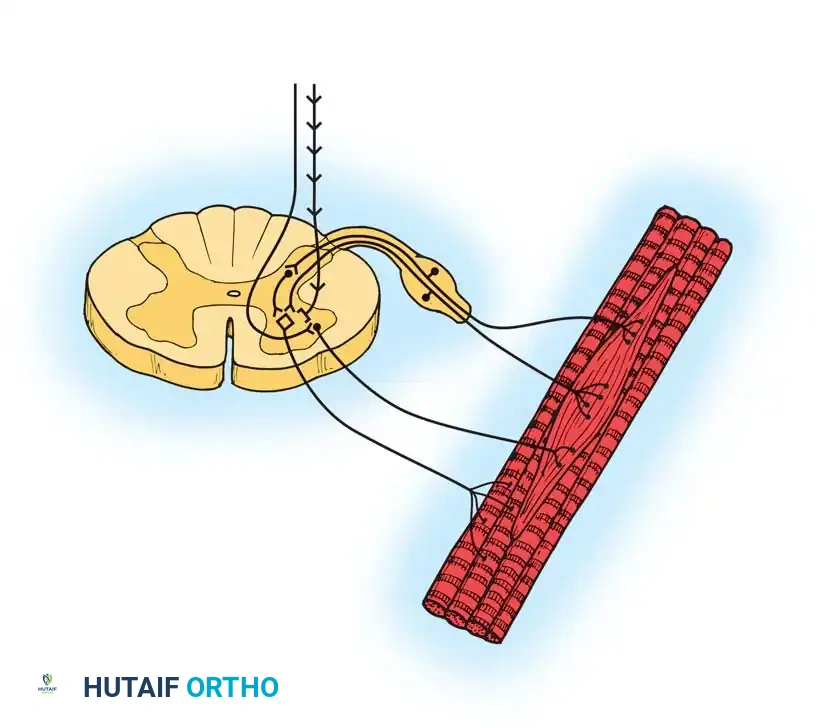
تنتقل المدخلات الواردة التحفيزية من مغزل العضلة إلى الحبل الشوكي عبر الجذور الظهرية. الهدف من قطع الجذور الظهرية الانتقائي هو تحديد الجذور التي تحمل معلومات تحفيزية مفرطة وقطعها لتقليل المدخلات التحفيزية.
المريض المثالي لهذا الإجراء هو طفل يتراوح عمره بين 3 إلى 8 سنوات يعاني من شلل مزدوج تشنجي، ولديه تحكم حركي إرادي وتحكم في الجذع، مع تشنج نقي وبدون تقلصات ثابتة. يميل الأطفال الذين ولدوا قبل الأوان إلى تحقيق نتائج أفضل من الأطفال الذين ولدوا في موعدهم. يجب أن يتمتع المريض والأسرة بمستوى عالٍ من التحفيز لأن هذا الإجراء يتطلب علاجاً طبيعياً مكثفاً بعد الجراحة.
أثناء الجراحة، يتم إزالة الصفيحة القطنية، وتُقسم الجذور الخلفية بعناية إلى جذيرات صغيرة. يتم تحفيزها كهربائياً ومراقبة الاستجابات. الجذيرات التي تظهر استجابات تحفيزية مبالغاً فيها هي المرشحة للقطع. عادة ما يتم قطع 25% إلى 50% من الجذيرات.
تشمل مضاعفات هذا الإجراء خلع الورك، فرط التقعر القطني، وانزلاق الفقار. من أصعب المضاعفات التي يمكن إدارتها بعد الجراحة هو الضعف العضلي. حوالي 65% من المرضى الذين يخضعون لهذا الإجراء قبل سن الرابعة يحتاجون إلى جراحة عظام إضافية لاحقاً.
التعافي وإعادة التأهيل
تعتبر مرحلة التعافي جزءاً لا يتجزأ من نجاح أي تدخل علاجي أو جراحي لمرضى الشلل الدماغي. بعد الجراحات العظمية أو العصبية، يواجه المريض فترة من الضعف العضلي المؤقت الذي يتطلب تدخلاً فورياً ومكثفاً من فريق العلاج الطبيعي.
يبدأ العلاج الطبيعي عادة بمجرد التئام الجروح. في حالة جراحة قطع الجذور العصبية، يُسمح للمرضى بالجلوس والمشي بمجرد أن يغلق الغشاء الجافوي بشكل تام. قد تستمر فترة التحسن واكتساب القوة الحركية الجديدة من 6 إلى 12 شهراً بعد الجراحة. يعتمد نجاح التعافي بشكل كبير على التزام الأسرة بتطبيق التمارين المنزلية واستخدام الجبائر والأجهزة المساعدة كما يصفها الطبيب المعالج، لضمان الحفاظ على المكتسبات الجراحية ومنع الانتكاس أو عودة التقلصات.
الأسئلة الشائعة
هل يمكن الشفاء التام من الشلل الدماغي
لا يوجد علاج شافٍ يزيل التلف الدماغي الأساسي المسبب للمرض. ومع ذلك، فإن العلاجات المتاحة (الطبية، الجراحية، والتأهيلية) تهدف إلى إدارة الأعراض، منع المضاعفات، وتحسين استقلالية المريض وجودة حياته بشكل كبير.
متى نلجأ للتدخل الجراحي لتقويم العظام
نلجأ للجراحة عندما تصبح التقلصات العضلية ثابتة (لا تستجيب للعلاج الطبيعي أو البوتوكس)، وعندما تسبب التشوهات ألماً، أو تعيق قدرة الطفل على المشي، أو تتداخل مع أنشطة العناية اليومية والنظافة الشخصية.
ما هي مضخة الباكلوفين وكيف تعمل
هي جهاز صغير يُزرع جراحياً تحت جلد البطن، ويتصل بقسطرة دقيقة تصل إلى السائل النخاعي حول الحبل الشوكي. تقوم المضخة بضخ دواء الباكلوفين مباشرة للأعصاب لتقليل التشنج العضلي الشديد، مما يقلل من الحاجة للأدوية الفموية وآثارها الجانبية.
هل حقن البوتوكس آمنة للأطفال المصابين بالشلل الدماغي
نعم، تعتبر حقن البوتوكس آمنة وفعالة جداً عند إعطائها بجرعات محسوبة (أقل من 20 وحدة لكل كيلوغرام) بواسطة طبيب متمرس. تعمل على إرخاء العضلات المشدودة مؤقتاً (لعدة أشهر) لتسهيل العلاج الطبيعي وتأخير الحاجة للتدخل الجراحي.
ما هي عملية قطع الجذور العصبية الظهرية الانتقائي
هي جراحة دقيقة في الحبل الشوكي يتم فيها تحديد وقطع بعض الألياف العصبية الحسية التي ترسل إشارات غير طبيعية تسبب التشنج المفرط. تناسب هذه الجراحة فئة محددة من الأطفال وتؤدي إلى تقليل دائم للتشنج في الساقين.
هل يجب أن يستمر العلاج الطبيعي مدى الحياة
لا توجد أدلة طبية تدعم ضرورة العلاج الطبيعي المستمر مدى الحياة. بل يُفضل أن يكون العلاج الطبيعي مكثفاً في فترات محددة (مثل بعد الجراحات أو حقن البوتوكس)، مع دمج التمارين في الروتين اليومي للطفل لتجنب الإرهاق المالي والنفسي للأسرة.
كيف نمنع تدهور حالة الطفل الحركية
من خلال المتابعة الدورية مع فريق طبي متعدد التخصصات، الاستخدام المنتظم للجبائر الليلية والنهارية لمنع قصر الأوتار، الحفاظ على وزن صحي وتغذية سليمة، والتدخل المبكر بالبوتوكس أو الجراحة عند ملاحظة بداية تشوهات ثابتة.
ما المقصود بالجراحة متعددة المستويات في جلسة واحدة
بدلاً من إجراء جراحة للطفل كل عام (ما يُعرف بجراحة عيد الميلاد)، يفضل الأطباء إصلاح جميع التشوهات في العضلات والعظام (في الورك، الركبة، والكاحل) خلال عملية جراحية واحدة وفترة تعافي واحدة، مما يقلل من الصدمة النفسية والمخاطر الطبية.
هل يمكن للطفل المصاب بالشلل الدماغي المشي بشكل طبيعي
يعتمد ذلك على شدة الإصابة الدماغية. الأطفال الذين يعانون من الشلل المزدوج التشنجي (تأثر الساقين أكثر من الذراعين) لديهم فرصة جيدة للمشي المستقل أو بمساعدة أدوات، خاصة إذا خضعوا لبرنامج علاجي وجراحي متكامل في الوقت المناسب.
ما دور الجبائر والأجهزة التعويضية في مسار العلاج
تلعب الجبائر (مثل أجهزة تقويم الكاحل والقدم AFO) دوراً حيوياً في تحسين نمط المشي، منع السقوط، الحفاظ على استقامة المفاصل، ومنع تفاقم التقلصات العضلية. تُصمم الجبائر خصيصاً لكل مريض وتُعدل مع نموه.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك