خشونة مفصل الكوع بعد الإصابة لدى الشباب: دليل شامل للعلاج والتعافي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
خشونة مفصل الكوع بعد الإصابة هي تدهور تدريجي للغضاريف بعد إصابة سابقة، تؤثر على الشباب النشطين. يشمل العلاج استراتيجيات تحفظية، جراحة تنظيرية أو مفتوحة لإزالة النتوءات، وفي الحالات المتقدمة، استبدال المفصل.
الخلاصة الطبية السريعة: خشونة مفصل الكوع بعد الإصابة هي تدهور تدريجي للغضاريف بعد إصابة سابقة، تؤثر على الشباب النشطين. يشمل العلاج استراتيجيات تحفظية، جراحة تنظيرية أو مفتوحة لإزالة النتوءات، وفي الحالات المتقدمة، استبدال المفصل.
خشونة مفصل الكوع بعد الإصابة لدى الشباب: استراتيجيات إدارة شاملة
مقدمة: فهم خشونة مفصل الكوع بعد الإصابة وتأثيرها على الشباب
تُعد خشونة مفصل الكوع بعد الإصابة (PTEA) حالة سريرية معقدة وتحديًا كبيرًا، خاصةً لدى المرضى الشباب. تُعرف هذه الحالة بالتدهور التدريجي للغضاريف المفصلية والهياكل المرتبطة بها داخل مفصل الكوع، والذي يحدث نتيجة لإصابة سابقة في الكوع. تتضمن الإصابات الشائعة التي قد تؤدي إلى خشونة الكوع بعد الإصابة كسورًا داخل المفصل (مثل كسور الرأس الكعبري، البكرة العضدية، اللقمة، الناتئ الإكليلي، أو الناتئ المرفقي)، وخلوعًا معقدة في الكوع، وكسورًا مصحوبة بخلع (مثل إصابات الثالوث الرهيب)، بالإضافة إلى إصابات الأنسجة الرخوة الشديدة.
يصعب تحديد الانتشار الدقيق لخشونة الكوع بعد الإصابة، لكنها تُعرف بأنها من المضاعفات طويلة الأمد التي تصيب نسبة كبيرة من المرضى الذين تعرضوا لإصابات خطيرة في الكوع. تتراوح هذه النسبة بين 10% إلى أكثر من 50% في بعض الدراسات، اعتمادًا على شدة الإصابة الأولية ومدة المتابعة.
بالنسبة للشباب، تحمل خشونة الكوع بعد الإصابة تداعيات فريدة. عادةً ما يمتلك الشباب متطلبات وظيفية أعلى، ويتوقعون عمرًا أطول، ويكونون أقل تحملًا للألم أو التيبس أو القيود الوظيفية التي تؤثر على عملهم وأنشطتهم الترفيهية ونوعية حياتهم. لذلك، يجب أن تُعطي استراتيجية العلاج الأولوية للحفاظ على المفصل قدر الإمكان، وتحسين النتائج على المدى الطويل، والنظر بعناية في مدى متانة أي أطراف صناعية مزروعة واحتمال الحاجة إلى مراجعتها في المستقبل.
تاريخيًا، تتضمن خشونة الكوع بعد الإصابة غير المعالجة لدى هذه الفئة العمرية عادةً ألمًا متزايدًا، وفقدانًا في نطاق حركة المفصل (ROM)، واحتكاكًا (صوت طقطقة)، وأعراضًا ميكانيكية، وفي النهاية، إعاقة وظيفية كبيرة. لذا، يُعد التشخيص المبكر والدقيق، جنبًا إلى جنب مع نهج علاجي مُصمم خصيصًا، أمرًا بالغ الأهمية للتخفيف من هذه العواقب طويلة الأمد.
في اليمن، وبالتحديد في صنعاء، يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، من الرواد في تشخيص وعلاج خشونة مفصل الكوع بعد الإصابة لدى الشباب. بفضل خبرته الواسعة ونهجه الشامل، يقدم الدكتور هطيف حلولًا علاجية متقدمة تهدف إلى استعادة الوظيفة وتخفيف الألم، مما يضمن للمرضى الشباب العودة إلى حياتهم الطبيعية بنشاط وكفاءة.
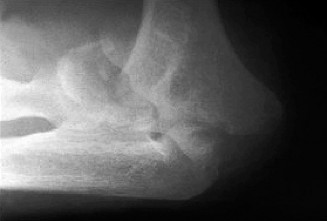
التشريح والوظائف الحيوية لمفصل الكوع: فهم أساسي لحالتك
إن الفهم الشامل للتشريح الدقيق والوظائف الحيوية المعقدة لمفصل الكوع يُعد حجر الزاوية في الإدارة الفعالة لخشونة مفصل الكوع بعد الإصابة. الكوع هو مفصل معقد من نوع "مفصل البكرة والمفصل المحوري"، يتكون من ثلاثة مفاصل داخل كبسولة واحدة: المفصل العضدي الزندي، المفصل العضدي الكعبري، والمفصل الكعبري الزندي القريب.
تشريح العظام
- العظم العضدي: يتميز الجزء السفلي من العظم العضدي بوجود البكرة (trochlea) في الجانب الأنسي (الداخلي) التي تتمفصل مع الزند، واللقمة (capitellum) في الجانب الوحشي (الخارجي) التي تتمفصل مع رأس الكعبرة. تستوعب الحفرة الزندية (olecranon fossa) والحفرة الإكليلية (coronoid fossa) الناتئين الزنديين المقابلين أثناء الثني والمد. تُعد اللقمتان الأنسية والوحشية نقاط منشأ للأربطة الجانبية وعضلات الساعد.
- عظم الزند: يُشكل الجزء القريب من الزند الناتئ الزندي (olecranon) خلفيًا والناتئ الإكليلي (coronoid process) أماميًا، مما يُكون الشق البكري (trochlear notch) الذي يتمفصل مع بكرة العظم العضدي. يستوعب الشق الكعبري (radial notch) على الجانب الوحشي من الناتئ الإكليلي رأس الكعبرة.
- عظم الكعبرة: رأس الكعبرة أسطواني الشكل، يتمفصل مع اللقمة والشق الكعبري للزند، مما يسمح بحركات الكب (pronation) والبسط (supination).
الأربطة المثبتة
تُعزى استقرارية الكوع بشكل أساسي إلى توافق عظامه ومجموعته القوية من الأربطة:
*
مجموعة الرباط الجانبي الأنسي (MCL):
تتكون من الحزمة الأمامية (المثبت الأساسي ضد قوى الفلح)، والحزمة الخلفية، والرباط المستعرض. وهي حاسمة للاستقرارية الخلفية الأنسية.
*
مجموعة الرباط الجانبي الوحشي (LCL):
تتكون من الرباط الجانبي الكعبري، والرباط الجانبي الزندي الوحشي (LUCL - وهو حاسم للاستقرارية الدورانية الخلفية الوحشية)، والرباط الحلقي (الذي يُثبت رأس الكعبرة).
العضلات المحيطة
تلعب العضلات المحيطة بالكوع أدوارًا في الحركة والاستقرار، وتوفر مستويات بين الأعصاب للوصول الجراحي:
*
الحجرة الأمامية:
العضلة العضدية (الثني)، العضلة ذات الرأسين العضدية (الثني، الكب).
*
الحجرة الخلفية:
العضلة ثلاثية الرؤوس العضدية (المد).
*
مجموعة اللقمة الأنسية:
عضلات ثني الساعد وكبّه.
*
مجموعة اللقمة الوحشية:
عضلات مد الساعد وبسطه.
الهياكل العصبية الوعائية
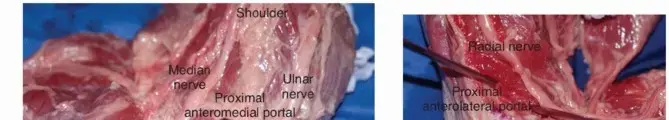
تُعبر هياكل عصبية وعائية رئيسية مفصل الكوع، مما يستدعي تحديدها وحمايتها بدقة أثناء الجراحة:
*
العصب الزندي:
يمر عبر النفق المرفقي خلف اللقمة الأنسية. وهو عرضة للغاية للانضغاط والإصابة.
*
العصب الناصف:
يسافر أماميًا لمفصل الكوع، عميقًا للعضلة ذات الرأسين العضدية.
*
العصب الكعبري:
ينقسم إلى فروع سطحية (حسية) وعميقة (العصب بين العظمين الخلفي، حركي) أمام اللقمة الوحشية مباشرة.
*
الشريان العضدي:
يسير مع العصب الناصف أماميًا، ويتفرع إلى الشرايين الكعبري والزندي بعيدًا عن الكوع.
الوظائف الحيوية (الميكانيكا الحيوية)
يعمل الكوع كمفصل مفصلي مستقر، يسمح بالثني والمد، مقترنًا بالكب والبسط من خلال المفصل الكعبري الزندي القريب.
*
نطاق الحركة الطبيعي:
عادةً ما يتراوح من 0-140 درجة للثني والمد، وحوالي 80 درجة للكب و80 درجة للبسط. يُعتبر قوس وظيفي لمعظم أنشطة الحياة اليومية (ADLs) من 30-130 درجة للثني و50 درجة للكب والبسط.
*
المثبتات الأولية:
المفصل العضدي الزندي، الرباط الجانبي الأنسي، والرباط الزندي الوحشي الجانبي.
*
المثبتات الثانوية:
رأس الكعبرة وكبسولة المفصل.
*
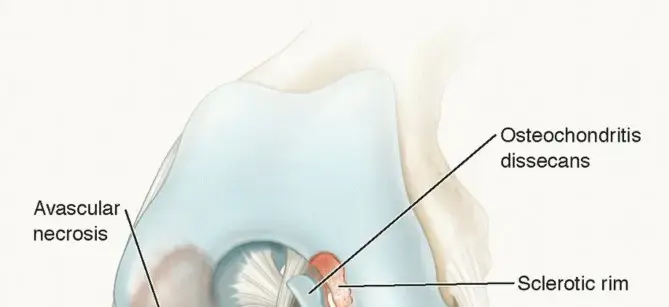
عواقب خشونة المفصل:
تؤدي خشونة مفصل الكوع بعد الإصابة إلى فقدان تدريجي لتوافق المفصل، وتكوين نتوءات عظمية، وتيبس في كبسولة المفصل، وغالبًا ما تؤدي إلى انحشار ثانوي. تُسبب هذه التغيرات الألم، والطقطقة، ونقصًا تدريجيًا في قوس الحركة الوظيفي. في بعض الحالات، يمكن أن يؤدي تلف الغضروف المفصلي إلى تغييرات في ميكانيكا المفصل وربما عدم استقرار.
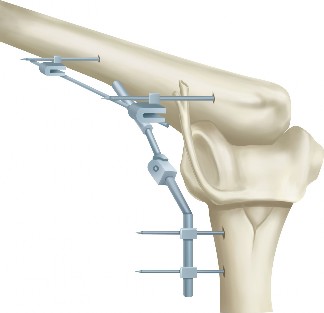
الأسباب وعوامل الخطر لخشونة مفصل الكوع بعد الإصابة
تنشأ خشونة مفصل الكوع بعد الإصابة دائمًا نتيجة لصدمة سابقة في منطقة الكوع. فهم هذه الأسباب أمر بالغ الأهمية للوقاية والتشخيص المبكر.
أنواع الإصابات التي تؤدي إلى خشونة الكوع
-
الكسور داخل المفصل: تُعد هذه الكسور من الأسباب الرئيسية، حيث تؤثر مباشرة على السطح الغضروفي للمفصل. تشمل:
- كسور اللقمة العضدية (Capitellum): الجزء الذي يتمفصل مع رأس الكعبرة.
- كسور البكرة العضدية (Trochlea): الجزء الذي يتمفصل مع الزند.
- كسور رأس الكعبرة (Radial Head): جزء مهم في حركة الكب والبسط واستقرار الكوع.
- كسور الناتئ الإكليلي (Coronoid Process): جزء من الزند يساهم في ثبات الكوع الأمامي.
- كسور الناتئ المرفقي (Olecranon): الجزء الخلفي من الزند الذي يشكل نقطة الارتكاز في حركة المد.
- عندما لا تُشفى هذه الكسور بشكل مثالي، أو إذا حدث تلف للغضروف أثناء الإصابة، فإن ذلك يمهد الطريق لتطور الخشونة.
-
خلوع الكوع المعقدة: عندما يخرج مفصل الكوع من مكانه، يمكن أن يتسبب ذلك في:
- تلف واسع النطاق للأربطة: مما يؤثر على استقرار المفصل.
- تلف الغضاريف: نتيجة احتكاك العظام ببعضها البعض أثناء الخلع أو عند إعادته.
- كسور مصاحبة (كسور-خلوع): مثل "إصابات الثالوث الرهيب" (Terrible Triad Injuries) التي تشمل خلعًا في الكوع، وكسرًا في رأس الكعبرة، وكسرًا في الناتئ الإكليلي. هذه الإصابات خطيرة جدًا ولها معدل عالٍ من المضاعفات بما في ذلك خشونة الكوع.
-
إصابات الأنسجة الرخوة الشديدة: على الرغم من أنها لا تؤثر مباشرة على العظم أو الغضروف، إلا أن الإصابات الشديدة للأنسجة الرخوة حول الكوع يمكن أن تؤدي إلى:
- تكون نسيج ندبي كثيف (التليف المفصلي): مما يحد من حركة المفصل ويسبب التيبس.
- تكون العظم المغاير (Heterotopic Ossification - HO): وهو نمو عظمي غير طبيعي في الأنسجة الرخوة المحيطة بالمفصل، مما يعيق الحركة بشكل كبير.
عوامل الخطر التي تزيد من احتمالية حدوث خشونة الكوع بعد الإصابة
- شدة الإصابة الأولية: كلما كانت الإصابة الأولية أكثر تعقيدًا وشمولًا، زادت فرصة تطور خشونة المفصل.
- عدم استقرار المفصل بعد الإصابة: إذا لم يتم استعادة استقرار المفصل بشكل كامل بعد الإصابة، فإن الاحتكاك غير الطبيعي يمكن أن يؤدي إلى تدهور الغضروف.
- سوء التئام الكسور (Malunion): عندما يلتئم الكسر بشكل غير صحيح، يمكن أن يؤدي ذلك إلى تغييرات في ميكانيكا المفصل وزيادة الضغط على أجزاء معينة من الغضروف.
- التهاب المفصل: قد تزيد الالتهابات داخل المفصل بعد الإصابة من تدهور الغضروف.
- السن (الشباب): على الرغم من أن خشونة المفصل عادةً ما ترتبط بالتقدم في العمر، إلا أن الشباب أكثر عرضة للإصابات عالية الطاقة التي تؤدي إلى خشونة الكوع، ومتطلباتهم الوظيفية العالية تجعلهم يشعرون بالآثار بشكل أكبر.
- عدم الالتزام بالبرنامج التأهيلي: قد يؤدي عدم الحركة الكافية أو الحركة المفرطة في مراحل غير مناسبة إلى تفاقم الحالة.
يُشدد الأستاذ الدكتور محمد هطيف على أهمية التقييم الدقيق لكل إصابة في الكوع، حتى لو بدت بسيطة، واتباع خطة علاجية وتأهيلية صارمة لتقليل خطر تطور خشونة مفصل الكوع بعد الإصابة.
الأعراض والعلامات: كيف تظهر خشونة مفصل الكوع بعد الإصابة؟
تتطور أعراض خشونة مفصل الكوع بعد الإصابة تدريجيًا على مدى أشهر أو سنوات بعد الإصابة الأولية. من المهم للمرضى الشباب أن يكونوا على دراية بهذه العلامات لطلب المساعدة الطبية في الوقت المناسب.
الأعراض الشائعة لخشونة مفصل الكوع
-
الألم:
- الألم المزمن: هو العرض الأكثر شيوعًا والأكثر إزعاجًا. قد يكون الألم في البداية خفيفًا ومتقطعًا، ويزداد سوءًا مع النشاط أو بعد فترات طويلة من الراحة (مثل الاستيقاظ في الصباح).
- ألم عميق داخل المفصل: غالبًا ما يوصف بأنه ألم طاحن أو حارق.
- الألم عند الحركة: يزداد الألم عند محاولة ثني أو مد الكوع، أو عند استخدام الذراع في الأنشطة اليومية أو الرياضية.
- الألم الليلي: قد يوقظ الألم المريض من النوم، مما يؤثر على جودة حياته.
-
التيبس وفقدان نطاق الحركة (ROM):
- صعوبة في ثني أو مد الكوع بالكامل: هذا من أبرز العلامات. قد يجد المريض صعوبة في لمس كتفه أو فرد ذراعه بشكل مستقيم.
- صعوبة في حركات الكب والبسط: وهي الحركات التي تسمح بتدوير الساعد (مثل قلب اليد للأعلى أو للأسفل).
- التيبس الصباحي: يشعر المريض بتيبس في الكوع عند الاستيقاظ، ويتحسن قليلًا بعد فترة من الحركة.
- يؤثر فقدان نطاق الحركة بشكل كبير على القدرة على أداء أنشطة الحياة اليومية مثل تناول الطعام، ارتداء الملابس، أو القيادة.
-
الأعراض الميكانيكية:
- الطقطقة أو الاحتكاك (Crepitus): قد يسمع المريض أو يشعر بصوت طقطقة أو احتكاك داخل المفصل عند تحريكه، نتيجة لتآكل الغضاريف أو وجود نتوءات عظمية.
- النقرات أو "الفرقعة" (Clicking): قد تحدث نتيجة لوجود أجسام سائبة داخل المفصل.
- الانحشار أو "التعليق" (Locking/Catching): قد يشعر المريض بأن الكوع يعلق أو ينحشر في وضع معين، مما يمنع الحركة مؤقتًا. يحدث هذا غالبًا بسبب وجود أجسام سائبة أو نتوءات عظمية تعيق الحركة.
-
الانتفاخ والتورم:
- قد يحدث تورم حول مفصل الكوع، خاصة بعد فترات النشاط الزائد، نتيجة للالتهاب داخل المفصل.
-
الضعف:
- مع تفاقم الألم وفقدان الحركة، قد يلاحظ المريض ضعفًا في عضلات الذراع والساعد، نتيجة لعدم استخدامها بشكل كامل أو بسبب الألم.
-
أعراض انضغاط العصب الزندي:
-
بما أن العصب الزندي يمر بالقرب من مفصل الكوع، فإن خشونة المفصل وتكون النتوءات العظمية يمكن أن تضغط عليه. قد تشمل الأعراض:
- خدر أو تنميل: في الإصبع الصغير ونصف الإصبع البنصر.
- ضعف: في عضلات اليد الصغيرة.
- ألم: يمتد على طول الجانب الأنسي (الداخلي) من الساعد إلى اليد.
-
بما أن العصب الزندي يمر بالقرب من مفصل الكوع، فإن خشونة المفصل وتكون النتوءات العظمية يمكن أن تضغط عليه. قد تشمل الأعراض:
متى يجب زيارة الطبيب؟
إذا كنت شابًا وتعرضت لإصابة سابقة في الكوع، وبدأت تلاحظ أيًا من هذه الأعراض، خاصة الألم المزمن، التيبس المتزايد، أو فقدان القدرة على تحريك الكوع بشكل طبيعي، فمن الضروري استشارة طبيب متخصص في جراحة العظام.
يُشدد الأستاذ الدكتور محمد هطيف على أن التشخيص المبكر لخشونة مفصل الكوع بعد الإصابة يُمكن أن يُحدث فرقًا كبيرًا في نتائج العلاج، ويُمكن أن يُساعد في الحفاظ على وظيفة المفصل وتجنب المضاعفات على المدى الطويل.
التشخيص الدقيق لخشونة مفصل الكوع بعد الإصابة
يُعد التشخيص الدقيق والشمولي لخشونة مفصل الكوع بعد الإصابة أمرًا أساسيًا لوضع خطة علاجية فعالة. يعتمد الأستاذ الدكتور محمد هطيف على مجموعة من الفحوصات السريرية والتصويرية لتحديد مدى الحالة والأسباب الكامنة.
التقييم السريري الشامل
يبدأ التشخيص بتاريخ مرضي مفصل وفحص سريري دقيق:
-
التاريخ المرضي:
- يُسأل المريض عن طبيعة الإصابة الأصلية في الكوع، وتاريخ حدوثها، وطرق العلاج السابقة (جراحية أو غير جراحية).
- يُستفسر عن خصائص الألم الحالي (متى يظهر، ما الذي يزيده أو يقلله)، ومدى تأثيره على الأنشطة اليومية، والعمل، والأنشطة الترفيهية.
- يُناقش الطبيب مع المريض توقعاته من العلاج والنتائج المحتملة.
-
الفحص البدني:
- المعاينة: البحث عن أي تورم، تشوه، ندوب جراحية سابقة، أو تغيرات في الجلد.
- الجس: تحديد مناطق الألم عند اللمس فوق المعالم العظمية (اللقمتين، الناتئ الزندي، رأس الكعبرة)، خط المفصل، أو مسارات الأعصاب.
- نطاق الحركة (Range of Motion): تقييم حركة الثني والمد، والكب والبسط، بشكل نشط (من قبل المريض) وسلبي (من قبل الطبيب)، ومقارنتها بالجانب الآخر غير المصاب. يُلاحظ "إحساس النهاية" للحركة (هل هو عظمي أم نسيج رخو).
- تقييم الاستقرارية: اختبار الثبات الجانبي للمفصل (اختبار إجهاد الفلح/التقوس) عند 0 و 30 درجة من الثني، واختبار عدم الاستقرار الدوراني الخلفي الوحشي (PLRI).
- الفحص العصبي الوعائي: تقييم وظيفة الأعصاب الزندي، الناصف، والكعبري (الحسية والحركية)، وفحص النبضات الشريانية البعيدة.
الفحوصات التصويرية
تُعد الفحوصات التصويرية حاسمة لتأكيد التشخيص وتحديد مدى تدهور المفصل.
-
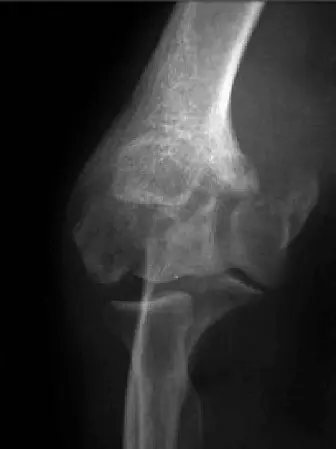
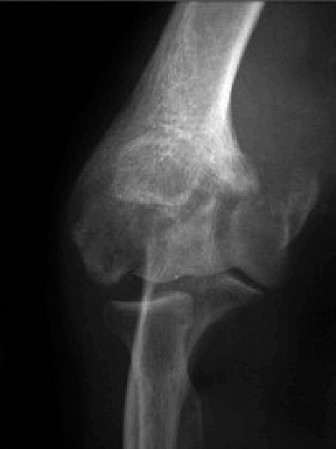
الأشعة السينية (Standard Radiographs):
- المنظر الأمامي الخلفي (AP) والجانبي (Lateral): ضرورية لتقييم تضيق المسافة المفصلية، وتكوين النتوءات العظمية (الناتئ الإكليلي الأمامي، الناتئ الزندي الخلفي، رأس الكعبرة)، وتصلب العظم تحت الغضروف، ووجود أجسام سائبة، والمحاذاة العامة للمفصل.
- المناظر المائلة (Oblique Views): لتصوير أفضل لمناطق محددة.
- منظر اللقمة العضدية (Capitellar View - Greenspan): مفيد لتقييم اللقمة العضدية ورأس الكعبرة.
- مناظر الإجهاد (Stress Views): إذا كان هناك شك في عدم استقرار المفصل (مثل إجهاد الفلح للرباط الجانبي الأنسي، أو إجهاد التقوس للرباط الجانبي الوحشي).
-
التصوير المقطعي المحوسب (CT Scan):
-
حاسم لخشونة الكوع بعد الإصابة:
يوفر تفاصيل ثلاثية الأبعاد دقيقة للتشريح العظمي، وهو ممتاز لتحديد النتوءات العظمية، وتحديد وتوطين الأجسام السائبة، وتقييم سوء التئام الكسور السابقة، وتقييم جودة العظم، خاصةً عند التخطيط لاستبدال المفصل. يمكن أن يُساعد التصوير المقطعي مع إعادة البناء ثلاثي الأبعاد في تحديد مواقع الانحشار بدقة وتوجيه عملية استئصال النتوءات العظمية.

-
حاسم لخشونة الكوع بعد الإصابة:
يوفر تفاصيل ثلاثية الأبعاد دقيقة للتشريح العظمي، وهو ممتاز لتحديد النتوءات العظمية، وتحديد وتوطين الأجسام السائبة، وتقييم سوء التئام الكسور السابقة، وتقييم جودة العظم، خاصةً عند التخطيط لاستبدال المفصل. يمكن أن يُساعد التصوير المقطعي مع إعادة البناء ثلاثي الأبعاد في تحديد مواقع الانحشار بدقة وتوجيه عملية استئصال النتوءات العظمية.
-
التصوير بالرنين المغناطيسي (MRI):
- أقل شيوعًا للتقييم الأولي لخشونة الكوع بعد الإصابة إلا إذا كان هناك اشتباه قوي في وجود أمراض في الأنسجة الرخوة (مثل آفات الغضاريف العظمية، سلامة الأربطة، التهاب الغشاء الزليلي) والتي لا يمكن تقييمها بشكل كافٍ بوسائل أخرى. يوفر التصوير بالرنين المغناطيسي رؤية متفوقة للغضاريف والأربطة والأنسجة الرخوة.
استشارة الأستاذ الدكتور محمد هطيف
يُعد التشخيص الدقيق هو الخطوة الأولى نحو الشفاء. في صنعاء، يُقدم الأستاذ الدكتور محمد هطيف خبرته العميقة في تفسير هذه الفحوصات وربطها بالنتائج السريرية لوضع تشخيص شامل وخطة علاج فردية لكل مريض شاب يعاني من خشونة مفصل الكوع بعد الإصابة.
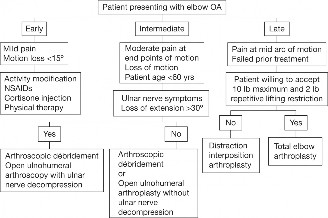
استراتيجيات العلاج الشاملة لخشونة مفصل الكوع بعد الإصابة
تُعد عملية اتخاذ القرار بشأن إدارة خشونة مفصل الكوع بعد الإصابة لدى الشباب معقدة، حيث توازن بين تخفيف الأعراض، واستعادة الوظيفة، والحفاظ على المفصل، والمتانة على المدى الطويل. يُفضل الأستاذ الدكتور محمد هطيف البدء بالخيارات غير الجراحية، والانتقال إلى الجراحة عند الضرورة، مع التركيز على الحفاظ على المفصل قدر الإمكان.
العلاج غير الجراحي (التحفظي)
يُعد العلاج غير الجراحي عادةً الخط الأول للعلاج للمرضى الذين يعانون من أعراض خفيفة إلى متوسطة، أو قيود وظيفية بسيطة، أو أولئك الذين لديهم أمراض مصاحبة كبيرة تمنع الجراحة.
دواعي الاستخدام:
* ألم خفيف وقيود وظيفية يمكن التحكم فيها بالإجراءات التحفظية.
* مراحل مبكرة من خشونة المفصل: تغيرات إشعاعية بسيطة، لا توجد أعراض ميكانيكية كبيرة.
* نطاق حركة مقبول: الحفاظ على قوس وظيفي لأنشطة الحياة اليومية.
* تفضيل المريض: عدم الرغبة أو عدم القدرة على الخضوع للجراحة.
* أمراض طبية مصاحبة: حالات تزيد بشكل كبير من مخاطر الجراحة.
الاستراتيجيات التحفظية:
*
تعديل النشاط:
تجنب الأنشطة التي تزيد من الألم أو تضع ضغطًا كبيرًا على الكوع.
*
الأدوية المضادة للالتهاب غير الستيرويدية (NSAIDs):
لتخفيف الألم والالتهاب.
*
العلاج الطبيعي:
يركز على استعادة نطاق الحركة وتقوية العضلات المحيطة بالكوع.
*
حقن الكورتيكوستيرويدات داخل المفصل:
تُستخدم بحذر لتخفيف الالتهاب والألم، ولكن فائدتها مؤقتة.
*
حقن حمض الهيالورونيك (Viscosupplementation):
فائدتها غير مثبتة في مفصل الكوع.
العلاج الجراحي: متى يكون ضروريًا؟
يُفكر في التدخل الجراحي عندما تفشل الإجراءات غير الجراحية في توفير الراحة الكافية، أو عندما تكون هناك قيود وظيفية كبيرة. لدى الشباب، ينصب التركيز غالبًا على الإجراءات التي تحافظ على المفصل حيثما كان ذلك مناسبًا.
دواعي الاستخدام:
*
ألم مستمر ومُعيق:
لا يستجيب لدورة علاج تحفظي شاملة.
*
فقدان كبير في نطاق الحركة الوظيفي:
يؤثر على أنشطة الحياة اليومية، العمل، أو الأنشطة الترفيهية (مثل أقل من 100 درجة قوس إجمالي للثني-المد، أو قيود في الكب/البسط).
*
أعراض ميكانيكية:
انحشار، طقطقة، أو تعليق بسبب أجسام سائبة أو انحشار من النتوءات العظمية.
*
تغيرات إشعاعية متقدمة:
تضيق متفاقم في المسافة المفصلية، تصلب تحت الغضروف، أو تكون نتوءات عظمية.
*
أمراض مصاحبة:
انضغاط العصب الزندي المصحوب بأعراض، عدم استقرار مستمر (إذا كان قابلًا للتصحيح)، أو عيوب غضروفية عظمية مصحوبة بأعراض.
*
فشل تدخل جراحي سابق:
يتطلب علاجًا إنقاذيًا.
موانع الاستخدام (مطلقة لمعظم جراحات الكوع الاختيارية):
* عدوى نشطة في الكوع أو عدوى جهازية: يجب حلها قبل الجراحة الاختيارية.
* تلف شديد في الأنسجة الرخوة: غلاف نسيج رخو غير كافٍ للوصول الجراحي الآمن وإغلاق الجرح.
* توقعات غير واقعية للمريض: عدم القدرة على فهم النتائج المحتملة، القيود، أو متطلبات التأهيل.
* أمراض طبية جهازية كبيرة: حالات غير متحكم بها تجعل مخاطر التخدير والجراحة محظورة.
موانع الاستخدام النسبية: قد تشمل هشاشة العظام الشديدة (لاستبدال المفصل)، تاريخ متلازمة الألم المزمن (مثل CRPS)، أو عجز عصبي شديد يؤثر على الالتزام بالتأهيل. بالنسبة لاستبدال مفصل الكوع الكلي (TEA) على وجه الخصوص، يُعد صغر السن جدًا، ونمط الحياة عالي المتطلبات (العمل اليدوي الشاق، الرياضات التي تتطلب احتكاكًا)، أو ضعف جودة العظم موانع نسبية بسبب زيادة خطر ارتخاء الزرع وتآكله.
جدول موجز لدواعي العلاج الجراحي وغير الجراحي
| الميزة | الإدارة غير الجراحية | الإدارة الجراحية (الحفاظ على المفصل) | الإدارة الجراحية (استبدال المفصل - إنقاذي) |
|---|---|---|---|
| الألم | خفيف إلى متوسط، متقطع، محتمل | مستمر، متوسط إلى شديد، يحد من أنشطة الحياة اليومية | شديد، ثابت، مُعيق، لا يستجيب للإجراءات الأخرى |
ألم الكتف والمرفق وتقييد الحركة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات المناظير والطب الرياضي.. نلتزم بإعادتك لحياة خالية من الألم.
مواضيع أخرى قد تهمك