تيبس مفصل الكوع بعد الإصابات: تشخيص وعلاج التعظم المغاير مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
تيبس مفصل الكوع بعد الإصابات هو تحديد مؤلم لحركة المرفق غالبًا بسبب التعظم المغاير. يشمل العلاج تحرير المفصل جراحيًا وإزالة العظم الزائد، يتبعه برنامج تأهيل مكثف لاستعادة الوظيفة الكاملة.
الخلاصة الطبية السريعة: تيبس مفصل الكوع بعد الإصابات هو تحديد مؤلم لحركة المرفق غالبًا بسبب التعظم المغاير. يشمل العلاج تحرير المفصل جراحيًا وإزالة العظم الزائد، يتبعه برنامج تأهيل مكثف لاستعادة الوظيفة الكاملة.
مقدمة حول تيبس مفصل الكوع والتعظم المغاير
يُعد مفصل الكوع (المرفق) من المفاصل المعقدة والحيوية في جسم الإنسان، حيث يتيح لنا القيام بمجموعة واسعة من الحركات الضرورية للأنشطة اليومية والمهنية. ولكن، قد يتعرض هذا المفصل، بعد إصابات معينة، لحالة تُعرف بـ "تيبس مفصل الكوع" أو "تحدد حركة المرفق"، والتي تُعد من المضاعفات الشائعة والمُعيقة بشكل كبير.
يحدث تيبس مفصل الكوع عندما تفقد القدرة على ثني أو بسط ذراعك بشكل كامل، مما يؤثر على جودة الحياة بشكل كبير ويجعل المهام البسيطة صعبة للغاية. وفي كثير من الحالات، يكون السبب الرئيسي وراء هذا التيبس هو "التعظم المغاير" (Heterotopic Ossification)، وهي حالة تتكون فيها أنسجة عظمية جديدة في الأنسجة الرخوة المحيطة بالمفصل، مثل العضلات والأربطة والمحفظة المفصلية، بدلاً من أن تتكون في العظم الطبيعي. هذه الكتل العظمية تعمل كحواجز ميكانيكية تمنع حركة المفصل الطبيعية، وتسبب الألم الشديد.
تتطلب هذه الحالة تشخيصًا دقيقًا وعلاجًا متخصصًا لضمان أفضل النتائج الممكنة للمريض. في هذا الدليل الشامل، سنتعمق في فهم تيبس مفصل الكوع والتعظم المغاير، بدءًا من التشريح الأساسي للمفصل، مرورًا بالأسباب والأعراض، وصولًا إلى خيارات التشخيص والعلاج المتاحة. يقدم لكم الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، خبرته الواسعة في هذا المجال، ليُسلط الضوء على أحدث التقنيات العلاجية المتبعة في صنعاء واليمن، بهدف استعادة وظيفة الكوع وتحسين نوعية حياة المرضى.

فهم تشريح مفصل الكوع ووظيفته
لفهم تيبس مفصل الكوع، من المهم أولاً أن نتعرف على تركيبة هذا المفصل المعقد وكيف يعمل بشكل طبيعي. مفصل الكوع هو مفصل زليلي يربط عظم العضد (العظم العلوي للذراع) بعظمي الساعد وهما الزند والكعبرة. يسمح هذا التركيب المعقد بحركتين رئيسيتين:
- البسط والثني: وهي حركة فتح وإغلاق الذراع، وتحدث بشكل أساسي بين عظم العضد وعظم الزند.
- الكب والاستلقاء: وهي حركة دوران الساعد، وتحدث بين عظم الكعبرة وعظم الزند، وبين الكعبرة وعظم العضد.
مكونات مفصل الكوع الرئيسية
-
العظام:
- عظم العضد (Humerus): الجزء السفلي من عظم العضد يشكل جزءًا من مفصل الكوع.
- عظم الزند (Ulna): العظم الأكبر في الساعد، ويشكل الجزء الرئيسي من مفصل الكوع مع العضد.
- عظم الكعبرة (Radius): العظم الأصغر في الساعد، ويتصل بالعضد والزند ليسمح بحركات الدوران.
- الغضاريف: تغطي نهايات العظام داخل المفصل طبقة ناعمة من الغضاريف المفصلية، مما يقلل الاحتكاك ويسمح بحركة سلسة وغير مؤلمة.
- المحفظة المفصلية: غشاء قوي يحيط بالمفصل ويحتوي على السائل الزليلي الذي يغذي الغضاريف ويزيتها.
- الأربطة: هياكل قوية من الأنسجة الضامة التي تربط العظام ببعضها وتوفر الاستقرار للمفصل. أهمها الرباط الجانبي الإنسي والرباط الجانبي الوحشي.
- العضلات والأوتار: تحيط بالمفصل مجموعة من العضلات القوية (مثل العضلة ذات الرأسين والعضلة ثلاثية الرؤوس) التي ترتبط بالعظام عبر الأوتار، وتوفر القوة اللازمة للحركة.
- الأعصاب والأوعية الدموية: يمر عبر منطقة الكوع العديد من الأعصاب الهامة (مثل العصب الزندي، العصب الكعبري، العصب الأوسط) والأوعية الدموية التي تغذي المنطقة وتتحكم في وظيفتها الحسية والحركية.
عندما يتعرض هذا المفصل لإصابة، قد تتأثر أي من هذه المكونات، مما يؤدي إلى الألم والتورم، وفي بعض الحالات، إلى تيبس المفصل وتكون التعظم المغاير، وهو ما سنتناوله بالتفصيل في الأقسام التالية. فهم هذه المكونات يساعد المرضى على استيعاب طبيعة المشكلة وأهمية التدخل العلاجي.
أسباب وعوامل خطر تيبس الكوع والتعظم المغاير
تيبس مفصل الكوع، وخاصة الناتج عن التعظم المغاير، ليس حالة تحدث بشكل عشوائي، بل غالبًا ما تكون نتيجة لمجموعة من العوامل والأحداث التي تؤثر على الأنسجة المحيطة بالمفصل. فهم هذه الأسباب والعوامل أمر بالغ الأهمية للوقاية والتشخيص المبكر والعلاج الفعال.
الأسباب الرئيسية لتيبس الكوع والتعظم المغاير:
- الإصابات عالية الطاقة: تُعد الحوادث المرورية، السقوط من ارتفاعات عالية، والإصابات الرياضية الشديدة من أبرز المسببات. هذه الإصابات غالبًا ما تؤدي إلى كسور معقدة في عظام الكوع (مثل كسر عظم العضد البعيد أو كسر رأس الكعبرة)، وتسبب ضررًا كبيرًا للأنسجة الرخوة المحيطة بالمفصل.
- الجراحة: التدخل الجراحي لإصلاح الكسور حول الكوع، على الرغم من ضرورته، يمكن أن يكون عامل خطر لتكون التعظم المغاير وتيبس المفصل. يعود ذلك إلى الصدمة الجراحية للأنسجة، والنزيف، والتورم الذي قد يحدث بعد العملية.
- التثبيت المطول: بعد الإصابة أو الجراحة، قد يتطلب الأمر تثبيت الكوع بجبيرة أو دعامة لفترة معينة. على الرغم من أهمية التثبيت لالتئام العظام، إلا أن التثبيت المفرط أو لفترات طويلة يمكن أن يؤدي إلى تليف المحفظة المفصلية وتكون التعظم المغاير، مما يحد من حركة المفصل.
- إصابات الدماغ الرضحية (TBI) والحروق: المرضى الذين يعانون من إصابات خطيرة مثل إصابات الدماغ الرضحية الشديدة أو الحروق الواسعة يكونون أكثر عرضة لتطور التعظم المغاير في المفاصل الكبيرة، بما في ذلك الكوع، حتى لو لم تكن الإصابة المباشرة في المفصل نفسه. يُعتقد أن هناك آليات جهازية معقدة تلعب دورًا في ذلك.
- الاستعداد الوراثي: في بعض الحالات، قد يكون هناك استعداد وراثي لتكون التعظم المغاير، على الرغم من أن هذا أقل شيوعًا في الحالات بعد الصدمة.
- التورم والالتهاب: أي حالة تؤدي إلى تورم والتهاب مزمن حول مفصل الكوع يمكن أن تزيد من خطر تليف الأنسجة وتكون التعظم المغاير.
عوامل الخطر التي تزيد من احتمالية حدوث التعظم المغاير:
- شدة الإصابة الأولية: كلما كانت الإصابة الأولية أكثر شدة وتعقيدًا، زاد خطر التعظم المغاير.
- النزيف والتجمع الدموي: النزيف الكبير حول المفصل بعد الإصابة أو الجراحة يمكن أن يوفر بيئة غنية بالعوامل التي تحفز تكون العظم.
- التدخل الجراحي المتعدد: إعادة الجراحة أو الجراحات المتكررة في نفس المنطقة تزيد من خطر التعظم المغاير.
- التدخين: كما في حالة المريض المذكور في المثال، يرتبط التدخين بضعف التئام الأنسجة وزيادة خطر المضاعفات، بما في ذلك التعظم المغاير.
- عدم الالتزام بالعلاج الطبيعي: عدم البدء في العلاج الطبيعي المبكر أو عدم الالتزام به يمكن أن يؤدي إلى تيبس المفصل وتفاقم التعظم المغاير.
يُسلط الأستاذ الدكتور محمد هطيف الضوء على أهمية تقييم جميع عوامل الخطر هذه عند التعامل مع مرضى إصابات الكوع لتقديم خطة علاجية وقائية وعلاجية متكاملة.
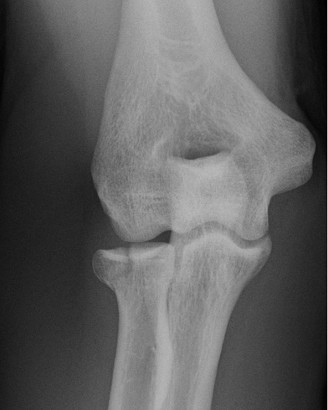
الأعراض والعلامات الدالة على تيبس الكوع
عندما يتطور تيبس مفصل الكوع، سواء كان بسبب التعظم المغاير أو لأسباب أخرى، فإن الأعراض التي يواجهها المريض غالبًا ما تكون واضحة ومُعيقة للحياة اليومية. من الضروري التعرف على هذه الأعراض مبكرًا لطلب العناية الطبية المناسبة.
الأعراض الشائعة التي يبلغ عنها المرضى:
-
تحدد حركة المفصل (Stiffness):
- صعوبة في بسط الذراع بالكامل: قد لا يتمكن المريض من فرد ذراعه بشكل مستقيم تمامًا، مما يجعل مهام مثل الوصول إلى الأشياء المرتفعة أو دفع الأبواب صعبة.
- صعوبة في ثني الذراع بالكامل: قد يجد المريض صعوبة في ثني كوعه بحيث تلامس يده كتفه، مما يؤثر على أنشطة مثل تناول الطعام، تصفيف الشعر، أو العمل على الكمبيوتر.
- صعوبة في دوران الساعد (الكب والاستلقاء): قد يواجه المريض مشكلة في تدوير ساعده لقلب اليد لأعلى أو لأسفل، مما يؤثر على حمل الأشياء أو استخدام الأدوات.
- تفاقم تدريجي: غالبًا ما يلاحظ المرضى أن التيبس يبدأ بشكل خفيف ثم يتفاقم تدريجيًا بمرور الوقت، حتى بعد فترة من العلاج الطبيعي.
-
الألم (Pain):
- ألم خفيف في الراحة: قد يشعر المريض بألم خفيف ومستمر حتى عندما يكون المفصل في حالة راحة.
- ألم حاد ومقيد عند محاولة الحركة: يزداد الألم بشكل كبير ويصبح حادًا عند محاولة تحريك المفصل إلى أقصى مداه، خاصة عند وجود حاجز عظمي (مثل التعظم المغاير).
- ألم موضعي: قد يتركز الألم في مناطق معينة حول الكوع، مثل النتوءات العظمية أو مسار العصب الزندي.
-
التأثير على الأنشطة اليومية والمهنية:
- صعوبة في العناية الشخصية: مثل تمشيط الشعر، غسل الوجه، أو ارتداء الملابس.
- صعوبة في العمل: خاصة للمهن التي تتطلب استخدام اليدين أو رفع الأشياء أو العمل اليدوي.
- صعوبة في الأنشطة الترفيهية: مثل ممارسة الرياضة، العزف على الآلات الموسيقية، أو الهوايات التي تتطلب حركة دقيقة للكوع.
العلامات التي يمكن للطبيب ملاحظتها أثناء الفحص السريري:
- الندوب الجراحية: وجود ندوب من عمليات جراحية سابقة حول الكوع.
- التورم: قد يكون هناك تورم خفيف حول المفصل.
- ضمور العضلات: ضعف وضمور في عضلات الذراع والساعد بسبب قلة الاستخدام.
- كتلة صلبة محسوسة: في حالات التعظم المغاير، قد يشعر الطبيب بكتلة صلبة غير مؤلمة عند لمس المنطقة الخلفية أو الإنسية للكوع.
- تحدد مدى الحركة (ROM): يقوم الطبيب بقياس مدى حركة المفصل، ويكون هناك نقص واضح في زوايا البسط والثني والدوران مقارنة بالمفصل السليم.
- إحساس نهاية الحركة (End-feel): عند محاولة تحريك المفصل إلى أقصى مداه، قد يشعر الطبيب بـ "نهاية صلبة وعظمية" للحركة، مما يشير بقوة إلى وجود حاجز عظمي (التعظم المغاير). في حالات التليف الكبسولي، قد تكون النهاية "صلبة ولكن مطاطية".
- اعتلال العصب الزندي: قد تظهر أعراض مثل الخدر والتنميل في الإصبع الصغير ونصف الإصبع البنصر، وضعف في عضلات اليد الصغيرة، وذلك إذا كان العصب الزندي محصورًا أو متأثرًا بالتعظم المغاير أو التليف.
إذا كنت تعاني من أي من هذه الأعراض بعد إصابة في الكوع، فمن الضروري استشارة الأستاذ الدكتور محمد هطيف لتقييم حالتك بدقة وتحديد أفضل مسار للعلاج.
التشخيص الدقيق لتيبس مفصل الكوع والتعظم المغاير
يُعد التشخيص الدقيق حجر الزاوية في وضع خطة علاجية فعالة لتيبس مفصل الكوع والتعظم المغاير. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل يجمع بين الفحص السريري الدقيق والتقنيات التصويرية المتقدمة لتحديد السبب الجذري للمشكلة.
الفحص السريري
يبدأ التشخيص بفحص سريري مفصل يشمل:
- المعاينة (Inspection): يلاحظ الطبيب وجود أي ندوب جراحية سابقة، تورم، احمرار، أو علامات عدوى. كما يلاحظ أي ضمور في عضلات الذراع أو الساعد، وأي تغير في زاوية حمل الكوع.
- الجس (Palpation): يقوم الطبيب بلمس مناطق مختلفة حول الكوع للبحث عن الألم، التورم، أو وجود كتل صلبة غير طبيعية. في حالات التعظم المغاير، قد يشعر بكتلة عظمية صلبة، خاصة على الجانب الخلفي الإنسي للمفصل. كما يتم فحص مسار العصب الزندي للتأكد من عدم وجود سماكة أو انحصار.
-
تقييم مدى الحركة (Range of Motion - ROM):
يتم قياس مدى حركة الكوع النشطة (التي يقوم بها المريض بنفسه) والمنفعلة (التي يقوم بها الطبيب). في حالات التيبس، تكون هذه القياسات محدودة بشكل كبير.
- قوس الثني والبسط: يتم قياس زاوية البسط القصوى وزاوية الثني القصوى. في الحالة المذكورة، كان المريض يعاني من نقص 70 درجة في البسط (أي أن أقصى بسط كان عند 70 درجة) وثني يصل إلى 105 درجات فقط، مما يعني قوس حركة ضيق للغاية يبلغ 35 درجة فقط.
- إحساس نهاية الحركة (End-feel): وهو إحساس الطبيب عند الوصول إلى أقصى مدى للحركة. في التعظم المغاير، يكون الإحساس "صلبًا وعظميًا"، مما يشير إلى وجود عائق عظمي.
- دوران الساعد: يتم تقييم حركتي الكب والاستلقاء، وقد تكون محدودة أيضًا بسبب تليف المحفظة أو التعظم المغاير.
- التقييم العصبي والوعائي: يتم فحص الأعصاب الرئيسية (الزندي، الكعبري، الأوسط) والأوعية الدموية للتأكد من عدم وجود إصابات أو انضغاطات، خاصة العصب الزندي الذي غالبًا ما يتأثر بالتعظم المغاير.
التصوير والأشعة
تُعد الفحوصات التصويرية ضرورية لتأكيد التشخيص وتحديد مدى المشكلة:
-
الأشعة السينية (X-rays):
- تُظهر الأشعة السينية الأولية الكسور الملتئمة وأي أدوات تثبيت جراحية متبقية.
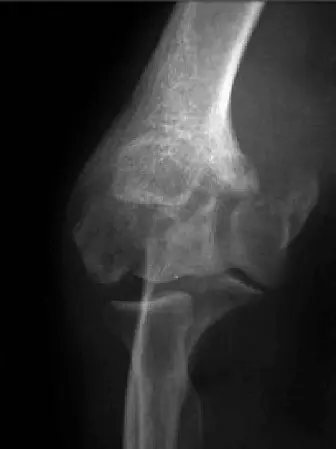
- الأهم من ذلك، أنها تكشف بوضوح عن وجود التعظم المغاير، حيث تظهر ككتل عظمية ناضجة خارج العظم الطبيعي، غالبًا ما تسد المساحة المفصلية.
- تساعد في استبعاد وجود أجسام حرة داخل المفصل أو علامات تآكل مفصلي.
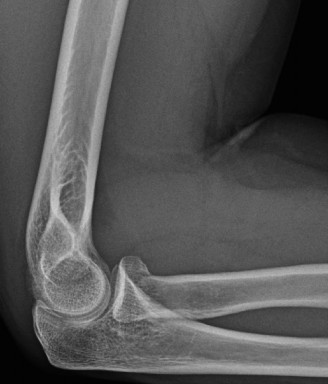
صورة: أشعة سينية أمامية خلفية قبل الجراحة تُظهر تعظمًا مغايرًا واسع النطاق حول مفصل الكوع. -
الأشعة المقطعية (CT Scan) مع إعادة البناء ثلاثي الأبعاد (3D Reconstructions):
- تُعتبر الأشعة المقطعية حاسمة في حالات التعظم المغاير. توفر صورًا تفصيلية ثلاثية الأبعاد للعظام، مما يسمح بتحديد الموقع الدقيق وحجم التعظم المغاير وعلاقته بالعظام المفصلية والأربطة.
- تُظهر بوضوح أي حواجز عظمية تمنع حركة المفصل (مثل التعظم الذي يسد الحفرة الزندية أو النتوءات العظمية الأمامية).
- تُمكن من التخطيط الجراحي الدقيق، حيث يمكن للأستاذ الدكتور محمد هطيف تحديد أماكن القطع العظمي اللازمة لإزالة التعظم المغاير وحماية الهياكل العصبية والوعائية الحيوية، خاصة العصب الزندي.
-
التصوير بالرنين المغناطيسي (MRI):
- عادةً ما لا يكون التصوير بالرنين المغناطيسي هو الأداة التشخيصية الأساسية في حالات التعظم المغاير الواضح، حيث أن الأشعة المقطعية أفضل لتصوير العظام.
- قد يُطلب الرنين المغناطيسي إذا كان هناك شك في وجود مشاكل في الأنسجة الرخوة غير المرئية بالأشعة المقطعية، مثل إصابات الأربطة الشديدة، أو تلف الغضاريف المفصلية، أو الأجسام الحرة الصغيرة، أو لتقييم سماكة المحفظة المفصلية في حالات التليف الكبسولي النقي.
التشخيص التفريقي
عند تقييم تيبس الكوع، يجب على الطبيب التمييز بين عدة حالات محتملة:
| الميزة / الحالة | التعظم المغاير بعد الصدمة (HO) | تليف المحفظة المفصلية بعد الصدمة | سوء الالتئام / عدم الالتئام مع عدم توافق المفصل |
|---|---|---|---|
| الباثولوجيا | تكون عظمي غير طبيعي في الأنسجة الرخوة المحيطة بالمفصل (العضلات، الأربطة، المحفظة). | تليف، سماكة، وقصر في المحفظة المفصلية الأمامية و/أو الخلفية. | تشوه في العظم نتيجة التئام كسر في وضع غير مثالي، أو فشل الكسر في الالتئام. |
| الآلية / المسببات | إصابة عالية الطاقة، إصابة شديدة للأنسجة الرخوة، إصابة الرأس، الحروق، التثبيت المطول، الاستعداد الوراثي. | تثبيت مطول، التهاب، إعادة تأهيل غير كافية، متلازمة الألم الإقليمية المعقدة. | رد غير كامل للكسر الأولي، فشل التثبيت، التحميل المبكر، ضعف بيولوجيا العظم. |
| الفحص السريري | كتلة عظمية صلبة محسوسة. مدى حركة محدود مع إحساس نهاية حركة عظمي صلب ومميز. ألم غالبًا غير متناسب مع الحركة. | مدى حركة محدود، إحساس نهاية حركة صلب ولكنه غالبًا مطاطي قليلاً. لا توجد كتلة عظمية محسوسة. | مدى حركة محدود، إحساس نهاية حركة عظمي، تشوه محسوس، فرقعة، انحراف/دوران مرئي. |
| نتائج الأشعة | تكون عظمي صفائحي ناضج في الأشعة السينية؛ كتل كثيفة ومحددة جيدًا في الأشعة المقطعية تسد أجزاء المفصل. | أشعة سينية طبيعية؛ سماكة خفيفة في المحفظة المفصلية في الرنين المغناطيسي، غالبًا تشخيص بالاستبعاد. | تشوه الكالس، تدرج، فجوة في موقع عدم الالتئام، عدم توافق السطح المفصلي، انحشار الغرسات في الأشعة السينية/المقطعية. |
| التأثير على مدى الحركة | إعاقة ميكانيكية للحركة (الثني و/أو البسط) بسبب العظم المتكون خارج مكانه. | حركة مقيدة في نمط كبسولي (غالبًا الثني > البسط) بسبب قصر المحفظة. | إعاقة ميكانيكية مباشرة للحركة بسبب أجزاء العظم غير المتوازية أو اضطراب سطح المفصل. |
في حالة المريض الموصوفة، أشارت الأدلة القوية من الفحص السريري (كتلة عظمية محسوسة، إحساس نهاية حركة عظمي صلب) والتصوير (تعظم مغاير واسع النطاق وناضج في الأشعة السينية والمقطعية) بوضوح إلى أن التعظم المغاير بعد الصدمة هو الكيان المرضي الأساسي الذي يسبب الإعاقة الميكانيكية الشديدة لحركة الكوع. على الرغم من أن عنصرًا من تليف المحفظة قد يتواجد بسبب التيبس المطول، إلا أن المشكلة المهيمنة كانت هي التعظم المغاير.
خيارات العلاج المتاحة لتيبس الكوع والتعظم المغاير
إن علاج تيبس مفصل الكوع، وخاصة الناتج عن التعظم المغاير، يتطلب نهجًا متعدد الأوجه يبدأ عادة بالعلاجات غير الجراحية، وعند فشلها أو في الحالات الشديدة، يتجه نحو التدخل الجراحي. يُقدم الأستاذ الدكتور محمد هطيف في صنعاء خيارات علاجية متقدمة ومُخصصة لكل مريض.
العلاج غير الجراحي
يهدف العلاج غير الجراحي إلى استعادة مدى الحركة وتقليل الألم دون الحاجة إلى جراحة. يشمل ذلك:
-
العلاج الطبيعي المكثف (Physical Therapy):
- تمارين مدى الحركة: تركز على استعادة البسط والثني والدوران من خلال تمارين نشطة وسلبية ومساعدة.
- التمديد اللطيف: باستخدام تقنيات خاصة لتمديد الأنسجة المتليفة حول المفصل.
- الجبائر الديناميكية أو التدريجية (Dynamic or Static Progressive Splinting): تُستخدم هذه الجبائر لتطبيق قوة شد منخفضة ومستمرة على المفصل على مدى فترات طويلة، بهدف زيادة مدى الحركة تدريجيًا.
- إدارة الألم (Pain Management): استخدام الأدوية المسكنة ومضادات الالتهاب غير الستيرويدية (NSAIDs) للسيطرة على الألم وتقليل الالتهاب، مما يسهل المشاركة في العلاج الطبيعي.
- العلاج بالإبر (Injections): في بعض الحالات، قد تُستخدم حقن الكورتيزون لتقليل الالتهاب، ولكن فعاليتها في حالات التعظم المغاير محدودة بسبب طبيعة المشكلة الميكانيكية.
متى يفشل العلاج غير الجراحي؟
في حالات التعظم المغاير الواسع والناضج، غالبًا ما تفشل هذه الأساليب في تحقيق تحسن كبير لأنها لا تستطيع إزالة الحاجز العظمي الميكانيكي. كما في حالة المريض الموصوفة، بعد خمسة أشهر من العلاج الطبيعي المكثف دون تحسن، بل وتدهور تدريجي في مدى الحركة، يصبح التدخل الجراحي هو الخيار الأفضل.
العلاج الجراحي: تحرير مفصل الكوع وإزالة التعظم المغاير (Elbow Arthrolysis & HO Excision)
عندما يفشل العلاج غير الجراحي في استعادة وظيفة الكوع، أو عندما يكون التعظم المغاير واسعًا ويشكل حاجزًا عظميًا واضحًا، يصبح التدخل الجراحي ضروريًا. يُعتبر الأستاذ الدكتور محمد هطيف خبيرًا في إجراء هذه العمليات المعقدة في صنعاء.
معايير اتخاذ القرار الجراحي:
- فشل العلاج غير الجراحي: كما ذكرنا سابقًا، إذا لم يتحسن مدى الحركة بعد فترة كافية من العلاج الطبيعي.
- العجز الوظيفي الشديد: عندما يكون مدى حركة الكوع محدودًا لدرجة تمنع المريض من أداء الأنشطة اليومية الأساسية والمهنية. (المدى الوظيفي الطبيعي للكوع يتراوح بين 30-130 درجة ثني وبسط).
- طبيعة التيبس: إذا كان التيبس ناتجًا عن حاجز عظمي ميكانيكي (مثل التعظم المغاير الواسع)، فإن الجراحة هي الطريقة الوحيدة لإزالة هذا الحاجز.
- نضج التعظم المغاير: من الضروري أن يكون التعظم المغاير "ناضجًا" قبل الجراحة لتقليل خطر تكراره. يُحدد النضج سريريًا (تراجع الألم واستقرار مدى الحركة) وإشعاعيًا (ظهور قشرة عظمية حول التكون العظمي وحافة شفافة في الأشعة السينية أو المقطعية). عادةً ما يستغرق هذا من 6 إلى 12 شهرًا بعد الإصابة الأولية.
- عوامل المريض: العمر، مستوى النشاط، المتطلبات المهنية، ووجود أي اعتلال عصبي (مثل انضغاط العصب الزندي) كلها عوامل تؤثر على قرار الجراحة.
التقنية الجراحية التي يتبعها الأستاذ الدكتور محمد هطيف:
تُجرى الجراحة تحت التخدير العام وتتضمن خطوات دقيقة:
- التخطيط قبل الجراحة: يعتمد الأستاذ الدكتور محمد هطيف بشكل كبير على صور الأشعة المقطعية ثلاثية الأبعاد لتحديد الموقع الدقيق وحجم التعظم المغاير، وعلاقته بالأعصاب والأوعية الدموية والأربطة، وتخطيط خطوات الإزالة بدقة.
- وضع المريض: يُوضع المريض عادة في وضع الاستلقاء الجانبي مع تعليق الذراع المصابة بحرية، مما يوفر وصولًا ممتازًا لجميع جوانب الكوع.
-
الوصول الجراحي (Surgical Approach):
يتم استخدام شق جراحي خلفي، غالبًا ما يكون هو نفس الشق الجراحي السابق، مع تعديل للحفاظ على العضلة ثلاثية الرؤوس (Triceps-sparing modification).
4
ألم الكتف والمرفق وتقييد الحركة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات المناظير والطب الرياضي.. نلتزم بإعادتك لحياة خالية من الألم.
مواضيع أخرى قد تهمك