الدليل الشامل لعلاج اصطدام الورك الفخذي الحقي بالمنظار
الخلاصة الطبية
اصطدام الورك الفخذي الحقي من نوع الكامة هو حالة تنتج عن نمو عظمي زائد في رأس عظمة الفخذ، مما يسبب احتكاكاً وتلفاً في غضاريف المفصل. يُعد التدخل الجراحي باستخدام منظار الورك لإعادة تشكيل العظام وإصلاح الأنسجة التالفة هو العلاج الذهبي والأكثر فعالية.
الخلاصة الطبية السريعة: اصطدام الورك الفخذي الحقي من نوع الكامة هو حالة تنتج عن نمو عظمي زائد في رأس عظمة الفخذ، مما يسبب احتكاكاً وتلفاً في غضاريف المفصل. يُعد التدخل الجراحي باستخدام منظار الورك لإعادة تشكيل العظام وإصلاح الأنسجة التالفة هو العلاج الذهبي والأكثر فعالية.
مقدمة عن اصطدام الورك الفخذي الحقي
يُعد ألم الورك من المشكلات الصحية التي تؤثر بشكل كبير على جودة الحياة، وتمنع الكثيرين من ممارسة أنشطتهم اليومية والرياضية بحرية. من بين الأسباب الشائعة والمعقدة لهذه الآلام ما يُعرف طبياً باسم اصطدام الورك الفخذي الحقي. هذه الحالة ليست مجرد ألم عابر، بل هي عملية ميكانيكية مرضية تحدث نتيجة احتكاك غير طبيعي بين عظام مفصل الورك أثناء الحركة.
في هذا الدليل الطبي الشامل، سنسلط الضوء بشكل خاص على النوع الأكثر شيوعاً من هذا الاصطدام، وهو اصطدام الكامة. سنأخذك في رحلة مفصلة تبدأ من فهم طبيعة مفصل الورك، مروراً بالأعراض التي قد تشعر بها، وصولاً إلى أحدث ما توصل إليه الطب في العلاج باستخدام منظار الورك الجراحي. هدفنا هو تزويدك بالمعرفة الطبية الدقيقة والموثوقة لتكون على دراية تامة بحالتك الصحية والخيارات العلاجية المتاحة لك.
فهم تشريح مفصل الورك والميكانيكا الحيوية
لفهم طبيعة اصطدام الورك الفخذي الحقي، يجب علينا أولاً إلقاء نظرة مبسطة على تشريح مفصل الورك. يُصنف مفصل الورك على أنه مفصل كروي حقي، حيث يتكون من كرة وهي رأس عظمة الفخذ، وتجويف وهو التجويف الحقي الموجود في عظام الحوض.
في الحالة الطبيعية، تكون الكرة ناعمة ومستديرة تماماً، مما يسمح لها بالانزلاق والدوران بسلاسة داخل التجويف في جميع الاتجاهات. يُحاط حافة التجويف بحلقة غضروفية قوية تُسمى الشفة الحُقية، والتي تعمل كختم مطاطي يحافظ على استقرار المفصل ويحتفظ بالسائل الزلالي داخله.
أما في حالة اصطدام الكامة، يفقد رأس عظمة الفخذ وعنقه استدارتهما الطبيعية. يتكون بروز عظمي أو زيادة في سماكة العظم في منطقة اتصال رأس الفخذ بعنقه، وهو ما يُشبه في شكله مقبض المسدس. عندما تقوم بثني فخذك أو تدويره للداخل، يصطدم هذا البروز العظمي بقوة بحافة التجويف الحقي والشفة الغضروفية.
النتيجة البيوميكانيكية لهذا الاصطدام المتكرر تكون مدمرة على المدى الطويل. تتولد قوى قص هائلة تؤدي إلى انفصال وتمزق الغضروف المبطن للمفصل، بالإضافة إلى تمزق الشفة الحُقية. إذا تُركت هذه الحالة دون علاج، فإنها تُعد من أهم الأسباب المؤدية إلى الإصابة بالخشونة المبكرة والتهاب المفاصل التنكسي في الورك.
أسباب وعوامل خطر الإصابة باصطدام الكامة
لا يحدث اصطدام الورك الفخذي الحقي بين عشية وضحاها، بل هو نتيجة لتفاعلات معقدة بين العوامل الوراثية والبيئية والميكانيكية. من أهم العوامل التي تزيد من احتمالية ظهور تشوه الكامة وتطور الاصطدام ما يلي:
- النشاط الرياضي المكثف في مرحلة النمو: تشير الدراسات الطبية إلى أن المراهقين الذين يمارسون رياضات تتطلب ثني الورك وتغيير الاتجاه بسرعة مثل كرة القدم، هوكي الجليد، وفنون الدفاع عن النفس، هم أكثر عرضة لتطور البروز العظمي الكامي. يحدث هذا لأن العظام في مرحلة النمو تستجيب للضغط الميكانيكي بزيادة تكوين النسيج العظمي.
- العوامل الوراثية والجينية: هناك استعداد وراثي لدى بعض الأشخاص لتكوين شكل غير طبيعي في مفصل الورك.
- أمراض الورك في الطفولة: بعض الحالات التي تصيب الأطفال مثل انزلاق مشاش رأس الفخذ أو مرض بيرثيز يمكن أن تؤدي إلى تغير في شكل رأس عظمة الفخذ، مما يمهد الطريق لاصطدام الكامة في المستقبل.
الأعراض والعلامات التحذيرية
غالباً ما يبدأ اصطدام الورك الفخذي الحقي بشكل خفي وتدريجي. قد يتجاهل المريض الأعراض في البداية معتقداً أنها مجرد إجهاد عضلي، ولكن مع مرور الوقت يزداد الألم وتتأثر الحركة. تشمل الأعراض الكلاسيكية ما يلي:
- ألم في منطقة الفخذ الأمامية: وهو العرض الأكثر شيوعاً. يصف المرضى الألم بأنه عميق ومزعج، ويزداد سوءاً مع الأنشطة البدنية.
- علامة حرف سي: وهي علامة سريرية مميزة حيث يضع المريض يده على شكل حرف سي حول جانب الورك للإشارة إلى مكان الألم العميق الذي يشعر به.
- تفاقم الألم في وضعيات معينة: يزداد الألم بشكل ملحوظ عند الجلوس لفترات طويلة، أو عند القيام بوضعية القرفصاء العميقة، أو عند الالتفاف والدوران على الساق المصابة.
- تيبس المفصل: قد يشعر المريض بصعوبة في تحريك الورك، خاصة عند محاولة ارتداء الجوارب أو الأحذية.
- أصوات طرقعة أو احتكاك: قد يترافق الألم مع إحساس بفرقعة أو طرقعة داخل المفصل أثناء الحركة، وهو ما قد يشير إلى وجود تمزق في الشفة الحُقية.
كيفية تشخيص اصطدام الورك الفخذي الحقي
التشخيص الدقيق هو حجر الأساس لوضع خطة علاجية ناجحة. يعتمد أطباء جراحة العظام المتخصصون في جراحات الورك على نهج شامل يجمع بين الفحص السريري الدقيق وتقنيات التصوير الطبي المتقدمة.
الفحص السريري
يبدأ الطبيب بأخذ التاريخ المرضي المفصل، ثم يقوم بإجراء مجموعة من الاختبارات الحركية المتخصصة. من أهم هذه الاختبارات اختبار ثني وتقريب وتدوير الورك للداخل. في هذا الاختبار، يقوم الطبيب بثني ركبة المريض ووركه، ثم يدفعهما نحو الداخل. إذا أعاد هذا الاختبار إنتاج الألم المعتاد للمريض في منطقة الفخذ، فهذا مؤشر قوي جداً على وجود اصطدام أمامي ومشاكل في الشفة الحُقية.
اختبار آخر يُستخدم بكثرة هو اختبار ثني وإبعاد وتدوير الورك للخارج. يساعد هذا الاختبار في تقييم مدى مرونة المفصل ومقارنته بالجانب السليم، وقد يثير ألماً يشير إلى وجود التهاب أو مشكلة داخلية.
الفحوصات الإشعاعية
لا يمكن تأكيد التشخيص ووضع خطة الجراحة دون الاستعانة بالتصوير الطبي. إليك أهم الفحوصات المستخدمة:
| نوع الفحص | الهدف الطبي من الفحص |
|---|---|
| الأشعة السينية العادية | الفحص الأساسي لرؤية العظام. يتم أخذ صور بوضعيات معينة لقياس زاوية ألفا، وهي زاوية تحدد مدى شدة البروز العظمي الكامي. الزاوية الطبيعية تكون أقل من 50-55 درجة. |
| الرنين المغناطيسي | الفحص الأهم لتقييم الأنسجة الرخوة. يوضح بدقة متناهية حالة الشفة الحُقية، ووجود أي تمزقات، وكذلك مدى تضرر الغضروف المبطن للمفصل. |
| الأشعة المقطعية ثلاثية الأبعاد | تُستخدم بشكل متزايد في التخطيط قبل الجراحة. توفر خريطة ثلاثية الأبعاد دقيقة للبروز العظمي، مما يساعد الجراح في تحديد كمية العظم التي يجب إزالتها بدقة بالغة. |
خيارات العلاج المتاحة
يتحدد مسار العلاج بناءً على شدة الأعراض، ومدى تضرر المفصل، وعمر المريض، ومستوى نشاطه البدني. ينقسم العلاج بشكل عام إلى مسارين رئيسيين: العلاج التحفظي والعلاج الجراحي.
العلاج التحفظي
في الحالات الخفيفة أو في بداية ظهور الأعراض، قد يوصي الطبيب بالبدء بالعلاج غير الجراحي، والذي يهدف إلى تخفيف الألم وتحسين وظيفة المفصل، ولكنه لا يغير من شكل العظام المشوهة. يشمل هذا المسار:
* تعديل الأنشطة اليومية وتجنب الحركات التي تثير الألم مثل القرفصاء العميقة.
* استخدام الأدوية المضادة للالتهابات لتخفيف الألم والتورم.
* العلاج الطبيعي لتقوية العضلات المحيطة بالورك وتحسين استقرار الحوض.
* الحقن الموضعي في المفصل باستخدام الكورتيزون الموجه بالأشعة لتخفيف الالتهاب الحاد.
العلاج الجراحي باستخدام منظار الورك
إذا لم ينجح العلاج التحفظي في تخفيف الألم، أو إذا أظهرت الفحوصات وجود تمزق شديد في الشفة الحُقية أو ضرر مستمر للغضروف، يصبح التدخل الجراحي هو الخيار الأمثل.
يُعد التدخل الجراحي باستخدام منظار الورك لإعادة تشكيل العظام وإصلاح الأنسجة التالفة هو المعيار الذهبي في الطب الحديث لعلاج هذه الحالة. على عكس الجراحات المفتوحة التقليدية، يتميز المنظار بكونه إجراءً طفيف التوغل، مما يقلل من الألم بعد الجراحة ويسرع من عملية التعافي.
الهدف الأساسي من هذه الجراحة ليس مجرد جعل رأس عظمة الفخذ كروياً بشكل مثالي، بل الهدف الأسمى هو استعادة نطاق حركة وظيفي خالٍ من الاصطدام، مع الحفاظ الدقيق على الأوعية الدموية الدقيقة التي تغذي رأس عظمة الفخذ لضمان حيويته.
تفاصيل عملية منظار الورك خطوة بخطوة
عملية منظار الورك هي إجراء جراحي دقيق يتطلب مهارة عالية وفهماً عميقاً للتشريح المعقد لمفصل الورك. إليك كيف تتم العملية بالتفصيل لكي تكون مطمئناً ومستعداً.
التجهيز قبل الجراحة
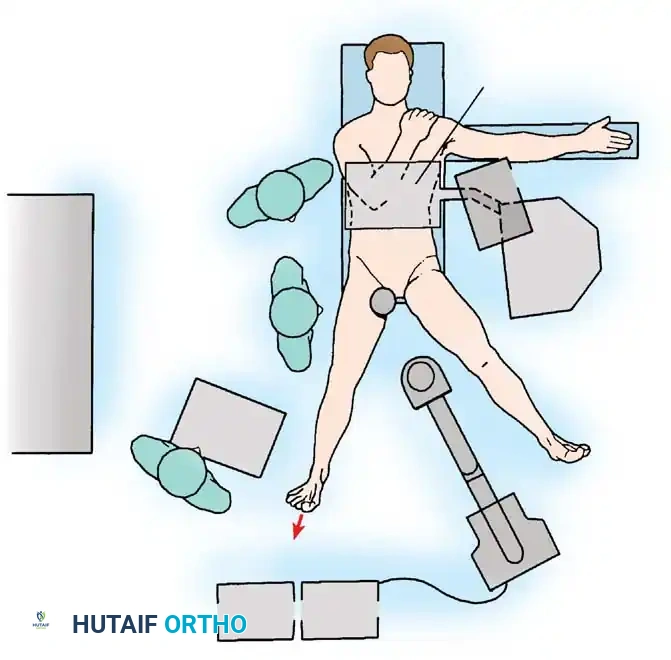
يتم إجراء العملية عادة تحت التخدير العام أو النصفي. الوضعية الصحيحة للمريض هي أساس نجاح الجراحة. يتم وضع المريض على طاولة عمليات خاصة تحتوي على جهاز للشد.
يقوم الجراح بتطبيق شد محسوب ودقيق على الساق المصابة. الهدف من هذا الشد هو إبعاد رأس عظمة الفخذ عن التجويف الحقي بمسافة تتراوح بين 10 إلى 15 ملليمتراً. هذه المسافة الصغيرة ضرورية جداً لإدخال الكاميرا والأدوات الدقيقة إلى داخل المفصل دون الإضرار بالغضاريف. تتم مراقبة هذا الشد باستمرار باستخدام الأشعة السينية أثناء العملية.
من الضروري جداً ألا تتجاوز مدة الشد ساعتين متواصلتين لتجنب أي ضغط زائد على الأعصاب المحيطة بالورك، وهو ما يحرص عليه الجراحون المتمرسون بشدة.
خطوات العملية الجراحية
تبدأ الجراحة بعمل ثقوب صغيرة جداً في الجلد لا يتجاوز طول كل منها سنتيمتراً واحداً. يتم إدخال كاميرا دقيقة تسمى المنظار عبر أحد هذه الثقوب، بينما تُستخدم الثقوب الأخرى لإدخال الأدوات الجراحية.
أولاً التعامل مع الحيز المركزي للمفصل
يبدأ الجراح بفحص الجزء الداخلي العميق من المفصل. يتم تقييم حالة الغضاريف والشفة الحُقية. إذا كان هناك تمزق في الشفة الحُقية، يقوم الجراح بخياطتها وإعادة تثبيتها في مكانها باستخدام خطاطيف وخيوط طبية قوية جداً. كما يتم تنظيف أي أنسجة تالفة أو شظايا غضروفية عائمة داخل المفصل.
ثانياً الانتقال إلى الحيز المحيطي وإعادة تشكيل العظام
بعد الانتهاء من الجزء الداخلي، يتم إزالة الشد عن الساق تماماً، ويتم ثني الورك بزاوية معينة. هذه الخطوة حاسمة لأنها تبرز منطقة البروز العظمي الكامي أمام عدسة المنظار.
يقوم الجراح بفتح كبسولة المفصل للوصول إلى عنق عظمة الفخذ. باستخدام أداة دقيقة تشبه المبرد الآلي، يبدأ الجراح في نحت وإزالة العظم الزائد بدقة متناهية. الهدف هو إعادة الشكل المقعر الانسيابي لمنطقة اتصال رأس الفخذ بعنقه.
أثناء النحت، يكون الجراح حذراً للغاية لتجنب الاقتراب من الأوعية الدموية الحيوية التي تغذي رأس الفخذ. كما يتم استخدام الأشعة السينية الديناميكية داخل غرفة العمليات للتأكد من إزالة الكمية المناسبة من العظم؛ فلا يتم إزالة القليل جداً فيستمر الاصطدام، ولا يتم إزالة الكثير جداً مما قد يضعف العظمة.
ثالثاً التقييم الديناميكي وإغلاق الكبسولة
بعد الانتهاء من نحت العظام، يقوم الجراح بتحريك ساق المريض في جميع الاتجاهات، خاصة وضعيات الاصطدام السابقة، وينظر عبر المنظار ليتأكد من أن رأس الفخذ ينزلق الآن بسلاسة تامة دون أي احتكاك بالشفة الحُقية أو حافة التجويف.
أخيراً، وهي خطوة بالغة الأهمية، يقوم الجراح بخياطة وإغلاق كبسولة المفصل التي تم فتحها سابقاً. إغلاق الكبسولة يضمن استقرار المفصل ويمنع حدوث أي خلع أو عدم ثبات في المستقبل.
مراحل التعافي وإعادة التأهيل
نجاح عملية منظار الورك لا يعتمد فقط على مهارة الجراح، بل يعتمد بنسبة متساوية على التزام المريض ببرنامج إعادة التأهيل والعلاج الطبيعي. ينقسم التعافي إلى عدة مراحل مصممة لحماية المفصل أولاً، ثم استعادة قوته وحركته تدريجياً.
المرحلة الأولى حماية المفصل
تستمر هذه المرحلة من يوم الجراحة وحتى الأسبوع الرابع. الهدف الأساسي هنا هو حماية العظام التي تم نحتها والشفة التي تم إصلاحها، مع منع تيبس المفصل.
* سيُطلب منك استخدام العكازات للمشي، مع السماح بوضع وزن خفيف جداً على القدم المصابة (لمس الأرض فقط). هذا ضروري لحماية عنق عظمة الفخذ من الكسور الإجهادية.
* قد يتم استخدام جهاز الحركة السلبية المستمرة أو ركوب الدراجة الثابتة بدون مقاومة للحفاظ على مرونة المفصل ومنع تكون الالتصاقات.
* يُمنع تماماً ثني الورك بشكل نشط أو رفعه بقوة لتجنب إجهاد العضلات القابضة.
المرحلة الثانية استعادة المشي الطبيعي
تبدأ من الأسبوع الرابع وتستمر حتى الأسبوع الثامن. في هذه المرحلة، يتم التخلص التدريجي من العكازات والعودة إلى المشي الطبيعي بوضع كامل الوزن على الساق.
* يبدأ أخصائي العلاج الطبيعي بإدخال تمارين لتقوية عضلات الحوض، وعضلات الفخذ الأمامية، وعضلات الجذع الأساسية.
* يمكن البدء في العلاج المائي بمجرد التئام جروح الثقوب الجراحية تماماً.
المرحلة الثالثة التقوية المتقدمة
من الأسبوع الثامن إلى الأسبوع الثاني عشر. يركز العلاج الطبيعي هنا على التمارين المتقدمة التي تعتمد على وزن الجسم، وتمارين التوازن، والتحكم العصبي العضلي. الهدف هو استعادة القوة الكاملة للعضلات المحيطة بالورك لتوفير الدعم الأمثل للمفصل.
المرحلة الرابعة العودة إلى الرياضة
تبدأ من الشهر الثالث وقد تستمر حتى الشهر السادس. هذه المرحلة مخصصة للرياضيين أو الأشخاص ذوي النشاط البدني العالي.
* يتم إدخال تمارين القفز، وتغيير الاتجاه السريع، والتدريبات الخاصة بكل رياضة.
* لا يُسمح بالعودة الكاملة للرياضة التنافسية إلا بعد التأكد من تماثل قوة الساقين، واكتمال نطاق الحركة بدون أي ألم، واجتياز اختبارات الأداء الوظيفي بنجاح.
المضاعفات المحتملة وكيفية تجنبها
كما هو الحال مع أي تدخل جراحي، هناك احتمالية لحدوث بعض المضاعفات، على الرغم من أن نسبة نجاح منظار الورك عالية جداً وتعتبر آمنة للغاية في أيدي الجراحين المتخصصين. من المهم أن تكون على دراية بها:
- عدم إزالة العظم بشكل كافٍ: وهي المشكلة الأكثر شيوعاً التي قد تتطلب جراحة مراجعة. إذا لم يقم الجراح بإزالة كامل البروز العظمي، فقد يستمر الألم والاحتكاك.
- إزالة العظم بشكل مبالغ فيه: إزالة أكثر من ثلاثين بالمائة من سماكة عنق عظمة الفخذ قد يضعف العظمة ويعرضها لخطر الكسر. لذلك، الدقة واستخدام الأشعة أثناء الجراحة أمران حاسمان.
- نخر العظام اللاوعائي: يحدث نتيجة إصابة الأوعية الدموية المغذية لرأس الفخذ أثناء الجراحة، وهو من المضاعفات النادرة ولكنها خطيرة.
- تنميل مؤقت: قد يشعر المريض بتنميل مؤقت في منطقة الفخذ أو الأعضاء التناسلية نتيجة الشد المستخدم أثناء الجراحة. هذا التنميل يزول عادة من تلقاء نفسه خلال أسابيع.
- التعظم غير المتجانس: وهو تكون أنسجة عظمية جديدة في العضلات المحيطة بالمفصل. للوقاية من ذلك، يصف الطبيب عادة أدوية مضادة للالتهابات (مثل النابروكسين) لمدة أسبوعين إلى ثلاثة أسابيع بعد الجراحة.
الأسئلة الشائعة حول اصطدام الورك
مدة عملية منظار الورك
تستغرق عملية منظار الورك لعلاج اصطدام الكامة وإصلاح الشفة الحُقية عادةً ما بين ساعة ونصف إلى ساعتين ونصف، ويعتمد ذلك على مدى تعقيد الحالة والإجراءات الإضافية المطلوبة داخل المفصل.
نسبة نجاح جراحة اصطدام الورك
تُعد نسبة نجاح هذه الجراحة مرتفعة جداً، حيث تشير الدراسات الطبية إلى أن أكثر من 85% إلى 90% من المرضى يشعرون بتحسن كبير في الألم واستعادة لوظيفة المفصل، ويتمكنون من العودة إلى أنشطتهم الرياضية واليومية بشكل طبيعي.
متى يمكن المشي بدون عكازات
يُطلب من المريض استخدام العكازات مع تحميل وزن جزئي لمدة تتراوح بين 3 إلى 4 أسابيع لحماية المفصل والعظام التي تم نحتها. بعد هذه الفترة، يتم الفطام التدريجي من العكازات تحت إشراف أخصائي العلاج الطبيعي.
إمكانية ممارسة الرياضة بعد العملية
نعم، يمكن العودة لممارسة الرياضة. يبدأ التأهيل الرياضي المتخصص في الشهر الثالث، وغالباً ما يُسمح بالعودة الكاملة للرياضات التنافسية أو العنيفة بين الشهر الرابع والشهر السادس بعد التأكد من قوة العضلات واستقرار المفصل.
الفرق بين اصطدام الكامة واصطدام الكماشة
اصطدام الكامة ينتج عن بروز عظمي في رأس وعنق عظمة الفخذ. أما اصطدام الكماشة فينتج عن زيادة في التغطية العظمية للتجويف الحقي (الحوض) فوق رأس الفخذ. في كثير من الأحيان، يعاني المرضى من اصطدام مختلط يجمع بين النوعين معاً.
تاثير ترك الحالة بدون علاج
إذا تُرك اصطدام الورك دون علاج وتعديل للأنشطة، فإن الاحتكاك المستمر سيؤدي إلى تآكل وتمزق متزايد في الغضاريف والشفة الحُقية، مما يسرع من عملية تنكس المفصل ويؤدي في النهاية إلى خشونة الورك المبكرة التي قد تتطلب زراعة مفصل صناعي.
العمر المناسب لإجراء العملية
تُجرى هذه العملية غالباً للمرضى في الفئة العمرية بين 15 و 50 عاماً. في الأعمار الأكبر، إذا كانت هناك علامات متقدمة لخشونة المفصل (تآكل الغضاريف بشكل كبير)، فقد لا يكون المنظار مفيداً، ويكون استبدال المفصل هو الخيار الأفضل.
العلاقة بين اصطدام الورك وخشونة المفاصل
اصطدام الورك يُعتبر من أهم المسببات الميكانيكية لخشونة مفصل الورك المبكرة. التدخل الجراحي المبكر لإزالة البروز العظمي وإصلاح الغضاريف يهدف بشكل أساسي إلى إيقاف هذا التدهور وتأخير أو منع حدوث الخشونة.
بدائل الجراحة لعلاج اصطدام الورك
البدائل تقتصر على العلاج التحفظي الذي يشمل العلاج الطبيعي، مسكنات الألم، وتعديل نمط الحياة لتجنب الحركات المؤلمة. هذه البدائل تخفف الأعراض ولكنها لا تعالج التشوه العظمي المسبب للمشكلة.
كيفية النوم بعد عملية منظار الورك
في الأسابيع الأولى بعد الجراحة، يُفضل النوم على الظهر مع وضع وسادة تحت الركبتين لتقليل الضغط على مفصل الورك. إذا أردت النوم على الجانب السليم، يجب وضع وسادة سميكة بين الساقين لمنع الساق المصابة من السقوط للداخل وتشكيل ضغط على الكبسولة التي تم إصلاحها.
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وخبرة استثنائية في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك