عملية إصلاح تمزق وتر أخيل المفتوحة الدليل الشامل للمرضى
الخلاصة الطبية
عملية إصلاح تمزق وتر أخيل المفتوحة هي التدخل الجراحي المعيار الذهبي لعلاج القطع الحاد في الوتر، وتستهدف بشكل خاص الرياضيين والأشخاص ذوي النشاط العالي. تعتمد الجراحة على خياطة نهايات الوتر الممزقة بدقة لمنع تكرار الإصابة واستعادة القوة الكاملة للقدم.
الخلاصة الطبية السريعة: عملية إصلاح تمزق وتر أخيل المفتوحة هي التدخل الجراحي المعيار الذهبي لعلاج القطع الحاد في الوتر، وتستهدف بشكل خاص الرياضيين والأشخاص ذوي النشاط العالي. تعتمد الجراحة على خياطة نهايات الوتر الممزقة بدقة لمنع تكرار الإصابة واستعادة القوة الكاملة للقدم.
مقدمة عن تمزق وتر أخيل وأهمية الجراحة المفتوحة
يُعد تمزق وتر أخيل الحاد من الإصابات الرياضية والحركية الشائعة التي تسبب قلقاً كبيراً للمريض، نظراً لأهمية هذا الوتر في كل خطوة نخطوها. في عالم جراحة العظام، تظل عملية إصلاح تمزق وتر أخيل المفتوحة هي "المعيار الذهبي" والعلاج النهائي والأكثر فعالية، خاصة للأفراد النشيطين والرياضيين الذين يطمحون للعودة إلى مستويات نشاطهم السابقة قبل الإصابة.
تاريخياً وعلمياً، أثبتت الجراحة المفتوحة تفوقها من خلال تسجيل معدلات أقل بكثير لتكرار التمزق (Rerupture) مقارنة بالعلاج التحفظي (غير الجراحي). علاوة على ذلك، فإنها تضمن نسبة أعلى وأسرع للعودة إلى ممارسة الرياضة التنافسية. مع التطور الهائل في التقنيات الجراحية الحديثة وبرامج التأهيل الوظيفي السريع، انخفضت بشكل كبير معدلات المضاعفات التي كانت ترتبط سابقاً بالجراحات المفتوحة، مثل مشاكل التئام الجروح أو العدوى.
يؤكد جراحو العظام المتخصصون أن إصابات وتر أخيل نادراً ما تكون عبارة عن قطع عرضي نظيف وبسيط. في الواقع، غالباً ما تظهر الإصابة على شكل تمزقات معقدة ومائلة، تشبه "نهاية الممسحة" (Mop-end tears)، مع وجود تآكل وتنكس داخل أنسجة الوتر. هذه الأنماط المعقدة من التمزق لا يمكن رؤيتها بوضوح، أو تنظيفها، أو تقريبها، أو خياطتها بشكل كافٍ باستخدام التقنيات عن طريق الجلد أو التدخل المحدود. هنا تبرز أهمية الجراحة المفتوحة التي تسمح للجراح بالرؤية المباشرة، واستعادة التشريح الطبيعي للعضلة والوتر، وضبط الشد بدقة، واستخدام تقنيات التدعيم والترقيع عندما تكون جودة الأنسجة ضعيفة.
التشريح الجراحي والميكانيكا الحيوية لوتر أخيل
لفهم كيفية نجاح عملية إصلاح تمزق وتر أخيل، يجب أولاً فهم طبيعة هذا الوتر المذهل. وتر أخيل هو أكبر وأقوى وتر في جسم الإنسان على الإطلاق، ويتكون من التقاء عضلات الساق الخلفية (عضلة السمانة أو عضلة الساق والعضلة النعلية)، ويمتد ليرتبط بعظمة الكعب (العقب). وظيفة هذا الوتر هي السماح لك بالوقوف على أطراف أصابعك، والمشي، والجري، والقفز.
من الناحية التشريحية الدقيقة، يفتقر وتر أخيل إلى غمد زليلي حقيقي (Synovial sheath) كالذي يغلف الأوتار الأخرى. بدلاً من ذلك، يُغلف الوتر بطبقة رقيقة غنية بالأوعية الدموية تُسمى "غلاف الوتر" (Paratenon). هذا الغلاف هو المسؤول الأساسي عن توفير الجزء الأكبر من التروية الدموية الخارجية للوتر. أما التروية الدموية الداخلية فتأتي من نقطة اتصال العضلة بالوتر في الأعلى، ومن نقطة اتصال الوتر بعظمة الكعب في الأسفل.
يوجد تحذير جراحي هام يعرفه الأطباء، وهو أن المنطقة التي تقع على بُعد 2 إلى 6 سنتيمترات أعلى نقطة الاتصال بعظمة الكعب تُمثل منطقة "ضعف التروية الدموية" (Watershed area). هذه المنطقة تعتمد بشكل شبه كلي على غلاف الوتر (Paratenon) للحصول على الدم، وهي للأسف الموقع الأكثر عُرضة للتمزق التلقائي. لذلك، فإن الحفاظ الدقيق على هذا الغلاف وإغلاقه بشكل تشريحي سليم أثناء الجراحة هو خطوة غير قابلة للتفاوض لضمان التئام الجرح بعد العملية ومنع تكون الالتصاقات المزعجة.
أسباب تمزق وتر أخيل وعوامل الخطر
يحدث تمزق وتر أخيل عادةً عندما يتعرض الوتر لضغط أو شد مفاجئ يفوق قدرته على التحمل. وغالباً ما يرتبط هذا بالأنشطة الرياضية التي تتطلب تسارعاً مفاجئاً أو القفز. من أبرز الأسباب وعوامل الخطر ما يلي:
- الرياضات التنافسية مثل كرة السلة، التنس، كرة القدم، والجمباز.
- الزيادة المفاجئة في شدة التمارين الرياضية دون إحماء كافٍ.
- العمر حيث تزداد نسبة الإصابة بين الأشخاص في الفئة العمرية من 30 إلى 50 عاماً، حيث يبدأ الوتر بفقدان مرونته الطبيعية.
- استخدام بعض أنواع المضادات الحيوية (مثل الفلوروكينولونات) التي أثبتت الدراسات أنها قد تضعف الأوتار.
- حقن الكورتيزون المتكررة في منطقة الكاحل، والتي قد تؤدي إلى هشاشة أنسجة الوتر.
- الوزن الزائد الذي يضع عبئاً إضافياً على الوتر أثناء الحركة.
أعراض تمزق وتر أخيل
عندما يتمزق وتر أخيل، يشعر المريض عادةً بمجموعة من الأعراض الواضحة والفورية، والتي تستدعي تدخلاً طبياً عاجلاً:
- سماع أو الشعور بصوت "فرقعة" أو "طقطقة" في الجزء الخلفي من الساق أو الكاحل لحظة الإصابة.
- ألم حاد ومفاجئ في منطقة الكعب أو الساق الخلفية.
- تورم ملحوظ وتصلب في منطقة الإصابة.
- صعوبة شديدة أو عدم قدرة تامة على المشي بشكل طبيعي.
- عدم القدرة على الوقوف على أطراف أصابع القدم المصابة (فقدان قوة الدفع).
- وجود فجوة ملموسة في الوتر فوق عظمة الكعب مباشرة.
التشخيص والتقييم الطبي قبل الجراحة
يبدأ التقييم الطبي الدقيق بأخذ التاريخ المرضي وإجراء فحص سريري شامل. يقوم طبيب العظام بإجراء اختبار شهير يُعرف باسم "اختبار طومسون" (Thompson test). في هذا الاختبار، يستلقي المريض على بطنه وتتدلى قدمه من حافة السرير، ويقوم الطبيب بالضغط على عضلة السمانة. في الحالة الطبيعية، يجب أن تتحرك القدم للأسفل، أما إذا كان الوتر ممزقاً، فلن تتحرك القدم، مما يؤكد التشخيص.
في بعض الحالات، ولتحديد مدى التمزق ودرجة تراجع حواف الوتر، قد يطلب الطبيب إجراء فحوصات تصويرية متقدمة مثل:
* التصوير بالموجات فوق الصوتية (Ultrasound) لتقييم حركة الوتر وحجم الفجوة.
* التصوير بالرنين المغناطيسي (MRI) وهو الفحص الأدق لرؤية الأنسجة الرخوة وتحديد جودة أنسجة الوتر المتبقية، خاصة في التمزقات القديمة أو المعقدة.
التجهيز للعملية الجراحية ووضعية المريض
قبل الدخول إلى غرفة العمليات، يتم تحضير المريض بعناية لضمان أعلى مستويات الأمان والنجاح للعملية:
- التخدير يتم إجراء العملية عادةً تحت التخدير العام أو التخدير الموضعي الإقليمي (مثل التخدير النصفي أو تخدير العصب المأبضي خلف الركبة)، وذلك بناءً على الحالة الصحية العامة للمريض وتفضيلات طبيب التخدير.
- وضعية المريض يتم وضع المريض على طاولة العمليات في وضعية الانبطاح (على البطن).
- الحماية والتعقيم يتم تبطين جميع البروزات العظمية بعناية لتجنب أي تقرحات. يتم استخدام عاصبة (Tourniquet) حول الفخذ لتقليل تدفق الدم وتوفير مجال جراحي واضح وخالٍ من النزيف.
- تثبيت الطرف يتم تعقيم الساق المصابة وتغطيتها بالستائر الجراحية المعقمة. تُترك القدم متدلية من حافة طاولة العمليات، أو توضع وسادة تحت أسفل الساق للسماح للطبيب بتحريك مفصل الكاحل بحرية تامة أثناء الجراحة، وهو أمر بالغ الأهمية لتقييم الشد الطبيعي للوتر بعد خياطته.
خطوات عملية إصلاح تمزق وتر أخيل بالتفصيل
تتطلب هذه الجراحة دقة متناهية ومهارة عالية من الجراح لضمان استعادة الوظيفة الحركية للقدم بشكل كامل. إليك الخطوات الجراحية كما تتم في غرف العمليات الحديثة:
الشق الجراحي والوصول إلى الوتر
مع وجود المريض في وضعية الانبطاح وتفعيل العاصبة، يبدأ الجراح في الخطوات التالية:
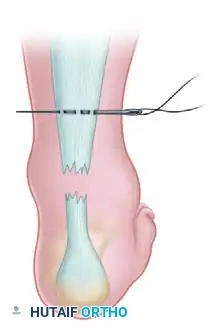
- تحديد موقع الشق يقوم الجراح بعمل شق طولي خلفي داخلي (Posteromedial) يبلغ طوله حوالي 10 إلى 15 سنتيمتراً. يتم وضع الشق على بُعد حوالي 1 سم من الحافة الداخلية المحسوسة لوتر أخيل. ينتهي الشق الجراحي قبل المنطقة التي يحتك فيها الحذاء بالكعب، وذلك لمنع أي احتكاك أو ألم عند ارتداء الأحذية مستقبلاً.
- أهمية هذا المسار الجراحي يجب أن يكون الشق الجلدي بعيداً عن المنتصف (نحو الداخل) لتجنب تهيج الجرح لاحقاً. الأهم من ذلك، أن هذا المسار الداخلي يتجنب بأمان العصب الربلي (Sural nerve) والوريد الصافن الصغير، اللذين يمران على الجانب الخلفي الخارجي للكاحل.
- كشف غلاف الوتر يتم قطع الأنسجة وصولاً إلى غلاف الوتر (Paratenon). يتم فتح هذا الغلاف طولياً وإبعاده كطبقة واحدة للحفاظ عليه.
- نصيحة طبية يحرص الجراحون الماهرون على تقليل التسليخ تحت الجلد للحفاظ على الأوعية الدموية الدقيقة التي تغذي حواف الجلد، مما يقلل بشكل كبير من خطر تموت حواف الجرح أو الإصابة بالعدوى بعد العملية.
تحضير الوتر ووضع الغرز الأساسية
بمجرد كشف غلاف الوتر، تظهر الأطراف الممزقة لوتر أخيل. يتم تفريغ التجمع الدموي (الورم الدموي)، ويقوم الجراح بتنظيف الأطراف الممزقة والمتآكلة (التي تشبه الممسحة) بعناية شديدة حتى يصل إلى أنسجة الكولاجين الصحية والقوية القادرة على الالتئام.

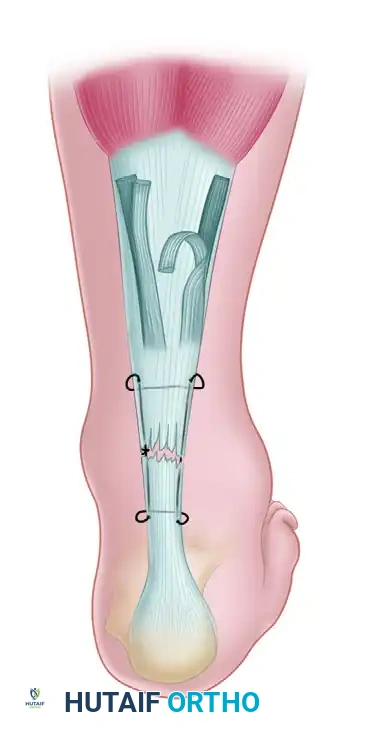
- اختيار الخيوط الجراحية يتم تقريب الأطراف الممزقة للوتر باستخدام خيوط جراحية قوية جداً وغير قابلة للامتصاص (مثل خيوط البوليستر المجدولة أو البولي إيثيلين عالي الوزن الجزيئي).
- تقنية الخياطة الأساسية يستخدم الجراح تقنيات خياطة متطورة مثل غرزة "كيسلر" المعدلة أو غرزة "كراكاو" المتعددة القابلة للقفل (Krackow locking stitch). يتم تمرير الخيط عبر الجزء العلوي والسفلي من الوتر على بُعد حوالي 2.5 سم من موقع التمزق لضمان الإمساك القوي بأنسجة الوتر السليمة. تُفضل تقنية كراكاو في جراحة العظام الحديثة لأن حلقاتها المقفلة تمنع الخيط من الانزلاق أو التمزق من ألياف الكولاجين الطولية عند تعرضها للشد.
- ضبط الشد والتقريب لربط الغرزة الأساسية، يجب وضع القدم في الوضع الفسيولوجي الصحيح. يتم ثني القدم للأسفل (Plantar flexion) بزاوية 0 إلى 5 درجات، وثني الركبة بزاوية 15 درجة. هذا الوضع يحاكي الشد الطبيعي لعضلات الساق في حالة الراحة. يتم تقريب أطراف الوتر وربط الغرز بإحكام.
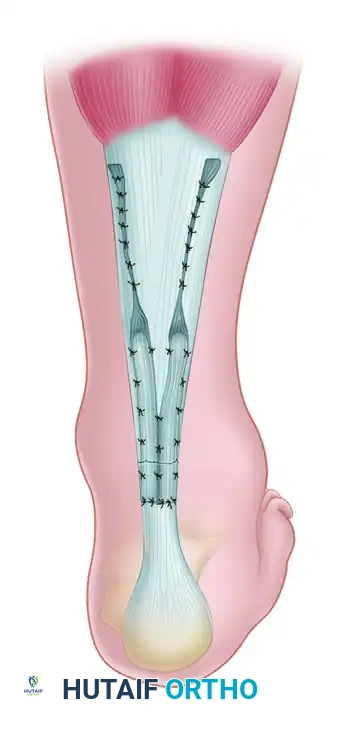
- الخياطة المحيطية الدقيقة بعد تثبيت الشد الأساسي، يتم ترتيب الأطراف المتآكلة للوتر في وضع أقرب ما يكون للطبيعي. يتم إصلاح موقع التمزق المحيطي باستخدام غرز متعددة قابلة للامتصاص من الأمام والخلف لتنعيم موقع الإصلاح وتحسين سطح الانزلاق للوتر.
تقنيات تدعيم وترقيع الوتر
في الحالات التي يتأخر فيها المريض في طلب العلاج، أو في حالات التآكل الشديد للوتر، أو ضعف جودة الأنسجة، قد يتطلب الإصلاح الأساسي تدعيماً بيولوجياً لتوفير قوة ميكانيكية إضافية وسقالة تساعد على الالتئام السريع.
تدعيم الوتر باستخدام وتر العضلة الأخمصية تقنية لين
وتر العضلة الأخمصية (Plantaris tendon) موجود لدى حوالي 90% من البشر، وهو وتر رفيع جداً يعمل كطُعم ذاتي ممتاز لتدعيم إصلاح وتر أخيل دون التأثير على وظيفة القدم.
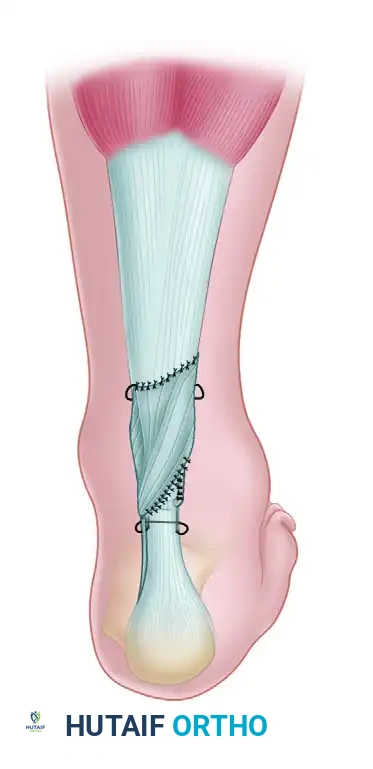
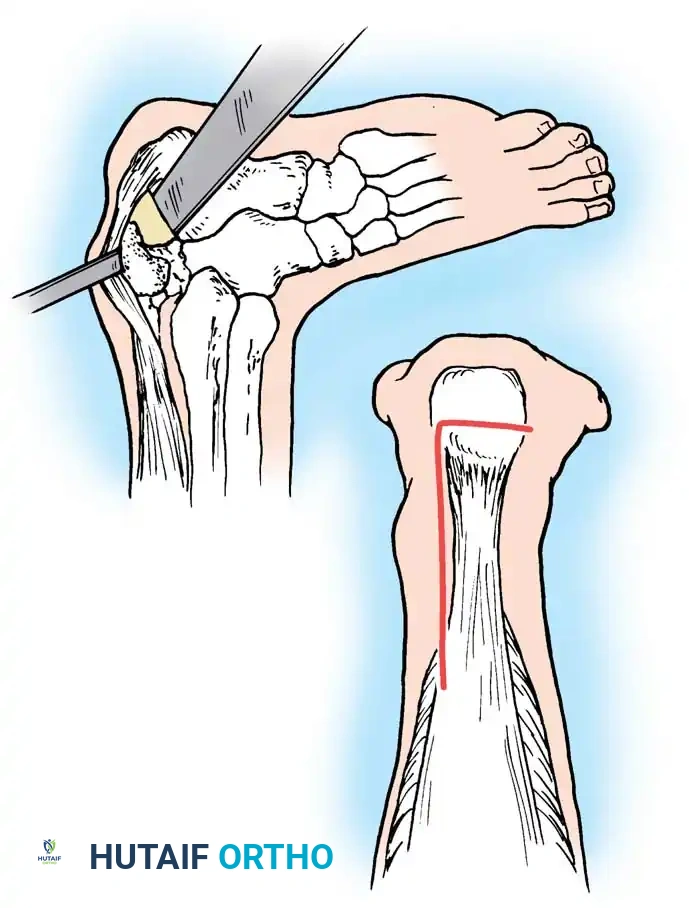
- استخراج الوتر يتم تحديد وتر العضلة الأخمصية، والذي يقع في الجهة الداخلية والعميقة من الجزء العلوي لوتر أخيل. يستخدم الجراح أداة خاصة لاستخراج هذا الوتر الطويل، ويتم تحريره ووضعه جانباً في إسفنجة مبللة بمحلول ملحي للحفاظ عليه.
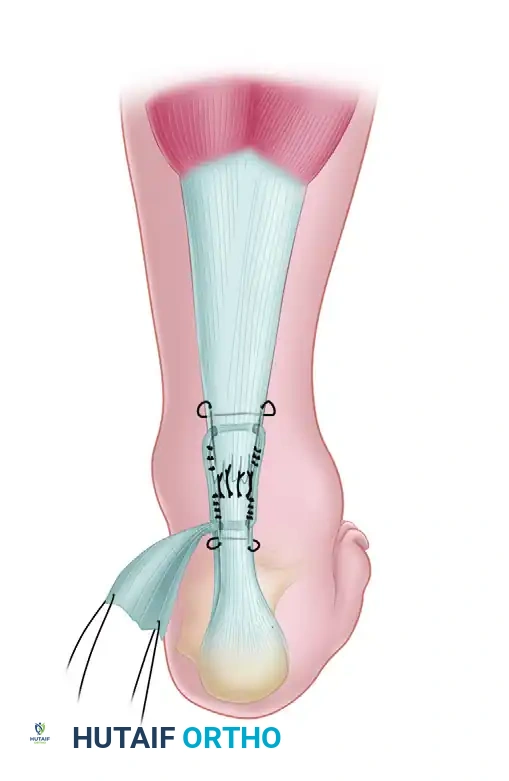
- نسيج الطُعم يتم وضع وتر العضلة الأخمصية المستخرج في إبرة جراحية كبيرة. يتم تمريره بشكل دائري عبر وتر أخيل، أولاً عبر الجزء الخلفي ثم عبر الجزء الأمامي، على بُعد حوالي 2 سم أعلى وأسفل موقع التمزق. تعمل تقنية النسيج هذه كجبيرة داخلية بيولوجية تزيد من قوة الوتر بشكل هائل.
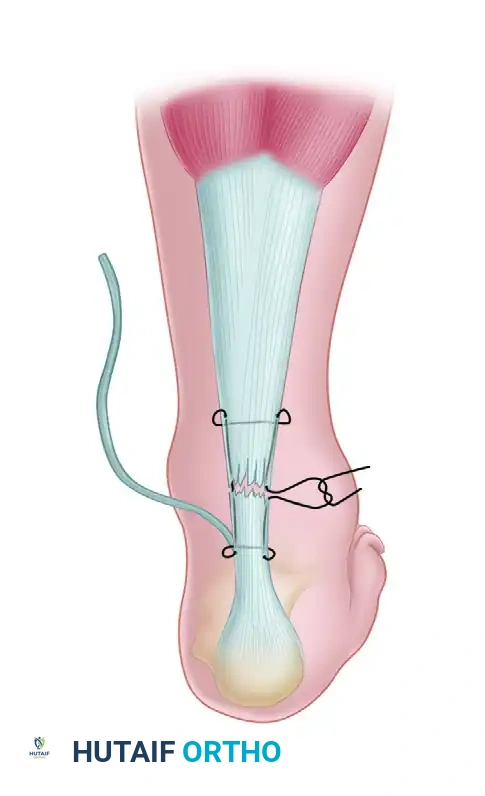
- تثبيت الطُعم تُستخدم غرز قابلة للامتصاص لتثبيت وتر العضلة الأخمصية بإحكام في وتر أخيل. وكما وصفها الطبيب "لين"، فإن الجزء السفلي من هذا الوتر عادة ما يكون عريضاً وطويلاً بما يكفي ليتم فرده وتثبيته فوق الجزء الخلفي من منطقة الإصلاح، مما يوفر درعاً بيولوجياً قوياً وناعماً فوق خط الخياطة الأساسي.
سديلة عضلة السمانة تقنية ليندهولم
إذا كان وتر العضلة الأخمصية غائباً أو غير كافٍ، أو إذا كان هناك عيب كبير وفجوة واسعة في وتر أخيل، فإن تقنية "ليندهولم" (Lindholm technique) التي تستخدم سدائل من لفافة عضلة السمانة تُعد بديلاً ممتازاً.
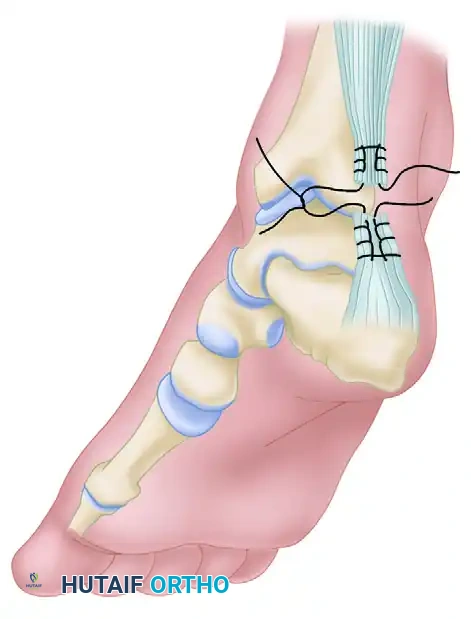
- إنشاء السديلة يتم قطع شريطين متوازيين من اللفافة (Fascia)، بعرض حوالي 1 إلى 1.5 سم وطول 7 إلى 8 سم، من الجزء العلوي لعضلة السمانة. تُترك هذه الأشرطة متصلة من الأسفل، مباشرة فوق موقع التمزق.
- دوران السديلة يتم بعد ذلك طي هذه الأشرطة اللفافية للأسفل بزاوية 180 درجة لتكوين جسر يغطي موقع التمزق.

- تثبيت السديلة تُخاط الأشرطة المطوية إلى الجزء السفلي من وتر أخيل وإلى بعضها البعض عبر خط المنتصف باستخدام غرز قابلة للامتصاص. هذه التقنية لا تعزز الإصلاح من الناحية الميكانيكية فحسب، بل تجلب أيضاً أنسجة صحية وغنية بالأوعية الدموية إلى منطقة "ضعف التروية" لتعزيز وتسريع عملية الشفاء.
إغلاق الجرح وتثبيت القدم
تُعد مرحلة إغلاق الجرح بنفس أهمية إصلاح الوتر نفسه، وتتطلب عناية فائقة لمنع المضاعفات.
- إغلاق غلاف الوتر يتم إغلاق الغلاف اللفافي (Paratenon) بدقة متناهية فوق الوتر الذي تم إصلاحه. الإغلاق المحكم لهذا الغلاف أمر حيوي لاستعادة آلية الانزلاق الطبيعية للوتر، ومنع التصاق الوتر بالجلد المغمور فوقه، وإعادة تأسيس إمدادات الدم الخارجية.
- الإغلاق السطحي يتم إغلاق الأنسجة تحت الجلد بغرز قابلة للامتصاص مع التأكد من دفن العقد الجراحية. ثم يُغلق الجلد باستخدام غرز غير قابلة للامتصاص أو دبابيس جراحية.
- الضماد والتجبير يتم وضع ضمادة معقمة غير لاصقة. ثم يتم تثبيت الساق في جبيرة قصيرة أو دعامة خلفية صلبة مع توجيه القدم للأسفل (بزاوية 20 إلى 30 درجة تقريباً) لإزالة أي توتر أو شد من على موقع الإصلاح تماماً.
برنامج التأهيل الطبيعي والتعافي السريع
تاريخياً، كان يُطلب من المرضى بعد عمليات إصلاح وتر أخيل البقاء في جبائر صلبة لمدة تصل إلى 8 أسابيع. ومع ذلك، تدعم الأدلة الطبية المعاصرة بقوة برامج "التأهيل الوظيفي السريع". فالحركة المبكرة والمدروسة تحفز الخلايا وتبني ألياف الكولاجين بشكل متوازٍ، مما يؤدي في النهاية إلى وتر أقوى وأقل عرضة للاستطالة (الارتخاء).
يمثل البروتوكول التالي النهج الحديث القائم على الأدلة الطبية لإعادة التأهيل بعد الجراحة:
المرحلة الأولى الحماية القصوى من الأسبوع 0 إلى 2
- التثبيت يوضع المريض في جبيرة خلفية مع توجيه القدم للأسفل مباشرة بعد الجراحة.
- تحمل الوزن يُمنع تماماً تحميل أي وزن على القدم المصابة، ويجب استخدام العكازات.
- الأهداف التئام الجرح، السيطرة على التورم، وإدارة الألم.
المرحلة الثانية الحركة المبكرة من الأسبوع 2 إلى 4
- التثبيت الانتقال إلى حذاء المشي الطبي (Aircast boot) المزود بكعب مرتفع (حوالي 2 سم) للحفاظ على انثناء القدم للأسفل وحماية الوتر المرمم.
- تحمل الوزن يُسمح بتحميل وزن جزئي ومحمي باستخدام العكازات.
- نطاق الحركة البدء في تمارين تحريك القدم للأسفل وللأعلى حتى تصل للوضع المحايد فقط. يُمنع منعاً باتاً الدفع السلبي للقدم للأعلى (Passive dorsiflexion) لتجنب تمزيق الخياطة.
- العلاج الطبيعي استخدام الثلج للسيطرة على التورم. قد يبدأ أخصائي العلاج الطبيعي بتدليك لطيف حول الجرح (بعد التئامه التام) لمنع التصاق الندبات.
- اللياقة البدنية تمارين الركبة والورك دون إشراك الكاحل. يمكن ممارسة السباحة أو تمارين مائية بمجرد التئام الجرح الجلدي تماماً.
المرحلة الثالثة التحميل التدريجي للوزن من الأسبوع 4 إلى 6
- التثبيت الاستمرار في استخدام حذاء المشي الطبي مع الكعب المرتفع.
- تحمل الوزن التقدم نحو تحمل الوزن بالكامل حسب قدرة المريض أثناء ارتداء الحذاء الطبي.
- العلاج يُطلب من المرضى ارتداء الحذاء الطبي أثناء النوم لمنع أي حركة مفاجئة للقدم للأعلى أثناء الراحة.
المرحلة الرابعة التقوية والتوازن من الأسبوع 6 إلى 8
- التثبيت إزالة الكعب المرتفع من الحذاء الطبي، لتصبح القدم في وضع مستوٍ داخل الدعامة.
- تحمل الوزن مشي كامل وتحمل للوزن داخل الحذاء الطبي.
- نطاق الحركة البدء ببطء في تمارين الإطالة الخفيفة والمنضبطة.
- التقوية البدء بتمارين المقاومة المتدرجة لبناء عضلات الساق.
- التوازن بدء تدريبات التوازن والمشي الصحيح (مثل استخدام لوح التوازن أثناء ارتداء الحذاء).
المرحلة الخامسة التخلي عن الدعامة والوظائف المتقدمة من الأسبوع 8 إلى 12
- التثبيت التخلي التدريجي عن حذاء المشي الطبي. الانتقال إلى ارتداء أحذية رياضية داعمة، ربما مع وضع وسادة كعب سيليكون صغيرة ومؤقتة.
- الأجهزة المساعدة يمكن العودة لاستخدام العكازات مؤقتاً إذا كانت طريقة المشي غير صحيحة، ثم التخلي عنها تدريجياً.
- العلاج التركيز بشكل كبير على تمارين التقوية اللامركزية (Eccentric strengthening) لعضلة السمانة، وهي خطوة حاسمة لإعادة تشكيل الوتر وبناء قوته.
المرحلة السادسة العودة إلى ممارسة الرياضة بعد 12 أسبوعاً
- الأهداف استعادة القوة، الطاقة الانفجارية، والقدرة على التحمل العضلي.
- التمارين المتقدمة إدخال تمارين القفز والوثب (Plyometrics) بمجرد وصول قوة الساق المصابة إلى أكثر من 80% مقارنة بالساق السليمة.
- التدريب الرياضي البدء في تمارين تغيير الاتجاه والتدريبات الخاصة بكل رياضة. يُتوقع العودة الكاملة للرياضات التنافسية بين 6 إلى 9 أشهر بعد الجراحة، بشرط اجتياز اختبارات القوة الوظيفية.
نصيحة طبية هامة طوال فترة التأهيل، يجب على أخصائي العلاج الطبيعي مراقبة شد الوتر أثناء الراحة. إذا لاحظ أن القدم المصابة ترتفع للأعلى بسهولة أكبر من القدم السليمة (استطالة الوتر)، يجب إبطاء برنامج التأهيل فوراً لمنع حدوث ارتخاء دائم في الوتر، والذي يؤدي إلى فقدان مدمر لقوة الدفع أثناء المشي والجري.
جدول مقارنة مراحل التأهيل الطبيعي
| المرحلة | الفترة الزمنية | تحمل الوزن | الدعامة / الجبيرة | ملاحظات هامة |
|---|---|---|---|---|
| الأولى | 0 - 2 أسبوع | ممنوع تماماً | جبيرة خلفية (القدم للأسفل) | الحفاظ على الجرح جافاً ومرفوعاً |
| الثانية | 2 - 4 أسابيع | جزئي بالعكازات | حذاء طبي مع كعب مرتفع | يمنع ثني القدم للأعلى بقوة |
| الثالثة | 4 - 6 أسابيع | كامل (حسب التحمل) | حذاء طبي مع كعب مرتفع | ارتداء الحذاء أثناء النوم ضروري |
| الرابعة | 6 - 8 أسابيع | كامل | حذاء طبي (بدون كعب مرتفع) | بدء تمارين التوازن والمقاومة |
| الخامسة | 8 - 12 أسبوع | كامل طبيعي | حذاء رياضي داعم | التركيز على تمارين تقوية السمانة |
| السادسة | بعد 12 أسبوع | كامل مع مجهود | حذاء رياضي مخصص | العودة للرياضة بعد 6 |
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك