الدليل الشامل لعملية إصلاح تمزق وتر أخيل المفتوحة
الخلاصة الطبية
عملية إصلاح وتر أخيل المفتوحة هي الإجراء الجراحي الذهبي لعلاج التمزق الحاد، خاصة للرياضيين. تهدف الجراحة إلى إعادة خياطة نهايات الوتر الممزقة بدقة عالية، مما يقلل بشكل كبير من احتمالية تكرار الإصابة، ويضمن استعادة القوة الحركية للقدم من خلال برامج تأهيل طبي مدروسة.
الخلاصة الطبية السريعة: عملية إصلاح وتر أخيل المفتوحة هي الإجراء الجراحي الذهبي لعلاج التمزق الحاد، خاصة للرياضيين. تهدف الجراحة إلى إعادة خياطة نهايات الوتر الممزقة بدقة عالية، مما يقلل بشكل كبير من احتمالية تكرار الإصابة، ويضمن استعادة القوة الحركية للقدم من خلال برامج تأهيل طبي مدروسة.
مقدمة عن تمزق وتر أخيل الجراحي
تُعد عملية إصلاح وتر أخيل المفتوحة لعلاج التمزق الحاد بمثابة "المعيار الذهبي" والعلاج الجذري والأكثر فعالية، خاصة للأشخاص الرياضيين وذوي النشاط البدني العالي. تاريخياً وطبياً، أثبت التدخل الجراحي المفتوح تفوقه الملحوظ في خفض معدلات تكرار التمزق مقارنة بالعلاج التحفظي (غير الجراحي)، إلى جانب قدرته الفائقة على إعادة المرضى إلى مستويات نشاطهم الرياضي التي كانوا عليها قبل الإصابة.
علاوة على ذلك، فإن التطور الهائل في التقنيات الجراحية الحديثة والدقيقة، مقترناً ببرامج إعادة التأهيل الوظيفي السريعة، قد أدى إلى انخفاض جذري في معدلات المضاعفات التي كانت ترتبط سابقاً بالعمليات المفتوحة، مثل مشاكل التئام الجروح أو العدوى.
يؤكد أطباء جراحة العظام المتخصصون أن إصابات وتر أخيل نادراً ما تكون عبارة عن قطع عرضي نظيف ومرتب. بل على العكس، غالباً ما تظهر كتمزقات معقدة ومائلة، تشبه في شكلها "نهايات الممسحة المترهلة" (Mop-end tears)، وتكون مصحوبة بتآكل وتدهور في أنسجة الوتر الداخلية. هذه الأنماط المعقدة من التمزق لا يمكن رؤيتها بوضوح، أو تنظيفها، أو تقريبها، أو إصلاحها بشكل كافٍ باستخدام التقنيات طفيفة التوغل أو عبر الجلد. لذلك، تتيح الجراحة المفتوحة الاستعادة التشريحية المباشرة والدقيقة للوحدة العضلية الوترية، مع ضبط قوة الشد بدقة، وتطبيق تقنيات التدعيم الجراحي عندما تكون جودة الأنسجة ضعيفة.
التشريح الحيوي لوتر أخيل
إن الفهم العميق لتشريح وتر أخيل والتروية الدموية الخاصة به هو حجر الأساس لتحقيق نتائج جراحية ناجحة. يُعتبر وتر أخيل أكبر وأقوى وتر في جسم الإنسان على الإطلاق، ويتكون من اندماج عضلات السمانة (عضلة الساق التوأمية والعضلة النعلية).
من الأهمية بمكان معرفة أن وتر أخيل يفتقر إلى غمد زليلي حقيقي (Synovial sheath) كالذي يغطي أوتاراً أخرى؛ وبدلاً من ذلك، يُغلف الوتر بغشاء غني بالأوعية الدموية يُعرف باسم "غلاف الوتر" (Paratenon). هذا الغلاف هو المسؤول الأول عن توفير الجزء الأكبر من تدفق الدم الخارجي للوتر. أما الإمداد الدموي الداخلي فيأتي من نقطة اتصال العضلة بالوتر في الجزء العلوي، ومن نقطة انغراس الوتر في عظمة الكعب (العقب) في الجزء السفلي.
هناك منطقة حرجة تقع على بُعد حوالي 2 إلى 6 سنتيمترات أعلى نقطة انغراس الوتر في الكعب، وتُعرف طبياً باسم "منطقة ضعف التروية" (Watershed area). تعتمد هذه المنطقة بشكل شبه كلي على غلاف الوتر للحصول على الدم، وهي الموقع الأكثر عُرضة للتمزق التلقائي. لذلك، يُعد الحفاظ الدقيق على غلاف الوتر وإغلاقه بشكل تشريحي سليم أثناء الجراحة خطوة غير قابلة للتفاوض لضمان الشفاء التام بعد الجراحة ومنع تكون الالتصاقات.
أسباب وعوامل خطر تمزق وتر أخيل
يحدث تمزق وتر أخيل غالباً نتيجة تعرض الوتر لضغط مفاجئ يفوق قدرته على التحمل. ورغم أن الإصابة قد تحدث لأي شخص، إلا أن هناك أسباباً وعوامل تزيد من احتمالية حدوثها، وتشمل:
- الزيادة المفاجئة في النشاط البدني الانخراط في رياضات تتطلب التوقف والانطلاق المفاجئ (مثل كرة القدم، التنس، وكرة السلة) دون إحماء كافٍ.
- العمر والجنس تزداد نسبة الإصابة لدى الرجال في المرحلة العمرية بين 30 و 50 عاماً، وغالباً ما يُطلق عليهم مصطلح "محاربي عطلة نهاية الأسبوع" (الأشخاص الذين يمارسون الرياضة بكثافة في عطلات نهاية الأسبوع فقط).
- الحقن الموضعي للكورتيزون حقن الكورتيزون بالقرب من مفصل الكاحل قد يؤدي إلى إضعاف ألياف الوتر، مما يجعله عرضة للتمزق.
- بعض أنواع الأدوية استخدام بعض المضادات الحيوية من فئة الفلوروكينولونات (مثل سيبروفلوكساسين) يرتبط بزيادة خطر تمزق الأوتار.
- التدهور التنكسي للوتر مع التقدم في العمر، أو بسبب إجهاد مزمن، قد تفقد ألياف الوتر مرونتها وتصبح أكثر ضعفاً.
أعراض تمزق وتر أخيل
يشعر المريض عادةً بلحظة الإصابة بشكل واضح وجلي. من أبرز الأعراض التي يصفها المرضى عند حدوث التمزق:
- صوت فرقعة سماع أو الشعور بصوت "طقطقة" أو تمزق واضح في مؤخرة الساق.
- ألم حاد ومفاجئ ألم شديد في الجزء الخلفي من الكاحل أو الساق، وكأن شخصاً ما قد ركلك أو ضربك بقوة من الخلف.
- صعوبة المشي عدم القدرة على ثني القدم للأسفل (الوقوف على أطراف الأصابع) أو دفع الأرض أثناء المشي.
- تورم وكدمات ظهور تورم سريع حول الكاحل، قد يتبعه ظهور كدمات زرقاء أو دموية في الأيام التالية.
- فجوة ملموسة في كثير من الأحيان، يمكن للطبيب أو المريض تحسس فجوة أو فراغ في مكان الوتر الممزق أعلى الكعب.
تشخيص إصابة وتر أخيل
يعتمد التشخيص الدقيق لتمزق وتر أخيل بشكل أساسي على الفحص السريري الدقيق الذي يجريه طبيب العظام المتخصص، ويشمل ذلك:
- اختبار تومسون يُطلب من المريض الاستلقاء على بطنه مع تدلي قدمه خارج حافة السرير. يقوم الطبيب بالضغط على عضلة السمانة؛ إذا لم تتحرك القدم للأسفل (عدم حدوث ثني أخمصي)، فهذا يؤكد وجود تمزق كامل في الوتر.
- الفحص باللمس تحسس الفجوة الناتجة عن تراجع نهايات الوتر الممزق.
- التصوير الطبي المتقدم في حين أن الفحص السريري غالباً ما يكون كافياً، قد يطلب الطبيب إجراء فحص بالموجات فوق الصوتية (Ultrasound) أو التصوير بالرنين المغناطيسي (MRI). تُستخدم هذه الصور لتحديد مدى التمزق، ودرجة تراجع الوتر، وتقييم جودة الأنسجة المحيطة، وهو ما يساعد الجراح في التخطيط الدقيق للعملية.
التحضير لعملية وتر أخيل
يبدأ التحضير الجيد للعملية بتقييم شامل لحالة المريض الصحية والتأكد من جاهزيته للإجراء الجراحي.
- التخدير المستخدم تُجرى العملية عادةً تحت التخدير العام، أو التخدير الموضعي الإقليمي (تخدير نصفي أو تخدير العصب في منطقة الركبة)، وذلك بناءً على الحالة الصحية للمريض وتفضيلات طبيب التخدير.
- وضعية المريض يُوضع المريض على طاولة العمليات في وضعية الاستلقاء على البطن (Prone position).
- التبطين واستخدام العاصبة يتم تبطين جميع البروزات العظمية بعناية فائقة لحمايتها. كما يتم وضع عاصبة طبية (Tourniquet) حول الفخذ لتقليل تدفق الدم وتوفير مجال جراحي واضح وخالٍ من النزيف.
- تجهيز الطرف المصاب يتم تعقيم الطرف السفلي المصاب وتغطيته بالطرق الجراحية القياسية. يجب السماح للقدم بالتدلي بحرية فوق حافة طاولة العمليات، أو وضع وسادة دعم تحت أسفل الساق، للسماح للجراح بتحريك مفصل الكاحل بحرية أثناء العملية، وهو أمر بالغ الأهمية لتقييم قوة الشد الطبيعية للوتر بعد خياطته.
خطوات عملية إصلاح وتر أخيل المفتوحة
بمجرد تخدير المريض وتجهيزه في الوضعية الصحيحة، يبدأ الجراح في تنفيذ الخطوات الدقيقة لإصلاح الوتر.
الشق الجراحي والوصول للوتر
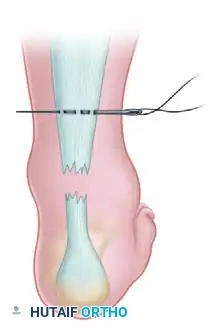
- يُحدث الجراح شقاً طولياً في الجهة الخلفية الداخلية للساق (Posteromedial incision)، يبلغ طوله حوالي 10 إلى 15 سنتيمتراً. يتم وضع هذا الشق على بُعد سنتيمتر واحد تقريباً من الحافة الداخلية الملموسة للوتر.
- الهدف من جعل الشق جانبياً وليس في المنتصف هو منع احتكاك الحذاء بمكان الجرح لاحقاً. كما أن هذا المسار يتجنب بأمان العصب الربلي (Sural nerve) والوريد الصافن الصغير اللذين يمران في الجهة الخلفية الخارجية للكاحل.
- يتم تعميق الشق الجراحي بحذر للوصول إلى غلاف الوتر (Paratenon)، ثم يتم فتح هذا الغلاف طولياً للحفاظ عليه كطبقة واحدة يمكن إعادة إغلاقها لاحقاً. من الضروري جداً تقليل التشريح العشوائي تحت الجلد للحفاظ على الأوعية الدموية الدقيقة التي تغذي حواف الجرح، مما يقلل من خطر نخر الجلد أو العدوى.
خياطة الوتر الممزق
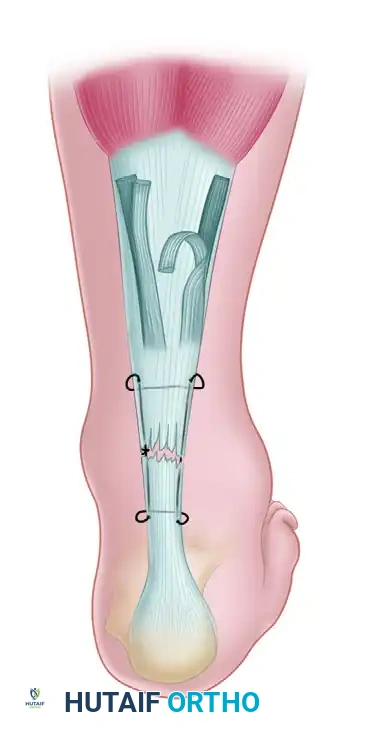
بمجرد كشف غلاف الوتر، تظهر نهايات وتر أخيل الممزقة. يتم إفراغ التجمع الدموي (الورم الدموي)، ويقوم الجراح بتنظيف النهايات المترهلة والمتهالكة للوتر بعناية حتى يصل إلى أنسجة كولاجينية صحية وقابلة للحياة.

- اختيار الخيوط يتم تقريب نهايات الوتر الممزقة باستخدام خيوط جراحية قوية جداً وغير قابلة للامتصاص (مثل البوليستر المضفر أو البولي إيثيلين عالي الوزن الجزيئي).
- تقنية الخياطة الأساسية يُفضل الجراحون المعاصرون استخدام تقنية "كراكوف" (Krackow locking stitch) متعددة الخيوط. يتم تمرير الخيط عبر الجزء العلوي والسفلي للوتر على بُعد حوالي 2.5 سم من موقع التمزق لضمان التثبيت القوي في الأنسجة السليمة. تتميز هذه التقنية بحلقاتها المتشابكة التي تمنع انزلاق الخيط من ألياف الكولاجين الطولية عند تعرضها للشد.
- ضبط الشد والتقريب لربط الخيوط الأساسية، يجب وضع القدم في الوضع الفسيولوجي الصحيح (ثني القدم للأسفل قليلاً وثني الركبة). هذا الوضع يحاكي الشد الطبيعي لعضلات الساق. بعد ذلك، يتم خياطة الحواف المحيطية للوتر بخيوط قابلة للامتصاص لتنعيم سطح الوتر وتحسين قدرته على الانزلاق.
تقنيات تدعيم الوتر
في حالات التأخر في العلاج، أو وجود تدهور شديد في الوتر، أو ضعف جودة الأنسجة، قد تتطلب الخياطة الأساسية تدعيماً بيولوجياً لتوفير قوة ميكانيكية إضافية ودعم عملية الشفاء.
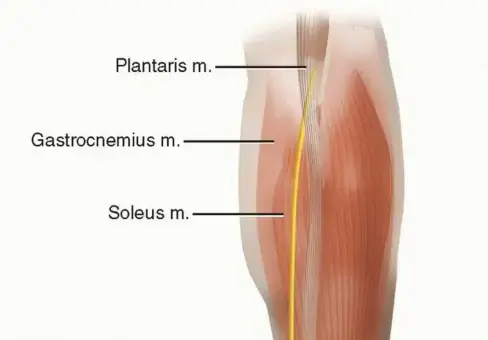
تقنية لين باستخدام وتر بلانتاريس
وتر بلانتاريس (Plantaris tendon) هو وتر رفيع موجود لدى حوالي 90% من البشر، ويُعد نسيجاً ذاتياً ممتازاً لتدعيم إصلاح وتر أخيل.
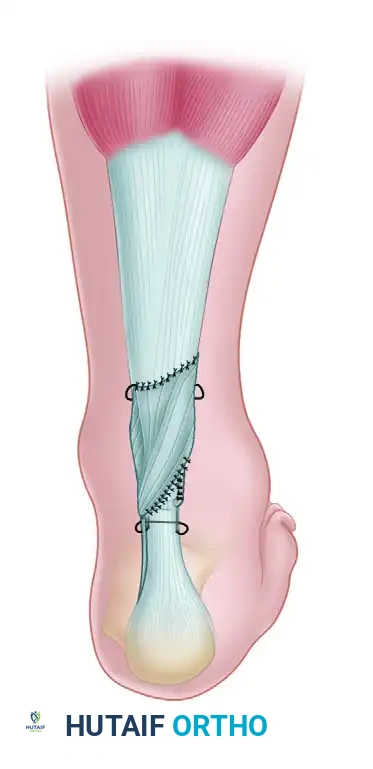
- استخراج الوتر يتم تحديد وتر بلانتاريس واستخراجه باستخدام أداة خاصة، مع الحفاظ عليه رطباً.
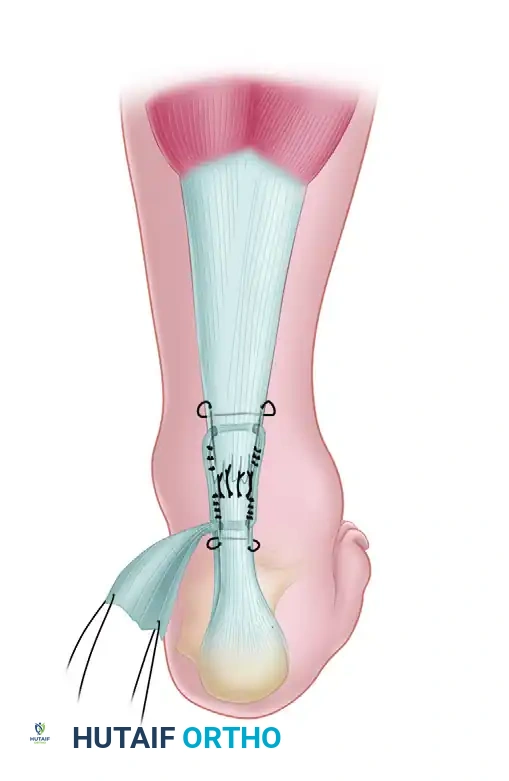
- نسج الوتر الداعم يتم تمرير وتر بلانتاريس المستخرج عبر إبرة كبيرة، ثم يُنسج بشكل دائري حول وتر أخيل الممزق (من الخلف للأمام) ليعمل كجبيرة بيولوجية داخلية.
- يتم تثبيت هذا الوتر الداعم بخيوط قابلة للامتصاص، مما يوفر درعاً حيوياً قوياً فوق خط الخياطة الأساسي.
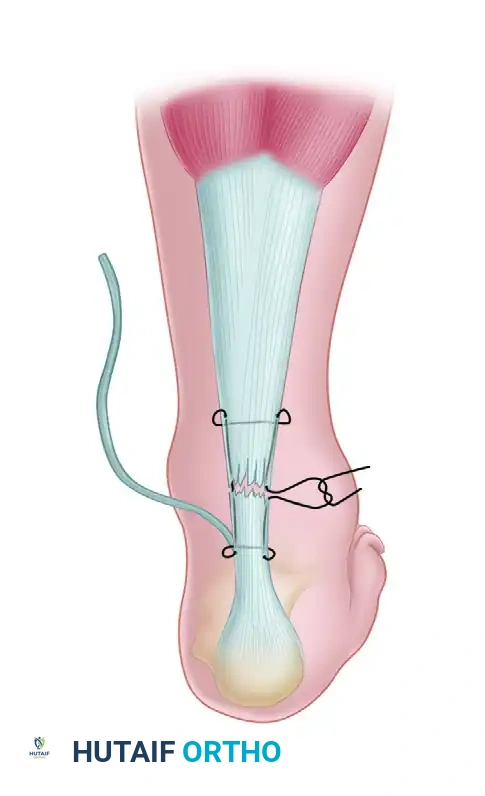
تقنية ليندهولم باستخدام أنسجة السمانة
إذا كان وتر بلانتاريس غائباً أو غير كافٍ، أو إذا كانت هناك فجوة كبيرة في وتر أخيل، تُعد تقنية ليندهولم بديلاً ممتازاً.
- يتم قطع شريطين متوازيين من الغشاء المغلف لعضلة السمانة العلوية، مع تركهما متصلين من الأسفل بالقرب من موقع التمزق.
- يتم تدوير هذه الأشرطة للأسفل بمقدار 180 درجة لتغطية منطقة التمزق.

- تُخاط هذه الأشرطة في الجزء السفلي من وتر أخيل. هذه التقنية لا تقوي الوتر ميكانيكياً فحسب، بل تجلب أنسجة صحية وغنية بالدم إلى منطقة ضعف التروية لتعزيز الشفاء.
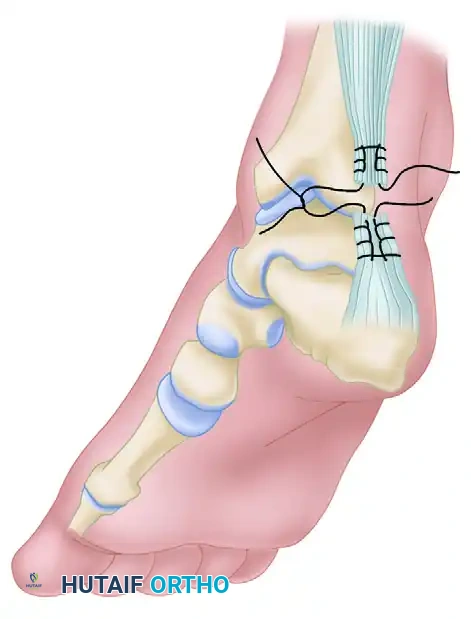
إغلاق الجرح والتثبيت
إن الإغلاق الدقيق للجرح لا يقل أهمية عن إصلاح الوتر نفسه.
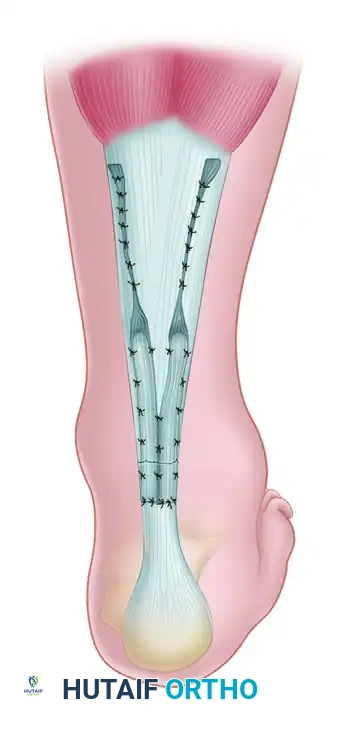
- يتم إغلاق غلاف الوتر (Paratenon) بدقة متناهية فوق الوتر المُصلح. الإغلاق المحكم لهذا الغلاف ضروري لاستعادة آلية الانزلاق، ومنع التصاق الوتر بالجلد، وإعادة الإمداد الدموي.
- تُغلق الأنسجة تحت الجلد، ثم يُغلق الجلد الخارجي بخيوط غير قابلة للامتصاص أو دبابيس جراحية.
- يتم وضع ضمادة معقمة، وتُثبت الساق في جبيرة أو دعامة خلفية صلبة مع توجيه القدم للأسفل (بزاوية 20 إلى 30 درجة) لإزالة أي توتر أو شد عن منطقة الجراحة.
برنامج التأهيل والتعافي بعد الجراحة
تاريخياً، كان يتم تثبيت الساق في جبس صلب لمدة تصل إلى 8 أسابيع. ومع ذلك، تدعم الأدلة الطبية الحديثة بقوة برامج إعادة التأهيل الوظيفي المعجل. فالحركة المبكرة والمدروسة تحفز الخلايا الوترية على التكاثر، وتعيد ترتيب ألياف الكولاجين بشكل متوازٍ، مما يؤدي في النهاية إلى وتر أقوى وأقل عرضة للاستطالة.
إليك الجدول الزمني لبرنامج التأهيل الحديث:
| المرحلة | الإطار الزمني | الأهداف والأنشطة المسموحة |
|---|---|---|
| الأولى | من 0 إلى أسبوعين | حماية قصوى. جبيرة خلفية والقدم للأسفل. يمنع تحميل الوزن تماماً (استخدام عكازات). الهدف: التئام الجرح وتخفيف التورم. |
| الثانية | من أسبوعين إلى 4 أسابيع | الانتقال لحذاء المشي الطبي (Aircast) مع رفع الكعب 2 سم. تحميل وزن جزئي محمي. بدء حركة الكاحل النشطة للأسفل وللأعلى حتى مستوى الصفر فقط (يُمنع الشد لأعلى بقوة). |
| الثالثة | من 4 إلى 6 أسابيع | الاستمرار في حذاء المشي. التقدم نحو تحميل الوزن بالكامل تدريجياً حسب التحمل. يجب ارتداء الحذاء أثناء النوم لمنع الحركات المفاجئة. |
| الرابعة | من 6 إلى 8 أسابيع | إزالة رافع الكعب (القدم في وضع مسطح داخل الحذاء). المشي بوزن كامل. بدء تمارين الإطالة والتقوية التدريجية وتمارين التوازن. |
| الخامسة | من 8 إلى 12 أسبوعاً | الاستغناء التدريجي عن حذاء المشي الطبي والانتقال لأحذية رياضية داعمة. تكثيف تمارين التقوية خاصة النزول البطيء (Eccentric strengthening). |
| السادسة | بعد 12 أسبوعاً | العودة للتدريب الرياضي المتخصص. القفز والجري. العودة الكاملة للرياضات التنافسية غالباً ما تكون بين 6 إلى 9 أشهر بعد اجتياز اختبارات القوة. |
المرحلة الأولى الحماية القصوى
تركز هذه المرحلة على راحة المريض، السيطرة على الألم، وتقليل التورم. يُمنع المشي على القدم المصابة تماماً، ويجب إبقاء الساق مرفوعة قدر الإمكان لتسريع التئام الشق الجراحي.
المرحلة الثانية الحركة المبكرة
يبدأ المريض في ارتداء حذاء المشي الطبي المخصص (Boot) مع دعامة ترفع الكعب لتقليل الشد على الوتر. يُسمح بتمارين خفيفة جداً لتحريك الكاحل تحت إشراف أخصائي العلاج الطبيعي لمنع تيبس المفصل.
المرحلة الثالثة التحميل التدريجي
يُسمح للمريض ببدء وضع وزنه تدريجياً على القدم أثناء ارتداء الحذاء الطبي واستخدام العكازات. يتم تكثيف تمارين تقوية عضلات الحوض والركبة السليمة للحفاظ على اللياقة العامة.
المرحلة الرابعة التقوية والتوازن
يتم إزالة القطعة الرافعة للكعب من الحذاء الطبي. يبدأ المريض في المشي بوزن كامل داخل الحذاء، ويبدأ في تمارين التوازن (Proprioception) لاستعادة التوافق العصبي العضلي.
المرحلة الخامسة الاستغناء عن الدعامة
يودع المريض الحذاء الطبي تدريجياً ويعود لارتداء الأحذية العادية المريحة. يركز العلاج الطبيعي هنا على التمارين التي تبني قوة تحمل عضلة السمانة ووتر أخيل.
المرحلة السادسة العودة للرياضة
مرحلة مخصصة للرياضيين، تتضمن تدريبات القوة الانفجارية، تغيير الاتجاه السريع، والقفز. لا يُسمح بالعودة للمباريات إلا بعد التأكد من أن قوة الساق المصابة قد وصلت إلى أكثر من 80-90% من قوة الساق السليمة.
الأسئلة الشائعة حول عملية وتر أخيل
متى يمكنني المشي بشكل طبيعي بعد العملية
يبدأ المشي التدريجي باستخدام حذاء المشي الطبي بعد حوالي أسبوعين إلى 4 أسابيع من الجراحة. أما المشي الطبيعي بدون أي دعامات أو أحذية طبية، فيحدث عادةً بين الأسبوع الثامن والثاني عشر، بشرط الالتزام ببرنامج العلاج الطبيعي.
هل يمكن علاج تمزق وتر أخيل بدون جراحة
نعم، يمكن علاج بعض الحالات تحفظياً باستخدام الجبائر والأحذية الطبية لفترات طويلة، خاصة لكبار السن أو الأشخاص غير النشطين رياضياً، أو أولئك الذين لديهم موانع صحية للجراحة. ومع ذلك، تظل الجراحة الخيار الأفضل للشباب والرياضيين لتقليل احتمالية تكرار التمزق.
ما هي نسبة نجاح عملية وتر أخيل
تُعتبر نسبة نجاح عملية إصلاح وتر أخيل المفتوحة مرتفعة جداً، وتتجاوز 90% إلى 95% في استعادة الوظيفة الحركية وتقليل خطر إعادة التمزق، خاصة مع اتباع بروتوكولات التأهيل الحديثة.
متى يمكنني العودة لقيادة السيارة
يعتمد ذلك على القدم المصابة. إذا كانت الإصابة في القدم اليسرى (وأنت تقود سيارة أوتوماتيكية)، فقد تتمكن من القيادة بعد أسابيع قليلة بمجرد التوقف عن تناول مسكنات الألم القوية. أما إذا كانت الإصابة في القدم اليمنى، فقد يستغرق الأمر من 8 إلى 12 أسبوعاً حتى تستعيد القوة الكافية للضغط على الدواسات بأمان وسرعة.
هل سأحتاج إلى عكازات بعد الجراحة
نعم، ستحتاج إلى استخدام العكازات لعدم تحميل الوزن على القدم المصابة خلال الأسبوعين الأولين على الأقل. بعد ذلك، سيتم توجيهك لتقليل الاعتماد عليها تدريجياً مع تقدمك في برنامج تحميل الوزن.
ما هو دور العلاج الطبيعي في التعافي
العلاج الطبيعي ليس مجرد خيار تكميلي، بل هو جزء أساسي وحيوي من العلاج. يساعد العلاج الطبيعي في منع تكون الندبات القاسية، استعادة المدى الحركي، تقوية العضلات المحيطة، وضمان عدم تعرض الوتر للاستطالة الدائمة التي قد تضعف قوة الدفع للقدم.
هل يمكن أن يتمزق الوتر مرة أخرى
على الرغم من أن الجراحة تقلل بشكل كبير من خطر إعادة التمزق (تصل النسبة إلى أقل من 2-5%)، إلا أن الخطر يظل قائماً، خاصة إذا تم إجهاد الوتر قبل اكتمال الشفاء، أو في حالة التعثر والسقوط المفاجئ خلال الأشهر الأولى من التعافي.
متى يمكنني العودة لممارسة الرياضة التنافسية
العودة للرياضات التي تتطلب الجري والقفز وتغيير الاتجاه (مثل كرة القدم أو السلة) تستغرق عادةً من 6 إلى 9 أشهر. يعتمد هذا التوقيت على اجتيازك لا
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك