الدليل الشامل لعلاج تمزق وتر أخيل المزمن والمهمل جراحيا
الخلاصة الطبية
تمزق وتر أخيل المزمن هو إصابة تتجاوز 4 إلى 6 أسابيع دون علاج، مما يؤدي إلى تراجع الوتر وتكون نسيج ندبي. يتطلب العلاج تدخلا جراحيا متقدما مثل تقنية تقديم الأنسجة V-Y للفجوات المتوسطة، أو نقل وتر العضلة المثنية الطويلة لإصبع القدم الكبير للفجوات الكبيرة.
الخلاصة الطبية السريعة: تمزق وتر أخيل المزمن هو إصابة تتجاوز 4 إلى 6 أسابيع دون علاج، مما يؤدي إلى تراجع الوتر وتكون نسيج ندبي. يتطلب العلاج تدخلا جراحيا متقدما مثل تقنية تقديم الأنسجة V-Y للفجوات المتوسطة، أو نقل وتر العضلة المثنية الطويلة لإصبع القدم الكبير للفجوات الكبيرة.
مقدمة شاملة عن تمزق وتر أخيل المزمن
يعد وتر أخيل أقوى وأكبر وتر في جسم الإنسان، وهو الحبل الليفي المتين الذي يربط عضلات الساق الخلفية (عضلة السمانة) بعظمة الكعب. عندما يتعرض هذا الوتر لتمزق ولا يتم تشخيصه أو علاجه في الوقت المناسب، فإنه يتحول إلى ما يُعرف طبياً باسم تمزق وتر أخيل المزمن أو المهمل.
يُصنف التمزق على أنه مزمن عندما يمر أكثر من أربعة إلى ستة أسابيع على حدوث الإصابة دون تلقي العلاج المناسب. خلال هذه الفترة، تحدث تغيرات فسيولوجية وتشريحية معقدة تجعل العلاج تحدياً كبيراً لجراحي العظام. تبدأ العضلات المتصلة بالوتر في الانكماش والضمور، وتتراكم فيها الدهون بدلاً من الأنسجة العضلية السليمة. في الوقت ذاته، تتباعد نهايات الوتر الممزق عن بعضها البعض، ويمتلئ الفراغ بينهما بنسيج ندبي ليفي غير منظم يفتقر إلى القوة والمرونة اللازمة لأداء وظيفة الوتر الطبيعية.
في هذه الحالات المتأخرة، يصبح الإصلاح المباشر للوتر (خياطة الطرفين ببعضهما) أمراً شبه مستحيل بسبب الفجوة الكبيرة التي قد تتجاوز ثلاثة إلى خمسة سنتيمترات. محاولة سحب طرفي الوتر بقوة لخياطتهما ستؤدي إلى ضغط هائل على الجرح، مما يرفع من خطر فشل الجراحة وتمزق الوتر مرة أخرى. لذلك، يلجأ الأطباء إلى تقنيات جراحية ترميمية متقدمة لسد هذه الفجوة واستعادة الطول الطبيعي للوتر وقوته الميكانيكية، وهو ما سنستعرضه بالتفصيل في هذا الدليل الطبي الشامل.
فهم التشريح الطبي لوتر أخيل
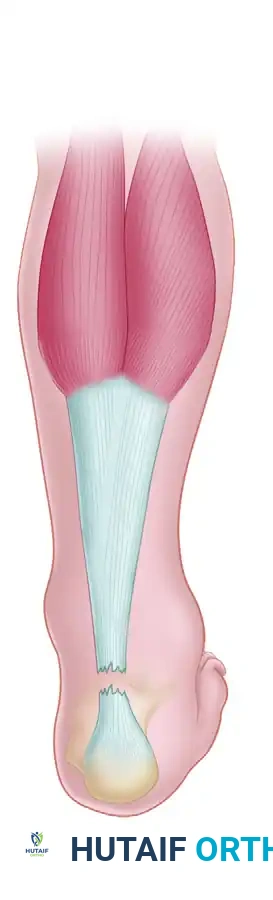
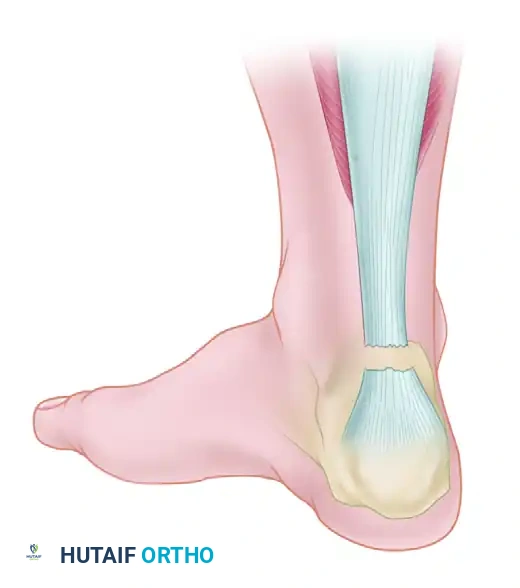
لفهم طبيعة الإصابة وكيفية علاجها، يجب أولاً فهم تشريح وتر أخيل. يتكون هذا الوتر من اندماج أوتار العضلة التوأمية الساقية والعضلة النعلية في الجزء الخلفي من الساق. يمتد الوتر لأسفل ليرتبط بالجزء الخلفي من عظمة الكعب.
تكمن الأهمية القصوى لوتر أخيل في دوره الحيوي أثناء المشي والجري والقفز؛ فهو المسؤول عن حركة الثني الأخمصي، أي دفع القدم لأسفل لرفع الجسم عن الأرض. يحتوي الوتر على منطقة تُعرف باسم منطقة ضعف التروية الدموية، وتقع على بُعد حوالي 2 إلى 6 سنتيمترات فوق نقطة اتصاله بعظمة الكعب. هذه المنطقة هي الأكثر عرضة للتمزق بسبب ضعف الإمداد الدموي إليها، مما يجعل التئامها الذاتي بطيئاً وصعباً.
الأسباب وعوامل الخطر المؤدية للإصابة
يحدث تمزق وتر أخيل المزمن غالباً نتيجة لعدم تشخيص الإصابة الحادة في وقتها. هناك عدة أسباب وعوامل تؤدي إلى تفاقم الحالة وتحولها إلى تمزق مهمل، ومنها ما يلي:
- الاعتقاد الخاطئ بأن الإصابة مجرد التواء بسيط في الكاحل، مما يدفع المريض لتجاهل الألم وعدم استشارة الطبيب.
- التشخيص الخاطئ في غرف الطوارئ، حيث قد يتجاهل الطبيب إجراء الفحوصات السريرية الدقيقة لوتر أخيل.
- تأخر المريض في طلب الرعاية الطبية بسبب الخوف من الجراحة أو الظروف الشخصية.
- استخدام حقن الكورتيزون الموضعية المتكررة التي تضعف نسيج الوتر وتجعله عرضة للتمزق الصامت.
- الإصابة بأمراض مزمنة مثل السكري أو أمراض الروماتيزم التي تؤثر على جودة الأنسجة وتؤخر التئامها.
الأعراض والعلامات التحذيرية
يختلف العرض السريري لمرضى تمزق وتر أخيل المزمن عن أولئك الذين يعانون من تمزق حاد. في الحالات المزمنة، قد يختفي الألم الحاد الذي صاحب الإصابة الأولية، وتظهر بدلاً منه أعراض مرتبطة بضعف الوظيفة الحركية. من أبرز هذه الأعراض:
- ضعف شديد عند محاولة دفع القدم عن الأرض أثناء المشي.
- عدم القدرة المطلقة على الوقوف على أطراف أصابع القدم المصابة (رفع الكعب عن الأرض بقدم واحدة).
- تغير في نمط المشي، حيث يميل المريض إلى العرج أو المشي بقدم مسطحة.
- وجود فجوة ملموسة في الجزء الخلفي من الساق فوق الكعب، على الرغم من أن هذه الفجوة قد تكون مخفية أحياناً بسبب تراكم الأنسجة الندبية السميكة.
- تورم مزمن أو سماكة غير طبيعية في منطقة الوتر مقارنة بالقدم السليمة.
طرق التشخيص والتقييم الطبي
يبدأ التشخيص السليم بأخذ التاريخ الطبي المفصل للمريض وإجراء فحص سريري دقيق. يعتمد جراح العظام على مجموعة من الأدوات لتقييم حالة الوتر وتحديد خطة العلاج المناسبة.
الفحص السريري الشامل
يقوم الطبيب بإجراء اختبارات حركية، أشهرها اختبار طومسون. في هذا الاختبار، يستلقي المريض على بطنه وتتدلى قدماه من حافة السرير. يقوم الطبيب بالضغط على عضلة الساق (السمانة). في الحالة الطبيعية، يجب أن تتحرك القدم لأسفل (الثني الأخمصي). إذا لم تتحرك القدم، فهذا يشير إلى تمزق الوتر. ومع ذلك، في الحالات المزمنة، قد يعطي هذا الاختبار نتيجة سلبية كاذبة إذا كانت الأنسجة الندبية الكثيفة تخلق نوعاً من الاتصال الوهمي، أو إذا كان وتر العضلة الأخمصية سليماً.
التصوير الطبي المتقدم
يعد التصوير بالرنين المغناطيسي المعيار الذهبي لتشخيص تمزق وتر أخيل المزمن والتخطيط للجراحة. يوفر هذا الفحص صوراً عالية الدقة تتيح للطبيب ما يلي:
* تحديد الطول الدقيق للفجوة الحقيقية في الوتر، والتمييز بين نسيج الوتر الصحي والنسيج الندبي المتليف.
* تقييم شكل وحالة نهايات الوتر الممزق.
* قياس مدى التحلل الدهني وضمور العضلات في الساق، وهو عامل حاسم في اختيار نوع الجراحة. إذا كانت الفجوة أقل من 3 سم، يمكن استخدام تقنية تقديم الأنسجة، أما إذا تجاوزت 3 إلى 5 سم أو كانت جودة العضلات سيئة، فإن جراحة نقل الأوتار تصبح ضرورة حتمية.
الخيارات الجراحية لعلاج تمزق وتر أخيل المزمن
الهدف الأساسي من التدخل الجراحي هو سد الفجوة بين طرفي الوتر الممزق، واستعادة التوتر الطبيعي للعضلة، وإرجاع القوة الحركية للقدم. يعتمد اختيار التقنية الجراحية بشكل رئيسي على حجم الفجوة وجودة الأنسجة المحيطة.
تقنية تقديم الأنسجة للفجوات المتوسطة
تُستخدم تقنية تقديم الأنسجة على شكل V-Y في الحالات التي تتراوح فيها الفجوة بين 2 إلى 5 سنتيمترات، بشرط أن يكون الجزء السفلي من الوتر المتبقي قوياً، وأن تحتفظ العضلة العلوية بمرونة كافية. تعتبر هذه التقنية فعالة للغاية في استعادة طول الوتر دون الحاجة إلى نقل أوتار من مناطق أخرى.
خطوات هذه الجراحة تتم كالتالي:
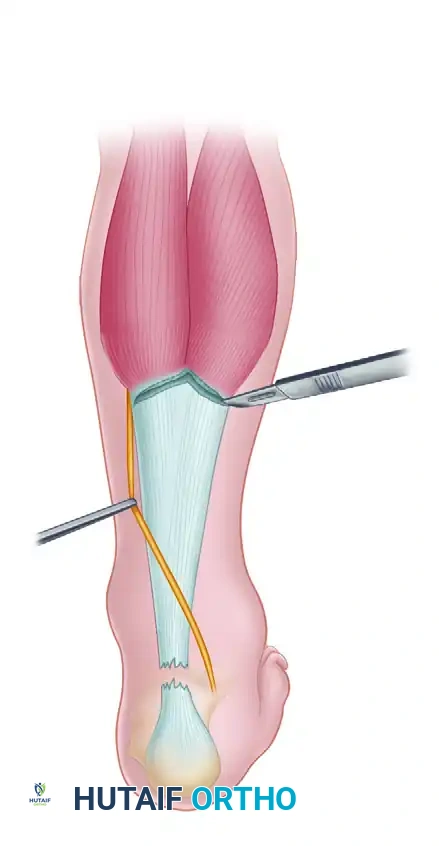
يقوم الجراح بعمل شق طولي في الجزء الخلفي الداخلي للساق للوصول إلى الوتر. يتم أولاً استئصال جميع الأنسجة الندبية المتليفة حتى الوصول إلى ألياف الكولاجين الصحية والمنظمة في كلا الطرفين.

بعد تنظيف الفجوة، يقوم الجراح بتصميم شق جراحي على شكل حرف V مقلوب في الغشاء المغلف لعضلة الساق العلوية. يجب أن يكون طول أذرع حرف V أطول بمرة ونصف إلى مرتين من طول الفجوة لضمان القدرة على سحب الأنسجة للأسفل بحرية.
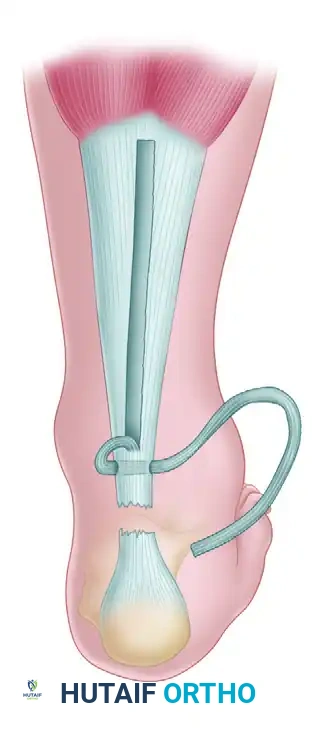
يتم سحب الشريحة النسيجية للأسفل لتغطية الفجوة. بعد ذلك، يُغلق الشق العلوي الذي كان على شكل حرف V ليصبح على شكل حرف Y. أخيراً، يتم خياطة الطرف السفلي للشريحة الممتدة مع الطرف السفلي لوتر أخيل باستخدام خيوط جراحية قوية غير قابلة للامتصاص لضمان متانة الإصلاح.
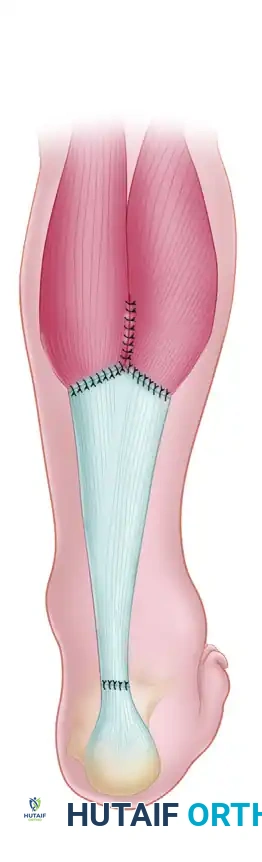
جراحة نقل وتر العضلة المثنية للفجوات الكبيرة
عندما تتجاوز الفجوة 5 سنتيمترات، أو عندما تكون أنسجة وتر أخيل متهالكة بشدة، فإن تقنيات تمديد الأنسجة المحلية لا تكون كافية. في هذه الحالات المعقدة، يُعد نقل وتر العضلة المثنية الطويلة لإصبع القدم الكبير الخيار الأفضل والأكثر موثوقية.
تم اختيار هذا الوتر تحديداً لعدة أسباب علمية وميكانيكية قوية:
* يعمل هذا الوتر بتناغم تام مع وتر أخيل أثناء دورة المشي، مما يعني أن المريض لن يحتاج إلى إعادة تدريب دماغي معقد لتحريك قدمه بعد الجراحة.
* يُعد ثاني أقوى وتر مسؤول عن ثني القدم لأسفل، ويوفر حوالي 30% من قوة وتر أخيل الأصلي.
* محور الشد الخاص به يطابق تقريباً محور شد وتر أخيل.
* يحتوي على إمداد دموي ممتاز، مما يساعد في جلب التروية الدموية إلى منطقة وتر أخيل الضعيفة، وبالتالي يسرع من عملية الشفاء ويقلل من خطر العدوى.
تمر هذه الجراحة الدقيقة بعدة مراحل متتالية:
المرحلة الأولى تبدأ باستخراج الوتر. يقوم الجراح بعمل شق في منتصف القدم من الجهة الداخلية للوصول إلى الأوتار العميقة. يتم تحديد وتر العضلة المثنية الطويلة لإصبع القدم الكبير وفصله بعناية. لمنع حدوث تشوه في إصبع القدم الكبير أو فقدان القدرة على ثنيه، يتم خياطة الجزء المتبقي من هذا الوتر مع الوتر المجاور له.
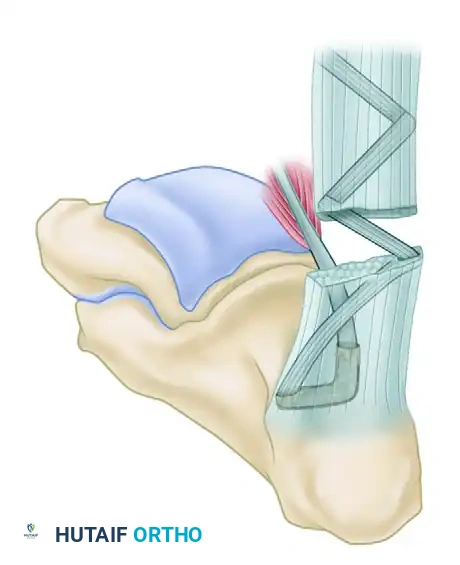
في المرحلة الثانية، يتم عمل شق خلفي للوصول إلى وتر أخيل التالف. تُزال الأنسجة الميتة والندبية، ثم يُسحب الوتر الذي تم استخراجه من القدم إلى هذه المنطقة الخلفية. بعد ذلك، يتم تحضير نفق عظمي داخل عظمة الكعب لتثبيت الوتر الجديد. يقوم الجراح بحفر ثقبين يتقاطعان داخل العظمة لضمان مرور الوتر بسلاسة وتثبيته بقوة.
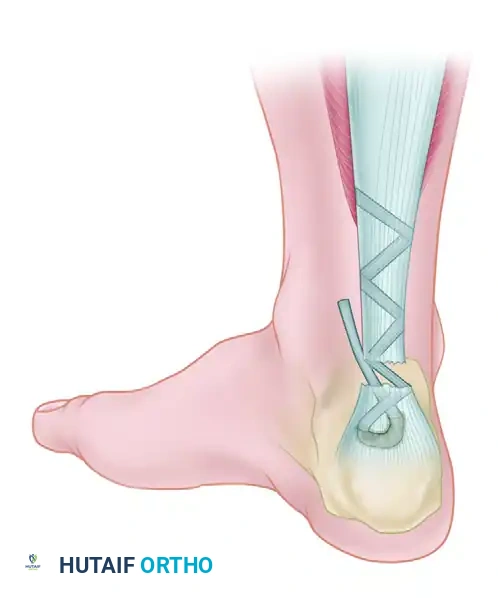
في المرحلة النهائية، يتم تمرير الوتر عبر النفق العظمي في الكعب، ثم يُسحب للأعلى ليتم نسجه وتداخله مع ما تبقى من وتر أخيل الأصلي. يتم تثبيت هذا الهيكل المعقد باستخدام خيوط جراحية شديدة المتانة. يحرص الجراح على إغلاق الأغشية المحيطة بالوتر بعناية فائقة للحفاظ على التروية الدموية ومنع الالتصاقات، قبل إغلاق الجلد الخارجي.
مراحل التعافي وإعادة التأهيل
نجاح جراحة علاج تمزق وتر أخيل المزمن يعتمد بنسبة 50% على مهارة الجراح، و50% على التزام المريض ببرنامج إعادة التأهيل. يجب أن يكون التأهيل تدريجياً ومدروساً لحماية الوتر المرمم ومنع تيبس المفاصل.
| مرحلة التعافي | الإطار الزمني | الأهداف والتعليمات الطبية |
|---|---|---|
| الحماية القصوى | من الأسبوع 0 إلى 4 | وضع الساق في جبيرة خلفية أو قالب صلب والاحتفاظ بالكاحل في وضعية الثني لأسفل بزاوية 15 درجة. يمنع تماماً وضع أي وزن على القدم المصابة، ويجب استخدام العكازات. |
| التحريك التدريجي | من الأسبوع 4 إلى 8 | إزالة الجبيرة الصلبة واستبدالها بحذاء المشي الطبي المخصص. يتم تعديل زاوية الكاحل لتصبح في الوضع المحايد (صفر درجة). يُسمح بالبدء في تحميل الوزن تدريجياً حسب تحمل المريض. |
| تقوية العضلات | من الأسبوع 8 إلى 12 | التخلي عن حذاء المشي الطبي والبدء في برنامج علاج طبيعي مكثف. التركيز على تمارين المدى الحركي وتمارين التقوية المتدرجة. يُنصح باستخدام وسادة رفع الكعب داخل الحذاء العادي. |
| العودة للنشاط | من الشهر 3 إلى 6 | الاستمرار في تقوية العضلات واستعادة التوازن. يُمنع العودة للأنشطة الرياضية العنيفة أو القفز قبل مرور 6 أشهر على الأقل لضمان اندماج الوتر الجديد تماماً. |
المضاعفات المحتملة وكيفية الوقاية منها
كما هو الحال في أي تدخل جراحي معقد، تحمل جراحة ترميم وتر أخيل المزمن بعض المخاطر التي يجب أن يكون المريض على دراية بها. تصنف هذه المضاعفات إلى طفيفة وكبيرة.
المضاعفات الطفيفة تشمل التهابات الجروح السطحية، تأخر التئام الجرح، التصاق الندبة بالأنسجة الكامنة، أو تنميل مؤقت في الجلد المحيط. غالباً ما يتم التعامل مع هذه الحالات بسهولة من خلال العناية الموضعية والأدوية.
أما المضاعفات الكبيرة، فرغم ندرتها، إلا أنها تتطلب تدخلاً طبياً فورياً. من أهمها:
* إعادة التمزق: وهي المضاعفة الأكثر قلقاً، وتحدث بنسبة تقارب 3%. الوقاية منها تعتمد كلياً على التزام المريض بارتداء الجبيرة وعدم تحميل الوزن مبكراً.
* إصابة العصب الربلي: يمر هذا العصب الحسي بالقرب من وتر أخيل. قد يؤدي تضرره إلى فقدان الإحساس في الجزء الخارجي من القدم. يتجنب الجراحون المهرة هذا الخطر من خلال إجراء الشق الجراحي في الجهة الداخلية للوتر.
* العدوى العميقة ومشاكل التئام الجروح: المرضى الأكبر سناً، والمدخنون، والمصابون بالسكري هم الأكثر عرضة لهذه المضاعفات. يتم تقليل هذا الخطر من خلال الحفاظ على الأغشية الدموية المغلفة للوتر أثناء الجراحة، وإعطاء المضادات الحيوية الوقائية.
الأسئلة الشائعة
ما الفرق بين تمزق وتر أخيل الحاد والمزمن
التمزق الحاد هو الإصابة الحديثة التي لم يمر عليها أكثر من 4 أسابيع، وتكون نهايات الوتر قريبة من بعضها. أما التمزق المزمن فهو الإصابة التي تم إهمالها لأكثر من 4 إلى 6 أسابيع، مما أدى إلى تباعد نهايات الوتر وتكون نسيج ندبي وضعف في العضلة.
هل يمكن علاج تمزق وتر أخيل المزمن بدون جراحة
في الحالات المزمنة والمهملة، يكون العلاج التحفظي (بدون جراحة) غير فعال غالباً بسبب الفجوة الكبيرة بين طرفي الوتر وضعف العضلة. الجراحة هي الخيار الأمثل لاستعادة القدرة على المشي الطبيعي ودفع القدم.
هل سأفقد القدرة على تحريك إصبع قدمي الكبير بعد نقل الوتر
لا، لن تفقد القدرة على تحريك إصبع قدمك الكبير. يقوم الجراح بخياطة الجزء المتبقي من وتر إصبع القدم الكبير مع الوتر المجاور له المسؤول عن ثني بقية الأصابع، مما يحافظ على وظيفة الإصبع ويمنع أي تشوه.
كم تستغرق العملية الجراحية لترميم الوتر
تستغرق الجراحة عادةً ما بين ساعتين إلى ثلاث ساعات، اعتماداً على حجم الفجوة والتقنية المستخدمة (تقنية V-Y أو نقل وتر FHL) ومدى تعقيد الحالة.
متى يمكنني العودة للمشي الطبيعي بدون عكازات
يبدأ التدرج في المشي باستخدام حذاء طبي خاص بعد حوالي 4 إلى 6 أسابيع من الجراحة. التخلي التام عن العكازات والحذاء الطبي والمشي بشكل طبيعي يستغرق عادةً من 8 إلى 12 أسبوعاً، بناءً على تقدمك في العلاج الطبيعي.
هل العملية الجراحية مؤلمة
يتم إجراء الجراحة تحت التخدير، لذلك لن تشعر بأي ألم أثناءها. بعد الجراحة، من الطبيعي الشعور ببعض الألم والتورم، ولكن يتم السيطرة عليه بفعالية من خلال الأدوية المسكنة الموصوفة لك.
متى يمكنني العودة لممارسة الرياضة
العودة إلى الرياضات الخفيفة مثل السباحة أو ركوب الدراجة الثابتة قد تبدأ بعد 3 إلى 4 أشهر. أما الرياضات التي تتطلب الجري والقفز وتغيير الاتجاهات السريعة، فلا يُنصح بالعودة إليها قبل مرور 6 إلى 9 أشهر على الأقل.
ماذا يحدث إذا تركت تمزق وتر أخيل المزمن دون علاج
إهمال العلاج يؤدي إلى تفاقم ضعف الساق، صعوبة شديدة في المشي وصعود السلالم، عرج دائم، وآلام مزمنة في القدم والكاحل والركبة نتيجة لتغير الميكانيكا الحيوية للجسم أثناء المشي.
ما نوع التخدير المستخدم في هذه الجراحة
يمكن إجراء الجراحة تحت التخدير العام (نوم كامل) أو التخدير النصفي (تخدير النصف السفلي من الجسم فقط). سيناقش طبيب التخدير الخيار الأنسب لحالتك الصحية وتفضيلاتك.
ما هي نسبة نجاح جراحة ترميم وتر أخيل المزمن
نسبة نجاح هذه العمليات عالية جداً وتتجاوز 90% عند إجرائها بواسطة جراح عظام متخصص في القدم والكاحل، ومع التزام المريض الصارم ببرنامج إعادة التأهيل والعلاج الطبيعي بعد الجراحة.
===
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك