الدليل الشامل حول عملية إصلاح وتر أخيل المفتوحة ومراحل التعافي
الخلاصة الطبية
عملية إصلاح وتر أخيل المفتوحة هي إجراء جراحي يهدف إلى إعادة ربط نهايات الوتر الممزق باستخدام خيوط طبية متينة وتقنيات متقدمة. تعتبر هذه الجراحة الخيار الأمثل للرياضيين والشباب لضمان استعادة القوة الكاملة للقدم وتقليل فرص تكرار التمزق مستقبلاً.
الخلاصة الطبية السريعة: عملية إصلاح وتر أخيل المفتوحة هي إجراء جراحي يهدف إلى إعادة ربط نهايات الوتر الممزق باستخدام خيوط طبية متينة وتقنيات متقدمة. تعتبر هذه الجراحة الخيار الأمثل للرياضيين والشباب لضمان استعادة القوة الكاملة للقدم وتقليل فرص تكرار التمزق مستقبلاً.
مقدمة عن تمزق وتر أخيل والجراحة المفتوحة
يعد وتر أخيل (أو العرقوب) الوتر الأكبر والأقوى في جسم الإنسان على الإطلاق. فهو الحبل الليفي المتين الذي يربط عضلات الساق الخلفية بعظمة الكعب، ويلعب دوراً محورياً في قدرتنا على المشي، الجري، والقفز. يمكن لهذا الوتر أن يتحمل قوى هائلة تصل إلى عشرة أضعاف وزن الجسم أثناء الأنشطة الرياضية العنيفة. ومع ذلك، وعلى الرغم من بنيته القوية، فإنه عرضة للتمزق، خاصة لدى الرياضيين والأشخاص النشطين.
عند حدوث التمزق، يجد المريض نفسه أمام خيارين رئيسيين للعلاج العلاج التحفظي (بدون جراحة) أو التدخل الجراحي. ورغم وجود نقاش طبي مستمر حول الخيار الأفضل، إلا أن عملية إصلاح وتر أخيل المفتوحة تظل الخيار الذهبي والمفضل للشباب، والرياضيين المحترفين، والأشخاص الذين يعانون من تمزق قديم أو فجوة كبيرة بين طرفي الوتر الممزق.
توفر الجراحة المفتوحة صلابة ميكانيكية فائقة، وتسمح للجراح باستعادة الطول التشريحي الدقيق للوتر، وهو أمر بالغ الأهمية لاستعادة قوة الدفع بالقدم. كما أثبتت الدراسات التاريخية والحديثة أن التدخل الجراحي يقلل بشكل كبير من احتمالية تكرار التمزق مقارنة بالعلاج التحفظي. في هذا الدليل الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بهذه الجراحة، لكي تكون على دراية تامة بخطتك العلاجية.
التشريح الوظيفي لوتر أخيل
لفهم كيفية حدوث الإصابة وكيفية إصلاحها، من المهم التعرف على البنية التشريحية المعقدة للمنطقة الخلفية للكاحل. هذا الفهم هو ما يوجه الجراحين لضمان نجاح العملية وتقليل أي مضاعفات محتملة.
أهمية التروية الدموية
على عكس العديد من الأوتار الأخرى في الجسم، لا يمتلك وتر أخيل غشاءً زلالياً حقيقياً، بل يُغلف بطبقة غنية بالأوعية الدموية تُعرف باسم "محيط الوتر" أو الغلاف الوتري. يستمد الوتر دماءه من العضلات في الأعلى ومن عظمة الكعب في الأسفل.
ومع ذلك، توجد منطقة تقع على بُعد حوالي اثني إلى ستة سنتيمترات فوق الكعب تُعرف طبياً باسم "منطقة ضعف التروية الدموية". هذه المنطقة هي الأكثر عرضة للتمزق لأن إمدادها الدموي أقل من بقية أجزاء الوتر. أثناء الجراحة، يحرص الجراح الماهر بشدة على الحفاظ على الغلاف الوتري المحيط بالوتر، لأنه بمثابة "شريان الحياة" البيولوجي الذي يضمن التئام الوتر بعد خياطته ويمنع موت الأنسجة.
الأعصاب المحيطة بالوتر
يمر العصب الربلي (العصب السورالي) والوريد الصافن الصغير على الجانب الخلفي الخارجي للساق. يتقاطع هذا العصب مع الحافة الخارجية لوتر أخيل في منطقة قريبة من الكعب. لتجنب إصابة هذا العصب الحساس، الذي قد يسبب تنميلاً أو ألماً مزمناً، يقوم الجراحون دائماً بعمل الشق الجراحي مائلاً نحو الجانب الداخلي (الخلفي الأنسي) للساق، مما يضمن أقصى درجات الأمان للمريض.
أسباب تمزق وتر أخيل
تحدث إصابات وتر أخيل عادةً نتيجة ضغط مفاجئ وشديد على الوتر. ومن أبرز الأسباب والعوامل التي تزيد من خطر الإصابة ما يلي
- الحركات الرياضية المفاجئة مثل الانطلاق السريع، القفز، أو التوقف المفاجئ، وهي حركات شائعة في رياضات مثل كرة القدم، كرة السلة، والتنس.
- التقدم في العمر تبلغ ذروة الإصابات في المرحلة العمرية بين ثلاثين وخمسين عاماً، حيث تبدأ مرونة الأوتار في الانخفاض تدريجياً.
- استخدام بعض الأدوية مثل حقن الكورتيزون في منطقة الكاحل، والتي قد تضعف نسيج الوتر، بالإضافة إلى بعض أنواع المضادات الحيوية (مثل الفلوروكينولونات) التي تزيد من خطر تمزق الأوتار.
- التشريح غير الطبيعي مثل تسطح القدمين أو السمنة المفرطة، مما يزيد من العبء الميكانيكي على الوتر بشكل يومي.
أعراض تمزق وتر أخيل
عندما يتمزق وتر أخيل، يشعر المريض عادةً بمجموعة من العلامات الواضحة واللحظية، والتي تتطلب تقييماً طبياً فورياً
- سماع أو الشعور بصوت "فرقعة" أو "طقطقة" في الجزء الخلفي من الساق عند لحظة الإصابة.
- الشعور وكأن شخصاً ما قد ركلك أو ضربك بقوة على مؤخرة كاحلك.
- ألم حاد وفوري في منطقة العرقوب، يتبعه تورم سريع.
- عدم القدرة على الوقوف على أطراف الأصابع في القدم المصابة.
- صعوبة بالغة في المشي أو دفع القدم عن الأرض أثناء الخطو.
- وجود فجوة ملموسة (انخفاض) في الوتر فوق الكعب مباشرة.
التشخيص والتحضير للجراحة
يبدأ التشخيص الدقيق بزيارة طبيب جراحة العظام، الذي سيقوم بتقييم حالتك من خلال الفحص السريري والتصوير الطبي.
الفحص السريري
يقوم الطبيب بفحص الجزء الخلفي من الساق للبحث عن التورم والفجوة الملموسة. من أشهر الاختبارات السريرية المستخدمة هو "اختبار طومسون"، حيث يطلب منك الطبيب الاستلقاء على بطنك، ثم يقوم بالضغط على عضلة الساق (السمانة). في الحالة الطبيعية، تتحرك القدم للأسفل، ولكن إذا كان الوتر ممزقاً بالكامل، فلن تتحرك القدم استجابة للضغط.
التصوير الطبي
رغم أن الفحص السريري غالباً ما يكون كافياً لتشخيص التمزق، إلا أن الطبيب قد يطلب إجراء فحص بالموجات فوق الصوتية (السونار) أو التصوير بالرنين المغناطيسي. تساعد هذه الفحوصات في تحديد موقع التمزق بدقة، حجم الفجوة بين طرفي الوتر، ومدى تضرر الأنسجة المحيطة، مما يساعد الجراح في اختيار التقنية الجراحية الأنسب.
التحضير للعملية
قبل الجراحة، سيتم إجراء فحوصات دم شاملة وتقييم لحالتك الصحية العامة. يتم إجراء العملية عادةً تحت التخدير العام أو التخدير النصفي (في الظهر) مصحوباً بإحصار عصبي في الساق لتقليل الألم بعد العملية. يتم وضع المريض على بطنه على طاولة العمليات، وتُعقم الساق بالكامل لضمان بيئة جراحية خالية من الميكروبات.
التقنيات الجراحية في عملية إصلاح وتر أخيل
تطورت التقنيات الجراحية لإصلاح وتر أخيل بشكل كبير لضمان أقوى استقرار ممكن للوتر والسماح بالتأهيل المبكر. يعتمد الجراح على تقنيات مختلفة بناءً على حالة الوتر، المدة التي مرت على الإصابة، وحجم الفجوة بين الأطراف الممزقة.
تقنية الخياطة المباشرة
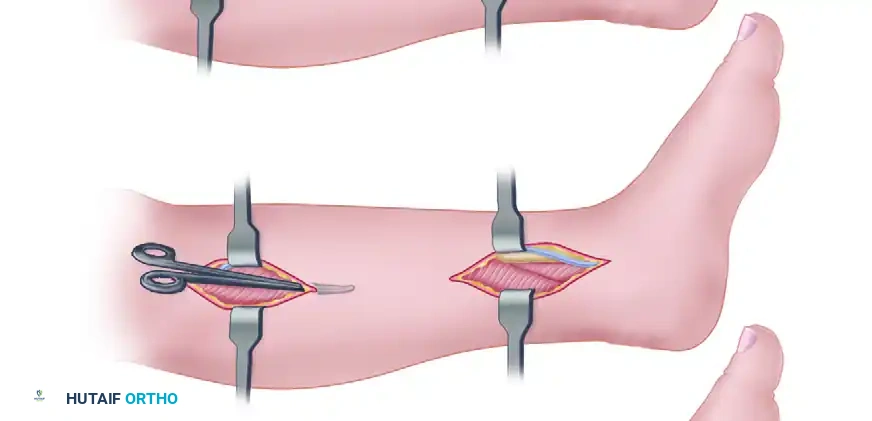
تُعد هذه التقنية (المعروفة طبياً بتقنية كراكوف) المعيار الذهبي لإصلاح التمزقات الحديثة. تكمن قوتها الميكانيكية في قدرتها على تحويل قوى الشد الطولية إلى ضغط عرضي، مما يضمن إمساكاً محكماً بألياف الوتر دون أن تنزلق الخيوط.
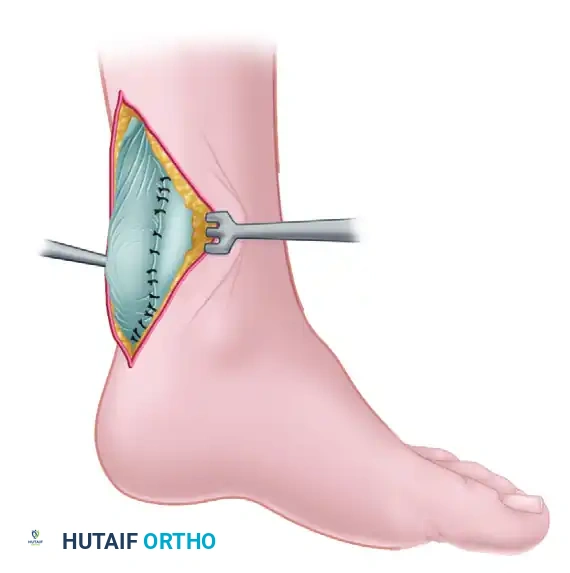
يقوم الجراح بعمل شق طولي في الجانب الخلفي الداخلي للساق، ويصل إلى الغلاف الوتري ويفتحه بحذر. بعد تنظيف نهايات الوتر الممزقة من التجمعات الدموية والأنسجة التالفة، يتم تقريب الطرفين. تُستخدم خيوط طبية حديثة وعالية القوة (مصنوعة من البولي إيثيلين فائق الوزن الجزيئي) لخياطة الطرفين معاً. يتم ربط الخيوط بينما تكون الركبة مثنية والكاحل في وضعية مائلة للأسفل لضمان استعادة الطول الطبيعي للوتر مقارنة بالقدم السليمة. أخيراً، يتم إغلاق الغلاف الوتري بدقة لمنع التصاق الوتر بالجلد وتسهيل حركته مستقبلاً.
تقنية التدعيم باستخدام السدادة العضلية
تُستخدم هذه التقنية (المعروفة بتقنية ليندهولم) عندما تكون أطراف الوتر مهترئة بشدة، أو في حالات الإصابات القديمة حيث تتكون فجوة كبيرة بين طرفي الوتر، أو عندما تكون الخياطة المباشرة غير قوية بما يكفي.
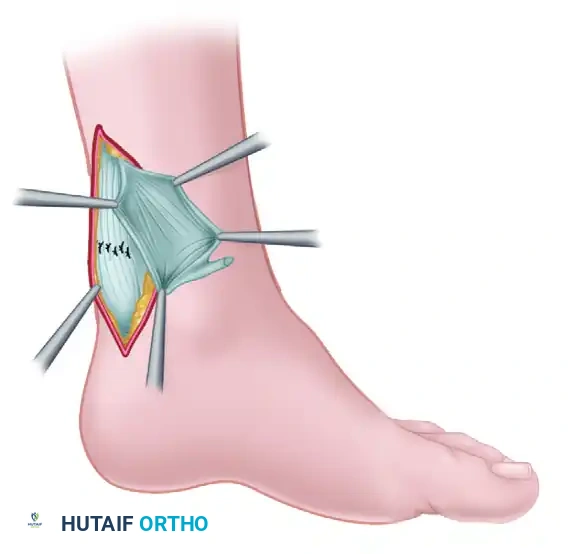
تعتمد هذه الطريقة على استخدام أجزاء من غشاء عضلة الساق العلوية لإنشاء "سدادات" أو شرائح نسيجية حية. يتم قلب هذه الشرائح للأسفل وتدويرها لتغطية منطقة التمزق وتدعيمها. تضمن هذه الطريقة توفير نسيج قوي وحيوي يربط بين طرفي الوتر، وتساعد طريقة تدوير الشرائح في جعل السطح الأملس مواجهاً للجلد، مما يقلل من خطر الالتصاقات المزعجة بعد العملية.
تقنية التدعيم بالوتر الأخمصي
تُعد هذه التقنية (تقنية لين) من الأساليب المتقدمة والذكية في جراحة العظام. تعتمد على استخدام "الوتر الأخمصي"، وهو وتر رفيع جداً وصغير يتواجد بجوار وتر أخيل في حوالي تسعين بالمائة من البشر، ويعتبر من البقايا التطورية التي لا يؤثر غيابها على وظيفة القدم.
بعد إجراء الخياطة المباشرة لوتر أخيل، يقوم الجراح بفصل الوتر الأخمصي من الأسفل، ثم يستخدم أدوات دقيقة لفرده وتوسيعه ليصبح على شكل غشاء أو رقعة بيولوجية عريضة.

يتم وضع هذا الغشاء البيولوجي الحيوي مباشرة فوق منطقة إصلاح وتر أخيل وتخييطه بدقة. يعمل هذا الغشاء كدرع واقٍ يدعم منطقة الخياطة، ويوفر بيئة ممتازة لنمو الخلايا الجديدة والتئام الوتر، كما يمنع التصاق الوتر الملتئم بالأنسجة المحيطة به.
مراحل التعافي والتأهيل بعد الجراحة
إن نجاح عملية إصلاح وتر أخيل المفتوحة يعتمد بنسبة متساوية على دقة الجراحة وعلى التزام المريض ببرنامج التأهيل الطبيعي. تفضل البروتوكولات الطبية الحديثة بدء الحركة الوظيفية المبكرة لتحفيز التئام ألياف الكولاجين ومنع تيبس المفاصل.
| المرحلة الزمنية | أهداف المرحلة | الإرشادات الطبية المتبعة |
|---|---|---|
| المرحلة الأولى الحماية القصوى (من الأسبوع 0 إلى الأسبوع 2) | حماية الجرح والوتر المصلح، وتقليل التورم. | يُمنع تحميل الوزن تماماً على القدم المريضة باستخدام العكازات. توضع القدم في جبيرة خلفية أو حذاء طبي مع توجيه أصابع القدم للأسفل. يجب رفع القدم باستمرار لتقليل التورم وحماية الشق الجراحي الضعيف. |
| المرحلة الثانية الحركة المبكرة (من الأسبوع 2 إلى الأسبوع 6) | بدء التئام الأنسجة، إزالة الغرز، وبدء الحركة الخفيفة. | تُزال غرز الجرح. ينتقل المريض لاستخدام حذاء المشي الطبي (CAM boot) مع وضع دعامات لرفع الكعب. يُسمح بتحميل الوزن تدريجياً حسب تحمل المريض. تبدأ تمارين تحريك الكاحل للأسفل والأعلى ببطء، مع المنع البات لدفع القدم للأعلى بالقوة لتجنب شد الوتر المصلح. |
| المرحلة الثالثة تقوية العضلات (من الأسبوع 6 إلى الأسبوع 12) | استعادة قوة عضلة الساق وتحسين التوازن. | يتم إزالة دعامات الكعب تدريجياً من الحذاء الطبي حتى تصبح القدم مستوية. بحلول الأسبوع الثامن، يمكن العودة لارتداء الأحذية العادية مع وضع وسادة سيليكون صغيرة للكعب. تبدأ تمارين المقاومة وتقوية العضلة الخلفية، بالإضافة إلى تمارين التوازن. |
| المرحلة الرابعة العودة للرياضة (من الشهر 4 إلى الشهر 6 وما بعده) | العودة للأنشطة الطبيعية والرياضية المعقدة. | يتدرج المريض في أداء الأنشطة الحركية مثل الهرولة، القفز، وتغيير الاتجاه السريع. يُسمح بالعودة للرياضات التنافسية عندما تصل قوة الساق المصابة إلى أكثر من تسعين بالمائة مقارنة بالساق السليمة بناءً على اختبارات وظيفية دقيقة. |
المضاعفات المحتملة وطرق الوقاية منها
كما هو الحال في أي تدخل جراحي، هناك بعض المخاطر المحتملة. ومع ذلك، فإن اختيار جراح عظام متمرس واتباع تعليمات ما بعد الجراحة يقلل من هذه المخاطر بشكل كبير.
- مشاكل التئام الجرح والعدوى نظراً لضعف التروية الدموية في الجلد المحيط بالكاحل الخلفي، قد يحدث تأخر في التئام الجرح. يحرص الجراح على إغلاق الأنسجة بعناية فائقة. يجب على المريض الحفاظ على الجرح جافاً ونظيفاً ورفع القدم لتقليل التورم الذي قد يضغط على الجرح.
- إصابة العصب الربلي قد تؤدي إلى تنميل في الجانب الخارجي للقدم. يتجنب الجراحون هذا الخطر من خلال دقة اختيار مكان الشق الجراحي (نحو الداخل) والتشريح الحذر للأنسجة.
- تكرار التمزق يحدث في نسبة ضئيلة جداً (2 إلى 5 بالمائة) من الجراحات المفتوحة. غالباً ما يكون السبب هو عدم التزام المريض بتعليمات الطبيب، مثل إزالة دعامات الكعب مبكراً، أو التعثر وسقوط وزن الجسم فجأة على القدم. لذا، فإن الوعي ببطء عملية الالتئام البيولوجي أمر بالغ الأهمية.
- استطالة الوتر إذا التأم الوتر وهو أطول من اللازم، فقد يؤدي ذلك إلى ضعف دائم في قوة دفع القدم. يمنع الجراح ذلك من خلال ضبط شدة الخيوط الجراحية أثناء العملية ومقارنتها بالقدم السليمة.
الأسئلة الشائعة
هل الجراحة ضرورية أم يمكن العلاج بدونها
الجراحة ليست إلزامية للجميع؛ يمكن علاج بعض الحالات بالجبس أو الحذاء الطبي (العلاج التحفظي). لكن الجراحة تُنصح بشدة للشباب، والرياضيين، والأشخاص النشطين لأنها توفر قوة أكبر للوتر وتقلل من احتمالية تمزقه مرة أخرى مقارنة بالعلاج التحفظي.
كم تستغرق عملية إصلاح وتر أخيل
تستغرق العملية الجراحية عادةً ما بين ساعة إلى ساعتين، وذلك يعتمد على تعقيد التمزق والتقنية الجراحية التي يقرر الطبيب استخدامها (سواء كانت خياطة مباشرة أو تتطلب تدعيماً بأنسجة أخرى).
متى يمكنني المشي بدون عكازات
يختلف الأمر من مريض لآخر بناءً على بروتوكول التأهيل، ولكن في الغالب يمكنك البدء في المشي باستخدام الحذاء الطبي (Boot) مع تحميل الوزن تدريجياً بعد مرور أسبوعين إلى أربعة أسابيع من الجراحة. التخلص التام من العكازات والحذاء الطبي يكون عادةً بين الأسبوع الثامن والثاني عشر.
هل سأتمكن من العودة للعب كرة القدم
نعم، الغالبية العظمى من الرياضيين يعودون إلى رياضاتهم المفضلة، بما في ذلك كرة القدم. ومع ذلك، يتطلب الأمر صبراً والتزاماً ببرنامج العلاج الطبيعي. العودة للملاعب تكون عادةً بعد مرور 6 إلى 9 أشهر من العملية الجراحية لضمان استعادة القوة الكاملة.
ما هو نوع التخدير المستخدم في العملية
يمكن إجراء الجراحة تحت التخدير العام (حيث تكون نائماً بالكامل) أو التخدير النصفي (إبرة في الظهر لتخدير النصف السفلي من الجسم). غالباً ما يضيف الطبيب إبرة تخدير موضعي للأعصاب المحيطة بالساق لتقليل الألم في الساعات الأولى بعد العملية.
كيف يمكنني تقليل التورم بعد الجراحة
أهم خطوة لتقليل التورم هي إبقاء القدم المصابة مرفوعة فوق مستوى القلب قدر الإمكان، خاصة خلال الأسبوعين الأولين. كما يساعد تحريك أصابع القدم والالتزام بالأدوية الموصوفة في تخفيف التورم والالتهاب.
هل تترك العملية ندبة كبيرة
يحرص الجراحون على عمل شق جراحي نظيف ومستقيم يتراوح طوله عادة بين 5 إلى 10 سنتيمترات في الجزء الخلفي من الساق. بمرور الوقت ومع العناية الجيدة بالجرح، تتلاشى الندبة وتصبح أقل وضوحاً.
ما هي نسبة نجاح عملية إصلاح وتر أخيل
تعتبر هذه الجراحة من العمليات الناجحة جداً في مجال جراحة العظام. تتجاوز نسبة النجاح 90% إلى 95%، وتتميز بانخفاض كبير في معدلات تكرار التمزق مقارنة بطرق العلاج غير الجراحية.
متى يمكنني قيادة السيارة بعد العملية
إذا كانت الإصابة في القدم اليمنى، فقد تحتاج إلى الانتظار لمدة تتراوح بين شهرين إلى ثلاثة أشهر حتى تستعيد القوة اللازمة للضغط على الدواسات بأمان. أما إذا كانت الإصابة في القدم اليسرى وكنت تقود سيارة أوتوماتيكية، فقد يُسمح لك بالقيادة بمجرد التوقف عن تناول مسكنات الألم القوية (عادة بعد أسبوعين إلى ثلاثة أسابيع).
كيف أعرف أن الوتر يلتئم بشكل صحيح
الالتئام الصحيح يتجلى في التراجع التدريجي للألم والتورم، وزيادة القدرة على تحمل الوزن، وتحسن نطاق حركة الكاحل. المتابعة الدورية مع طبيبك المعالج وجلسات العلاج الطبيعي هي الوسيلة الأفضل لتقييم تقدم الالتئام وضمان سير الخطة العلاجية بنجاح.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك