ما هي درجات خشونه الركبه؟ اكتشف حالتك وخيارات علاجها

الخلاصة الطبية
تعرف معنا على تفاصيل ما هي درجات خشونه الركبه؟ اكتشف حالتك وخيارات علاجها، هي مقياس لتلف الغضروف في المفصل، وتصنف إلى خفيفة، متوسطة، وشديدة. تتميز الدرجة الخفيفة بألم بسيط بعد الجهد، بينما المتوسطة تظهر بألم وتورم وصعوبة في الحركة. أما الشديدة فتتضمن تلفاً كبيراً وألماً حاداً يعيق الأنشطة اليومية. يختلف العلاج باختلاف الدرجة، من العلاج الطبيعي إلى التدخل الجراحي. استشر طبيبك للتشخيص الدقيق.
تعتبر خشونة الركبة (التهاب المفاصل التنكسي في الركبة) من الأمراض المزمنة والشائعة التي تؤثر على ملايين الأشخاص حول العالم، وتعتبر السبب الرئيسي للألم والإعاقة في مفصل الركبة. تتمثل هذه الحالة في تآكل الغضروف المفصلي الذي يغطي نهايات العظام في مفصل الركبة، والذي يعمل كوسادة لامتصاص الصدمات وتسهيل حركة المفصل بسلاسة. مع مرور الوقت وتدهور الغضروف، تحتك العظام ببعضها البعض، مما يسبب الألم والتورم والتصلب وفقدان وظيفة المفصل تدريجيًا.
يُعد فهم درجات خشونة الركبة أمرًا بالغ الأهمية لكل من المرضى والأطباء، حيث يساعد في تحديد شدة الحالة، وتوجيه خيارات العلاج المناسبة، والتنبؤ بمستقبل المرض. تتراوح درجات خشونة الركبة من الخفيفة جدًا إلى الشديدة جدًا، وتُصنف عادةً بناءً على الفحص السريري ونتائج الأشعة السينية، وفقًا لنظام "كيلجرين-لورنس" (Kellgren-Lawrence) الذي يُعد المعيار الذهبي في هذا التصنيف. تتطلب كل درجة نهجًا علاجيًا مختلفًا، يتراوح بين العلاجات التحفظية البسيطة في المراحل المبكرة إلى التدخلات الجراحية المتقدمة في المراحل المتأخرة. في هذا الدليل الشامل، سنتعمق في كل جانب من جوانب خشونة الركبة، بدءًا من التشريح والأسباب، مرورًا بالتشخيص والعلاج، وصولًا إلى إعادة التأهيل وسبل الوقاية، مع تسليط الضوء على خبرة الأستاذ الدكتور محمد هطيف، البروفيسور وجراح العظام والعمود الفقري والمفاصل والكتف الأبرز في صنعاء، اليمن، والذي يتمتع بخبرة تزيد عن 20 عامًا في استخدام أحدث التقنيات مثل الجراحة المجهرية والمناظير 4K وجراحات استبدال المفاصل لتقديم أفضل رعاية ممكنة لمرضاه بأمانة طبية عالية.
فهم تشريح مفصل الركبة وكيفية تأثره بالخشونة
لفهم خشونة الركبة، يجب أولاً استيعاب التركيب المعقد لمفصل الركبة وكيفية عمله. مفصل الركبة هو أكبر مفصل في جسم الإنسان وأكثرها تعقيدًا، وهو يربط عظم الفخذ (Thighbone) بعظم الساق (Shinbone) وعظم الرضفة (Patella). يسمح هذا المفصل بالثني والمد، وهو ضروري للمشي والركض والقفز وغيرها من الأنشطة اليومية.
-
العظام الرئيسية:
- عظم الفخذ (Femur): الجزء السفلي منه يشكل السطح العلوي لمفصل الركبة.
- عظم الساق (Tibia): الجزء العلوي منه يشكل السطح السفلي لمفصل الركبة.
- الرضفة (Patella): العظم المسطح الذي يقع أمام مفصل الركبة ويُعرف أيضًا باسم "صابونة الركبة".
- الغضروف المفصلي (Articular Cartilage): هو نسيج أبيض أملس ومطاطي يغطي نهايات العظام داخل المفصل. وظيفته الأساسية هي تقليل الاحتكاك بين العظام وتمكين الحركة السلسة، بالإضافة إلى امتصاص الصدمات الناتجة عن الحركة والضغط على المفصل.
- الغشاء الزليلي والسائل الزليلي (Synovial Membrane and Fluid): يحيط بالمفصل غشاء يسمى الغشاء الزليلي، ينتج سائلًا زليليًا يعمل كمزلق ومغذي للغضروف.
- الأربطة (Ligaments): هي أنسجة ليفية قوية تربط العظام ببعضها البعض، وتوفر الاستقرار للمفصل وتمنع الحركة المفرطة في اتجاهات غير مرغوبة. أهمها الأربطة الصليبية (الأمامي والخلفي) والأربطة الجانبية (الإنسي والوحشي).
- الغضاريف الهلالية (Menisci): عبارة عن وسائد غضروفية على شكل حرف C تقع بين عظم الفخذ والساق. تعمل هذه الغضاريف على توزيع الحمل بشكل متساوٍ عبر المفصل، وتوفير استقرار إضافي، وامتصاص الصدمات.
كيف تتأثر الركبة بالخشونة؟
في حالة خشونة الركبة، يبدأ الغضروف المفصلي في التدهور والتآكل تدريجيًا. يصبح السطح الأملس للغضروف خشنًا وغير منتظم، وتقل سماكته، وفي المراحل المتقدمة قد يتلاشى تمامًا في مناطق معينة. يؤدي هذا التآكل إلى احتكاك العظام مباشرة ببعضها البعض، مما يسبب الألم والالتهاب والتصلب. يستجيب الجسم لهذا التآكل أحيانًا بتكوين نتوءات عظمية صغيرة تسمى "النتوءات العظمية" (Osteophytes) أو "المناقير العظمية" حول حواف المفصل، والتي تزيد من الألم وتحد من الحركة. كما يمكن أن يتأثر الغشاء الزليلي، مما يؤدي إلى زيادة إنتاج السائل الزليلي (تجمع السوائل أو تورم الركبة) أو تغييرات في جودته، مما يزيد من الالتهاب والألم.
الأسباب وعوامل الخطر لخشونة الركبة
خشونة الركبة هي حالة متعددة العوامل، مما يعني أن هناك عدة أسباب وعوامل خطر يمكن أن تساهم في تطورها. لا يوجد سبب واحد دائمًا، ولكن مزيجًا من هذه العوامل هو الأكثر شيوعًا.
أسباب خشونة الركبة:
- التقدم في العمر: يعتبر التقدم في العمر هو العامل الأكثر شيوعًا. مع مرور الوقت، يفقد الغضروف قدرته على التجدد ويصبح أكثر عرضة للتآكل.
- الإصابات السابقة: إصابات الركبة السابقة مثل كسور العظام حول المفصل، تمزق الأربطة (خاصة الرباط الصليبي الأمامي)، أو تمزق الغضروف الهلالي، يمكن أن تزيد بشكل كبير من خطر الإصابة بخشونة الركبة لاحقًا في الحياة، حتى بعد سنوات من التعافي من الإصابة الأولية.
- الجهد الميكانيكي المتكرر: الأنشطة التي تتطلب إجهادًا متكررًا على الركبة مثل الجري لمسافات طويلة، رفع الأثقال بشكل غير صحيح، أو المهن التي تتطلب الوقوف لفترات طويلة أو ثني الركبة بشكل متكرر، يمكن أن تساهم في تآكل الغضروف.
- التشوهات الخلقية أو المكتسبة: بعض التشوهات الهيكلية في الركبة، مثل تقوس الساقين (Genu Varum) أو تفحج الركبتين (Genu Valgum)، يمكن أن تؤدي إلى توزيع غير متساوٍ للوزن على المفصل، مما يسرع من تآكل الغضروف في مناطق معينة.
- الأمراض الالتهابية: بعض أنواع التهاب المفاصل الالتهابي، مثل التهاب المفاصل الروماتويدي أو النقرس، يمكن أن تؤدي إلى تدمير الغضروف المفصلي، حتى لو كانت الآلية مختلفة عن خشونة الركبة الأولية.
- الأمراض الأيضية: حالات مثل داء ترسب الأصبغة الدموية (Hemochromatosis) أو داء ترسب البلورات (Pseudogout) يمكن أن تسبب تلفًا في الغضروف.
عوامل الخطر التي تزيد من احتمالية الإصابة:
- السمنة وزيادة الوزن: تضعف السمنة ضغطًا إضافيًا كبيرًا على مفاصل تحمل الوزن، وخاصة الركبتين. كل كيلوغرام إضافي من وزن الجسم يترجم إلى عدة كيلوغرامات من الضغط على الركبة أثناء المشي.
- الجنس: النساء أكثر عرضة للإصابة بخشونة الركبة من الرجال، خاصة بعد سن اليأس، ويعتقد أن هذا مرتبط بالتغيرات الهرمونية والخصائص التشريحية.
- الوراثة: وجود تاريخ عائلي للإصابة بخشونة الركبة يزيد من خطر إصابة الفرد.
- النشاط البدني المفرط أو غير الصحيح: في حين أن التمارين الرياضية مفيدة، إلا أن بعض أنواع الرياضات عالية التأثير أو ممارسة التمارين بشكل خاطئ يمكن أن تزيد من الإجهاد على الركبتين.
- ضعف العضلات المحيطة بالركبة: ضعف عضلات الفخذ الأمامية (Quadriceps) أو الخلفية (Hamstrings) يمكن أن يقلل من الدعم والاستقرار لمفصل الركبة، مما يزيد من تعرضه للإجهاد.
- بعض الأمراض المزمنة: مثل مرض السكري الذي قد يؤثر على صحة الأنسجة الضامة.
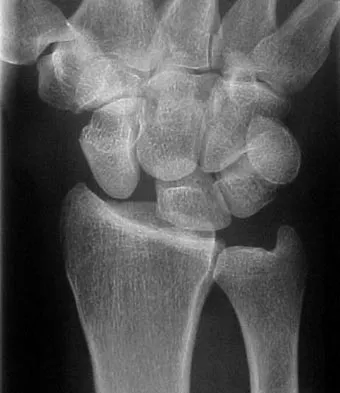
درجات خشونة الركبة: التشخيص والأعراض المرافقة
يُعد التصنيف الدقيق لدرجة خشونة الركبة أمرًا حيويًا لتحديد خطة العلاج الأنسب. يعتمد التشخيص عادة على مزيج من التاريخ الطبي للمريض، الفحص السريري، ونتائج التصوير بالأشعة السينية. نظام "كيلجرين-لورنس" (Kellgren-Lawrence) هو الأكثر استخدامًا لتصنيف خشونة الركبة إلى خمس درجات بناءً على مظهر الأشعة السينية.
| درجة كيلجرين-لورنس | الوصف الإشعاعي (الأشعة السينية) | الأعراض الشائعة |
|---|---|---|
| الدرجة 0: طبيعية | لا توجد علامات إشعاعية لخشونة الركبة. | لا يوجد ألم أو تصلب مرتبط بالخشونة. |
| الدرجة 1: مشتبه بها | وجود نتوءات عظمية صغيرة جدًا مشتبه بها، ولكن لا يوجد تضيق واضح في المسافة المفصلية. | عادة ما تكون بدون أعراض أو ألم خفيف جدًا بعد النشاط الشديد. قد لا يشعر المريض بأي شيء. |
| الدرجة 2: خفيفة | نتوءات عظمية واضحة، مع احتمال وجود تضيق طفيف في المسافة المفصلية. | ألم خفيف أو متوسط يزداد بعد النشاط البدني أو الوقوف لفترات طويلة. تصلب صباحي خفيف يزول بسرعة (أقل من 30 دقيقة). قد يسمع المريض صوت طقطقة خفيف. |
| الدرجة 3: متوسطة | نتوءات عظمية متعددة، تضيق واضح في المسافة المفصلية، وتصلب بسيط تحت الغضروف (Sclerosis). | ألم متوسط إلى شديد، يصبح أكثر ثباتًا وتكرارًا. صعوبة في الحركة والتورم المتكرر. تصلب صباحي أطول (أكثر من 30 دقيقة). قد يتأثر المشي وصعود الدرج. |
| الدرجة 4: شديدة | نتوءات عظمية كبيرة، تضيق شديد أو شبه كامل للمسافة المفصلية، تصلب تحت الغضروف، تشوهات في شكل العظام. | ألم شديد ومستمر حتى في فترات الراحة. صعوبة بالغة في المشي والحركة، وتقييد كبير في نطاق حركة المفصل. تورم مزمن وتشوه واضح في الركبة. يؤثر بشكل كبير على نوعية الحياة. |
الأعراض بشكل عام:
- الألم: عادة ما يكون الألم هو العرض الأول والأكثر شيوعًا. في البداية، قد يكون الألم خفيفًا ويحدث فقط بعد النشاط البدني أو في نهاية اليوم. مع تقدم الحالة، يصبح الألم أكثر حدة وتكرارًا، وقد يستمر حتى في فترات الراحة، وخاصة أثناء النوم.
- التصلب: يشعر المريض بتصلب في الركبة، خاصة بعد فترات الخمول أو في الصباح الباكر. هذا التصلب غالبًا ما يتحسن بعد بضع دقائق من الحركة.
- التورم: يمكن أن يحدث التورم نتيجة لتراكم السائل الزليلي الزائد في المفصل استجابة للالتهاب.
- الحساسية عند اللمس: قد تكون الركبة مؤلمة عند لمسها، خاصة حول خط المفصل.
- الطقطقة أو الاحتكاك (Crepitus): قد يسمع أو يشعر المريض بصوت طقطقة، فرقعة، أو احتكاك عند تحريك الركبة. هذا يحدث نتيجة لاحتكاك الأسطح الغضروفية المتضررة.
- فقدان المرونة: قد يجد المريض صعوبة في فرد أو ثني الركبة بشكل كامل.
- ضعف العضلات: الألم وعدم استخدام المفصل يمكن أن يؤدي إلى ضعف في عضلات الفخذ المحيطة بالركبة.
- التشوه: في المراحل المتقدمة، قد تبدأ الركبة في الظهور بشكل مشوه (مثل تقوس الساقين للداخل أو الخارج).
دور الأستاذ الدكتور محمد هطيف في التشخيص:
يعتمد الأستاذ الدكتور محمد هطيف، البروفيسور وجراح العظام ذو الخبرة الواسعة، على نهج شامل للتشخيص. يبدأ بتقييم دقيق للتاريخ المرضي للمريض، بما في ذلك الأعراض، العوامل الوراثية، والإصابات السابقة. يتبع ذلك فحص سريري مفصل لتقييم نطاق حركة المفصل، وجود تورم، ألم عند اللمس، استقرار الأربطة، وقوة العضلات. ثم يطلب الفحوصات التصويرية اللازمة، أبرزها الأشعة السينية التي تُظهر بوضوح تضيق المسافة المفصلية، وجود النتوءات العظمية، وتصلب العظام تحت الغضروف، مما يمكنه من تحديد درجة خشونة الركبة بدقة وفقًا لمعيار كيلجرين-لورنس. في بعض الحالات، قد يطلب الأستاذ الدكتور محمد هطيف فحوصات إضافية مثل الرنين المغناطيسي (MRI) لتقييم حالة الغضاريف والأربطة والأنسجة الرخوة بشكل أدق، خاصة في المراحل المبكرة أو لتحديد أسباب أخرى للألم.
خيارات العلاج الشاملة لخشونة الركبة: التحفظي والجراحي
تتعدد خيارات علاج خشونة الركبة وتتنوع لتناسب درجة الحالة، عمر المريض، مستوى نشاطه، وصحته العامة. تهدف هذه العلاجات إلى تخفيف الألم، تحسين وظيفة المفصل، إبطاء تقدم المرض قدر الإمكان، وتحسين جودة حياة المريض. يقدم الأستاذ الدكتور محمد هطيف في صنعاء، اليمن، مجموعة واسعة من هذه العلاجات، مستفيدًا من خبرته التي تفوق العقدين وأحدث التقنيات.
أولاً: العلاجات التحفظية (غير الجراحية)
تعتبر العلاجات التحفظية هي الخط الأول لمعظم المرضى، خاصة في الدرجات الخفيفة والمتوسطة من خشونة الركبة (الدرجة 1، 2، وبعض حالات الدرجة 3).
-
تعديل نمط الحياة:
- فقدان الوزن: يُعد تقليل الوزن أحد أهم التدخلات. كل كيلوغرام يتم فقده يخفف الضغط على الركبتين بشكل كبير، مما يقلل الألم ويبطئ تآكل الغضروف.
- تجنب الأنشطة المجهدة: تقليل الأنشطة التي تضع ضغطًا كبيرًا على الركبة، مثل الجري لمسافات طويلة، القفز، حمل الأثقال الثقيلة، صعود ونزول الدرج بشكل متكرر.
- ممارسة التمارين منخفضة التأثير: مثل المشي، السباحة، ركوب الدراجات الثابتة، واليوجا، التي تقوي العضلات المحيطة بالركبة دون إجهاد المفصل.
-
العلاج الطبيعي والتأهيل:
- تمارين التقوية: لتقوية عضلات الفخذ الأمامية (العضلة الرباعية)، عضلات الفخذ الخلفية (الأوتار)، وعضلات الورك، مما يوفر دعمًا أفضل للركبة ويحسن استقرارها.
- تمارين المرونة ونطاق الحركة: للحفاظ على ليونة المفصل وتحسين قدرته على الحركة.
- العلاج اليدوي: تقنيات يدوية لتخفيف التشنجات العضلية وتحسين حركة المفصل.
- العلاج بالحرارة والبرودة: لتقليل الألم والتورم.
- الأجهزة المساعدة: استخدام العصا، العكازات، أو المشايات لتقليل الحمل على الركبة المصابة وتحسين التوازن.
- الدعامات الركبة (Braces): تساعد بعض الدعامات على تثبيت الركبة أو إعادة توزيع الضغط بعيدًا عن الجزء المتضرر من المفصل.
-
الأدوية:
- مسكنات الألم الموضعية: كريمات ومراهم تحتوي على مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم الموضعي.
-
مسكنات الألم الفموية:
- الباراسيتامول (Paracetamol): لتخفيف الألم الخفيف إلى المتوسط.
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين والنابروكسين، لتقليل الألم والالتهاب. يجب استخدامها بحذر بسبب آثارها الجانبية المحتملة على الجهاز الهضمي والقلب والكلى.
- مكملات الغضروف (Chondroprotectives): مثل الجلوكوزامين والكوندرويتين، قد تساعد في تخفيف الأعراض لدى بعض المرضى، ولكن فعاليتها لا تزال محل نقاش علمي.
-
الحقن داخل المفصل: تُعد هذه الخيارات فعالة لتخفيف الألم وتحسين الوظيفة بشكل مؤقت. يقوم الأستاذ الدكتور محمد هطيف بإجراء هذه الحقن بدقة عالية لضمان أقصى فائدة.
- حقن الكورتيكوستيرويدات: تُحقن مباشرة في المفصل لتقليل الالتهاب والألم بشكل سريع، ولكن تأثيرها مؤقت ولا ينصح بتكرارها كثيرًا.
- حقن حمض الهيالورونيك (Viscosupplementation): المعروف أيضًا باسم "الجل"، وهو سائل لزج يشبه السائل الزليلي الطبيعي. يعمل على تزييت المفصل وتوفير وسادة، مما يقلل الألم ويحسن الحركة.
- حقن البلازما الغنية بالصفائح الدموية (PRP): يتم سحب دم من المريض، معالجته لفصل البلازما الغنية بالصفائح الدموية وعوامل النمو، ثم حقنها في المفصل. يُعتقد أنها تحفز الشفاء وتجديد الأنسجة.
- حقن الخلايا الجذعية: في بعض الحالات، قد يتم استخدام حقن الخلايا الجذعية (المستخرجة من نخاع العظم أو الأنسجة الدهنية للمريض) بهدف تجديد الغضروف التالف، على الرغم من أن هذا المجال لا يزال قيد البحث والتطوير النشط.
ثانياً: العلاجات الجراحية
عندما تفشل العلاجات التحفظية في توفير راحة كافية، أو في حالات خشونة الركبة المتقدمة (الدرجة 3 والدرجة 4)، قد يوصي الأستاذ الدكتور محمد هطيف بالتدخل الجراحي. يتمتع البروفيسور هطيف بمهارة عالية وخبرة واسعة في مجموعة متنوعة من الإجراءات الجراحية للركبة، مستخدمًا أحدث التقنيات لضمان أفضل النتائج.
-
تنظير الركبة (Arthroscopy):
- الاستخدام: يُستخدم في الغالب في المراحل المبكرة من الخشونة أو لعلاج مشاكل محددة مثل إزالة شظايا الغضروف أو العظام السائبة، تسوية الأسطح الغضروفية المتضررة، أو معالجة تمزقات الغضروف الهلالي المصاحبة.
- الإجراء: يتم إدخال منظار صغير مزود بكاميرا وأدوات جراحية دقيقة عبر شقوق صغيرة جدًا في الركبة. تُعرض الصورة على شاشة عالية الدقة (تصل إلى 4K مع الأستاذ الدكتور محمد هطيف) مما يسمح للجراح برؤية المفصل بوضوح وإجراء الإصلاحات اللازمة بأقل تدخل جراحي.
- المزايا: أقل توغلًا، فترة تعافٍ أقصر من الجراحات المفتوحة، وتخفيف الألم وتحسين الوظيفة بشكل مؤقت.
- عيوب: لا يعالج خشونة الركبة المتقدمة بشكل جذري، وقد تكون فوائده قصيرة الأمد في بعض الحالات.
-
قطع العظم (Osteotomy):
- الاستخدام: يُجرى عادة للمرضى الأصغر سنًا (أقل من 60 عامًا) الذين يعانون من خشونة الركبة في جزء واحد من الركبة (عادة الجزء الإنسي أو الوحشي) مع وجود تشوه في محور الساق (تقوس للداخل أو الخارج).
- الإجراء: يتم قطع جزء صغير من عظم الساق أو الفخذ وإعادة تشكيله لتغيير زاوية تحميل الوزن على المفصل، مما يخفف الضغط عن الجزء المتضرر من الركبة وينقله إلى الجزء السليم.
- المزايا: يؤخر الحاجة إلى استبدال المفصل الكامل، ويحافظ على المفصل الطبيعي للمريض.
- عيوب: فترة تعافٍ أطول، وقد لا يمنع الحاجة إلى استبدال المفصل في المستقبل.
-
استبدال مفصل الركبة الجزئي (Partial Knee Arthroplasty / Unicompartmental Knee Replacement):
- الاستخدام: للمرضى الذين يعانون من خشونة الركبة في جزء واحد فقط من المفصل (عادةً الجزء الإنسي).
- الإجراء: يتم استبدال السطح التالف من الغضروف والعظم في الجزء المصاب من الركبة فقط بزرع معدني وبلاستيكي، مع الحفاظ على الأنسجة السليمة والأربطة.
- المزايا: جراحة أقل توغلًا من الاستبدال الكلي، تعافٍ أسرع، حركة طبيعية أكثر للركبة، ويحتفظ المريض بمعظم عظامه وأربطته الطبيعية.
- عيوب: لا يناسب جميع المرضى، وقد يحتاج إلى استبدال كلي في المستقبل إذا تطورت الخشونة في الأجزاء الأخرى من المفصل.
-
استبدال مفصل الركبة الكلي (Total Knee Arthroplasty / Total Knee Replacement):
- الاستخدام: العلاج الأكثر فعالية للمرضى الذين يعانون من خشونة الركبة الشديدة (الدرجة 4) أو المتوسطة المتقدمة (الدرجة 3) التي لم تستجب للعلاجات الأخرى.
- الإجراء: يتم إزالة الأجزاء التالفة من الغضروف والعظم من عظم الفخذ والساق والرضفة، واستبدالها بمكونات اصطناعية مصنوعة من المعدن والبلاستيك عالي الجودة.
- المزايا: تخفيف هائل للألم، تحسين كبير في وظيفة المفصل ونوعية الحياة، نتائج طويلة الأمد (يمكن أن تدوم المفاصل الاصطناعية 15-20 عامًا أو أكثر).
- عيوب: جراحة كبرى تتطلب فترة تعافٍ طويلة، ومخاطر محتملة مثل العدوى، تجلط الدم، خلع المفصل، أو ارتخاء المكونات بمرور الوقت.
نظرة على خبرة الأستاذ الدكتور محمد هطيف في الجراحة:
يعتبر الأستاذ الدكتور محمد هطيف رائدًا في جراحات الركبة في اليمن. بفضل أكثر من عقدين من الخبرة الأكاديمية والعملية كبروفيسور في جامعة صنعاء وجراح عظام بارز، يتميز الدكتور هطيف بإتقانه لأحدث التقنيات. يستخدم الجراحة المجهرية الدقيقة، ويُعد من أوائل من طبقوا منظار الركبة بتقنية 4K لتوفير رؤية فائقة الدقة أثناء الإجراءات التنظيرية، مما يقلل من المضاعفات ويحسن دقة التدخل. في جراحات استبدال المفاصل، يطبق الدكتور هطيف أحدث البروتوكولات والزرعات عالية الجودة لضمان نتائج مثالية للمرضى، مع الالتزام الصارم بالمعايير الطبية الدولية والأمانة الطبية التي يشتهر بها. يختار الدكتور هطيف الخيار الجراحي الأنسب لكل مريض بعناية فائقة، بعد مناقشة مستفيضة للمخاطر والفوائد المتوقعة.
مقارنة بين خيارات العلاج الرئيسية لخشونة الركبة
| خيار العلاج | المزايا الرئيسية | العيوب/المخاطر الرئيسية | مدى الاستخدام (درجة الخشونة) | وقت التعافي التقريبي |
|---|---|---|---|---|
| العلاج الطبيعي والتأهيل | غير جراحي، يقوي العضلات، يحسن المرونة، يقلل الألم. | يتطلب التزامًا وجهدًا من المريض، قد لا يكون كافيًا للحالات الشديدة. | جميع الدرجات (أساسي في الدرجات الخفيفة والمتوسطة، داعم في الشديدة) | مستمر/أسابيع إلى أشهر |
| الأدوية (مسكنات، NSAIDs) | تخفيف سريع للألم والالتهاب، سهولة الاستخدام. | آثار جانبية محتملة (هضمية، كلوية، قلبية)، لا يعالج السبب الجذري. | جميع الدرجات (تخفيف الأعراض) | فوري (مع الاستخدام) |
| حقن حمض الهيالورونيك | غير جراحي، يقلل الألم ويحسن التزييت، تأثير يدوم لعدة أشهر. | قد لا يكون فعالًا للجميع، تأثيره مؤقت، قد يسبب تفاعلات موضعية. | الدرجات الخفيفة إلى المتوسطة (1-3) | ساعات إلى أيام (للتأثير) |
| حقن الكورتيكوستيرويد | تخفيف سريع وقوي للألم والالتهاب. | تأثيره مؤقت، خطر إضعاف الأنسجة عند التكرار، قد يرفع السكر. | لتخفيف النوبات الحادة من الألم والالتهاب في جميع الدرجات | ساعات إلى أيام (للتأثير) |
| تنظير الركبة (Arthroscopy) | تدخل جراحي طفيف، تعافٍ أسرع من الجراحة المفتوحة، رؤية دقيقة. | فوائد مؤقتة في خشونة الركبة، لا يعالج تآكل الغضروف الواسع. | الدرجات الخفيفة (1-2) أو لتدبير المشاكل الميكانيكية المرافقة | أسابيع قليلة إلى شهرين |
| قطع العظم (Osteotomy) | يحافظ على المفصل الطبيعي، يؤخر استبدال المفصل. | فترة تعافٍ أطول، قد يتطلب جراحة أخرى لاحقًا، لا يعالج خشونة المفصل ككل. | للمرضى الأصغر سنًا (أقل من 60 عامًا) المصابين بالخشونة أحادية الجانب | 6 أسابيع إلى 6 أشهر |
| استبدال مفصل الركبة الجزئي | تعافٍ أسرع، حركة أكثر طبيعية، أقل توغلًا. | لا يناسب الجميع، قد يتطلب استبدال كلي لاحقًا، له نفس مخاطر الجراحة. | خشونة أحادية الجانب (محدودة) | 2-4 أشهر |
| استبدال مفصل الركبة الكلي | تخفيف كبير للألم، تحسين كبير في الوظيفة، نتائج طويلة الأمد. | جراحة كبرى، مخاطر جراحية (عدوى، جلطات)، فترة تعافٍ طويلة. | خشونة شديدة (الدرجة 4) أو متوسطة متقدمة (الدرجة 3) | 3-6 أشهر (لتعافي كبير) |
استبدال مفصل الركبة الكلي: إجراء جراحي خطوة بخطوة
يُعد استبدال مفصل الركبة الكلي (Total Knee Arthroplasty) أحد أكثر العمليات الجراحية العظمية نجاحًا في تخفيف الألم وتحسين نوعية الحياة للمرضى الذين يعانون من خشونة الركبة الشديدة. بفضل خبرة الأستاذ الدكتور محمد هطيف واستخدامه لأحدث التقنيات، يتم إجراء هذه الجراحة بأمان ودقة عالية. إليك نظرة مفصلة على خطوات الإجراء:
-
التحضير قبل الجراحة (مع الأستاذ الدكتور محمد هطيف):
- التقييم الشامل: يقوم الدكتور هطيف بتقييم شامل للحالة الصحية للمريض، بما في ذلك التاريخ الطبي، الأدوية الحالية، الفحوصات المخبرية، وفحوصات القلب والرئة.
- التصوير الدقيق: يتم إجراء أشعة سينية مفصلة (بما في ذلك أشعة طويلة للطرف السفلي) لتخطيط الجراحة بدقة، وتحديد حجم ونوع المكونات الاصطناعية المناسبة.
- المناقشة والتوجيه: يشرح الدكتور هطيف للمريض الإجراء بالتفصيل، الفوائد المتوقعة، المخاطر المحتملة، وخطة التعافي. يتم التأكيد على أهمية الإقلاع عن التدخين (إن وجد) قبل الجراحة.
- التعليمات: يُعطى المريض تعليمات حول الأدوية التي يجب إيقافها، والصيام قبل الجراحة، وما يمكن توقعه في المستشفى.
-
التخدير:
- يتم تحديد نوع التخدير (عام، نصفي أو فوق الجافية) بالتشاور بين الجراح وفريق التخدير والمريض. يضمن الأستاذ الدكتور هطيف أن يكون المريض مرتاحًا وآمنًا طوال الإجراء.
-
الشق الجراحي:
- يقوم الجراح بعمل شق طولي (حوالي 15-20 سم) في الجزء الأمامي من الركبة للوصول إلى المفصل.
- يتم دفع الرضفة جانبًا لتمكين رؤية واضحة لعظم الفخذ والساق.
-
إزالة الأسطح المتضررة:
- باستخدام أدوات قياس دقيقة وقوالب خاصة، يقوم الأستاذ الدكتور محمد هطيف بإزالة كمية صغيرة جدًا من العظام المتضررة من نهاية عظم الفخذ والجزء العلوي من عظم الساق. يتم قطع الأسطح بطريقة تضمن تثبيت المكونات الاصطناعية بشكل مثالي.
- يتم أيضًا إزالة أي نتوءات عظمية زائدة.
-
تجهيز الرضفة (Patella):
- عادةً ما يتم كشط الجزء الخلفي من الرضفة (صابونة الركبة) واستبداله بمكون بلاستيكي لضمان انزلاقها بسلاسة على المكون الفخذي الاصطناعي.
-
زرع المكونات الاصطناعية:
- المكون الفخذي: يتم تثبيت مكون معدني (مصنوع عادة من سبيكة كوبالت-كروم) على نهاية عظم الفخذ باستخدام أسمنت عظمي أو بتقنية التثبيت بدون أسمنت.
- المكون الساقي: يتم تثبيت صفيحة معدنية مسطحة (مصنوعة عادة من التيتانيوم) على الجزء العلوي من عظم الساق.
- البولي إيثيلين: يتم وضع فاصل بلاستيكي عالي الجودة (بولي إيثيلين) بين المكونين المعدنيين (الفخذي والساقي). يعمل هذا الفاصل كغضروف صناعي، ويسمح بالانزلاق السلس للمفصل.
-
موازنة الأنسجة الرخوة:
- يقوم الأستاذ الدكتور محمد هطيف بمراجعة دقيقة لشد الأربطة المحيطة بالمفصل لضمان استقرار الركبة الجديدة وتوازنها، وتعديلها إذا لزم الأمر. هذا يضمن نطاق حركة جيد ويقلل من خطر عدم استقرار المفصل.
-
إغلاق الشق الجراحي:
- بعد التأكد من استقرار المفصل الجديد وعدم وجود نزيف، يتم إغلاق الشق الجراحي طبقة بعد طبقة باستخدام الغرز الجراحية أو الدبابيس. يتم وضع ضماد معقم على الجرح.
مدة الجراحة: تستغرق عملية استبدال مفصل الركبة الكلي عادةً من ساعة إلى ساعتين، ولكن يمكن أن تختلف حسب تعقيد الحالة.
بعد الجراحة مباشرة: يتم نقل المريض إلى غرفة الإفاقة للمراقبة الدقيقة. يبدأ الألم في التراجع بشكل كبير، ويتم إعطاء الأدوية المسكنة للسيطرة عليه. يبدأ برنامج العلاج الطبيعي عادة في نفس يوم الجراحة أو في اليوم التالي، حيث يركز على تحريك الركبة والوقوف والمشي بمساعدة.
دليل شامل لإعادة التأهيل بعد جراحة الركبة
إعادة التأهيل بعد جراحة الركبة، خاصة بعد استبدال المفصل الكلي، هي جزء أساسي لا يتجزأ من نجاح العملية. يوجه الأستاذ الدكتور محمد هطيف مرضاه عبر برنامج تأهيلي مكثف ومصمم خصيصًا لضمان استعادة أقصى قدر من الحركة والقوة والوظيفة. الالتزام بهذا البرنامج هو مفتاح التعافي السريع والفعال.
المرحلة الأولى: التعافي المبكر في المستشفى (اليوم 1-3 بعد الجراحة)
- السيطرة على الألم: يتم التركيز على إدارة الألم بفعالية باستخدام مسكنات الألم الوريدية أو الفموية.
-
الحركة المبكرة:
يشجع أخصائي العلاج الطبيعي المريض على بدء تحريك الركبة الجديدة في غضون ساعات قليلة من الجراحة.
- تمارين الكاحل والقدم: تحريك الكاحل لأعلى ولأسفل للمساعدة في منع تجلط الدم.
- تمارين الانقباضات العضلية الثابتة: شد عضلات الفخذ والأرداف دون تحريك المفصل.
- الجلوس والوقوف: بمساعدة، يبدأ المريض في الجلوس على حافة السرير والوقوف.
- المشي بمساعدة: يبدأ المريض بالمشي لمسافات قصيرة باستخدام مشاية أو عكازات، لتعويد المفصل على تحمل الوزن.
- تمارين نطاق الحركة: يتم استخدام جهاز CPM (Continuous Passive Motion) أو تمارين يدوية خفيفة لثني وفرد الركبة بلطف.
- العناية بالجرح: يتم تعليم المريض أو مقدم الرعاية كيفية العناية بالجرح للحفاظ عليه نظيفًا وجافًا ومنع العدوى.
المرحلة الثانية: التعافي في المنزل (أسابيع 1-6 بعد الجراحة)
بعد الخروج من المستشفى، ينتقل برنامج التأهيل إلى المنزل أو مركز العلاج الطبيعي الخارجي.
-
تقوية العضلات:
- رفع الساق المستقيمة: لتقوية عضلات الفخذ الأمامية.
- تمارين ثني الركبة: الانزلاق بالكعب على الأرض أو استخدام حزام للمساعدة في زيادة الثني.
- تمارين التمديد (الفرد): التركيز على استعادة القدرة الكاملة على فرد الركبة.
- تمارين رفع المؤخرة (Gluteal Bridges): لتقوية عضلات الأرداف.
- تحسين نطاق الحركة: الاستمرار في التمارين التي تزيد من قدرة الركبة على الثني والفرد تدريجيًا.
- المشي: زيادة مسافة ومدة المشي تدريجيًا، وتقليل الاعتماد على الأجهزة المساعدة.
- صعود ونزول الدرج: يتم تعليم المريض التقنية الصحيحة: "صعود الدرج بالساق السليمة أولاً، نزول الدرج بالساق المصابة أولاً".
- تطبيق الثلج: استخدام الكمادات الباردة لتقليل التورم والألم، خاصة بعد التمارين.
- إدارة الألم والأدوية: الاستمرار في استخدام الأدوية الموصوفة للسيطرة على الألم والالتهاب.
- التغذية السليمة: تناول غذاء متوازن غني بالبروتين لدعم التئام الجروح وقوة العضلات.
المرحلة الثالثة: التعافي المتقدم (أسابيع 7-12 وما بعدها)
هذه المرحلة تركز على استعادة القوة الكاملة، المرونة، والقدرة على القيام بالأنشطة اليومية والترفيهية.
- تمارين المقاومة: استخدام الأوزان الخفيفة، أشرطة المقاومة، أو آلات التمرين لزيادة قوة عضلات الساق والفخذ.
- تمارين التوازن: تمارين مثل الوقوف على ساق واحدة لتعزيز استقرار الركبة وتقليل خطر السقوط.
- تمارين القدرة الوظيفية: محاكاة الأنشطة اليومية مثل الانحناء، الدوران، والوصول للأشياء.
-
العودة إلى الأنشطة:
- المشي لمسافات أطول: المشي في الخارج، على أسطح مختلفة.
- السباحة وركوب الدراجات الثابتة: أنشطة منخفضة التأثير ممتازة لتقوية العضلات وتحسين اللياقة القلبية الوعائية.
- العودة إلى العمل: تدريجيًا، اعتمادًا على طبيعة العمل.
- أهداف طويلة الأجل: قد يستغرق الأمر من 6 أشهر إلى سنة كاملة أو أكثر لتحقيق أقصى قدر من التعافي. يظل بعض الألم أو التيبس الطفيف أمرًا طبيعيًا لعدة أشهر.
نصائح مهمة من الأستاذ الدكتور محمد هطيف:
- الالتزام: يعد الالتزام ببرنامج العلاج الطبيعي ضروريًا لتحقيق أفضل النتائج. عدم الالتزام قد يؤدي إلى تصلب المفصل وضعف العضلات.
- الصبر: التعافي عملية تدريجية. لا تستعجل النتائج، واستمع إلى جسدك.
- التواصل: حافظ على تواصل مفتوح مع الأستاذ الدكتور محمد هطيف وأخصائي العلاج الطبيعي للإبلاغ عن أي ألم أو مخاوف.
- تجنب السقوط: الركبة الجديدة قد تكون عرضة للإصابة في حالة السقوط. اتخذ احتياطات السلامة في المنزل وأثناء الحركة.
- الحماية طويلة الأمد: بعد التعافي، استمر في الحفاظ على وزن صحي، وممارسة التمارين بانتظام، وتجنب الأنشطة عالية التأثير.
قصص نجاح مرضى الأستاذ الدكتور محمد هطيف في علاج خشونة الركبة
في رحلة البحث عن التميز والخبرة في علاج خشونة الركبة، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجع موثوق به في صنعاء، اليمن، ومحط ثقة للعديد من المرضى الذين استعادوا جودة حياتهم بفضل رعايته المتميزة. إن الالتزام بالمعايير العالمية، استخدام أحدث التقنيات، والأمانة الطبية التي يتحلى بها الدكتور هطيف، جعلت قصص النجاح تتوالى في عيادته.
قصة نجاح 1: السيدة فاطمة (58 عامًا) - استعادة الحركة بعد سنوات من الألم
"لعدة سنوات، كانت السيدة فاطمة تعاني من خشونة شديدة في ركبتها اليمنى، مصنفة في الدرجة 4. كان الألم يلازمها حتى أثناء النوم، وتجد صعوبة بالغة في المشي، مما أثر سلبًا على قدرتها على رعاية أسرتها وممارسة حياتها اليومية. بعد أن جربت العديد من العلاجات التحفظية دون جدوى، نصحها الأستاذ الدكتور محمد هطيف بإجراء جراحة استبدال مفصل الركبة الكلي.
شرح لها الدكتور هطيف تفاصيل العملية، واستخدم الأشعة ثلاثية الأبعاد لتخطيط كل خطوة بدقة متناهية. بعد الجراحة التي أجراها الدكتور هطيف بمهارة عالية، شعرت فاطمة براحة فورية من الألم المزمن. وبفضل برنامج إعادة التأهيل المكثف الذي أشرف عليه الدكتور هطيف وفريقه، استعادت فاطمة قدرتها على المشي دون ألم، وصعدت الدرج بكل سهولة. تقول فاطمة: 'لقد وهبني الدكتور هطيف حياة جديدة. لم أكن أتصور أنني سأعود إلى التحرك بحرية هكذا مرة أخرى. خبرته وأمانته لا تقدر بثمن'."
قصة نجاح 2: الأستاذ أحمد (65 عامًا) - العودة إلى الأنشطة المفضلة
"كان الأستاذ أحمد، الأكاديمي المتقاعد، يعشق المشي في الطبيعة وقضاء الوقت مع أحفاده. لكن خشونة الركبة لديه، التي كانت في الدرجة 3 وتتطور بسرعة، جعلت كل خطوة مؤلمة. بعد استشارة الأستاذ الدكتور محمد هطيف، الذي يُعرف بخبرته الطويلة كبروفيسور في جامعة صنعاء، تم التوصل إلى خطة علاج تتضمن محاولة الحقن المتقدمة بالبلازما الغنية بالصفائح الدموية (PRP) في البداية.
قام الدكتور هطيف بإجراء سلسلة من الحقن بتقنية عالية الدقة. بعد فترة، شعر الأستاذ أحمد بتحسن ملحوظ في الألم وتصلب الركبة. ومع برنامج علاج طبيعي متخصص تحت إشراف الدكتور هطيف، استعاد أحمد قوة ركبته. يقول أحمد: 'كنت أخشى الجراحة، لكن الدكتور هطيف اقترح الحل الأنسب لحالتي. بفضل تقنياته المتطورة وخبرته، تمكنت من العودة إلى المشي لمسافات طويلة والاستمتاع بأحفادي مرة أخرى. إنه حقًا أفضل جراح عظام في صنعاء'."
قصة نجاح 3: الشاب يوسف (32 عامًا) - إنقاذ مسيرة رياضية
"تعرض يوسف، لاعب كرة القدم الشاب، لإصابة خطيرة في الركبة أدت إلى تمزق في الغضروف الهلالي وبدايات خشونة خفيفة (الدرجة 2) في ركبته اليسرى. كان قلقًا للغاية بشأن مستقبله الرياضي. استشار الأستاذ الدكتور محمد هطيف، الذي يتميز باستخدامه لأحدث تقنيات تنظير الركبة 4K.
أجرى الدكتور هطيف ليوسف جراحة تنظيرية دقيقة لإصلاح الغضروف الهلالي وتنظيف المفصل من أي أجزاء متضررة. بفضل الرؤية الواضحة التي توفرها تقنية 4K، تمكن الدكتور هطيف من إنجاز الجراحة بأقل تدخل ممكن. بعد الجراحة، خضع يوسف لبرنامج تأهيلي مكثف تحت إشراف الدكتور هطيف. بعد أشهر قليلة، عاد يوسف إلى الملاعب، واستعاد لياقته الكاملة. يعبر يوسف عن امتنانه قائلاً: 'لقد أنقذ الدكتور هطيف مسيرتي الرياضية. خبرته في المناظير لا مثيل لها، ونصائحه كانت حاسمة في تعافيّ'."
تجسد هذه القصص الخبرة العميقة والالتزام الذي يقدمه الأستاذ الدكتور محمد هطيف لمرضاه. إن جمعه بين المعرفة الأكاديمية كبروفيسور، والخبرة العملية لأكثر من 20 عامًا، والحرص على استخدام أحدث التقنيات مثل الجراحة المجهرية والمناظير 4K وجراحات استبدال المفاصل، يجعله الخيار الأمثل لمن يبحث عن أفضل رعاية عظمية في صنعاء واليمن بأكمله، مدعومًا دائمًا بالنزاهة والأمانة الطبية.
الوقاية من خشونة الركبة: نصائح للحفاظ على صحة مفاصلك
على الرغم من أن خشونة الركبة قد تكون جزءًا لا مفر منه من عملية الشيخوخة بالنسبة للبعض، إلا أن هناك العديد من الخطوات الوقائية التي يمكن اتخاذها لتقليل خطر الإصابة بها أو إبطاء تقدمها. يوصي الأستاذ الدكتور محمد هطيف باتباع هذه الإرشادات للحفاظ على صحة المفاصل لأطول فترة ممكنة:
- الحفاظ على وزن صحي: يُعد هذا هو الإجراء الوقائي الأكثر أهمية. الوزن الزائد يضع حملاً إضافيًا كبيرًا على مفاصل الركبتين. كل كيلو جرام إضافي يزيد الضغط على الركبة بعدة أضعاف عند المشي أو الجري. الحفاظ على مؤشر كتلة الجسم (BMI) في النطاق الصحي يقلل بشكل كبير من الضغط الميكانيكي على المفصل.
-
ممارسة الرياضة بانتظام وبذكاء:
- تقوية العضلات: ركز على تمارين تقوية عضلات الفخذ (الرباعية والأوتار) وعضلات الأرداف. هذه العضلات تعمل كدعامات طبيعية للركبة، وتوفر الاستقرار والحماية للمفصل.
- تمارين المرونة ونطاق الحركة: تساعد تمارين الإطالة واليوجا على الحفاظ على مرونة المفاصل.
- التمارين منخفضة التأثير: اختر أنشطة مثل السباحة، ركوب الدراجات الثابتة، المشي، أو التمارين المائية. هذه الأنشطة توفر فوائد قلبية وعضلية دون إجهاد المفاصل.
- تجنب الإفراط: تجنب الأنشطة عالية التأثير التي تضع ضغطًا مفرطًا على الركبتين، أو قم بها باعتدال وبعد استشارة.
-
حماية المفاصل من الإصابات:
- ارتداء الأحذية المناسبة: الأحذية الداعمة والمبطنة جيدًا تقلل الصدمات على الركبة.
- استخدام تقنيات رفع صحيحة: عند رفع الأشياء الثقيلة، استخدم ساقيك وليس ظهرك، وحافظ على استقامة ظهرك.
- تجنب وضعيات الركبة السيئة: تجنب الجلوس القرفصاء لفترات طويلة أو ثني الركبة بشكل مفرط.
- ارتداء معدات الحماية: عند ممارسة الرياضات عالية الخطورة، استخدم واقيات الركبة.
-
النظام الغذائي الصحي:
- مضادات الالتهاب الطبيعية: تناول الأطعمة الغنية بمضادات الأكسدة ومضادات الالتهاب، مثل الفواكه والخضروات الملونة، الأسماك الدهنية (أوميغا 3)، المكسرات، وزيت الزيتون.
- الكالسيوم وفيتامين د: للحفاظ على صحة العظام وتقويتها.
- الاستماع إلى جسمك: لا تتجاهل الألم. إذا شعرت بألم في الركبة، خذ قسطًا من الراحة وقم بتقييم النشاط الذي قد يكون سببًا. إذا استمر الألم، استشر الأستاذ الدكتور محمد هطيف لتقييم الحالة.
- إدارة الأمراض المزمنة: إذا كنت تعاني من حالات مثل السكري أو التهاب المفاصل الروماتويدي، فمن المهم إدارتها بفعالية لتقليل تأثيرها على صحة المفاصل.
باتباع هذه النصائح، يمكن للأفراد تقليل خطر الإصابة بخشونة الركبة والحفاظ على مفاصل صحية ونشطة لسنوات عديدة. يؤكد الأستاذ الدكتور محمد هطيف أن الوقاية خير من العلاج، وأن الاستثمار في صحة المفاصل الآن سيؤتي ثماره في المستقبل.
أسئلة شائعة حول خشونة الركبة وعلاجها
يقدم الأستاذ الدكتور محمد هطيف إجابات على بعض الأسئلة الأكثر شيوعًا التي يطرحها المرضى حول خشونة الركبة:
1. ما هو الفرق بين خشونة الركبة والتهاب المفاصل الروماتويدي؟
الإجابة: خشونة الركبة (التهاب المفاصل التنكسي) هي حالة تآكلية تحدث عندما يتلف الغضروف الواقي الذي يغطي نهايات العظام تدريجيًا بمرور الوقت، مما يؤدي إلى احتكاك العظام ببعضها. وهي مرتبطة بالعمر والاستخدام الزائد والإصابات. أما التهاب المفاصل الروماتويدي فهو مرض مناعي ذاتي مزمن يهاجم فيه الجهاز المناعي عن طريق الخطأ بطانة المفاصل، مسبباً التهابًا وألمًا وتلفًا للمفاصل في جميع أنحاء الجسم. الروماتويد عادة ما يؤثر على مفاصل متعددة وفي عمر أصغر، بينما خشونة الركبة غالبًا ما تكون موضعية وتظهر مع التقدم في العمر.
2. هل يمكن علاج خشونة الركبة بشكل كامل؟
الإجابة: في معظم الحالات، لا يمكن عكس تلف الغضروف الناتج عن خشونة الركبة بشكل كامل، خاصة في المراحل المتقدمة. الهدف من العلاج هو تخفيف الألم، تحسين وظيفة المفصل، وإبطاء تقدم المرض. في الحالات الشديدة، يمكن لاستبدال المفصل الكلي أن يقضي على الألم ويعيد الوظيفة بشكل كبير، مما يشعر المريض وكأنه "تعافى" بشكل كامل من الأعراض.
3. متى يجب أن أفكر في الجراحة لخشونة الركبة؟
الإجابة: يوصي الأستاذ الدكتور محمد هطيف بالجراحة عادة عندما تفشل جميع خيارات العلاج التحفظي في تخفيف الألم بشكل كافٍ أو في تحسين نوعية حياة المريض، خاصة في الدرجات المتقدمة من الخشونة (الدرجة 3 و 4). القرارات الجراحية تُتخذ بشكل فردي بعد تقييم شامل لحالة المريض، مستوى الألم، القيود الوظيفية، والعمر، والصحة العامة.
4. هل حقن البلازما الغنية بالصفائح الدموية (PRP) فعالة حقًا؟
الإجابة: أظهرت العديد من الدراسات أن حقن PRP يمكن أن تكون فعالة في تخفيف الألم وتحسين وظيفة الركبة لدى بعض مرضى خشونة الركبة، خاصة في الدرجات الخفيفة والمتوسطة. إنها تستخدم عوامل النمو الطبيعية من دم المريض لتحفيز الشفاء وتقليل الالتهاب. ومع ذلك، تختلف النتائج من شخص لآخر، ولا يزال البحث مستمرًا لتحديد أفضل البروتوكولات وفعاليتها طويلة الأمد. يقوم الأستاذ الدكتور محمد هطيف بتقييم كل حالة لتحديد ما إذا كانت PRP خيارًا مناسبًا.
5. هل يمكنني ممارسة الرياضة بعد جراحة استبدال مفصل الركبة؟
الإجابة: نعم، بعد التعافي الكامل من جراحة استبدال مفصل الركبة الكلي واتباع برنامج إعادة التأهيل، يمكنك العودة إلى معظم الأنشطة الرياضية منخفضة التأثير. ينصح الأستاذ الدكتور محمد هطيف بالأنشطة مثل المشي، السباحة، ركوب الدراجات، الجولف، والرقص. ومع ذلك، يجب تجنب الرياضات عالية التأثير مثل الجري، القفز، ورياضات الاحتكاك التي قد تزيد من تآكل المفصل الاصطنا وتتسبب في ارتخائه.
6. كم من الوقت يستغرق التعافي الكامل بعد استبدال مفصل الركبة الكلي؟
الإجابة: التعافي الأولي الذي يسمح لك بالعودة إلى الأنشطة اليومية الخفيفة يستغرق عادة من 6 إلى 12 أسبوعًا. لكن التعافي الكامل واستعادة أقصى قوة ووظيفة يمكن أن يستغرق من 6 أشهر إلى سنة كاملة أو أكثر. الالتزام ببرنامج العلاج الطبيعي الموصى به من قبل الأستاذ الدكتور محمد هطيف وفريقه أمر بالغ الأهمية لتحقيق أفضل النتائج.
7. هل السمنة تؤثر حقًا على خشونة الركبة؟
الإجابة: نعم، السمنة هي عامل خطر رئيسي لخشونة الركبة وتفاقمها. كل كيلوغرام إضافي من وزن الجسم يضع ضغطًا أكبر على مفاصل الركبتين، مما يسرع من تآكل الغضروف ويزيد من الألم. فقدان الوزن حتى لو كان قليلًا يمكن أن يحدث فرقًا كبيرًا في تخفيف الأعراض وإبطاء تطور المرض.
8. ما هو دور العلاج الطبيعي في علاج خشونة الركبة؟
الإجابة: العلاج الطبيعي يلعب دورًا حيويًا في جميع مراحل خشونة الركبة. في المراحل المبكرة، يساعد على تقوية العضلات المحيطة بالمفصل، وتحسين نطاق الحركة، وتخفيف الألم، مما قد يؤخر الحاجة إلى الجراحة. بعد الجراحة، هو حجر الزاوية في إعادة التأهيل، حيث يساعد المريض على استعادة القوة والمرونة والوظيفة الكاملة للركبة.
9. هل هناك أي مكملات غذائية تساعد في خشونة الركبة؟
الإجابة: بعض المكملات مثل الجلوكوزامين والكوندرويتين يتم تسويقها كعلاجات لخشونة الركبة. أظهرت بعض الدراسات أنها قد تساعد في تخفيف الأعراض لدى بعض المرضى، بينما لم تظهر دراسات أخرى أي فائدة كبيرة. فعاليتها لا تزال موضوع نقاش، وهي لا تعمل على إصلاح الغضروف التالف. يجب استشارة الأستاذ الدكتور محمد هطيف قبل تناول أي مكملات للتأكد من أنها آمنة ومناسبة لحالتك.
10. هل يمكن لخشونة الركبة أن تؤثر على مفاصل أخرى؟
الإجابة: خشونة الركبة نفسها لا تنتشر إلى مفاصل أخرى بشكل مباشر. ومع ذلك، قد يؤدي الألم والقيود في حركة ركبة واحدة إلى تغيير طريقة المشي أو استخدام الجسم، مما قد يضع ضغطًا إضافيًا على الركبة الأخرى، أو الوركين، أو العمود الفقري، وقد يساهم في تطور مشاكل في هذه المفاصل بمرور الوقت. لذلك، من المهم علاج خشونة الركبة مبكرًا لمنع هذه التأثيرات الثانوية.
هذه الأسئلة والأجوبة تعكس التزام الأستاذ الدكتور محمد هطيف بتثقيف مرضاه وتمكينهم لاتخاذ قرارات مستنيرة بشأن صحتهم، مؤكداً على نهجه الشامل والشفاف في الرعاية الطبية.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك