استعادة ثبات الكاحل: دليل شامل لعلاج عدم استقرار الكاحل المزمن وعملية بروسترم مع الدكتور محمد هطيف

الخلاصة الطبية
يُعد عدم استقرار الكاحل المزمن مشكلة شائعة تؤثر على الحركة اليومية نتيجة تكرار التواءات الكاحل. يتضمن علاجه خيارات غير جراحية مثل العلاج الطبيعي المكثف، أو جراحية كعملية بروسترم (Brostrom) أو تعديلاتها، التي تهدف إلى ترميم وتقوية الأربطة الضعيفة لاستعادة ثبات الكاحل ووظيفته الطبيعية وتحسين جودة حياة المريض.
إجابة سريعة (الخلاصة): يُعد عدم استقرار الكاحل المزمن مشكلة شائعة تؤثر على الحركة اليومية نتيجة تكرار التواءات الكاحل. يتضمن علاجه خيارات غير جراحية مثل العلاج الطبيعي المكثف، أو جراحية كعملية بروسترم (Brostrom) أو تعديلاتها، التي تهدف إلى ترميم وتقوية الأربطة الضعيفة لاستعادة ثبات الكاحل ووظيفته الطبيعية وتحسين جودة حياة المريض.
مقدمة: نحو فهم أفضل لعدم استقرار الكاحل المزمن
تُعد إصابات الكاحل من أكثر إصابات الجهاز العضلي الهيكلي شيوعًا، ولا سيما التواء الكاحل الجانبي. قد تبدو هذه الإصابات بسيطة في البداية، لكنها قد تتحول إلى مشكلة مزمنة تؤثر بشكل كبير على جودة حياة المريض، وتعيق قدرته على ممارسة الأنشطة اليومية والرياضية بحرية وثقة. فبينما يتعافى معظم الأشخاص من الالتواء الحاد، تشير الإحصائيات إلى أن ما بين 10% إلى 20% من حالات التواء الكاحل تتطور إلى أعراض مزمنة، أبرزها "عدم استقرار الكاحل المزمن".
يُعاني المصابون بعدم استقرار الكاحل المزمن من شعور متكرر بـ "التواء" الكاحل، أو عدم الثبات عند المشي على الأسطح غير المستوية، أو حتى ألم مستمر وتورم. هذا الشعور المتزايد بعدم الأمان في الكاحل يمكن أن يكون محبطًا ومؤلمًا، وقد يدفع الكثيرين إلى الحد من نشاطهم خوفًا من تكرار الإصابة، مما يؤثر سلبًا على لياقتهم البدنية وصحتهم النفسية.
في هذا الدليل الشامل، سنستعرض بالتفصيل كل ما يتعلق بعدم استقرار الكاحل المزمن: من فهم أساسيات تشريح الكاحل المعقد، إلى الأسباب الكامنة وراء هذه الحالة، مرورًا بالأعراض التي يجب الانتباه إليها، وصولًا إلى خيارات العلاج المتاحة، سواء كانت غير جراحية أو جراحية متقدمة مثل "عملية بروسترم" (Brostrom Procedure) وتعديلاتها. سنلقي الضوء أيضًا على أهمية مرحلة التعافي والعلاج الطبيعي، ونقدم قصص نجاح ملهمة لمرضى استعادوا حياتهم الطبيعية.
نهدف من خلال هذا المحتوى إلى تزويدكم بالمعلومات الموثوقة والمبسطة، وإزالة الغموض حول هذه الحالة، وتقديم الأمل في الشفاء التام. وفي هذا السياق، نؤكد أن خبرة الأستاذ الدكتور محمد هطيف، أحد أبرز جراحي العظام والركبة والكاحل في صنعاء واليمن والمنطقة، تقدم للمرضى أحدث التقنيات وأفضل خطط العلاج المخصصة، مما يضمن أفضل النتائج الممكنة. سواء كنتم تعانون من التواءات متكررة أو تبحثون عن حل نهائي لمعاناتكم، فإن هذا الدليل سيكون رفيقكم في رحلة استعادة ثبات وقوة كاحلكم.
فهم تشريح الكاحل: ركيزة الثبات والحركة
لتقدير تعقيد مشكلة عدم استقرار الكاحل، من الضروري أولاً فهم البنية الأساسية لهذه المفصل الحيوي الذي يحمل وزن الجسم ويسمح لنا بالحركة. الكاحل ليس مجرد عظمين يلتقيان، بل هو شبكة معقدة من العظام والأربطة والأوتار التي تعمل معًا بتناغم لتوفير الثبات والمرونة.
يتكون مفصل الكاحل بشكل أساسي من ثلاثة عظام رئيسية:
*
عظم الظنبوب (Tibia):
هو العظم الأكبر في الساق، ويشكل الجزء الداخلي والعلوي لمفصل الكاحل.
*
عظم الشظية (Fibula):
هو العظم الأصغر في الساق، ويقع بجانب الظنبوب، ويشكل الجزء الخارجي لمفصل الكاحل.
*
عظم الكاحل (Talus):
هو العظم الذي يقع بين الظنبوب والشظية من الأعلى، وعظم العقب (Heel bone) من الأسفل، وهو يسمح بالحركة الرئيسية للكاحل.
الأربطة الجانبية للكاحل: حراس الثبات
إن الثبات الرئيسي لمفصل الكاحل يأتي من الأربطة، وهي أنسجة قوية ومرنة تشبه "الأشرطة المطاطية" التي تربط العظام ببعضها البعض، وتمنعها من التحرك بعيدًا عن نطاقها الطبيعي. في سياق عدم استقرار الكاحل المزمن، غالبًا ما تكون المشكلة متعلقة بالأربطة الجانبية (الخارجية) للكاحل. هذه المجموعة من الأربطة تُعرف باسم "المجمع الرباطي الجانبي" وتتكون من ثلاثة أربطة رئيسية:
-
الرباط الشظوي التالوسي الأمامي (Anterior Talofibular Ligament - ATFL):
- يُعد هذا الرباط هو الأكثر عرضة للإصابة في حالات التواء الكاحل.
- ينشأ من الجزء الأمامي السفلي من عظم الشظية ويتصل بالجزء الجانبي من عنق عظم الكاحل.
- وظيفته الأساسية هي الحد من حركة عظم الكاحل إلى الأمام ومنع الالتواء المفرط للقدم إلى الداخل (الانقلاب) عندما يكون الكاحل في وضعية مد المشط (plantarflexion).
- غالبًا ما يكون هذا الرباط غير محدد المعالم بوضوح في الأشخاص الذين يعانون من التواءات مزمنة، وقد يظهر كجزء متوسع من كبسولة المفصل.
-
الرباط العقبي الشظوي (Calcaneofibular Ligament - CFL):
- ينشأ هذا الرباط من الطرف السفلي لعظم الشظية ويتصل بالجدار الجانبي لعظم العقب (الكعب).
- يبلغ قطره عادةً من 4 إلى 6 ملم وطوله حوالي 13 ملم.
- وظيفته هي مقاومة حركة انقلاب القدم إلى الداخل (inversion) عندما يكون الكاحل في الوضع المحايد (أي القدم مستوية).
- يعمل هذا الرباط بشكل وثيق مع الرباط الشظوي التالوسي الأمامي لتوفير الثبات الجانبي.
-
الرباط الشظوي التالوسي الخلفي (Posterior Talofibular Ligament - PTFL):
- يُعد هذا الرباط هو الأقوى والأقل إصابة بين الأربطة الجانبية.
- يقع في الجزء الخلفي من مفصل الكاحل ويساعد في منع حركة عظم الكاحل إلى الخلف.
- إصابته نادرة وتحدث عادةً في الالتواءات الشديدة جدًا.
دور الأوتار العضلية في ثبات الكاحل
بالإضافة إلى الأربطة، تلعب الأوتار العضلية دورًا حيويًا في توفير ثبات "ديناميكي" للكاحل. تُعد "الأوتار الشظوية" (Peroneal tendons) مثالًا رئيسيًا على ذلك. تمر هذه الأوتار خلف الكاحل وتتصل بعظام القدم، وتساعد في تحريك القدم إلى الخارج (eversion)، مما يعاكس حركة الانقلاب التي تسبب التواء الكاحل. عندما تعمل هذه الأوتار بكفاءة، فإنها توفر طبقة إضافية من الحماية ضد الإصابات.
لماذا الكاحل عرضة للالتواء؟
من المثير للاهتمام أن الجزء الأمامي من عظم الكاحل (Talus) أوسع من الجزء الخلفي. هذا التصميم التشريحي يجعل الكاحل أكثر عرضة لإصابات الالتواء (inversion injuries) عندما يكون في وضعية مد المشط (plantارflexion)، وهو وضع شائع أثناء السقوط أو الهبوط بشكل خاطئ. في هذه الوضعية، تكون الأربطة الجانبية متوترة بشكل أكبر، ويكون المفصل أقل إحكامًا، مما يسهل تعرضها للتمزق.
إن فهم هذه البنية المعقدة يساعدنا على تقدير مدى صعوبة استعادة الثبات بعد إصابة خطيرة في الأربطة، ويوضح لماذا قد تتطلب بعض الحالات تدخلات متخصصة لاستعادة وظيفة الكاحل الطبيعية.
الأسباب والأعراض: كيف يتطور عدم استقرار الكاحل المزمن؟
تُعد التواءات الكاحل الحادة نقطة البداية لمعظم حالات عدم استقرار الكاحل المزمن. عندما يتعرض الكاحل لالتواء عنيف، تتعرض الأربطة الجانبية للتمدد المفرط أو التمزق. ورغم أن العلاج الأولي قد يخفف من الألم والتورم، إلا أن التعافي غير الكامل أو عدم كفاية التأهيل يمكن أن يؤدي إلى ضعف دائم في الأربطة، مما يترك الكاحل عرضة لإصابات متكررة.
الأسباب الرئيسية لعدم استقرار الكاحل المزمن:
- التواء الكاحل المتكرر أو غير المعالج بشكل صحيح: هذا هو السبب الأكثر شيوعًا. عندما لا تُعالج التواءات الكاحل بشكل كامل، أو عندما يُعاد تحميل الكاحل بقوة قبل الشفاء التام للأربطة، فإنها قد لا تستعيد قوتها ومرونتها الأصلية.
- تمزق الأربطة بشكل شديد: التواء الكاحل من الدرجة الثالثة (تمزق كامل لرباط أو أكثر) يزيد بشكل كبير من خطر عدم الاستقرار المزمن إذا لم يتم تأهيل الكاحل بعناية.
- ضعف العضلات المحيطة بالكاحل: إذا كانت العضلات التي تدعم الكاحل (خاصة العضلات الشظوية) ضعيفة، فإنها لا تستطيع تعويض ضعف الأربطة، مما يزيد من خطر الالتواءات المتكررة.
- مشاكل في التوازن والإحساس بالمفصل (Proprioception): بعد الالتواء، قد تتأثر قدرة الدماغ على معرفة وضعية الكاحل في الفراغ، مما يزيد من صعوبة الحفاظ على التوازن ويجعل الكاحل أكثر عرضة للالتواء مرة أخرى.
- التشوهات الهيكلية: في بعض الحالات النادرة، قد تسهم تشوهات القدم أو الكاحل الخلقية في عدم الاستقرار.
- الأشخاص الأكثر عرضة: الرياضيون (خاصة في الرياضات التي تتطلب الجري والقفز والتوقف المفاجئ مثل كرة القدم، كرة السلة، والجمباز)، الأشخاص الذين يمشون على أسطح غير مستوية بشكل متكرر، وذوي التاريخ السابق لالتواءات الكاحل.
درجات التواء الكاحل (لمحة مبسطة):
لفهم أفضل لمدى تأثير الالتواء الأولي، إليك تصنيف مبسط لدرجات التواء الكاحل:
- الدرجة الأولى (خفيف): تمدد بسيط للأربطة، ألم خفيف، تورم طفيف، لا يوجد فقدان كبير للوظيفة.
- الدرجة الثانية (متوسط): تمزق جزئي للأربطة، ألم متوسط إلى شديد، تورم وكدمات، صعوبة في تحميل الوزن.
- الدرجة الثالثة (شديد): تمزق كامل لرباط واحد أو أكثر، ألم شديد، تورم كبير، عدم استقرار واضح، عدم القدرة على المشي.
إن عدم علاج التواءات الدرجة الثانية والثالثة بشكل كافٍ هو العامل الرئيسي في تطور عدم الاستقرار المزمن.
أعراض عدم استقرار الكاحل المزمن:
تختلف الأعراض من شخص لآخر، لكنها غالبًا ما تشمل مجموعة من المشاعر المزعجة التي تتداخل مع الأنشطة اليومية:
- الشعور المتكرر بـ "التواء" الكاحل أو "رخاوته": هذا هو العرض الأكثر شيوعًا. قد يشعر المريض بأن كاحله على وشك الالتواء مرة أخرى، حتى أثناء المشي العادي أو الوقوف.
- الشعور بأن الكاحل "يستسلم" أو "يخونك" (Giving Way): هذا إحساس مفاجئ بأن الكاحل يفقد الدعم، وقد يؤدي إلى السقوط أو الحاجة إلى الإمساك بشيء للثبات.
- ألم مستمر أو متقطع: قد يكون الألم خفيفًا أو متوسطًا، ويزداد سوءًا مع النشاط البدني أو الوقوف لفترات طويلة.
- تورم متكرر: قد يلاحظ المريض تورمًا في الجزء الخارجي من الكاحل، خاصة بعد النشاط أو في نهاية اليوم.
- تصلب المفصل: صعوبة في تحريك الكاحل بكامل مداه الحركي.
- إحساس بعدم الثبات عند المشي على الأسطح غير المستوية: مثل الحصى، الرمل، أو صعود ونزول الدرج.
- صعوبة في ممارسة الرياضة: يصبح من الصعب المشاركة في الأنشطة الرياضية التي تتطلب تغييرًا سريعًا في الاتجاه أو القفز.
الثبات الوظيفي مقابل الثبات الميكانيكي:
يُعد التمييز بين نوعي عدم الاستقرار مهمًا لتحديد خطة العلاج:
- عدم الاستقرار الوظيفي (Functional Instability): يشعر المريض بعدم الثبات أو "التواء" الكاحل، لكن الفحص البدني والأشعة قد لا تُظهر رخاوة واضحة في الأربطة. هذا النوع غالبًا ما يكون مرتبطًا بضعف في العضلات المحيطة أو خلل في الإحساس بالمفصل (Proprioception).
- عدم الاستقرار الميكانيكي (Mechanical Instability): في هذه الحالة، هناك رخاوة واضحة في الأربطة، مما يعني أن المفصل يتحرك إلى ما وراء حدوده الفسيولوجية الطبيعية. يمكن تشخيص ذلك عادةً بالفحص البدني واختبارات معينة للأشعة (مثل الأشعة السينية الإجهادية).
عادةً ما تكون حالات عدم الاستقرار الميكانيكي هي التي تستدعي التدخل الجراحي، بينما يمكن علاج عدم الاستقرار الوظيفي بشكل فعال من خلال العلاج الطبيعي المكثف والتمارين لتقوية العضلات وتحسين التوازن. في كثير من الحالات، يعاني المريض من مزيج من النوعين.
التشخيص: خطوة أساسية نحو العلاج الفعال
لتحديد أفضل خطة علاجية، يعتمد الأستاذ الدكتور محمد هطيف وفريقه على تشخيص دقيق وشامل، يشمل عدة خطوات:
- التاريخ المرضي المفصل: يسأل الطبيب عن طبيعة الإصابة الأولية، وتكرار الالتواءات، والأعراض التي يشعر بها المريض، ومدى تأثيرها على حياته.
- الفحص البدني الدقيق: يقوم الطبيب بفحص الكاحل لتقييم مدى الألم والتورم، وحركة المفصل، وقوة العضلات، وإجراء اختبارات خاصة لتقييم ثبات الأربطة (مثل اختبار الدرج الأمامي Anterior Drawer Test واختبار الإمالة التالوسية Talar Tilt Test).
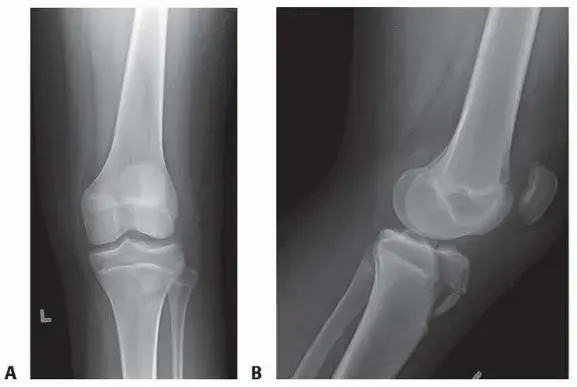
- الأشعة السينية (X-rays): لتحديد ما إذا كانت هناك كسور أو أي مشااسات أخرى في العظام. قد تُجرى أشعة سينية إجهادية (Stress X-rays) لتقييم مدى رخاوة الأربطة تحت تأثير قوى معينة.
- التصوير بالرنين المغناطيسي (MRI): يُعد التصوير بالرنين المغناطيسي أداة ممتازة لتقييم حالة الأربطة والأوتار والغضاريف والأنسجة الرخوة الأخرى بشكل تفصيلي، وتحديد مدى التمزق والضرر.
بناءً على نتائج هذه الفحوصات، يتمكن الأستاذ الدكتور محمد هطيف من تحديد ما إذا كان المريض يعاني من عدم استقرار وظيفي أو ميكانيكي، ووضع خطة علاجية مخصصة.
خيارات العلاج: من التحفظي إلى الجراحي المتقدم
تتطلب معالجة عدم استقرار الكاحل المزمن نهجًا متعدد الأوجه، يبدأ غالبًا بالخيارات التحفظية (غير الجراحية). إذا لم تحقق هذه الخيارات النتائج المرجوة، أو في حالات عدم الاستقرار الميكانيكي الشديد، فقد يصبح التدخل الجراحي هو الحل الأمثل لاستعادة ثبات الكاحل.
أولاً: العلاج غير الجراحي (التحفظي)
يُعد العلاج غير الجراحي هو الخط الأول لمعالجة معظم حالات عدم استقرار الكاحل، خاصة تلك التي تكون وظيفية في طبيعتها. الهدف هو تقوية الكاحل وتحسين وظيفته دون الحاجة إلى الجراحة.
-
الراحة والحماية (Rest and Protection):
- تقليل الأنشطة التي تزيد من الألم أو تسبب الالتواء.
- استخدام دعامة أو رباط ضاغط لتوفير الدعم وتقليل التورم.
-
العلاج الطبيعي والتأهيل (Physical Therapy and Rehabilitation): يُعد العلاج الطبيعي حجر الزاوية في العلاج غير الجراحي، ويجب أن يكون برنامجًا مكثفًا ومخصصًا يشرف عليه أخصائي علاج طبيعي ذو خبرة.
- تمارين تقوية العضلات: التركيز على تقوية العضلات الشظوية والعضلات الأخرى المحيطة بالكاحل لزيادة الدعم الديناميكي للمفصل.
- تمارين مدى الحركة: استعادة النطاق الكامل للحركة في الكاحل بلطف.
- تمارين التوازن والإحساس بالمفصل (Proprioception): استخدام لوحات التوازن، والوقوف على ساق واحدة، وتمارين أخرى لتحسين قدرة الدماغ على استشعار وضعية الكاحل في الفراغ، مما يقلل من خطر الالتواءات المستقبلية.
- تمارين الرشاقة والتنسيق: خاصة للرياضيين، للعودة التدريجية إلى الأنشطة الرياضية بأمان.
-
الأدوية (Medications):
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين أو النابروكسين لتخفيف الألم والتورم.
- مسكنات الألم الموضعية: كريمات أو مراهم يمكن وضعها مباشرة على المنطقة المصابة.
-
الحقن (Injections):
- في بعض الحالات، قد يوصي الطبيب بحقن البلازما الغنية بالصفائح الدموية (PRP) أو الستيرويدات، لتقليل الالتهاب وتسهيل الشفاء، على الرغم من أن فعاليتها في استقرار الأربطة المزمن لا تزال قيد البحث.
-
تغيير نمط الحياة والأحذية:
- ارتداء أحذية داعمة ومناسبة.
- تجنب الأنشطة عالية التأثير مؤقتًا.
- استخدام أشرطة الكاحل الرياضية (Taping) أو دعامات الكاحل (Bracing) أثناء ممارسة الأنشطة الرياضية.
متى يكون العلاج غير الجراحي غير كافٍ؟
إذا استمرت الأعراض (الشعور بعدم الثبات، الألم، الالتواءات المتكررة) بعد 3-6 أشهر من العلاج الطبيعي المكثف والملتزم، أو إذا أظهرت الفحوصات وجود عدم استقرار ميكانيكي واضح، فقد يشير ذلك إلى ضرورة التدخل الجراحي.
ثانياً: العلاج الجراحي: استعادة الثبات الدائم
عندما تفشل الخيارات غير الجراحية، أو في الحالات التي يكون فيها التلف الرباطي شديدًا، يصبح التدخل الجراحي هو الحل الأكثر فعالية. تهدف الجراحة إلى إصلاح أو إعادة بناء الأربطة التالفة لاستعادة الثبات الدائم للكاحل. تُعد "عملية بروسترم" (Brostrom Procedure) وتعديلاتها من أكثر التقنيات الجراحية شيوعًا ونجاحًا في علاج عدم استقرار الكاحل المزمن.
عملية بروسترم (Modified Brostrom Procedure):
تُعد عملية بروسترم المعدلة (Modified Brostrom Procedure) هي المعيار الذهبي لإصلاح الأربطة الجانبية للكاحل. تُركز هذه العملية بشكل أساسي على إصلاح وتقوية الأربطة الطبيعية الموجودة لدى المريض، ولا سيما الرباط الشظوي التالوسي الأمامي (ATFL) والرباط العقبي الشظوي (CFL) إذا كانا متهتكين.
كيف تتم العملية؟
1.
الوصول إلى الأربطة:
يقوم الجراح بعمل شق صغير على الجانب الخارجي من الكاحل للوصول إلى الأربطة المتضررة.
2.
إصلاح وشد الأربطة:
يتم تحديد الأربطة المتمزقة أو المترهلة (خاصة الـ ATFL). يقوم الجراح بخياطة الأربطة على بعضها البعض لتقصيرها وشدها، وبالتالي استعادة قوتها ووظيفتها في تثبيت المفصل.
3.
تعزيز الكبسولة المفصلية:
غالبًا ما يتم استخدام جزء من كبسولة المفصل (الغشاء المحيط بالمفصل) أو طبقة من النسيج المحيط بالأربطة (مثل نسيج retinaculum) لتعزيز الإصلاح، وخياطته فوق الأربطة التي تم إصلاحها لإضافة طبقة إضافية من الدعم والقوة. هذه الخطوة هي التي تُعرف بالتعديل (Modified) لعملية بروسترم الأصلية، وتزيد من متانة الإصلاح.
4.
تثبيت الأربطة في العظم:
تُستخدم غرز خاصة أو غرز مثبتة في العظم (bone anchors) لتثبيت الأربطة المشدودة بقوة في عظم الشظية.
مزايا عملية بروسترم:
* تستخدم الأنسجة الطبيعية للمريض، مما يقلل من خطر رفض الجسم.
* معدلات نجاح عالية في استعادة ثبات الكاحل.
* فترة تعافٍ يمكن التنبؤ بها نسبيًا.
عملية بروسترم-إيفانز (Brostrom-Evans Procedure):
في بعض الحالات التي يكون فيها تلف الأربطة شديدًا جدًا، أو عندما تكون جودة الأنسجة المتبقية غير كافية لإجراء إصلاح بسيط، قد يوصي الأستاذ الدكتور محمد هطيف بإجراء تعديل أكثر تقدمًا يُعرف باسم "عملية بروسترم-إيفانز" (Brostrom-Evans Procedure) أو عمليات "إعادة البناء" (Reconstruction).
كيف تتم العملية؟
تتشابه هذه العملية مع عملية بروسترم المعدلة في الخطوات الأولية، ولكنها تضيف خطوة أساسية لتعزيز الثبات باستخدام وتر آخر من جسم المريض (عادةً ما يتم أخذ جزء من وتر قريب، مثل الوتر الشظوي القصير Peroneus Brevis tendon).
- إصلاح وشد الأربطة: كما في عملية بروسترم، يتم إصلاح الأربطة الطبيعية المتهتكة وشدها.
- استخدام طُعم وتري (Tendon Graft): يتم أخذ جزء صغير من وتر مجاور (مثل جزء من الوتر الشظوي القصير) وتمريره عبر نفق محفور في عظم الشظية وعظم الكاحل، ثم يتم تثبيته ليعمل كـ "رباط جديد" يعوض ضعف أو غياب الأربطة الأصلية.
- تعزيز الكبسولة المفصلية: أيضًا يتم تعزيز الإصلاح باستخدام الكبسولة المفصلية أو الأنسجة المحيطة.
مزايا عملية بروسترم-إيفانز (أو إعادة البناء):
* توفر ثباتًا إضافيًا وقوة أكبر للكاحل، وهي مثالية للحالات الشديدة أو للمرضى الرياضيين ذوي المتطلبات العالية.
* تُعد حلاً فعالاً عندما تكون الأربطة الأصلية تالفة جدًا بحيث لا يمكن إصلاحها.
الجدول 1: مقارنة بين أنواع التواء الكاحل وخطورة عدم الاستقرار المزمن
| نوع الالتواء (الدرجة) | وصف الإصابة | الأعراض الشائعة | خطر عدم الاستقرار المزمن | العلاج الأولي الموصى به |
|---|---|---|---|---|
| الدرجة الأولى | تمدد بسيط في الأربطة، تمزقات مجهرية. | ألم خفيف، تورم طفيف، لا تأثير كبير على المشي. | منخفض | راحة، ثلج، ضغط، رفع، علاج طبيعي خفيف. |
| الدرجة الثانية | تمزق جزئي للأربطة. | ألم متوسط إلى شديد، تورم، كدمات، صعوبة في تحميل الوزن. | متوسط | راحة، ثلج، ضغط، رفع، علاج طبيعي مكثف، دعامة. |
| الدرجة الثالثة | تمزق كامل لرباط واحد أو أكثر. | ألم شديد، تورم كبير، كدمات، عدم استقرار واضح، عدم القدرة على المشي. | مرتفع | دعامة صلبة، علاج طبيعي مكثف وطويل، قد يتطلب جراحة. |
| عدم استقرار مزمن | رخاوة دائمة في الأربطة بعد التواءات متكررة أو سيئة العلاج. | شعور متكرر بـ "التواء" الكاحل، ألم مزمن، تورم، ضعف في الثبات. | عالٍ جدًا | علاج طبيعي مكثف، إذا فشل فجراحة (بروسترم). |
ما الذي تتوقعه قبل الجراحة؟
- التقييم الشامل: سيقوم الأستاذ الدكتور محمد هطيف بإجراء فحص شامل، ومراجعة الأشعة، ومناقشة حالتك الصحية العامة.
- تعليمات ما قبل الجراحة: سيتم تزويدك بتعليمات حول الصيام، والأدوية التي يجب إيقافها، وما إلى ذلك.
- التخدير:
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك