فهم وعلاج التشوهات الدورانية في العظام: خبرة الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
التشوهات الدورانية هي انحرافات غير طبيعية في دوران العظام، خاصة في الأطراف السفلية، مسببة آلاماً وصعوبات في المشي. يعتمد علاجها على التشخيص الدقيق والجراحة التصحيحية المتقدمة، وهي متوفرة تحت إشراف الأستاذ الدكتور محمد هطيف في صنعاء.
الخلاصة الطبية السريعة: التشوهات الدورانية هي انحرافات غير طبيعية في دوران العظام، خاصة في الأطراف السفلية، مسببة آلاماً وصعوبات في المشي. يعتمد علاجها على التشخيص الدقيق والجراحة التصحيحية المتقدمة، وهي متوفرة تحت إشراف الأستاذ الدكتور محمد هطيف في صنعاء.
مقدمة إلى التشوهات الدورانية في العظام
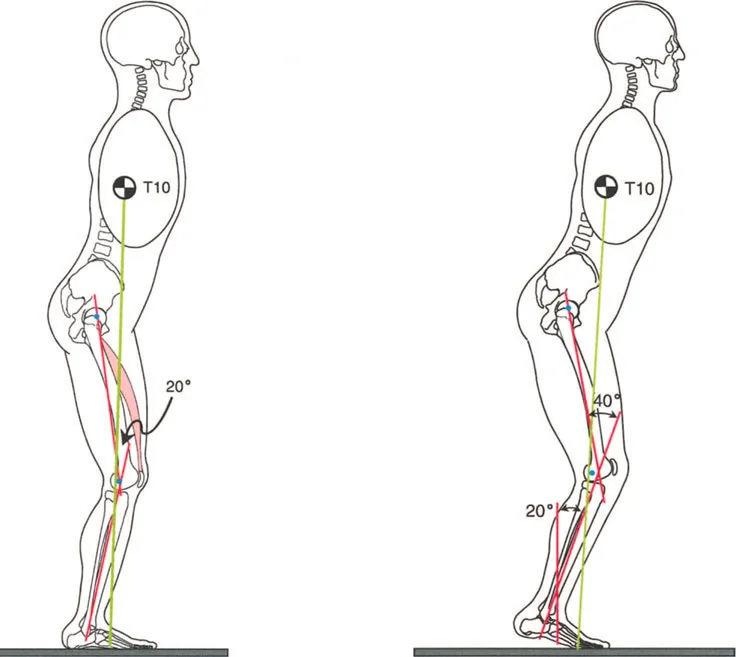
في عالم جراحة العظام المعقد، يمثل فهم وتصحيح التشوهات التي تؤثر على الأطراف السفلية تحديًا كبيرًا يتطلب خبرة ومهارة فائقة. بينما يمكن رؤية التشوهات في المستويين الأمامي والخلفي (مثل تقوس الساق للداخل أو الخارج) بسهولة في الأشعة السينية التقليدية، فإن التشوهات في المحور العرضي – المعروفة باسم التشوهات الدورانية أو "الالتواءات العظمية" – تتطلب وعيًا ثلاثي الأبعاد عميقًا ودقة متناهية في التشخيص والعلاج.
التشوه الدوراني هو في الأساس انحراف غير طبيعي في زاوية دوران جزء من العظم حول محوره الطولي. هذا الخلل في المحاذاة الدورية يغير بشكل جذري التوجه الطبيعي للمستويات المرجعية الأساسية في الطرف السفلي: الورك، الركبة، والكاحل. عندما تفقد هذه المستويات تزامنها، تكون العواقب البيوميكانيكية وخيمة، مما يؤدي إلى:
* تغيرات في نمط المشي (العرج).
* خلع جزئي تعويضي في المفاصل.
* تآكل متسارع في غضاريف المفاصل.
* متلازمات آلام الرضفة الفخذية المنهكة.
بالنسبة للمرضى، يمكن أن تؤثر هذه التشوهات بشكل كبير على جودة الحياة، وتحد من القدرة على ممارسة الأنشطة اليومية والرياضية، وتسبب آلامًا مزمنة. إن فهم كيفية تشخيص هذه التشوهات سريريًا، وقياسها بدقة باستخدام التصوير المتقدم، وتصحيحها جراحيًا باتباع المبادئ الرائدة التي وضعها الدكتور درور بالي، هو أمر بالغ الأهمية لضمان أفضل النتائج للمرضى.
في هذا الدليل الشامل، سنستكشف بيولوجيا التشوهات الدورانية، وأساليب تقييمها السريري، وتقنيات التصوير المتقدمة، وصولاً إلى أحدث خيارات العلاج الجراحي. ستجد هنا معلومات قيمة حول كيفية التعامل مع هذه الحالات المعقدة، مع التركيز على الخبرة المتميزة للأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، والذي يعد مرجعًا رائدًا في هذا المجال في صنعاء واليمن.

التشريح البيوميكانيكي للطرف السفلي
لفهم التشوهات الدورانية، يجب أولاً استيعاب التشريح الطبيعي وكيفية عمله. الطرف السفلي (الساق والقدم) مصمم للسماح بحركة معقدة وفعالة، ويعتمد ذلك على محاذاة دقيقة للعظام والمفاصل.
المحاور التشريحية والميكانيكية للعظام
يُعد فهم العلاقة بين المحور التشريحي والمحور الميكانيكي للعظم أمرًا بالغ الأهمية عند التخطيط لتصحيح دوراني:
* المحور التشريحي: هو الخط الذي يمر بمنتصف جسم العظم (الديابزيس).
* المحور الميكانيكي: هو الخط الذي يربط مركز المفصل القريب (مثل مفصل الورك) بمركز المفصل البعيد (مثل مفصل الكاحل). هذا المحور يمثل اتجاه انتقال القوى عبر الطرف السفلي.
إن سلوك العظم أثناء جراحة تصحيح الدوران (قطع العظم وتدويره) يعتمد كليًا على ما إذا كان هذان المحوران متوازيين أم متباعدين.
عظم الساق (الظنبوب): بيئة بيوميكانيكية متسامحة
في عظم الساق (الظنبوب)، يكون المحور الميكانيكي والمحور التشريحي متطابقين تقريبًا أو متوازيين تمامًا في المستوى الأمامي. ولأن المحور الميكانيكي للطرف السفلي يمر مباشرة عبر مركز جسم عظم الساق، فإن إجراء عملية قطع عظم دورانية حول المحور التشريحي لعظم الساق لا يؤدي إلى إزاحة المحور الميكانيكي.
لذلك، فإن عمليات قطع العظم الدورانية حول المحور التشريحي أو الميكانيكي لعظم الساق لا تُحدث أي انحراف في المحور الميكانيكي (MAD) في المستوى الأمامي. يبقى محور الدوران موازيًا للمحور الميكانيكي للطرف السفلي، مما يجعل عمليات تصحيح دوران الساق في منطقة الجسم العظمي "متسامحة" بيوميكانيكيًا.
عظم الفخذ: منطقة الخطر في تصحيح الدوران
يمثل عظم الفخذ تحديًا بيوميكانيكيًا مختلفًا تمامًا. على عكس عظم الساق، فإن المحور التشريحي لعظم الفخذ ليس موازيًا للمحور الميكانيكي للطرف السفلي، ولا يمر عبر مركز رأس الفخذ. توجد زاوية طبيعية (عادة 7 درجات) بين المحورين التشريحي والميكانيكي لعظم الفخذ.
هذا التباعد يفرض قواعد صارمة لعمليات قطع عظم الفخذ:
1. الدوران حول المحور التشريحي: إذا أجرى الجراح عملية قطع عظم دورانية عبر جسم عظم الفخذ وقام بتدوير العظم حول محوره التشريحي، فإنه سيُحدث عن غير قصد انحرافًا عميقًا في المحور الميكانيكي (MAD). عندما يدور الجزء البعيد من عظم الفخذ للداخل أو الخارج حول المحور التشريحي، يعمل مركز رأس الفخذ كذراع، متأرجحًا إما نحو الداخل أو الخارج في المستوى الأمامي بالنسبة للمحور التشريحي. هذا يخلق انحرافًا ميكانيكيًا مكتسبًا (تقوس للداخل أو الخارج).
2. الدوران حول المحور الميكانيكي (الجزء القريب): لتجنب انحراف المحور الميكانيكي، قد يحاول البعض تدوير عظم الفخذ حول محوره الميكانيكي. ومع ذلك، في الجزء القريب من عظم الفخذ، يكون المحور الميكانيكي بعيدًا جدًا عن المركز (يمر عبر رأس الفخذ، بعيدًا عن منتصف الجسم العظمي). عملية قطع عظم الفخذ القريبة التي تدور حول المحور الميكانيكي تُحدث إزاحة هائلة وغير مقبولة لأطراف العظم، مما يجعلها غير عملية جراحيًا.
3. الدوران حول المحور الميكانيكي (الجزء البعيد): "النقطة المثالية" لتصحيح دوران الفخذ هي في الجزء البعيد من عظم الفخذ. هنا، تتقاطع خطوط المحاور الميكانيكية والتشريحية، ويكون المقطع العرضي للعظم في منطقة الميتافيسيس (نهاية العظم القريبة من المفصل) في أوسع حالاته. الدوران حول المحور الميكانيكي في الجزء البعيد من عظم الفخذ عملي للغاية، ويوفر تلامسًا ممتازًا للعظم للالتئام، ولا يُحدث انحرافًا في المحور الميكانيكي.
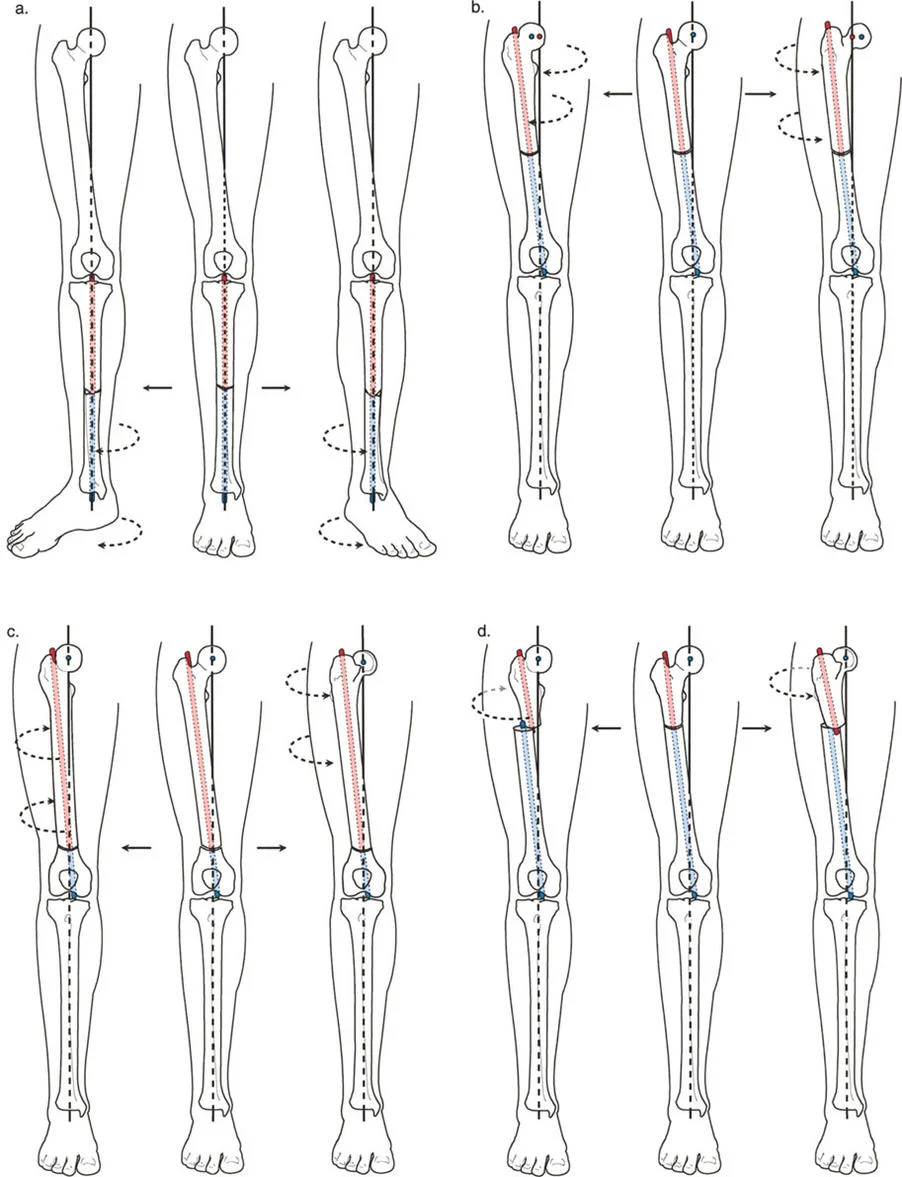
شكل يوضح كيف تؤثر الجراحة على محاذاة العظام في الساق والفخذ. (أ) في عظم الساق، الدوران لا يغير المحاذاة. (ب) في عظم الفخذ، الدوران الخاطئ قد يسبب انحرافًا. (ج) الدوران الآمن والمناسب في الجزء السفلي من الفخذ. (د) الدوران غير العملي في الجزء العلوي من الفخذ.
الأسباب وعوامل الخطر للتشوهات الدورانية
يمكن أن تكون التشوهات الدورانية نتيجة لعدة عوامل، بعضها خلقي (موجود منذ الولادة) وبعضها مكتسب (يتطور مع مرور الوقت). فهم هذه الأسباب يساعد في تحديد أفضل مسار للعلاج.
الأسباب الخلقية والتنموية
- التشوهات الدورانية الخلقية: في بعض الحالات، يولد الأطفال بتشوهات دورانية في عظامهم. غالبًا ما تكون هذه الحالات خفيفة وتتحسن تلقائيًا مع نمو الطفل. ومع ذلك، قد تكون بعض الحالات شديدة وتتطلب تدخلًا.
- التطور غير الطبيعي للعظام: خلال فترة النمو، قد لا تتطور العظام بشكل صحيح، مما يؤدي إلى التواءات. على سبيل المثال، قد يكون هناك زيادة في دوران عظم الفخذ الداخلي (anteversion) أو دوران عظم الساق الخارجي (tibial external torsion) الذي يتجاوز الحدود الطبيعية.
- متلازمات وراثية: بعض المتلازمات الوراثية النادرة يمكن أن تؤثر على نمو العظام وتسبب تشوهات دورانية.
- الوضع داخل الرحم: يُعتقد أن وضع الجنين داخل الرحم يمكن أن يؤثر على تطور التشوهات الدورانية، خاصة في حالات التوأم أو نقص السائل الأمنيوسي.
الأسباب المكتسبة
- الكسور الملتئمة بشكل خاطئ (Malunion Fractures): هذا هو أحد الأسباب الأكثر شيوعًا للتشوهات الدورانية المكتسبة لدى البالغين. إذا التئم كسر في عظم الساق أو الفخذ مع دوران غير صحيح، فقد يؤدي ذلك إلى تشوه دوراني كبير يؤثر على وظيفة الطرف.
- أمراض العظام الأيضية: حالات مثل الكساح أو لين العظام يمكن أن تؤثر على قوة العظام وتجعلها أكثر عرضة للتشوهات، بما في ذلك التشوهات الدورانية.
- التهاب المفاصل المزمن: على الرغم من أنه ليس سببًا مباشرًا، إلا أن التهاب المفاصل الشديد يمكن أن يؤدي إلى تغيرات في المحاذاة الميكانيكية للمفاصل، مما قد يفاقم أو يظهر تشوهات دورانية.
- الأمراض العصبية العضلية: حالات مثل الشلل الدماغي أو السنسنة المشقوقة يمكن أن تؤثر على توازن العضلات وتطور العظام، مما يؤدي إلى تشوهات دورانية معقدة.
- الرضوح والإصابات: قد تؤدي الإصابات الشديدة إلى تلف في صفائح النمو لدى الأطفال، مما يؤثر على النمو المستقبلي للعظم ويسبب تشوهات دورانية.
عوامل الخطر
- التاريخ العائلي: إذا كان هناك تاريخ عائلي للتشوهات الدورانية، فقد يكون الأفراد أكثر عرضة للإصابة بها.
- الولادة المبكرة أو المنخفضة الوزن: قد يكون الأطفال الذين يولدون مبكرًا أو بوزن منخفض أكثر عرضة لبعض مشكلات النمو العظمي.
- الإصابات السابقة: كما ذكرنا، الكسور التي لا تُعالج بشكل صحيح هي عامل خطر رئيسي.
- بعض الممارسات الرياضية: على الرغم من ندرتها، قد تساهم بعض الأنشطة التي تتطلب حركات دوران متكررة أو غير طبيعية في تفاقم التشوهات الموجودة مسبقًا.
إن التشخيص المبكر وفهم السبب الكامن وراء التشوه الدوراني أمر حيوي لتحديد خطة علاج فعالة، سواء كانت تتضمن المراقبة أو التدخل الجراحي.
الأعراض والعلامات الشائعة للتشوهات الدورانية
يمكن أن تظهر التشوهات الدورانية بمجموعة واسعة من الأعراض، تتراوح من المشكلات الجمالية البسيطة إلى الألم الشديد والإعاقة الوظيفية. غالبًا ما يلاحظ المرضى أو ذووهم هذه الأعراض لأول مرة خلال المشي أو ممارسة الأنشطة اليومية.
المشاكل المرتبطة بالمشي (نمط المشي)
- مشية القدم للداخل (In-toeing): هذه هي العلامة الأكثر شيوعًا للتشوه الدوراني الداخلي في الفخذ أو الساق. يبدو أن القدم تشير إلى الداخل أثناء المشي. قد يلاحظ الآباء أن أطفالهم يتعثرون كثيرًا أو يسقطون بسبب تداخل أقدامهم.
- مشية القدم للخارج (Out-toeing): أقل شيوعًا، ولكنها تحدث عندما تشير القدم إلى الخارج بشكل مفرط أثناء المشي، مما يدل على تشوه دوراني خارجي.
- العرج: قد يظهر العرج نتيجة لمحاولة الجسم التعويض عن الخلل الدوراني، مما يؤثر على توازن الجسم ويجهد المفاصل.
- صعوبة في الجري أو ممارسة الرياضة: قد يجد الأفراد صعوبة في الجري بسرعة أو المشاركة في الأنشطة الرياضية التي تتطلب تغييرًا سريعًا في الاتجاه، بسبب عدم استقرار القدم والساق.
الألم وعدم الراحة
- آلام الركبة (خاصة متلازمة آلام الرضفة الفخذية): بسبب عدم محاذاة الرضفة (الصابونة) مع عظم الفخذ أثناء حركة الركبة، يمكن أن يتطور ألم مزمن حول الركبة، خاصة عند صعود الدرج، أو الجلوس لفترات طويلة، أو ممارسة الرياضة.
- آلام الورك: قد تحدث آلام في الورك نتيجة للتوتر غير الطبيعي على مفصل الورك أو الأنسجة الرخوة المحيطة به، خاصة في حالات الدوران المفرط للفخذ.
- آلام الكاحل والقدم: يمكن أن تؤدي المحاذاة الدورانية غير الصحيحة إلى توزيع غير متساوٍ للضغط على مفاصل الكاحل والقدم، مما يسبب الألم وتآكل الغضاريف.
- آلام الظهر: في بعض الحالات، قد يؤدي التشوه الدوراني في الأطراف السفلية إلى تغيرات تعويضية في العمود الفقري، مما يسبب آلامًا في أسفل الظهر.
مشاكل وظيفية أخرى
- عدم استقرار المفاصل: قد يشعر المريض بعدم استقرار في الركبة أو الورك، مما يزيد من خطر الإصابات مثل خلع الرضفة المتكرر.
- تآكل المفاصل المبكر (التهاب المفاصل): مع مرور الوقت، يمكن أن يؤدي الضغط غير الطبيعي على المفاصل إلى تآكل الغضاريف وتطور التهاب المفاصل التنكسي في سن مبكرة.
- صعوبة في ارتداء الأحذية: قد يجد بعض المرضى صعوبة في العثور على أحذية مناسبة أو يشعرون بعدم الراحة بسبب شكل القدم أو نمط المشي المتغير.
- المظهر الجمالي: في بعض الحالات، قد يكون التشوه واضحًا للعيان ويسبب قلقًا جماليًا للمريض.
متلازمة سوء المحاذاة البائسة (Miserable Malalignment Syndrome)
هذه المتلازمة هي مثال كلاسيكي على كيفية تفاعل التشوهات الدورانية المختلفة. قد يكون لدى المريض دوران داخلي شديد في عظم الفخذ (anteversion) ولكنه يظهر زاوية طبيعية لمسير القدم. يحدث هذا بسبب آليات تعويضية، مثل دوران خارجي مكتسب في عظم الساق أو دوران خارجي تعويضي في مفصل الورك أو مفصل تحت الكاحل. تؤدي هذه التركيبة إلى إجهاد كبير على الركبة ومفصل الرضفة الفخذية، مما يسبب ألمًا شديدًا.
إن ملاحظة هذه الأعراض تستدعي استشارة طبيب عظام متخصص، مثل الأستاذ الدكتور محمد هطيف في صنعاء، لتقييم دقيق وتحديد خطة علاج مناسبة.
التشخيص الدقيق للتشوهات الدورانية
يتطلب التشخيص الفعال للتشوهات الدورانية مزيجًا من الفحص السريري الدقيق وتقنيات التصوير المتقدمة. إن دقة التشخيص هي حجر الزاوية في التخطيط الجراحي الناجح، وهي تخصص يتميز به الأستاذ الدكتور محمد هطيف.
التقييم السريري الشامل (الملف الدوراني)
على الرغم من أن التصوير المتقدم هو المعيار الذهبي للتخطيط الدقيق قبل الجراحة، إلا أن التقييم السريري يظل حجر الزاوية في تشخيص التشوهات الدورانية. يتم إجراء فحص بدني شامل لإنشاء "الملف الدوراني" الكامل للمريض، كما وصفه ستاهيلي وزملاؤه في الأصل. لقد ثبت أن التقييم السريري، عند إجرائه بدقة، يعادل في دقته الأساليب الإشعاعية لأغراض التشخيص الأولي.
تقييم زاوية تقدم القدم
يبدأ التقييم بمراقبة مشية المريض. زاوية تقدم القدم هي الزاوية بين المحور الطولي للقدم والخط المستقيم الذي يمثل اتجاه المشي. تشير القدم التي تتجه للداخل إلى زاوية سالبة (in-toeing)، بينما تشير القدم التي تتجه للخارج إلى زاوية موجبة (out-toeing).
نصيحة سريرية هامة: يمكن أن تكون زاوية تقدم القدم خادعة للغاية. قد يكون لدى المريض دوران داخلي شديد في عظم الفخذ (anteversion) ولكنه يظهر بزاوية تقدم قدم طبيعية. يحدث هذا بسبب آليات تعويضية، مثل دوران خارجي مكتسب في عظم الساق أو دوران خارجي تعويضي في مفصل الورك أو مفصل تحت الكاحل. تُعرف هذه التركيبة كلاسيكيًا باسم "متلازمة سوء المحاذاة البائسة".
تقييم التواء عظم الساق (Tibial Torsion)
يتم تقييم التواء عظم الساق بملاحظة اتجاه المحور الطولي لباطن القدم بالنسبة لوضع الركبة المتجه للأمام (المحور عبر اللقمتين). يتم تحقيق ذلك بشكل أفضل باستخدام ثلاثة أوضاع سريرية مميزة:
- محور الفخذ والقدم (TFA) - وضعية الاستلقاء على البطن: يُوضع المريض مستلقيًا على بطنه مع ثني الركبتين بزاوية 90 درجة والكاحلين في وضع الثني الظهري المحايد. يقوم الفاحص بإسقاط محور القدم بصريًا (خط من منتصف الكعب عبر الإصبع الثاني) على المحور الطولي للفخذ. الزاوية بينهما هي محور الفخذ والقدم (TFA). إذا كانت القدم تشير إلى الخارج بالنسبة للفخذ، تكون الزاوية موجبة (التواء خارجي)؛ إذا كانت تشير إلى الداخل، تكون سالبة (التواء داخلي).
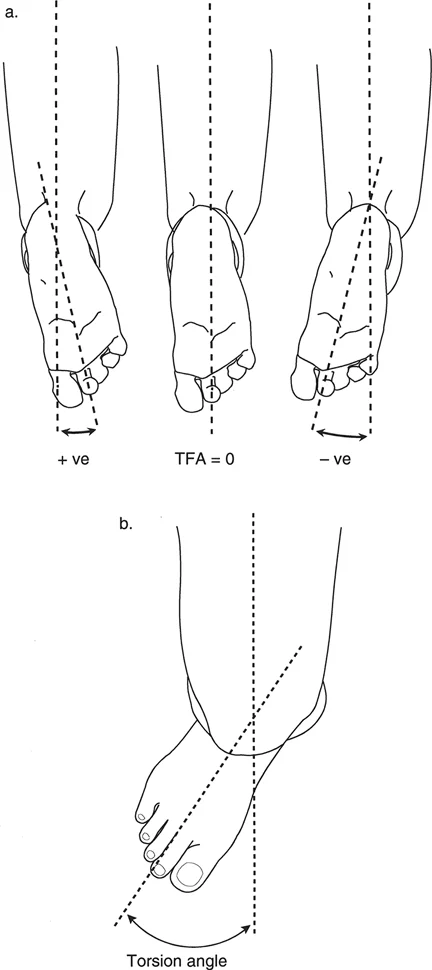
شكل يوضح كيفية قياس التواء عظم الساق في وضعيات مختلفة. (أ) قياس زاوية الفخذ والقدم أثناء الاستلقاء على البطن. (ب) تقييم الدوران أثناء الجلوس.
- وضعية الجلوس: يجلس المريض مع تدلي ساقيه بحرية فوق حافة طاولة الفحص. ينظر الفاحص مباشرة إلى أسفل عظم الساق، بما يتماشى مع محور ثني الركبة. يتم قياس زاوية محور القدم بالنسبة لمحور ثني الركبة.
- وضعية الوقوف: يقف المريض، ويتم توجيه الرضفتين يدويًا لتواجها الأمام تمامًا. يتم قياس زاوية القدم على الأرض بالنسبة للرضفة المتجهة للأمام.
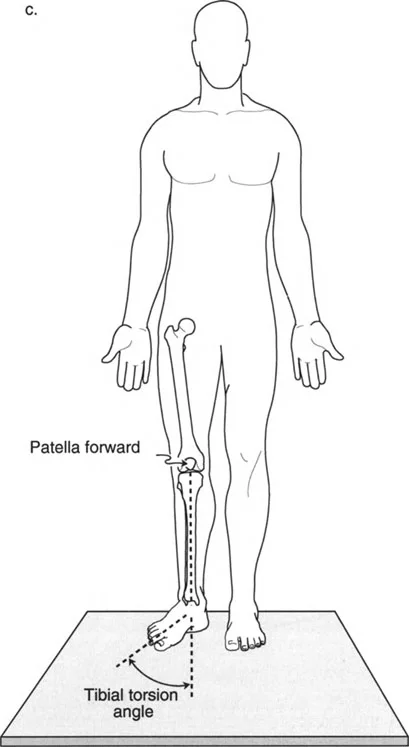
شكل يوضح كيفية قياس التواء عظم الساق في وضعية الوقوف، مع توجيه الرضفة للأمام.
تقييم التواء عظم الفخذ (Femoral Torsion/Version)
يحدد التواء الفخذ (الدوران الأمامي أو الخلفي) الملف الدوراني لمفصل الورك. يتم قياسه سريريًا بدقة أكبر مع المريض في وضعية الاستلقاء على البطن.
عندما يكون عظم الساق طبيعيًا تشريحيًا، يتم تحديد وضع الصفر درجة المرجعي عندما يكون عظم الساق عموديًا تمامًا (عموديًا على الأرض). في هذا الوضع، تشير الرضفة مباشرة نحو طاولة الفحص، وتكون لقمتي الفخذ الخلفيتين أفقيتين تمامًا. ثم يتم تدوير الورك داخليًا وخارجيًا عن طريق ترك الجزء السفلي من الساق يسقط للداخل والخارج. تُقاس درجات الدوران الداخلي والخارجي بالنسبة لوضع الصفر العمودي.
فخ التقوس للداخل/للخارج في تقييم دوران الورك:
خطأ فادح يرتكبه العديد من الجراحين المبتدئين هو الفشل في مراعاة تشوهات المستوى الأمامي (تقوس الساق للداخل أو الخارج) عند تقييم دوران الورك. إذا كان لدى المريض تشوه تقوس للساق للداخل بزاوية 30 درجة، فإن استخدام جسم عظم الساق كمرجع عمودي سيؤدي إلى تقييم خاطئ بشكل كبير لدوران الفخذ.
على سبيل المثال، قد يتم قراءة نطاق دوران الفخذ الحقيقي من 45 درجة داخليًا إلى 45 درجة خارجيًا بشكل خاطئ على أنه 15 درجة داخليًا إلى 75 درجة خارجيًا إذا تم استخدام جسم الساق المتقوس كخط مرجعي. لتجنب ذلك، يجب دائمًا اختيار نقطة الصفر الحقيقية عن طريق جس الرضفة للتأكد من أنها تشير مباشرة إلى الأسفل، والتحقق من أن لقمتي الفخذ مستويتان، بغض النظر عن اتجاه جسم الساق.
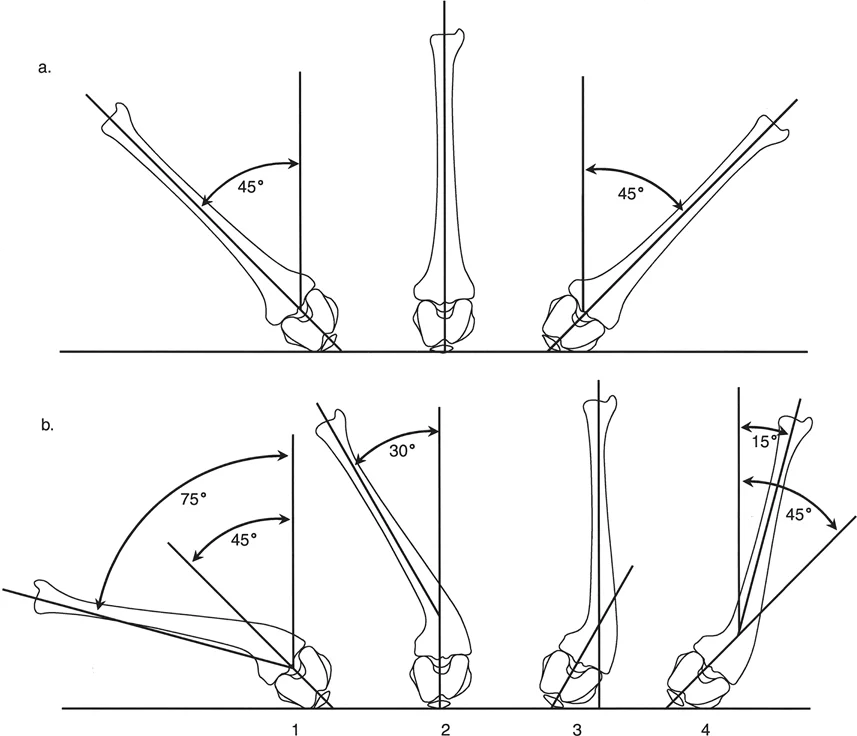
شكل يوضح كيف يمكن أن يؤثر تشوه الساق على قياس دوران الورك، ويؤكد على أهمية تحديد نقطة الصفر الصحيحة.
التقييم الإشعاعي والتصوير المتقدم: المعيار الذهبي
بينما الفحص السريري ممتاز للكشف الأولي، فإن التخطيط الجراحي الدقيق يتطلب قياسًا موضوعيًا للتشوه. الأدلة الإشعاعية للتشوه الدوراني خفية بشكل ملحوظ في الأشعة السينية العادية، وغالبًا ما تظهر فقط كتفاوت في المظهر المتوقع للشظية بالنسبة لعظم الساق، أو تباين في بروز المدور الأصغر.
تحليل المستوى المائل عبر الأشعة السينية العادية
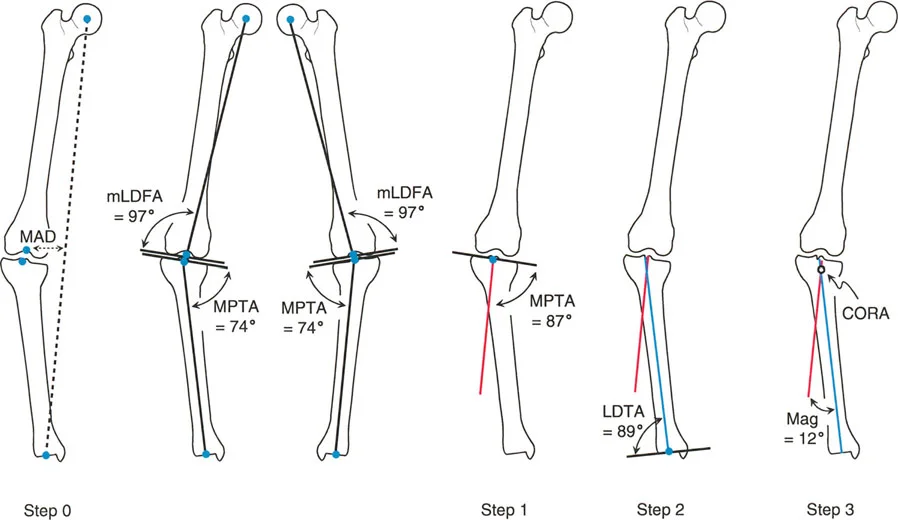
يمكن استخدام الطرق الرياضية لتحديد دوران عنق الفخذ ومحور الساق والشظية باستخدام صورتين إشعاعيتين متعامدتين (أمامية خلفية وجانبية). يُعرف هذا بتحليل المستوى المائل.
يمكن تحويل الزاوية المقاسة بين عنق الفخذ وجسم الفخذ في الأشعة السينية الأمامية الخلفية والجانبية مثلثيًا لتحديد الدوران الأمامي الحقيقي. وبالمثل، يمكن حساب المستوى الذي يحتوي على أطراف الكاحلين الإنسي والوحشي بالنسبة للمستوى الأمامي للركبة.
تقنية حاسمة: من الضروري للغاية الحصول على كل من الأشعة السينية الأمامية الخلفية والجانبية للكاحل والورك متعامدة مع وضعية الرضفة للأمام. إذا تم تدوير الركبة أثناء التصوير بالأشعة السينية، فستكون الحسابات غير صالحة تمامًا.
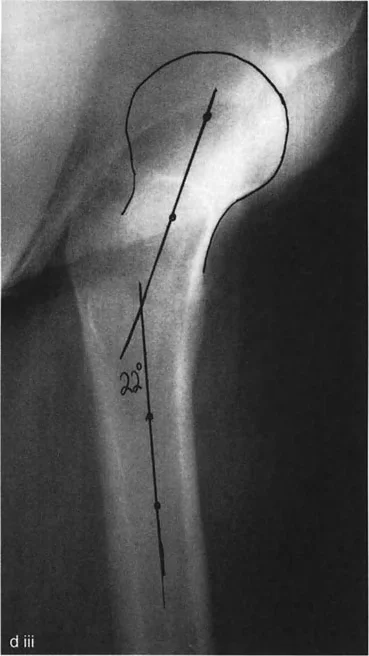
شكل يوضح كيفية قياس دوران عنق الفخذ باستخدام الأشعة السينية، وهو أمر حيوي لتحديد التشوه في الفخذ.
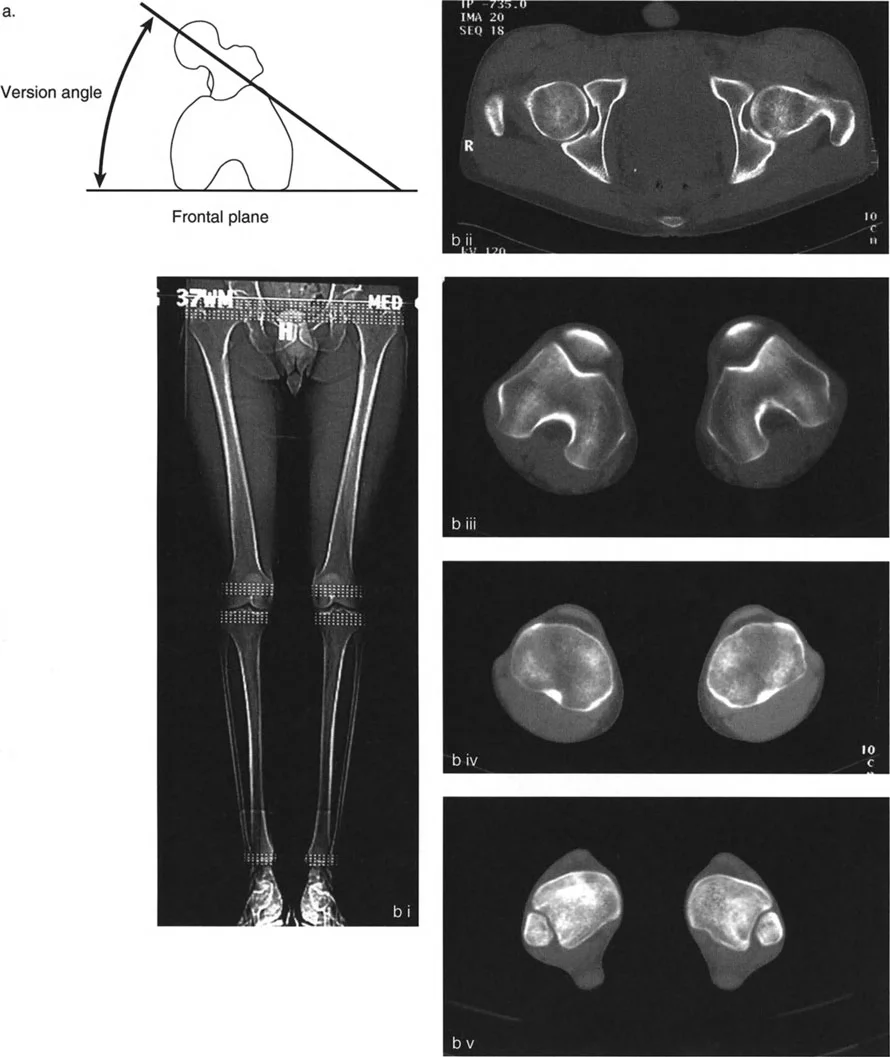
التصوير المقطعي المحوسب (CT): المعيار
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك