دليل شامل حول التشوهات الزاوية الخلقية في الساق والمفصل الكاذب
الخلاصة الطبية
التشوهات الزاوية الخلقية في الساق هي تقوسات غير طبيعية تظهر عند الولادة، وغالبا ما ترتبط بمرض الورم العصبي الليفي. يشمل العلاج استخدام الدعامات الطبية في المراحل المبكرة، والتدخل الجراحي المتقدم مثل تقنية إليزاروف أو الترقيع العظمي لإصلاح المفصل الكاذب وتصحيح استقامة الطرف.
الخلاصة الطبية السريعة: التشوهات الزاوية الخلقية في الساق هي تقوسات غير طبيعية تظهر عند الولادة، وغالبا ما ترتبط بمرض الورم العصبي الليفي. يشمل العلاج استخدام الدعامات الطبية في المراحل المبكرة، والتدخل الجراحي المتقدم مثل تقنية إليزاروف أو الترقيع العظمي لإصلاح المفصل الكاذب وتصحيح استقامة الطرف.
مقدمة عن التشوهات الزاوية الخلقية في الساق
تعتبر التشوهات الزاوية الخلقية في الساق من الحالات الطبية النادرة والمعقدة التي يواجهها أطباء جراحة العظام للأطفال. تظهر هذه التشوهات منذ الولادة، وتتمثل في وجود تقوس غير طبيعي في عظام الساق السفلية. تنقسم هذه التشوهات بشكل رئيسي إلى نوعين أساسيين بناء على اتجاه التقوس، إما أن يكون التقوس متجها نحو الأمام، أو أن يكون متجها نحو الخلف. وفي كلتا الحالتين، لا يقتصر التقوس على الاتجاه الأمامي أو الخلفي فحسب، بل قد يمتد ليكون تقوسا للداخل أو للخارج، وهو ما دفع بعض العلماء في المجال الطبي إلى إطلاق مصطلح القصبة الحدبية الجنفية الخلقية على كلا النوعين من هذه التشوهات.
غالبا ما يرتبط التقوس الأمامي لعظمة القصبة بحالة وراثية تعرف باسم الورم العصبي الليفي، وهي حالة تتطلب تقييما طبيا شاملا ومتابعة دقيقة. إن فهم طبيعة هذه التشوهات يمثل الخطوة الأولى نحو تقديم الرعاية المثلى للطفل المصاب، حيث يواجه الآباء تحديات كبيرة تتطلب دعما طبيا ونفسيا مستمرا.

في بعض الحالات، قد تترافق هذه التشوهات مع اختلافات ملحوظة في طول الساقين، أو انحراف في الأصابع، أو نمو غير طبيعي في عظام الرسغ والمشط، مما يجعل التقييم الشامل للجهاز الهيكلي للطفل أمرا بالغ الأهمية منذ اللحظات الأولى للولادة.
التشريح المبسط لعظام الساق
لفهم طبيعة التشوهات الزاوية الخلقية والمفصل الكاذب، من الضروري التعرف على البنية التشريحية للساق. تتكون الساق السفلية للإنسان من عظمتين رئيسيتين تلعبان دورا حيويا في دعم وزن الجسم وتسهيل الحركة.
العظمة الأولى والأكبر هي عظمة القصبة، وهي العظمة الرئيسية التي تحمل الجزء الأكبر من وزن الجسم وتتصل بمفصل الركبة من الأعلى ومفصل الكاحل من الأسفل. العظمة الثانية هي عظمة الشظية، وهي عظمة أرفع تقع على الجانب الخارجي للساق، وتعمل بشكل أساسي على توفير الثبات لمفصل الكاحل وتعمل كنقطة ارتكاز للعديد من العضلات.
في حالات التشوهات الزاوية الخلقية، قد تتأثر إحدى هاتين العظمتين أو كلتاهما معا. عندما يحدث خلل في تكوين هذه العظام أثناء النمو الجنيني، فإن ذلك يؤدي إلى ضعف في بنية العظم، مما يجعله عرضة للتقوس والكسور التلقائية التي قد لا تلتئم بشكل طبيعي، وهو ما يمهد لظهور ما يعرف بالمفصل الكاذب.
أنواع التشوهات الزاوية الخلقية والمفصل الكاذب
المفصل الكاذب الخلقي هو نوع محدد من عدم التئام العظام يكون موجودا عند الولادة أو في مراحله الأولى. على الرغم من أن السبب الدقيق لهذه الحالة لا يزال غير معروف بالكامل، إلا أن ارتباطها الوثيق بمرض الورم العصبي الليفي يشير إلى وجود خلل جيني يؤثر على نمو الأنسجة العظمية.
المفصل الكاذب في عظمة الشظية
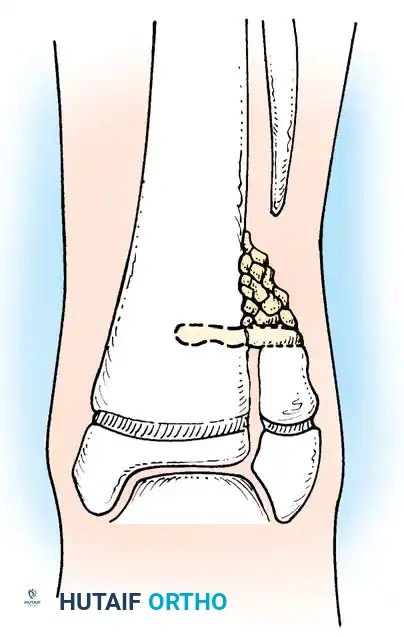
غالبا ما يسبق المفصل الكاذب في عظمة الشظية أو يرافق نفس الحالة في عظمة القصبة في نفس الطرف. تظهر هذه الحالة بدرجات متفاوتة من الشدة، بدءا من تقوس الشظية دون وجود مفصل كاذب فعلي، وصولا إلى مفصل كاذب كامل مع أو بدون تشوه في الكاحل. في بعض الأحيان، قد يتطور هذا التشوه حتى بعد نجاح الترقيع العظمي لعظمة القصبة، مما يؤدي إلى انحراف تدريجي في الكاحل نحو الخارج بسبب انزياح الكعب الخارجي.
المفصل الكاذب في عظمة القصبة
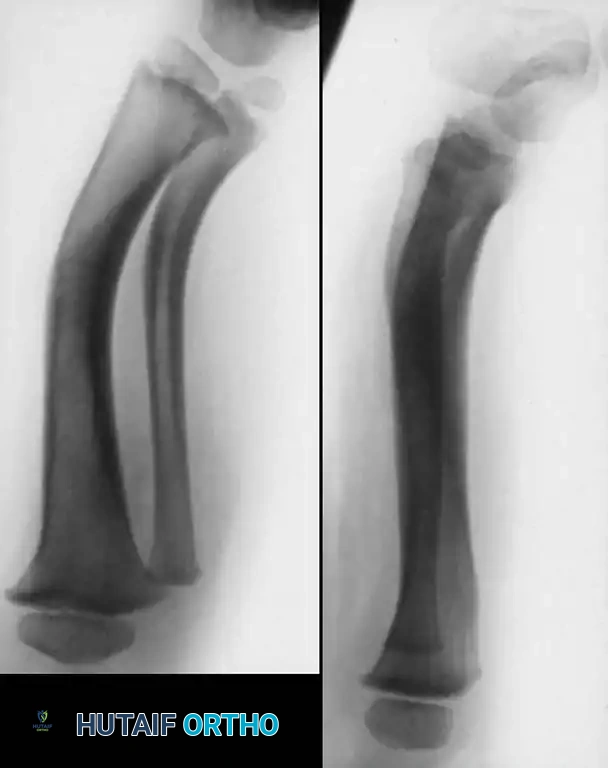
يعتبر المفصل الكاذب الخلقي في عظمة القصبة حالة نادرة جدا، حيث يقدر معدل حدوثها بحوالي حالة واحدة لكل 250 ألف ولادة حية. وقد أظهرت الدراسات الكبرى أن نسبة تتراوح بين 50 إلى 90 بالمائة من هذه الحالات ترتبط بعلامات الورم العصبي الليفي.
قام العالم بويد بتصنيف المفصل الكاذب الخلقي في القصبة إلى ستة أنواع رئيسية لتسهيل التشخيص وتحديد خطة العلاج المناسبة:
- النوع الأول يتميز بوجود تقوس أمامي مع عيب أو نقص في عظمة القصبة يظهر بوضوح عند الولادة.
- النوع الثاني هو النوع الأكثر شيوعا وخطورة، ويتميز بتقوس أمامي مع تضيق يشبه الساعة الرملية في العظمة. غالبا ما يحدث كسر تلقائي قبل سن الثانية، وتكون العظمة متصلبة وقناتها النخاعية مسدودة.
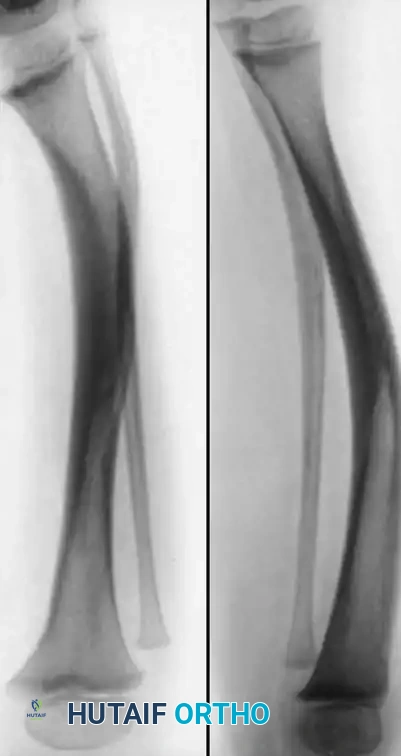
- النوع الثالث يتطور داخل كيس خلقي يقع عادة بالقرب من التقاء الثلث الأوسط والسفلي من القصبة. قد يسبق التقوس الأمامي حدوث الكسر أو يليه، وتكون فرص نجاح العلاج في هذا النوع أفضل نسبيا.
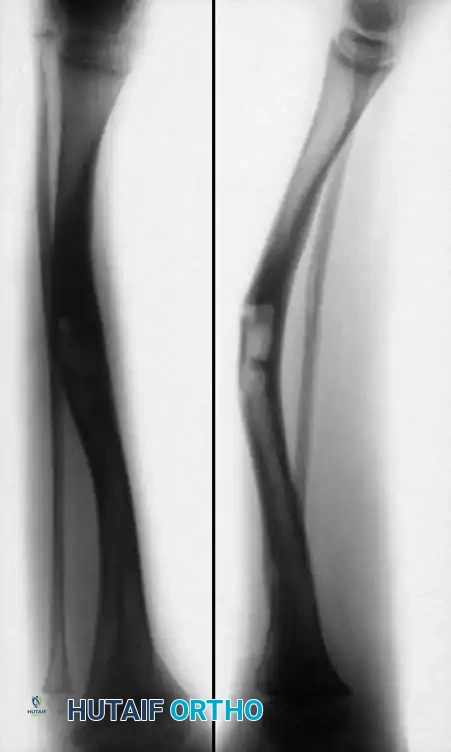
- النوع الرابع ينشأ في جزء متصلب من العظم دون تضيق في القصبة. يحدث كسر إجهادي في قشرة العظم ويمتد تدريجيا، وإذا اكتمل الكسر يفشل في الالتئام ويتحول إلى مفصل كاذب.

- النوع الخامس يحدث مع خلل في تنسج عظمة الشظية، وقد يتطور إلى مفصل كاذب في الشظية أو القصبة أو كليهما.
- النوع السادس نادر للغاية ويحدث نتيجة ورم ليفي عصبي داخل العظم يؤدي إلى تكون المفصل الكاذب.
الأسباب وعوامل الخطر
السبب الأساسي والجذري للتشوهات الزاوية الخلقية والمفصل الكاذب في الساق لا يزال لغزا طبيا قيد البحث، ولكن الأدلة السريرية تشير بقوة إلى العوامل الوراثية والجينية. العامل الأكثر ارتباطا بهذه الحالة هو مرض الورم العصبي الليفي من النوع الأول.
في الأطفال المصابين بهذا المرض، يحدث خلل في نمو وتطور الأنسجة الضامة والعظام. هذا الخلل يؤدي إلى تكوين نسيج ليفي غير طبيعي يحيط بالعظمة المصابة، ويمنع عملية الشفاء الطبيعية وتكوين العظام الجديدة. عندما تتعرض العظمة المقوسة والضعيفة لأي ضغط أو إصابة طفيفة، فإنها تنكسر. وبدلا من أن يقوم الجسم ببناء نسيج عظمي جديد لالتئام الكسر كما هو الحال في العظام السليمة، يتكون نسيج ليفي يمنع الالتئام، مما يخلق ما يشبه المفصل الوهمي أو الكاذب في منتصف عظمة الساق.
تشمل عوامل الخطر الأخرى وجود تاريخ عائلي لأمراض العظام الوراثية، والتعرض لبعض العوامل البيئية أو اضطرابات النمو أثناء فترة الحمل، رغم أن هذه العوامل أقل شيوعا من الارتباط المباشر بالورم العصبي الليفي.
الأعراض والعلامات التحذيرية
تظهر أعراض التشوهات الزاوية الخلقية في الساق عادة في وقت مبكر جدا من حياة الطفل، وغالبا ما يلاحظها الآباء أو أطباء الأطفال عند الولادة أو خلال الأشهر الأولى. من أهم العلامات التحذيرية التي يجب الانتباه إليها:
- تقوس واضح في الساق السفلية للطفل، سواء كان التقوس نحو الأمام أو الخلف.
- اختلاف ملحوظ في طول الساقين، حيث تكون الساق المصابة أقصر من الساق السليمة.
- حدوث كسر في الساق دون مبرر واضح أو بعد تعرض الطفل لإصابة بسيطة جدا لا تسبب كسرا في العادة.
- وجود بقع جلدية بلون القهوة باللبن، وهي من العلامات الكلاسيكية لمرض الورم العصبي الليفي.
- صعوبة في المشي أو تأخر في تطور المهارات الحركية عند الطفل عندما يصل إلى سن المشي.
- تشوه في شكل الكاحل، حيث قد يميل الكاحل نحو الخارج بسبب تأثر عظمة الشظية.
طرق التشخيص الدقيقة
التشخيص المبكر والدقيق هو مفتاح النجاح في إدارة وعلاج التشوهات الزاوية الخلقية في الساق. يعتمد الأطباء على مجموعة من الأدوات التشخيصية لتقييم حالة الطفل بدقة:
يبدأ التشخيص بالفحص السريري الشامل، حيث يقوم طبيب جراحة العظام للأطفال بفحص الساق المصابة ومقارنتها بالساق السليمة، وتقييم مدى التقوس، وقياس طول الساقين، وفحص المفاصل المجاورة مثل الركبة والكاحل. كما يتم فحص جلد الطفل بحثا عن أي علامات تشير إلى وجود الورم العصبي الليفي.
التصوير بالأشعة السينية هو الأداة التشخيصية الأساسية. توفر الأشعة السينية صورا واضحة للعظام، مما يسمح للطبيب بتحديد نوع التقوس، وموقع المفصل الكاذب، ومدى تضيق القناة النخاعية، ووجود أي تكيسات عظمية. تساعد هذه الصور في تصنيف الحالة وفقا لتصنيف بويد وتحديد خطة العلاج.
في بعض الحالات المعقدة، قد يطلب الطبيب إجراء تصوير بالرنين المغناطيسي أو الأشعة المقطعية للحصول على تفاصيل أدق حول الأنسجة الرخوة المحيطة بالعظم والنسيج الليفي الموجود في منطقة المفصل الكاذب. كما قد يتم تحويل الطفل إلى أخصائي أمراض وراثية لإجراء الفحوصات الجينية اللازمة لتأكيد أو استبعاد الإصابة بالورم العصبي الليفي.
الخيارات العلاجية المتاحة
علاج التشوهات الزاوية الخلقية والمفصل الكاذب في الساق يعتبر من أكبر التحديات في جراحة عظام الأطفال. لا يوجد حل سحري واحد يناسب جميع الحالات، بل يعتمد العلاج على عمر الطفل، ونوع التشوه، ووجود كسر من عدمه، ومدى قصر الساق.
العلاج التحفظي والدعامات
في المراحل المبكرة، وقبل حدوث الكسر الفعلي في العظمة المقوسة، قد يكون العلاج التحفظي خيارا فعالا لتأخير الكسر والسماح للطفل بالنمو. أظهرت الدراسات أن استخدام دعامات طبية مخصصة ومستقرة للساق والكاحل والقدم يمكن أن يحمي العظمة الضعيفة من الإجهاد ويؤخر حدوث المفصل الكاذب. الهدف من هذا الإجراء هو إيصال الطفل إلى عمر أكبر قبل اللجوء للتدخل الجراحي، حيث أثبتت الأبحاث أن معدلات نجاح التئام العظام تكون أفضل بكثير في الأطفال الذين تتجاوز أعمارهم ثلاث سنوات مقارنة بالرضع.
التدخلات الجراحية المتقدمة
عندما يحدث الكسر ويتشكل المفصل الكاذب، يصبح التدخل الجراحي أمرا حتميا، حيث أن المفصل الكاذب الخلقي الحقيقي لا يلتئم باستخدام الجبس فقط. تتعدد التقنيات الجراحية، وتهدف جميعها إلى استئصال النسيج الليفي غير الطبيعي، وتثبيت العظمة، وتحفيز الالتئام.
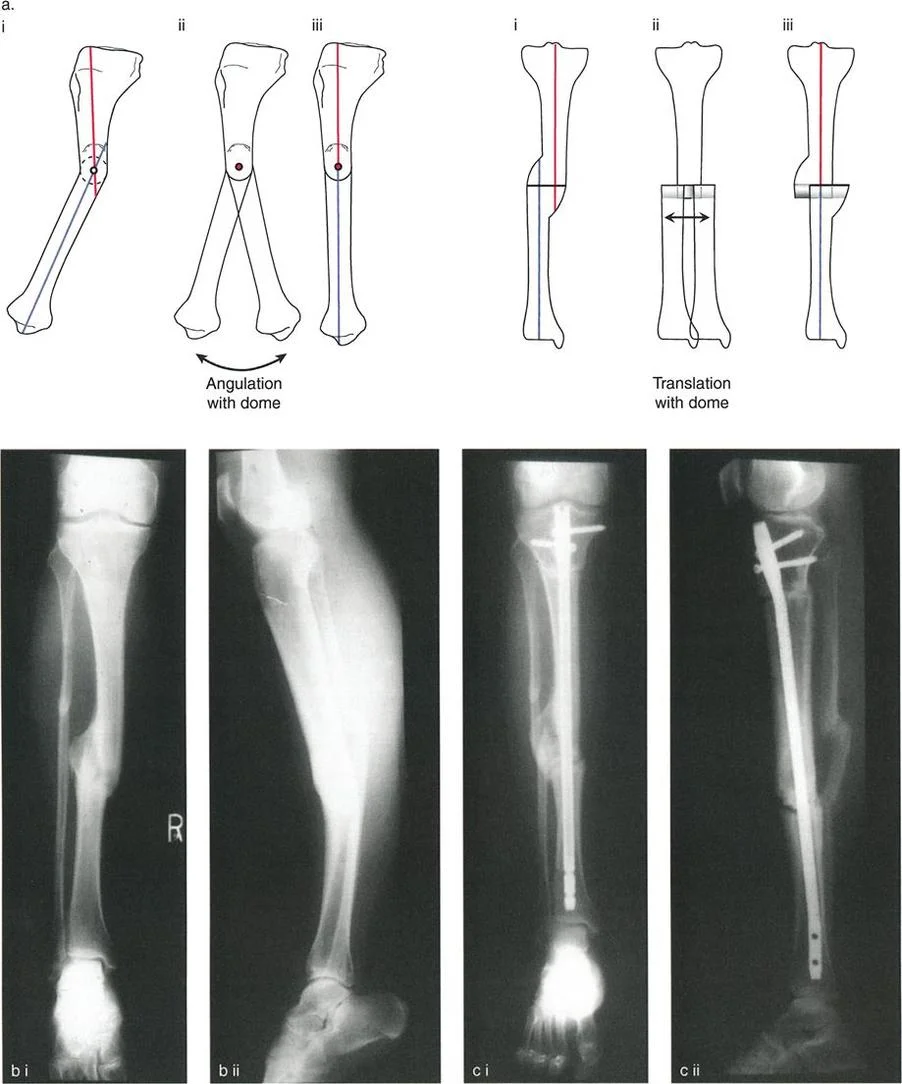
تقنية التثبيت الداخلي والترقيع العظمي تعتبر من الطرق الشائعة. تتضمن هذه التقنية استخدام سيقان معدنية داخل القناة النخاعية للعظم لتوفير الثبات اللازم. من أشهر هذه الأجهزة جهاز ويليامز الذي يسمح بتثبيت العظمة مع السماح بنموها. يتم دمج هذه التقنية مع أخذ طعوم عظمية من حوض الطفل وزرعها في منطقة المفصل الكاذب لتحفيز بناء عظم جديد.
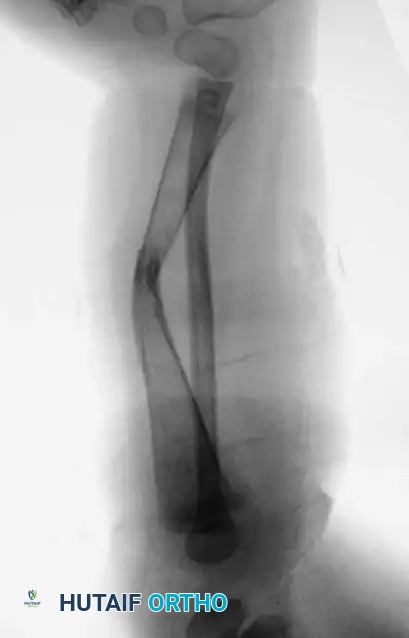

تقنية الترقيع العظمي الدموي الدقيق تمثل طفرة في علاج الحالات المستعصية. تعتمد هذه العملية المعقدة على نقل جزء من عظمة الشظية السليمة من الساق الأخرى أو من متبرع، مع الأوعية الدموية المغذية لها، وزرعها في مكان العيب العظمي باستخدام الجراحة الميكروسكوبية. توفر هذه التقنية نسيجا عظميا حيا قادرا على الالتئام السريع.
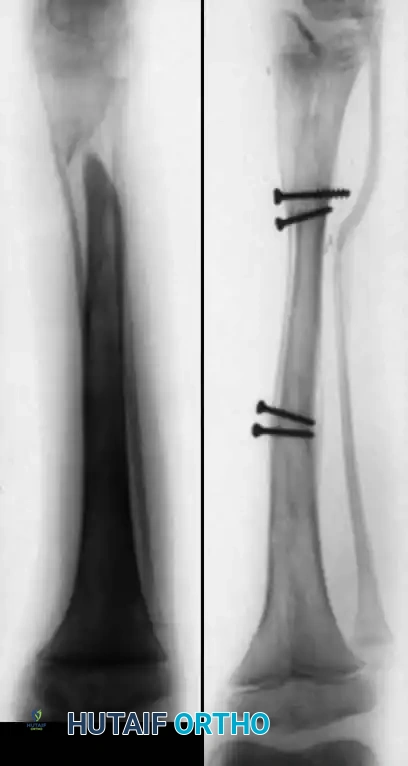
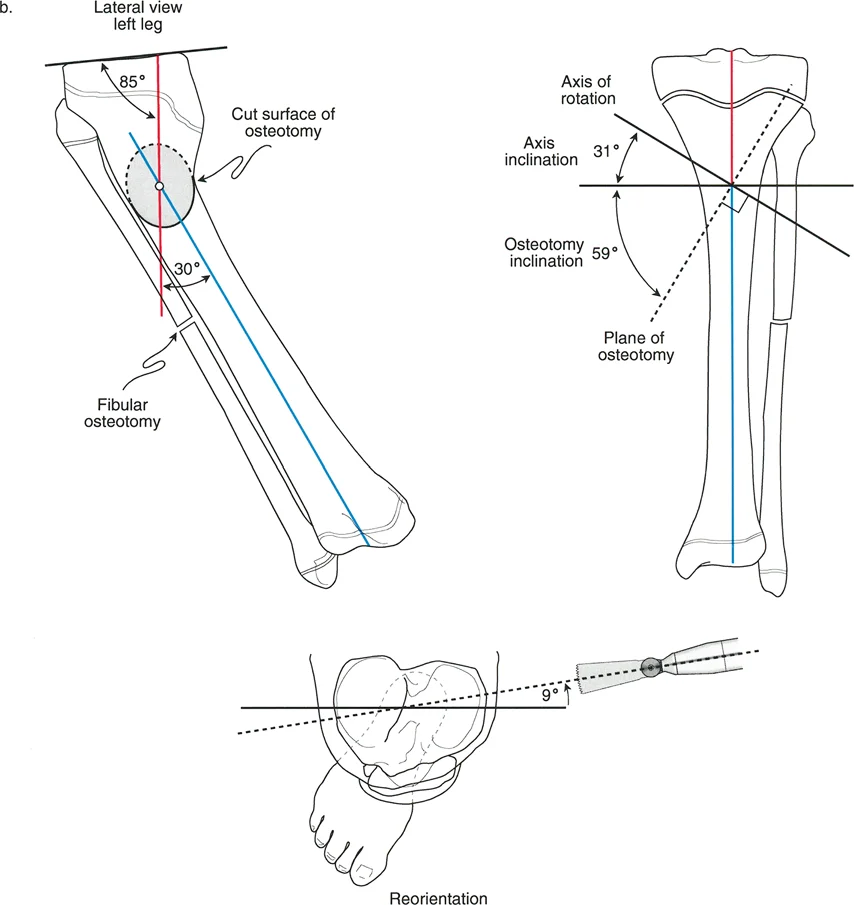
تقنية إليزاروف تعتبر حاليا من أكثر الطرق فعالية ونجاحا. أثبتت الدراسات الكبرى أن استخدام مثبت إليزاروف الحلقي الخارجي يوفر ثباتا ممتازا، ويسمح بالاستئصال الكامل لمنطقة المفصل الكاذب مهما كان حجمها، ويتيح تعويض النقص في طول الساق من خلال تقنية نقل العظام. كما أنه يسمح للطفل بتحميل الوزن على الساق أثناء فترة العلاج، مما يحفز التئام العظام والأنسجة الرخوة.
خيار البتر التعويضي
على الرغم من التقدم الطبي الهائل، تظل هناك حالات مستعصية تفشل فيها جميع المحاولات الجراحية المتكررة في تحقيق التئام العظم. في هذه الحالات، أو عندما يكون قصر الساق كبيرا جدا يتجاوز سبعة سنتيمترات، أو عندما تصبح الساق متيبسة وغير وظيفية، قد يكون قرار البتر المبكر وتركيب طرف صناعي متطور هو الخيار الأفضل لحياة الطفل. يوفر الطرف الصناعي للطفل قدرة ممتازة على المشي واللعب وممارسة حياة طبيعية ونشطة، متجنبا سنوات من العمليات الجراحية المتكررة والإقامات الطويلة في المستشفيات.
المضاعفات المحتملة وكيفية التعامل معها
رحلة علاج التشوهات الزاوية الخلقية والمفصل الكاذب طويلة ومحفوفة بالتحديات، ويجب أن يكون الآباء على دراية بالمضاعفات المحتملة لضمان التعامل السليم معها:
إعادة الكسر هي المضاعفة الأكثر شيوعا وإحباطا. حتى بعد التئام العظم سريريا وإشعاعيا، يظل العظم عرضة للكسر مرة أخرى خلال فترة النمو. للوقاية من ذلك، ينصح الأطباء بعدم إزالة السيقان المعدنية الداخلية حتى يصل الطفل إلى مرحلة النضج الهيكلي واكتمال النمو، مع الاستمرار في ارتداء الدعامات الواقية.
تيبس الكاحل ومفصل القدم الخلفي من المضاعفات الشائعة، خاصة عند استخدام السيقان المعدنية التي تعبر مفصل الكاحل. ومع ذلك، فإن هذا التيبس نادرا ما يعيق الوظيفة الحركية للطفل بشكل كبير، وعادة ما يتحسن مع نمو العظمة وابتعاد طرف السيخ المعدني عن المفصل.
تشوه الكاحل الأروح يحدث نتيجة لعدم التئام عظمة الشظية أو قصرها، مما يؤدي إلى ميلان الكاحل نحو الخارج. يمكن الوقاية من ذلك أو علاجه من خلال إجراءات جراحية مثل تقنية لانجنسكيولد التي تربط بين القصبة والشظية، أو الاستمرار في استخدام الدعامات التقويمية.
قصر الساق المصابة هو نتيجة حتمية في معظم الحالات بسبب طبيعة المرض والاستئصال الجراحي للنسيج المريض. يتم التعامل مع هذا التفاوت في الطول إما باستخدام أحذية طبية مرتفعة، أو من خلال عمليات إطالة العظام المتقدمة، أو عن طريق إبطاء نمو الساق السليمة في الوقت المناسب.
التعافي وإعادة التأهيل
فترة التعافي من جراحات التشوهات الزاوية الخلقية والمفصل الكاذب تتطلب صبرا ومثابرة من الطفل وعائلته. بعد الجراحة، يتم وضع الساق في جبس أو مثبت خارجي لفترة تتراوح بين عدة أشهر إلى أكثر من عام، حسب التقنية المستخدمة وسرعة التئام العظم.
المتابعة الدورية مع الطبيب المعالج وإجراء الأشعة السينية بانتظام أمر بالغ الأهمية لمراقبة تقدم الالتئام. بمجرد أن يظهر العظم علامات الالتئام الكافي، يتم استبدال الجبس بدعامة طبية مخصصة. يجب على الطفل ارتداء هذه الدعامة لحماية العظم الضعيف حتى يكتمل نموه الهيكلي في سن المراهقة.
العلاج الطبيعي يلعب دورا حيويا في مرحلة التعافي. يساعد أخصائي العلاج الطبيعي الطفل على استعادة قوة العضلات، وتحسين مدى حركة المفاصل، وتعلم المشي بشكل صحيح سواء باستخدام الدعامة أو بعد تركيب الطرف الصناعي في حالات البتر.
الدعم النفسي للطفل والأسرة لا يقل أهمية عن العلاج الجسدي. التعامل مع مرض مزمن وعمليات جراحية متعددة يمكن أن يترك أثرا نفسيا كبيرا. توفير بيئة داعمة، والتواصل المستمر مع الفريق الطبي، والانضمام إلى مجموعات دعم تضم عائلات تمر بتجارب مشابهة، كلها عوامل تساهم في تجاوز هذه المرحلة بنجاح وبناء مستقبل مشرق للطفل.
الأسئلة الشائعة
ما هو المفصل الكاذب الخلقي في الساق
المفصل الكاذب الخلقي هو حالة نادرة يولد بها الطفل، حيث يوجد ضعف أو تقوس في عظمة القصبة يؤدي إلى كسرها بسهولة. وبدلا من أن يلتئم الكسر كالعادة، يتكون نسيج ليفي يمنع التحام العظم، مما يخلق ما يشبه المفصل غير الطبيعي في منتصف الساق.
هل هذه الحالة وراثية
نعم، ترتبط هذه الحالة بشكل وثيق بالعوامل الوراثية. أثبتت الدراسات أن نسبة كبيرة تتراوح بين 50 إلى 90 بالمائة من الأطفال المصابين بالمفصل الكاذب الخلقي يعانون أيضا من مرض وراثي يسمى الورم العصبي الليفي من النوع الأول.
هل يمكن علاج المفصل الكاذب بدون جراحة
بمجرد حدوث الكسر وتكون المفصل الكاذب، لا يمكن للعظم أن يلتئم باستخدام الجبس أو العلاج التحفظي وحده. التدخل الجراحي لاستئصال النسيج المريض وتثبيت العظم هو الحل الطبي الوحيد المتاح لمحاولة تحقيق الالتئام.
ما هي نسبة نجاح العمليات الجراحية
نسب النجاح تختلف بشكل كبير بناء على نوع التقنية المستخدمة وعمر الطفل. التقنيات الحديثة مثل طريقة إليزاروف والترقيع العظمي الدموي حققت معدلات نجاح تتجاوز 75 بالمائة في تحقيق التئام العظم، وهي نسب تعتبر ممتازة مقارنة بالتقنيات القديمة.
لماذا يتكرر الكسر بعد نجاح العملية
يتكرر الكسر لأن جودة العظم الأساسية في الساق المصابة تظل ضعيفة وغير طبيعية بسبب الخلل الجيني. لذلك، يوصي الأطباء بالاحتفاظ بالدعامات المعدنية الداخلية وارتداء الأجهزة التقويمية الخارجية حتى يكتمل نمو الطفل لتقليل خطر إعادة الكسر.
كيف يعمل جهاز إليزاروف في هذه الحالات
جهاز إليزاروف هو مثبت خارجي حلقي يتم تثبيته في العظم بواسطة أسلاك دقيقة. يوفر الجهاز ثباتا فائقا ويسمح للطبيب بقص الجزء المريض من العظم وإبعاده، ثم سحب العظم السليم تدريجيا لتعويض النقص في الطول، مع السماح للطفل بالمشي أثناء العلاج لتحفيز بناء العظم.
هل سيمشي طفلي بشكل طبيعي بعد العلاج
الهدف الأساسي من العلاج هو تمكين الطفل من المشي وممارسة حياته. العديد من الأطفال يتمكنون من المشي بشكل جيد باستخدام دعامات واقية. وفي الحالات التي تتطلب البتر التعويضي، يتأقلم الأطفال بشكل مذهل مع الأطراف الصناعية ويمارسون الرياضة والأنشطة اليومية بكفاءة عالية.
متى يكون البتر هو الخيار الأفضل
يتم اللجوء إلى خيار البتر التعويضي عندما تفشل العمليات الجراحية المتكررة في تحقيق التئام العظم، أو عندما يكون هناك قصر شديد جدا في الساق يعيق الحركة، أو إذا أصبحت الساق متيبسة ومؤلمة. البتر ليس فشلا، بل هو وسيلة لمنح الطفل طرفا صناعيا وظيفيا وحياة خالية من العمليات المستمرة.
هل يؤثر الورم العصبي الليفي على خطة العلاج
نعم، وجود الورم العصبي الليفي يجعل العظم أكثر مقاومة للالتئام ويزيد من احتمالية تكرار الكسور. هذا يتطلب من الفريق الطبي استخدام تقنيات جراحية أكثر قوة وصرامة، ومتابعة الطفل لفترات أطول لضمان استقرار الحالة.
كم من الوقت يحتاج الطفل لارتداء الدعامة
في معظم حالات المفصل الكاذب الخلقي في الساق، يحتاج الطفل إلى ارتداء دعامة طبية واقية بشكل مستمر أثناء المشي والأنشطة البدنية حتى يصل إلى مرحلة النضج الهيكلي واكتمال نمو العظام، وهو ما يحدث عادة في أواخر سنوات المراهقة.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك