جراحة إعادة تنظيم الركبة: حل متقدم لخشونة المفصل أحادي الحجرة وتشوهات الركبة
الخلاصة الطبية
إعادة تنظيم الركبة هي إجراء جراحي يعالج خشونة المفصل أحادي الحجرة وتشوهات الركبة عن طريق إعادة توزيع الأحمال، مما يخفف الألم ويحسن الوظيفة. الأستاذ الدكتور محمد هطيف في صنعاء هو الخبير الرائد في هذه الجراحات المتقدمة لتقديم أفضل النتائج للمرضى.
الخلاصة الطبية السريعة: إعادة تنظيم الركبة هي إجراء جراحي يعالج خشونة المفصل أحادي الحجرة وتشوهات الركبة عن طريق إعادة توزيع الأحمال، مما يخفف الألم ويحسن الوظيفة. الأستاذ الدكتور محمد هطيف في صنعاء هو الخبير الرائد في هذه الجراحات المتقدمة لتقديم أفضل النتائج للمرضى.
مقدمة
تُعد آلام الركبة وتحدُّد حركتها من المشكلات الشائعة التي تؤثر بشكل كبير على جودة الحياة. غالبًا ما تكون هذه المشكلات ناتجة عن خشونة المفصل، والتي قد تصيب جزءًا واحدًا فقط من الركبة، تُعرف باسم "خشونة المفصل أحادي الحجرة" (Mono-compartment Osteoarthritis - MCOA). في مثل هذه الحالات، قد لا يكون استبدال المفصل الكلي هو الحل الأمثل أو الأول، بل يمكن أن تكون جراحة إعادة تنظيم الركبة (Realignment Osteotomy) خيارًا فعالًا للغاية.
تهدف جراحة إعادة تنظيم الركبة إلى تصحيح أي تشوهات في محاذاة عظام الركبة، مثل الانحرافات الأمامية أو الخلفية أو الجانبية، وإعادة توزيع الضغط على أجزاء المفصل السليمة. هذا الإجراء لا يخفف الألم فحسب، بل يمكن أن يؤخر الحاجة إلى جراحة استبدال المفصل الكلي لسنوات عديدة، ويحسن من وظيفة الركبة وقدرة المريض على الحركة.
في هذا الدليل الشامل، سنتعمق في فهم خشونة المفصل أحادي الحجرة، وتشوهات الركبة المختلفة، وكيف يمكن لجراحة إعادة تنظيم الركبة أن توفر حلاً فعالاً. سنستعرض تفاصيل التشخيص والعلاج، مع التركيز على التقنيات الجراحية المتقدمة. يُعد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة ومهاراته الجراحية المتميزة، الرائد الأول في هذا المجال في صنعاء واليمن، حيث يقدم للمرضى رعاية متكاملة وحلولاً مبتكرة لتحديات الركبة المعقدة.

التشريح ووظيفة مفصل الركبة
لفهم خشونة الركبة وتشوهاتها، من الضروري أولاً استعراض التشريح الأساسي لمفصل الركبة وكيف يعمل. مفصل الركبة هو أكبر مفصل في الجسم وأكثرها تعقيدًا، وهو يربط بين ثلاثة عظام رئيسية:
- عظم الفخذ (Femur): العظم العلوي الطويل في الساق.
- عظم الساق (Tibia): العظم الأكبر في الجزء السفلي من الساق.
- الرضفة (Patella): عظم صغير مسطح يقع أمام المفصل (صابونة الركبة).
تُغطى نهايات هذه العظام بغضروف أملس يسمح لها بالانزلاق بسلاسة فوق بعضها البعض أثناء الحركة. يوجد داخل المفصل أيضًا غضاريف هلالية (Menisci)، وهي وسائد على شكل حرف C تعمل كممتصات للصدمات وتساعد على توزيع الوزن. تحيط بالمفصل مجموعة من الأربطة القوية (مثل الرباط الصليبي الأمامي والخلفي، والرباط الجانبي الإنسي والوحشي) التي توفر الثبات وتمنع الحركة المفرطة.
يمكن تقسيم مفصل الركبة إلى ثلاث حجرات رئيسية:
- الحجرة الإنسية (Medial Compartment): تقع على الجانب الداخلي للركبة، بين عظم الفخذ والساق.
- الحجرة الوحشية (Lateral Compartment): تقع على الجانب الخارجي للركبة، بين عظم الفخذ والساق.
- الحجرة الرضفية الفخذية (Patellofemoral Compartment): تقع بين الرضفة وعظم الفخذ.
في الحالة الطبيعية، يتم توزيع الوزن بالتساوي تقريبًا عبر الحجرتين الإنسية والوحشية، مع تحمل الحجرة الوحشية لحوالي 30% من الحمل. عندما تتطور خشونة المفصل في إحدى هذه الحجرات فقط، تُعرف الحالة باسم "خشونة المفصل أحادي الحجرة". هذا يعني أن الغضروف في جزء واحد من الركبة يتآكل، بينما تظل الأجزاء الأخرى سليمة نسبيًا.
فهم هذه التقسيمات التشريحية أمر بالغ الأهمية لتشخيص وتخطيط علاج تشوهات الركبة وخشونة المفصل، حيث يهدف العلاج إلى إعادة التوازن وتوزيع الحمل بشكل صحي على المفصل.
الأسباب وعوامل الخطر لخشونة المفصل أحادي الحجرة وتشوهات الركبة
تتطور خشونة المفصل أحادي الحجرة وتشوهات الركبة نتيجة لمجموعة متنوعة من العوامل، بعضها مرتبط بالبنية التشريحية للمفصل، والبعض الآخر مكتسب بمرور الوقت. فهم هذه الأسباب يساعد في تحديد أفضل مسار علاجي.
أسباب خشونة المفصل أحادي الحجرة (MCOA)
- الخلل في المحاذاة (Malalignment): هذا هو السبب الأكثر شيوعًا. عندما تكون الساق غير مستقيمة (مثلاً، انحراف أفحج "Varus" حيث تكون الركبتان متباعدتين، أو انحراف أروح "Valgus" حيث تكون الركبتان متقاربتين)، يتركز الضغط بشكل غير متساوٍ على إحدى حجرات الركبة.
- الانحراف الأفحج (Varus Deformity): يضع ضغطًا زائدًا على الحجرة الإنسية (الداخلية)، مما يؤدي إلى خشونة الركبة الإنسية (MCOA).
- الانحراف الأروح (Valgus Deformity): يضع ضغطًا زائدًا على الحجرة الوحشية (الخارجية)، مما يؤدي إلى خشونة الركبة الوحشية (LCOA).
- الإصابات السابقة: الكسور حول الركبة، أو إصابات الأربطة (خاصة الرباط الصليبي الأمامي) أو الغضاريف الهلالية، يمكن أن تغير ميكانيكا المفصل وتسرع من تآكل الغضروف في حجرة معينة.
- الوراثة: قد يكون هناك استعداد وراثي لتطوير خشونة المفاصل.
- السمنة: الوزن الزائد يزيد من الحمل على مفصل الركبة، مما يسرع من تآكل الغضروف.
- الإفراط في الاستخدام أو الأنشطة المتكررة: بعض المهن أو الرياضات التي تتطلب حركات متكررة للركبة أو تحمل أوزانًا ثقيلة يمكن أن تساهم في تآكل الغضروف.
- الالتهابات الروماتيزمية: بعض الأمراض مثل التهاب المفاصل الروماتويدي يمكن أن تسبب تآكل الغضروف.
أنواع تشوهات الركبة
بالإضافة إلى الانحرافات الأمامية والخلفية، هناك تشوهات أخرى يمكن أن تؤثر على الركبة:
- تشوه الدوران الخارجي للساق (External Tibial Torsion): حيث تكون الساق السفلية ملتفة للخارج، مما يؤثر على تتبع الرضفة ويسبب ضغطًا غير طبيعي.
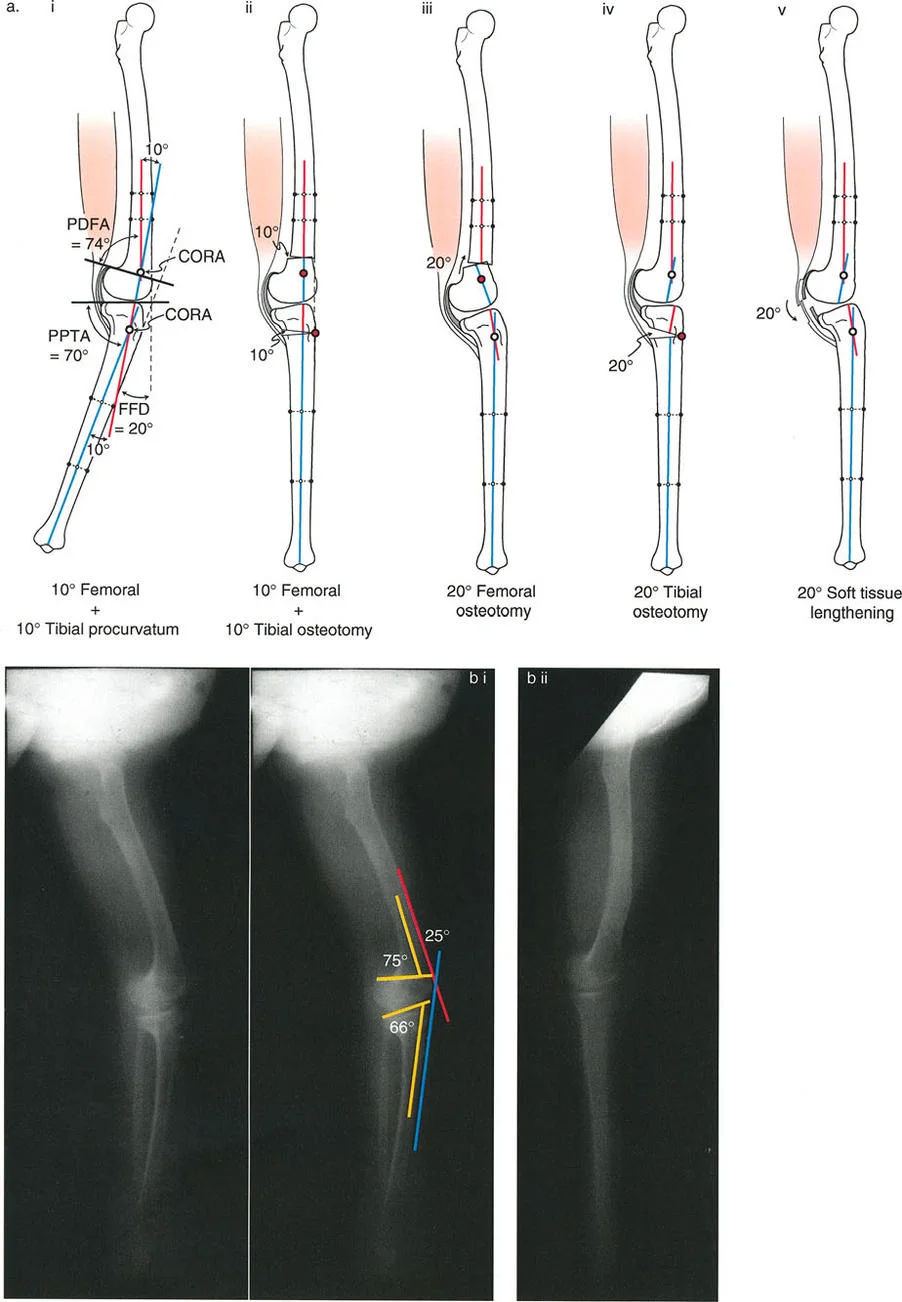
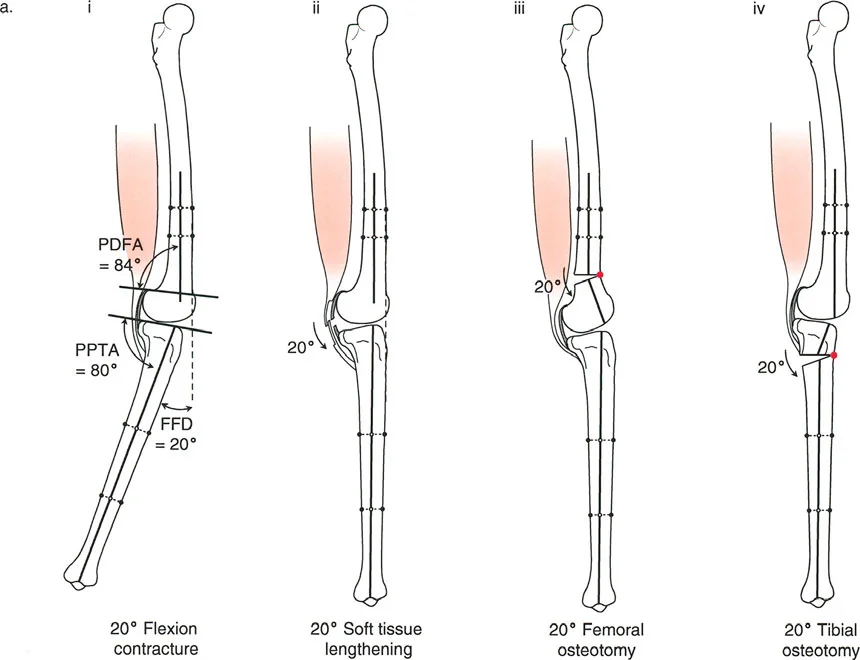
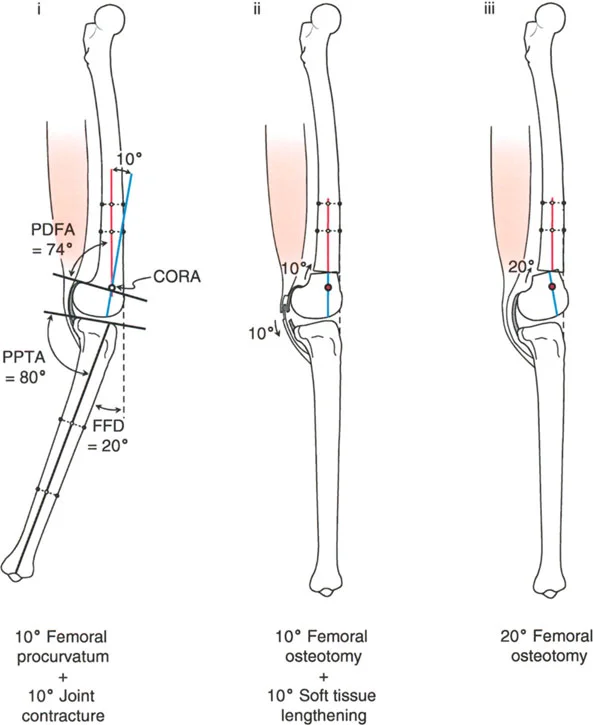
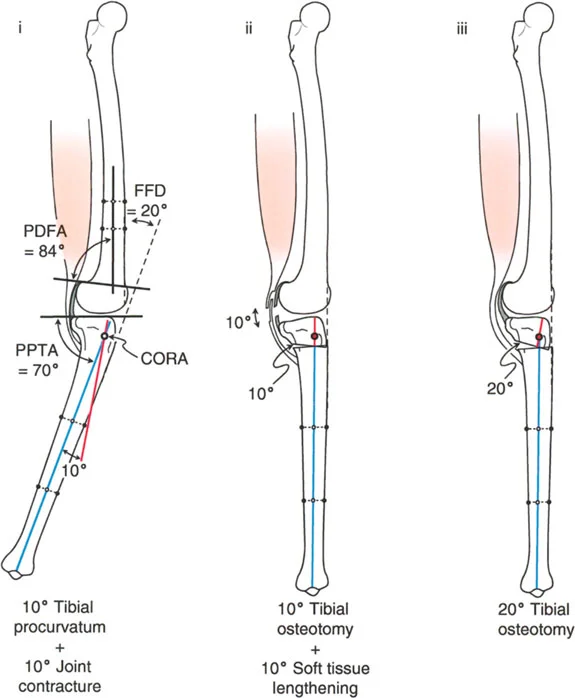
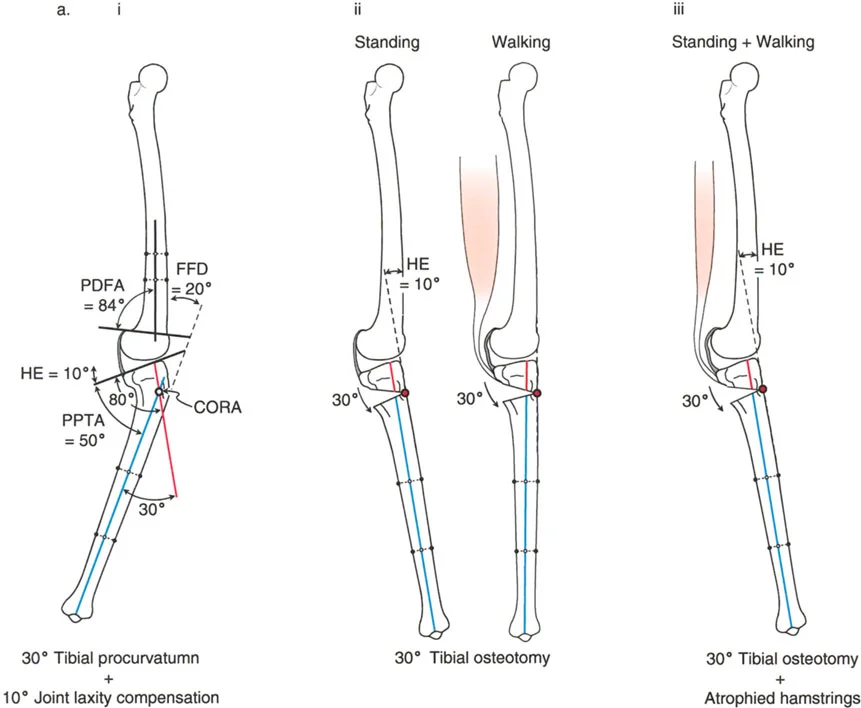
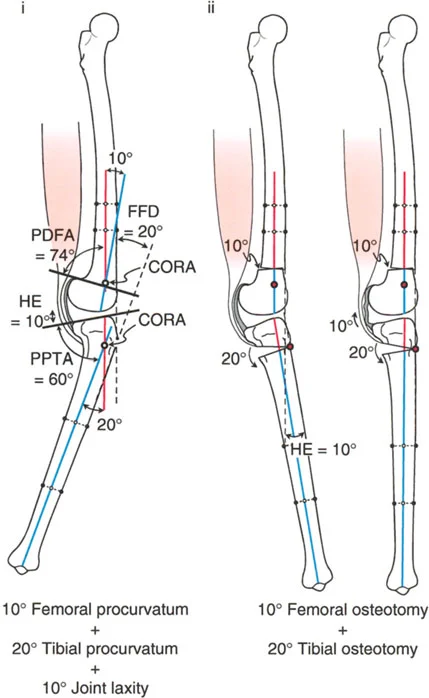
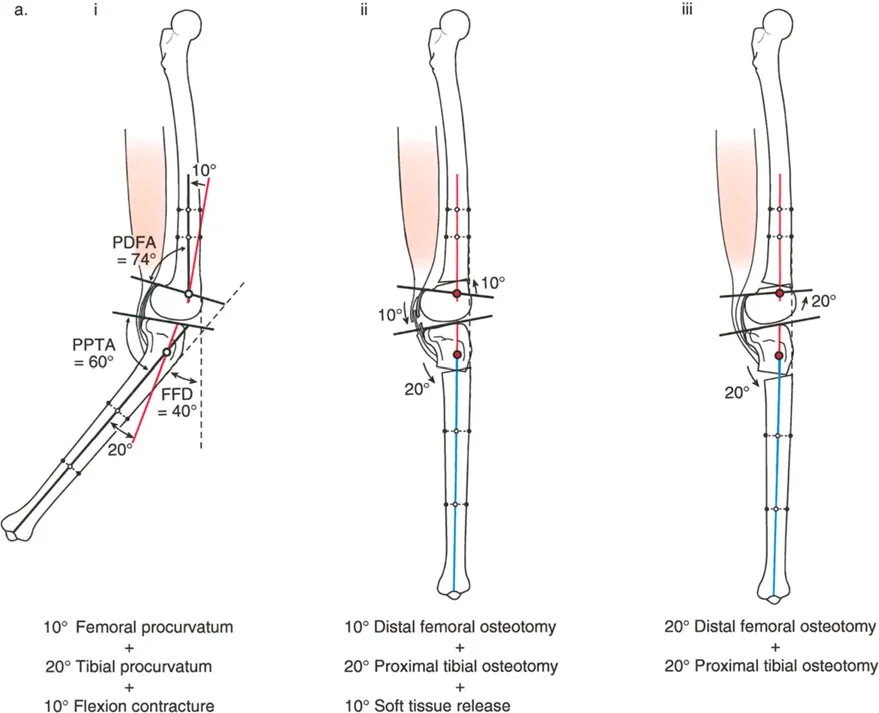
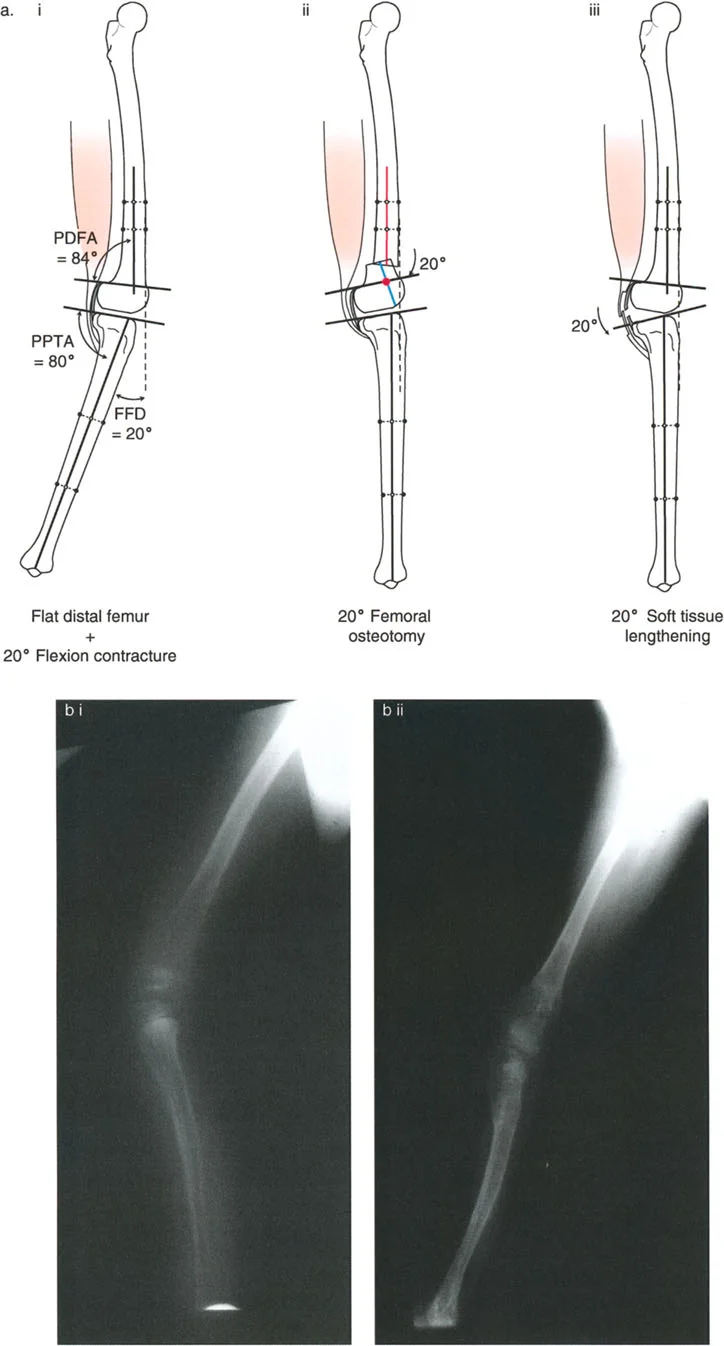
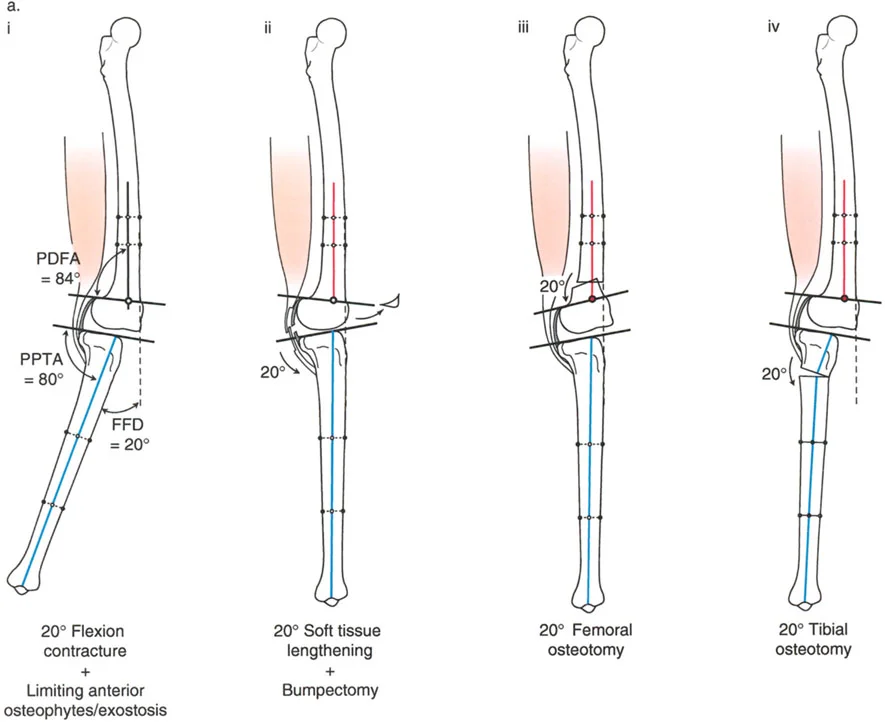
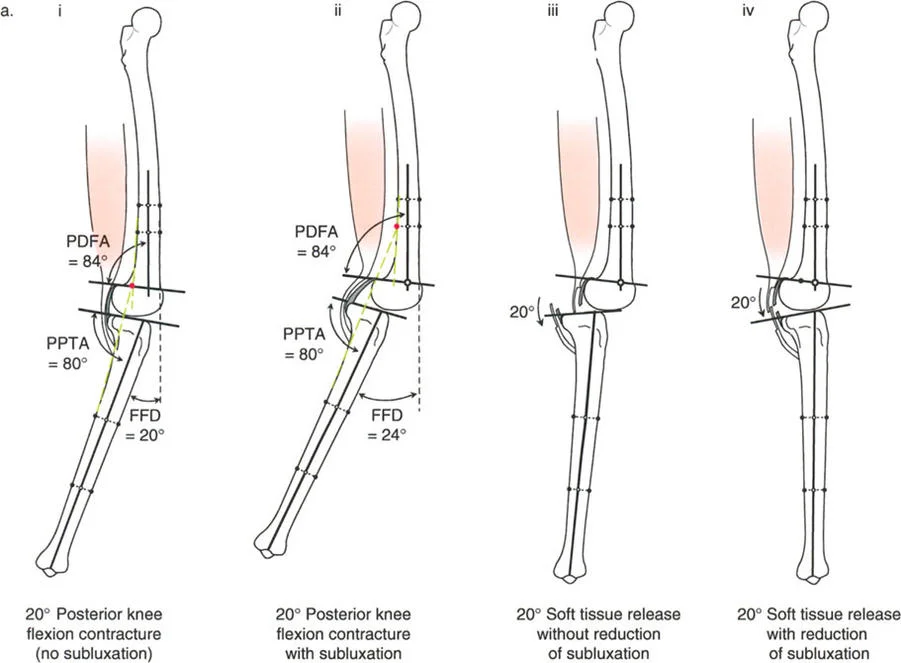
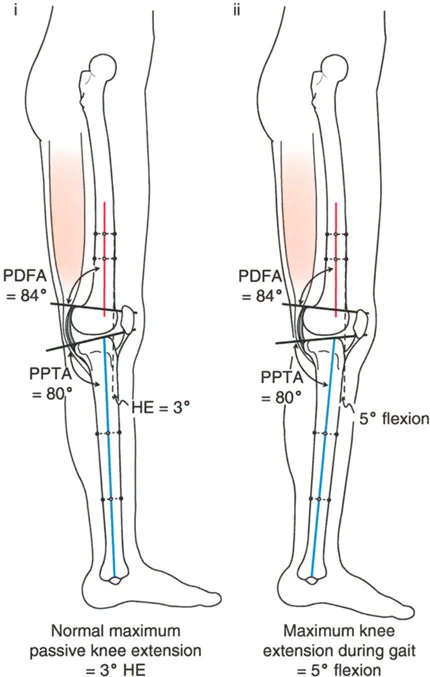
- تحدُّد حركة الركبة (Flexion Deformity - FFD): عدم القدرة على مد الركبة بالكامل، بحيث تظل الركبة في وضعية انثناء جزئي حتى عند محاولة فردها. يمكن أن يكون هذا ناتجًا عن تشوهات عظمية (مثل تقوس عظم الفخذ أو الساق للأمام) أو تقلصات في الأنسجة الرخوة (الأوتار والعضلات).
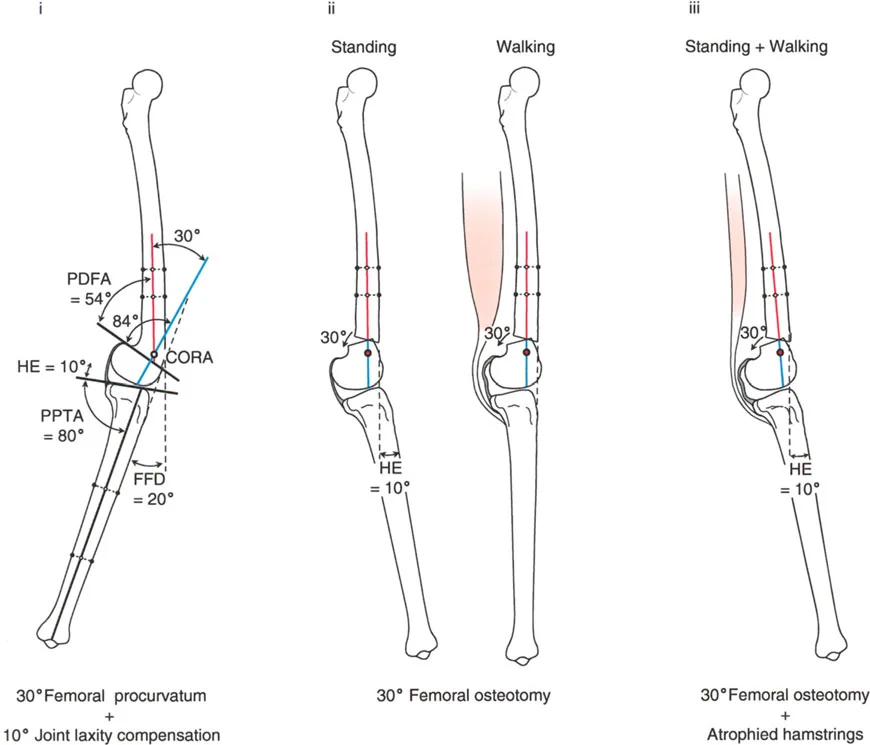
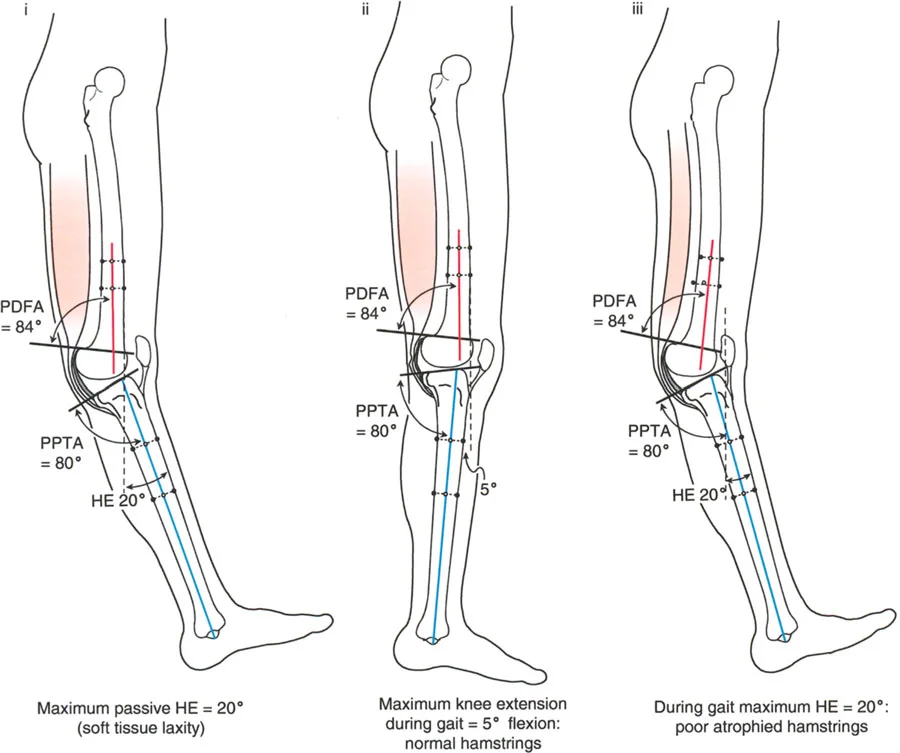
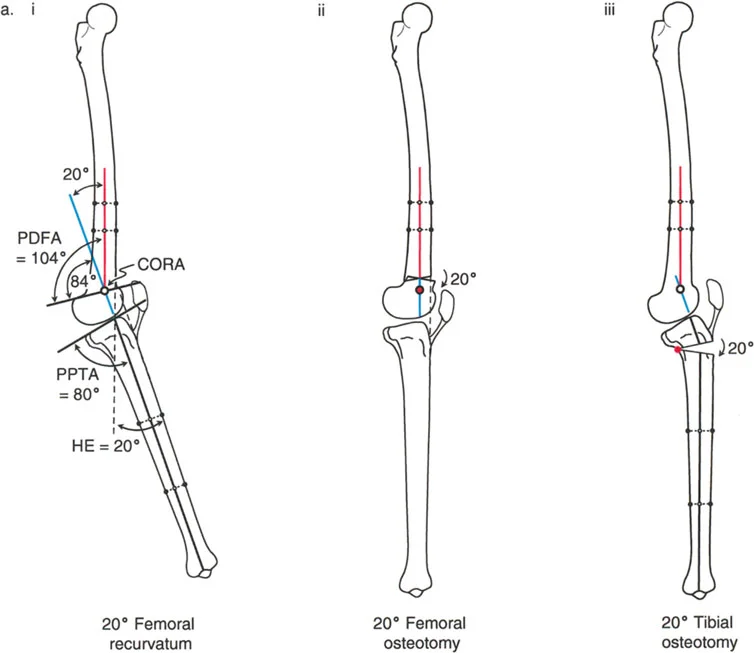
- الركبة الارتدادية (Recurvatum Deformity - Hyperextension): تمدد الركبة بشكل مفرط للخلف (فرط البسط)، أي تجاوز نقطة الاستقامة الطبيعية. يمكن أن يكون هذا ناتجًا عن ضعف العضلات (خاصة أوتار الركبة) أو تشوهات عظمية.
- الانزلاق الجانبي (Lateral Subluxation): انزلاق عظم الساق جزئيًا إلى الجانب بالنسبة لعظم الفخذ، غالبًا ما يرتبط بفقدان العظم في الهضبة الظنبوبية الإنسية أو ضعف الأربطة.
- انخفاض الهضبة الظنبوبية الإنسية (Medial Plateau Depression): هبوط في سطح عظم الساق الداخلي، مما يؤدي إلى عدم استقرار المفصل.
تتطلب كل من هذه التشوهات تقييمًا دقيقًا لتحديد موقعها وشدتها، وهو ما يحدد بدوره الخطة العلاجية المناسبة.
الأعراض الشائعة لخشونة المفصل أحادي الحجرة وتشوهات الركبة
تختلف أعراض خشونة المفصل أحادي الحجرة وتشوهات الركبة باختلاف شدة الحالة وموقع التشوه. ومع ذلك، هناك مجموعة من الأعراض الشائعة التي يجب الانتباه إليها:
- الألم:
- يُعد الألم العرض الرئيسي، وعادة ما يكون موضعيًا في الحجرة المصابة (داخلي للخشونة الإنسية، خارجي للخشونة الوحشية).
- يزداد الألم مع النشاط البدني أو الوقوف أو المشي لفترات طويلة.
- قد يقل الألم مع الراحة، لكنه قد يعود مع استئناف النشاط.
- ألم في مقدمة الركبة قد يشير إلى مشاكل في الرضفة الفخذية أو تحدد حركة الركبة.
- التيبس (Stiffness):
- خاصة في الصباح أو بعد فترات طويلة من الجلوس أو عدم الحركة.
- قد يشعر المريض بصعوبة في ثني أو فرد الركبة بالكامل.
- التورم (Swelling):
- قد يحدث تورم حول المفصل، خاصة بعد النشاط.
- قد يكون التورم مصحوبًا بحرارة في منطقة الركبة.
- الاحتكاك أو الطقطقة (Clicking or Popping Sounds):
- قد يسمع المريض أو يشعر بأصوات احتكاك أو طقطقة عند تحريك الركبة.
- هذه الأصوات قد تكون مصحوبة بألم أو لا تكون.
- صعوبة في الحركة والوظيفة:
- صعوبة في المشي، خاصة على الأسطح غير المستوية.
- صعوبة في صعود أو نزول الدرج.
- صعوبة في الوقوف من وضعية الجلوس.
- قد يلاحظ المريض تغيرًا في طريقة مشيه (العرج) نتيجة للألم أو التشوه.
- الشعور بعدم الاستقرار (Instability):
- قد يشعر المريض بأن ركبته "تتفكك" أو "تنثني" فجأة، خاصة في حالات الانزلاق الجانبي أو ضعف الأربطة.
- تشوه مرئي:
- في حالات الانحراف الأفحج أو الأروح الشديد، قد يكون التشوه واضحًا للعين المجردة، حيث تبدو الساق منحنية للداخل أو للخارج.
- تحدُّد حركة الركبة يجعل الركبة تبدو دائمًا في وضعية انثناء.
- الركبة الارتدادية تجعل الركبة تميل إلى التمدد المفرط للخلف.
من المهم استشارة طبيب متخصص عند ظهور أي من هذه الأعراض، خاصة إذا كانت تؤثر على الأنشطة اليومية. التشخيص المبكر والعلاج المناسب يمكن أن يحد من تطور الحالة ويحسن من جودة حياة المريض.
التشخيص الدقيق لخشونة الركبة وتشوهاتها
يعتمد التشخيص الدقيق لخشونة المفصل أحادي الحجرة وتشوهات الركبة على مزيج من الفحص السريري الشامل والتصوير الطبي المتخصص. يُعد هذا التقييم المفتاح لتحديد نوع التشوه، وموقعه، وشدته، وبالتالي وضع خطة علاجية مخصصة وفعالة.
الفحص السريري
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري دقيق يتضمن:
- التاريخ الطبي للمريض: جمع معلومات حول الأعراض (متى بدأت، شدتها، العوامل التي تزيدها أو تخففها)، الإصابات السابقة، الأمراض المزمنة، والأدوية التي يتناولها المريض.
- تقييم المشي (Gait Analysis): ملاحظة طريقة مشي المريض لتحديد أي أنماط غير طبيعية أو عرج، وكيف يؤثر التشوه على حركة الساق بأكملها.
- فحص الركبة:
- المعاينة: البحث عن أي تورم، احمرار، تشوهات مرئية (مثل الانحراف الأفحج أو الأروح، تحدد الحركة، أو الارتدادية).
- الجس: تحديد مناطق الألم، وجود حرارة، أو تيبس.
- قياس نطاق الحركة (Range of Motion): تقييم قدرة الركبة على الثني والمد الكاملين، وتحديد درجة تحدد الحركة أو فرط البسط (الارتدادية).
- اختبارات الثبات (Stability Tests): تقييم سلامة الأربطة (الرباط الصليبي الأمامي والخلفي، والرباط الجانبي الإنسي والوحشي) لتحديد وجود أي رخاوة.
- تقييم تتبع الرضفة (Patellofemoral Tracking): فحص حركة الرضفة لتحديد أي مشاكل في محاذاتها.
التصوير الطبي
تُعد الأشعة التصويرية ضرورية لتأكيد التشخيص وتحديد مدى الضرر وموقع التشوهات العظمية بدقة:
- الأشعة السينية (X-rays):
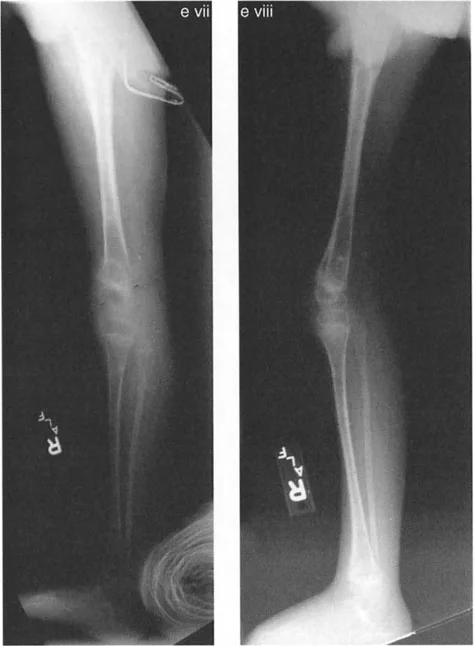
- الأشعة الأمامية الخلفية (AP View) والجانبية (Lateral View): تُظهر حالة العظام، تآكل الغضروف (يُلاحظ كضيق في المسافة المفصلية)، وجود نتوءات عظمية (Osteophytes)، وأي تشوهات عظمية واضحة.
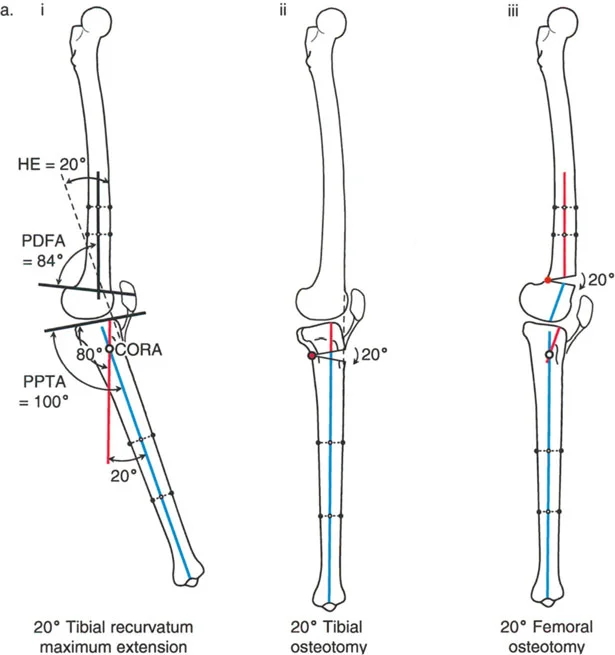
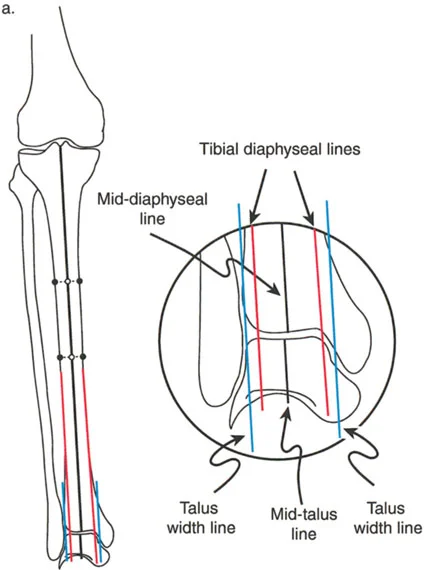
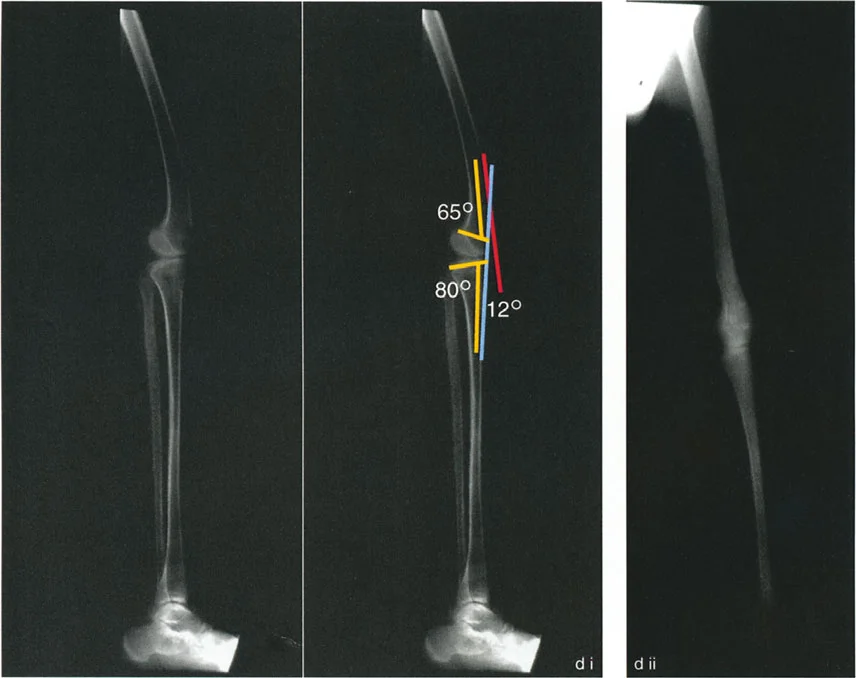
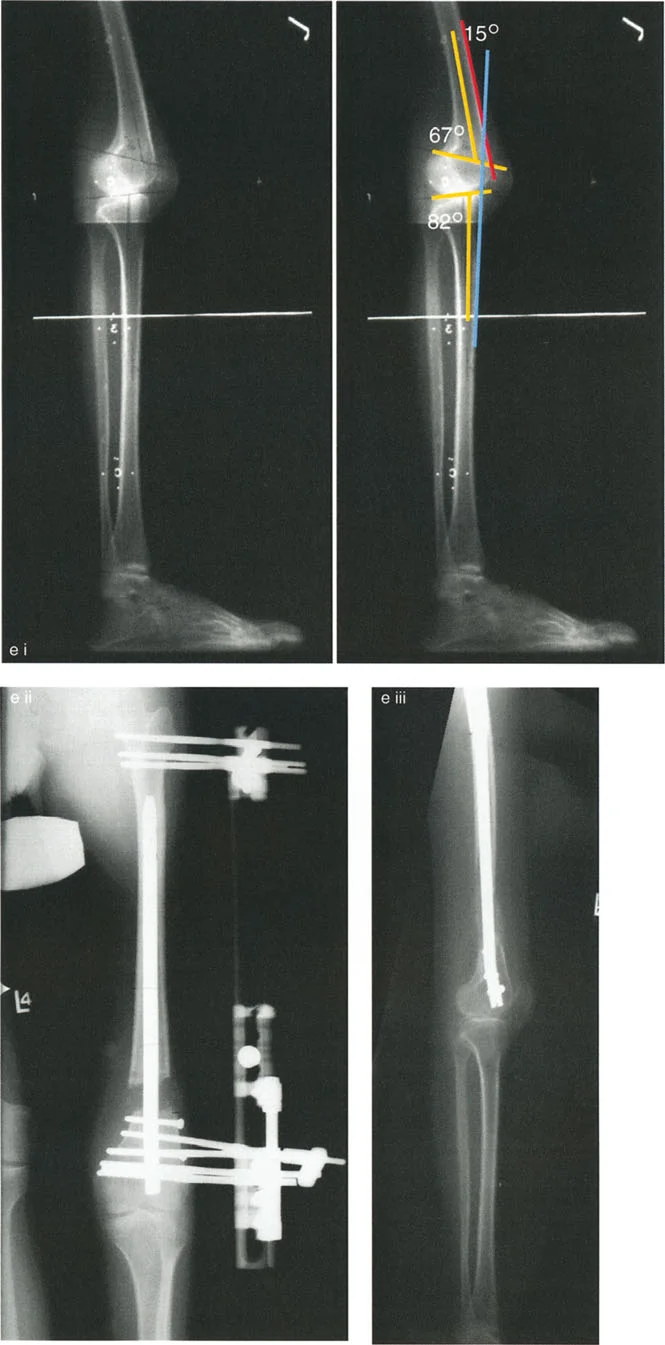
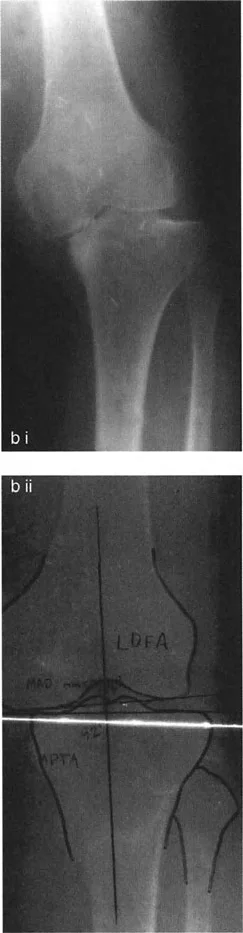
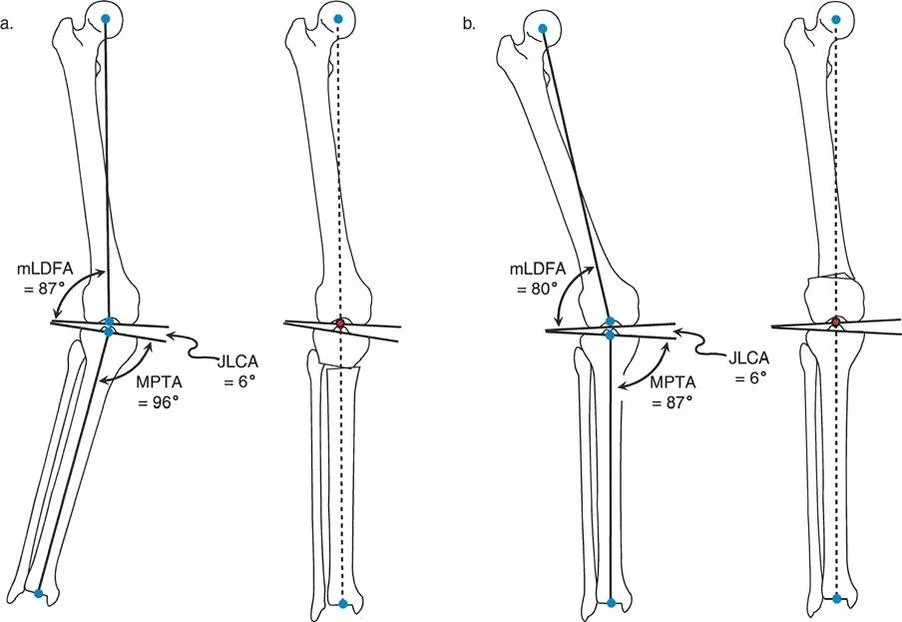
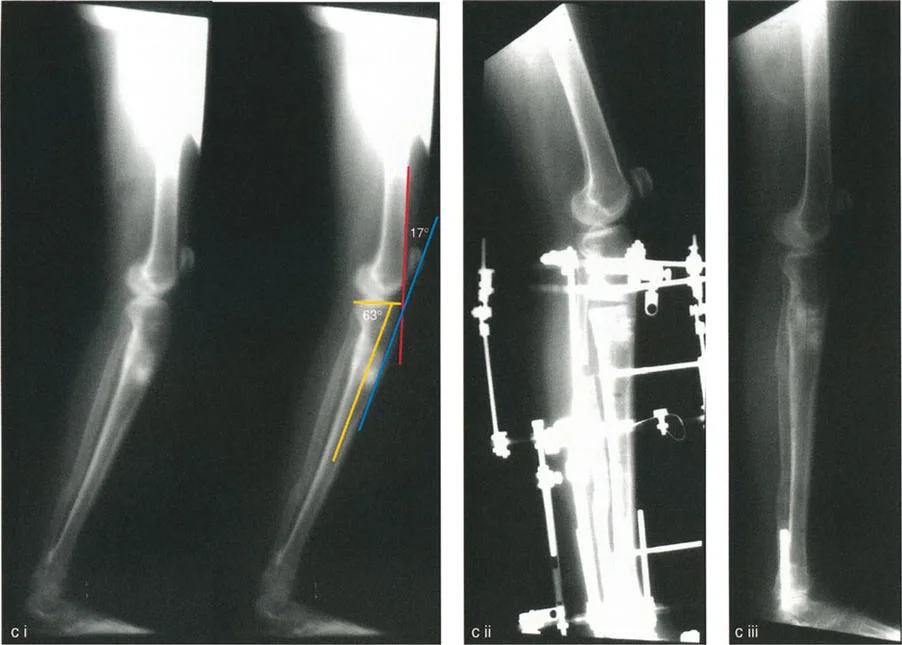
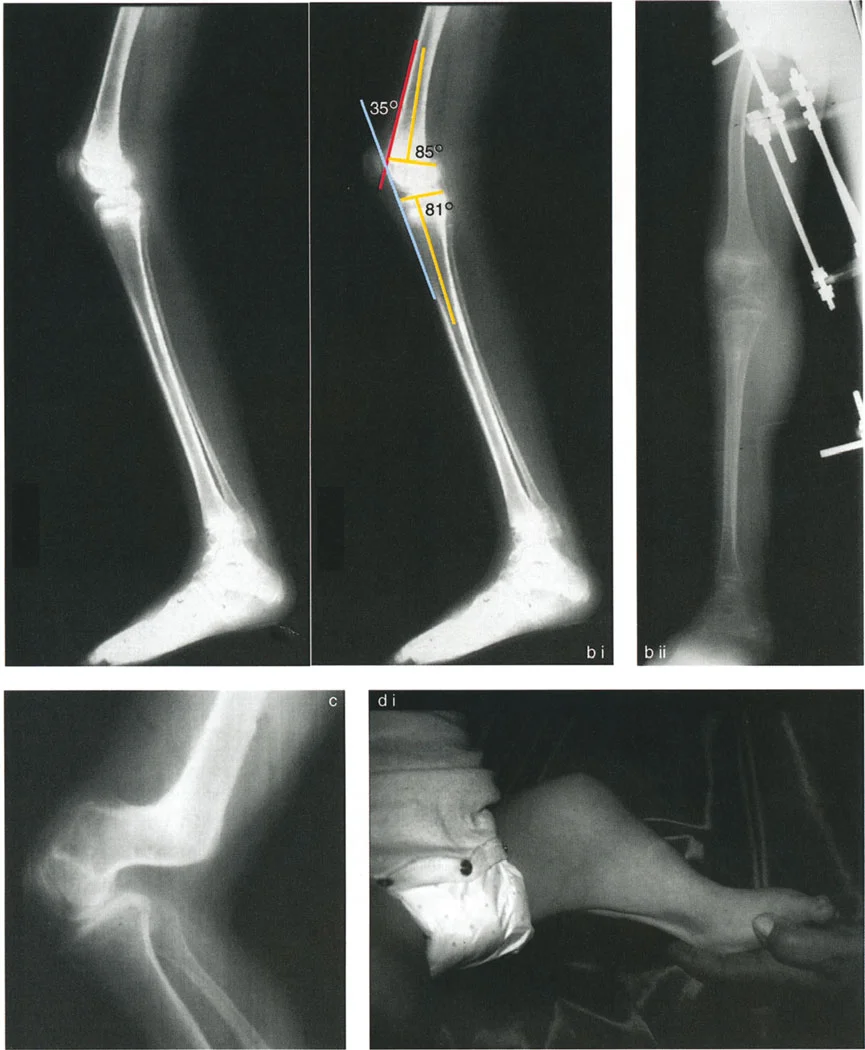
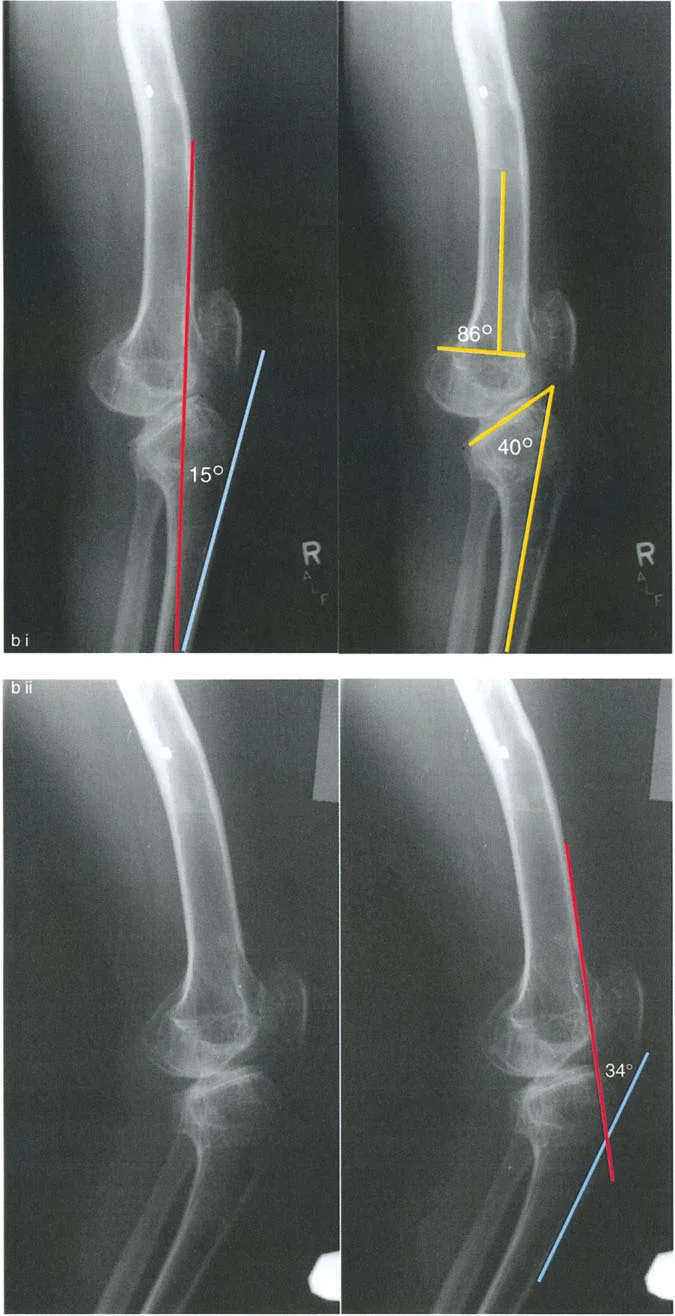
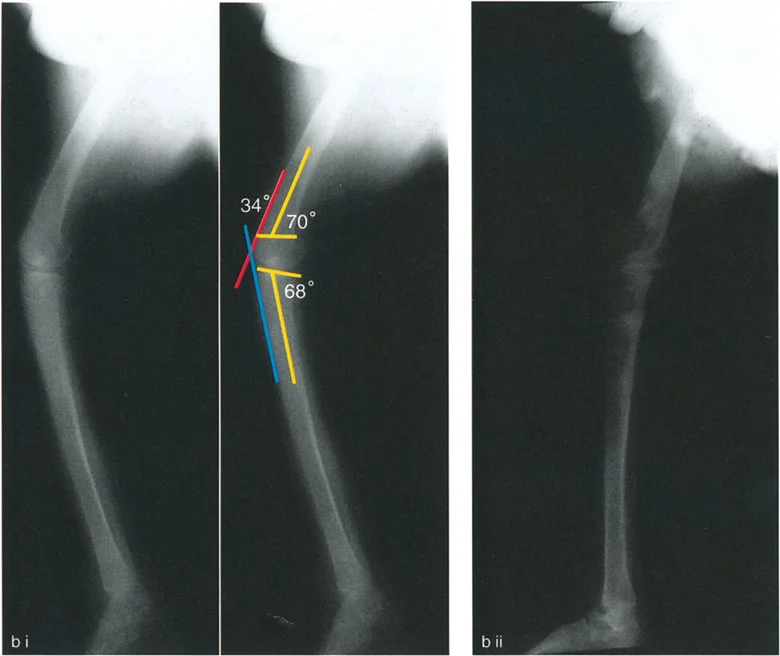
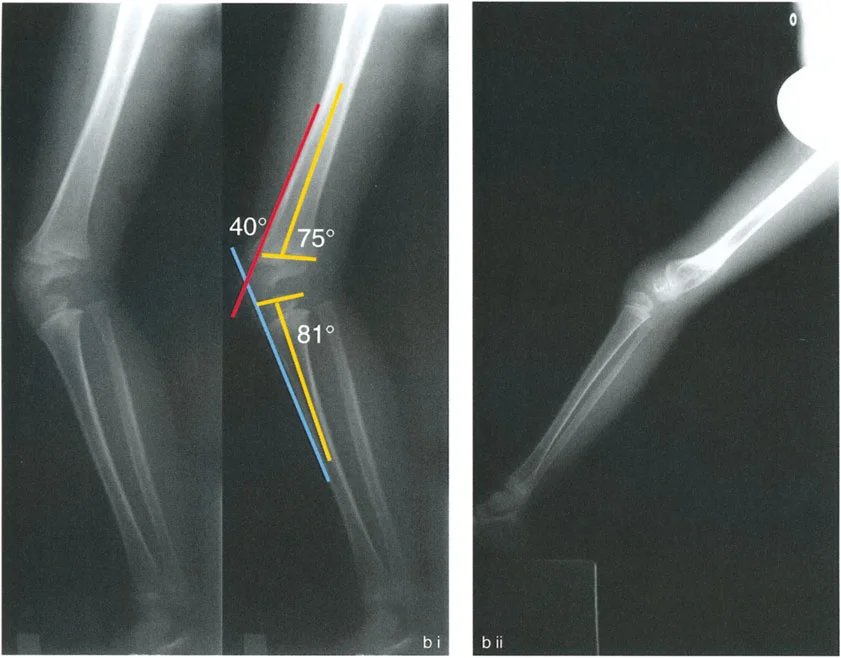
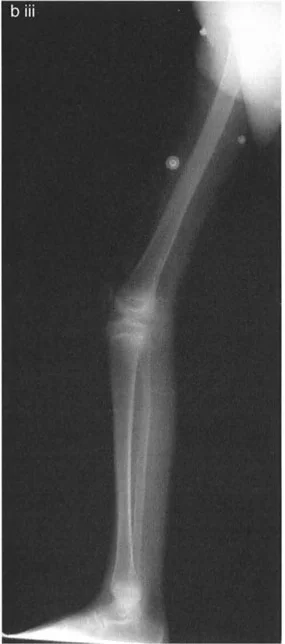
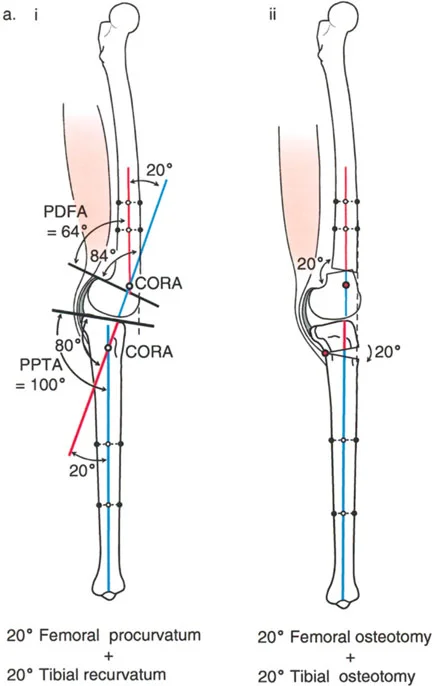
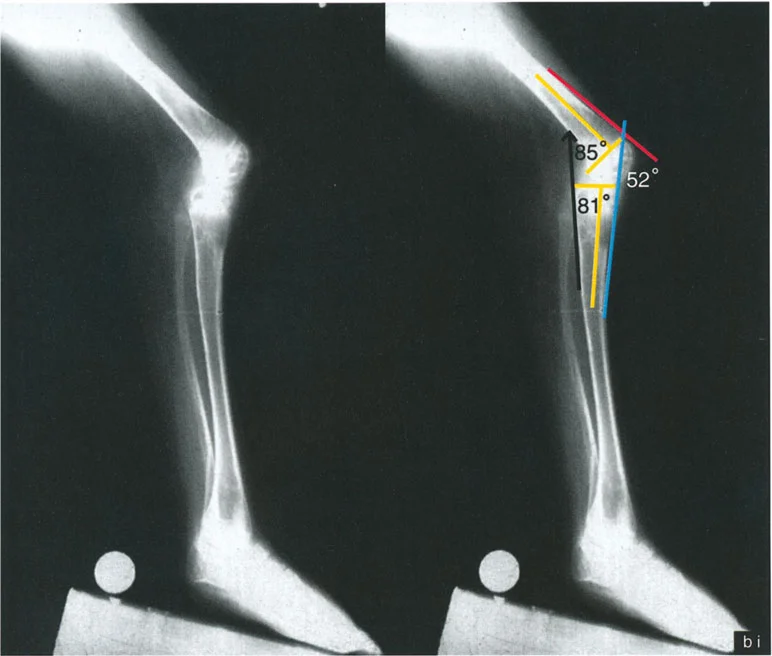
- الأشعة السينية الطويلة للطرف السفلي بالكامل أثناء الوقوف (Standing Long-Leg AP View): تُعد هذه الأشعة حاسمة لتقييم المحاذاة الميكانيكية للطرف السفلي بأكمله. تُظهر بدقة درجة الانحراف الأفحج (Varus) أو الأروح (Valgus) وتساعد في تحديد مركز دوران التشوه (CORA).
- الأشعة الجانبية الطويلة للطرف السفلي بالكامل أثناء الوقوف في أقصى بسط (Standing Long-Leg Lateral View in Maximum Extension): تُستخدم لتقييم تحدد حركة الركبة (FFD) والركبة الارتدادية (Recurvatum)، وتحديد ما إذا كان التشوه عظميًا أو ناتجًا عن تقلص في الأنسجة الرخوة.
- التصوير بالرنين المغناطيسي (MRI):
- يوفر صورًا مفصلة للأنسجة الرخوة مثل الغضاريف، الأربطة، الأوتار، والعضلات.
- يساعد في تقييم مدى تآكل الغضروف، وتلف الغضاريف الهلالية، وإصابات الأربطة، ووجود أي سوائل داخل المفصل.
- مفيد بشكل خاص في تحديد أسباب تحدد الحركة أو الارتدادية التي قد لا تكون عظمية.
- التصوير المقطعي المحوسب (CT Scan):
- قد يُستخدم في حالات معينة للحصول على صور ثلاثية الأبعاد للعظام، خاصة في التخطيط لجراحات تصحيح التشوهات المعقدة أو لتقييم دوران العظام.
من خلال الجمع بين الفحص السريري الدقيق والتحليلات التفصيلية للصور الشعاعية، يتمكن الأستاذ الدكتور محمد هطيف من تحديد الأسباب الكامنة وراء آلام الركبة وتشوهاتها، وتصميم خطة علاجية فردية تهدف إلى استعادة وظيفة الركبة وتخفيف الألم.
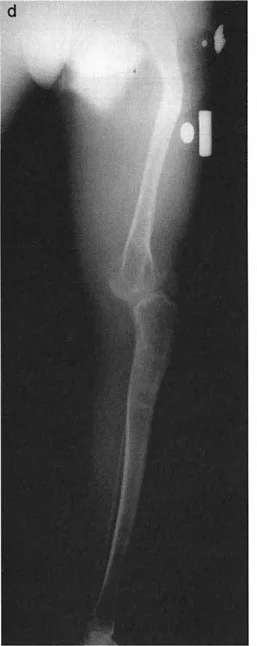
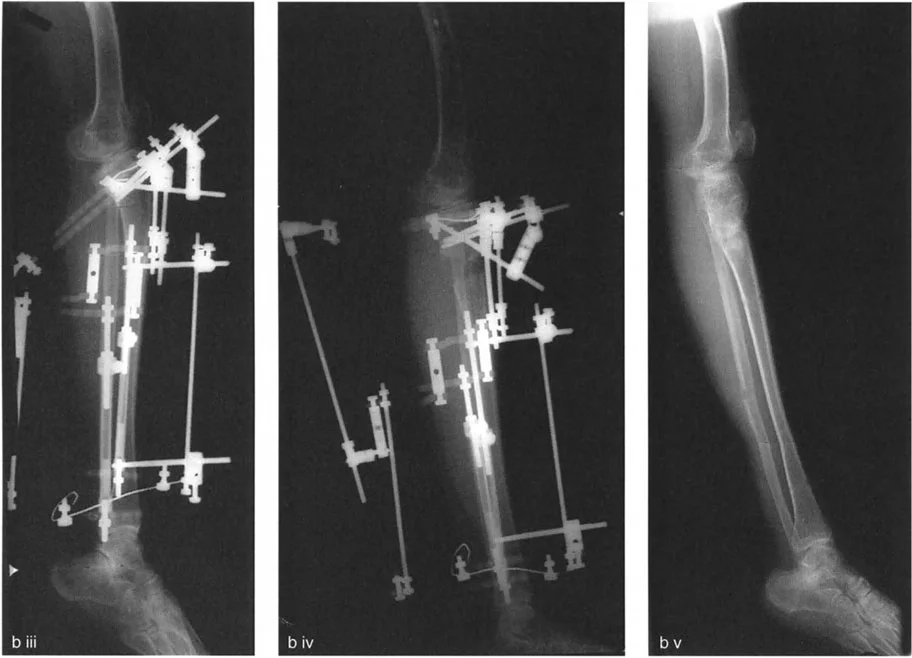
العلاج: جراحة إعادة تنظيم الركبة (Osteotomy)
تُعد جراحة إعادة تنظيم الركبة، أو قطع العظم التصحيحي (Osteotomy)، حلاً جراحيًا فعالًا لخشونة المفصل أحادي الحجرة وتشوهات الركبة. الهدف الرئيسي من هذا الإجراء هو إعادة توزيع الأحمال داخل المفصل، تخفيف الألم، وتحسين وظيفة الركبة، وقد يؤخر الحاجة إلى استبدال المفصل الكلي.
مبادئ جراحة إعادة تنظيم الركبة
تتضمن جراحة قطع العظم قطع العظم (عادة عظم الفخذ أو الساق) وإعادة تشكيله لتغيير محاذاة المفصل. يمكن أن يكون القطع:
- قطع العظم بالوتد المفتوح (Opening Wedge Osteotomy): يتم عمل قطع في العظم ثم فتح فجوة صغيرة تُملأ غالبًا بطعم عظمي، مما يطيل الجزء المعني من العظم ويصحح المحاذاة.
- قطع العظم بالوتد المغلق (Closing Wedge Osteotomy): يتم إزالة جزء صغير من العظم على شكل وتد، ثم تُغلق الفجوة وتُثبت العظام، مما يقصر الجزء المعني ويصحح المحاذاة.
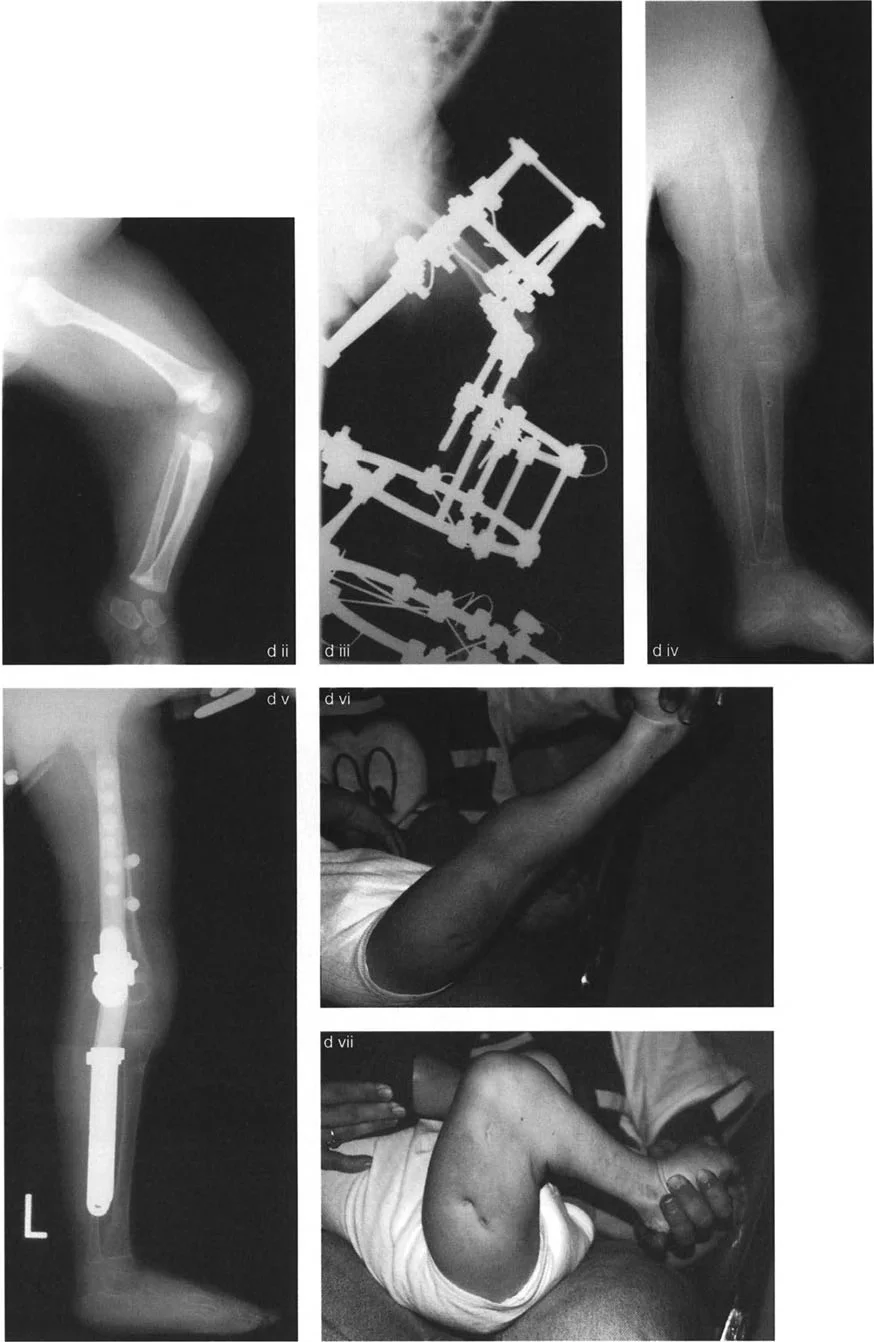
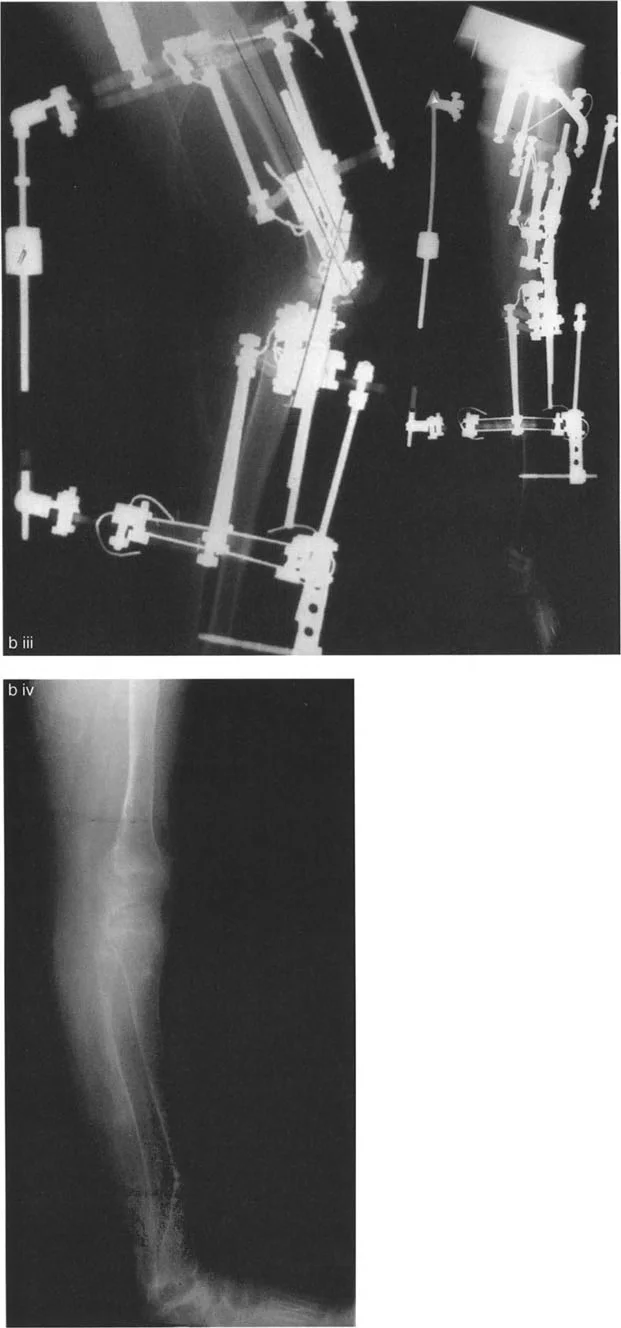
يتم تثبيت العظام بعد القطع باستخدام صفائح ومسامير أو تثبيت خارجي، لضمان التئام العظم في الوضعية الجديدة.
علاج خشونة المفصل أحادي الحجرة الإنسية (MCOA)
غالبًا ما ترتبط خشونة الركبة الإنسية بالانحراف الأفحج (Genu Varum). يهدف العلاج إلى تحويل الحمل من الحجرة الإنسية المتضررة إلى الحجرة الوحشية السليمة.
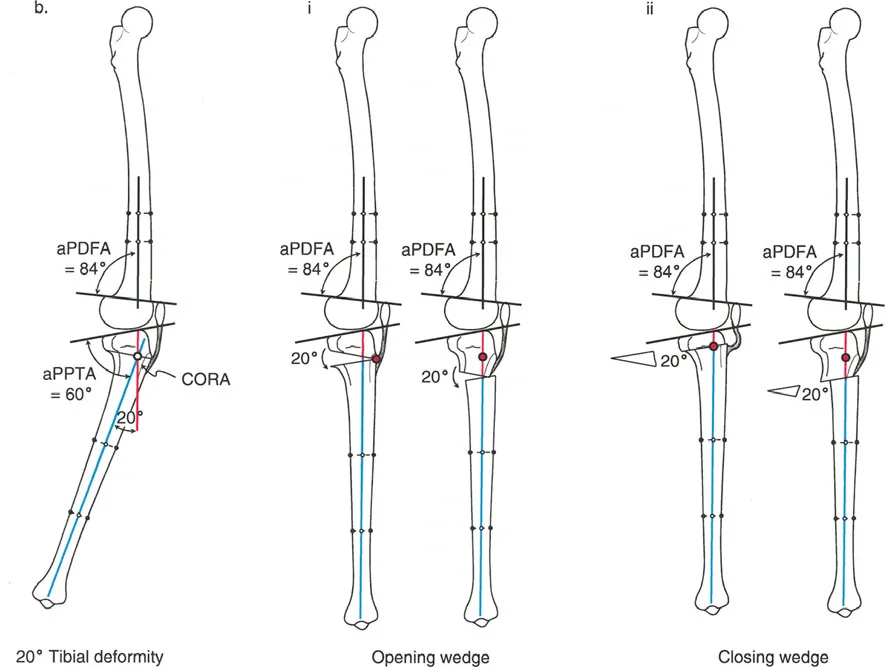
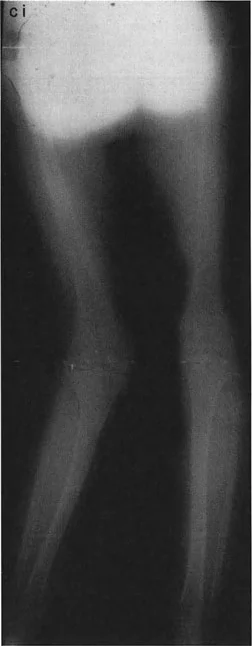
- قطع العظم الظنبوبي العلوي (High Tibial Osteotomy - HTO):
- يُعد هذا الإجراء الأكثر شيوعًا لعلاج خشونة الركبة الإنسية مع الانحراف الأفحج.
- يتم عمل قطع في الجزء العلوي من عظم الساق (الظنبوب)، ثم يتم تصحيح الانحراف الأفحج عن طريق فتح وتد (Opening Wedge) على الجانب الإنسي أو إزالة وتد (Closing Wedge) على الجانب الوحشي.
- تصحيح انحراف الدوران الخارجي للرضفة: إذا كان القطع يتم فوق الحدبة الظنبوبية، فإنه يمكن أن يعيد محاذاة الوتر الرضفي، مما يحسن تتبع الرضفة.
- اعتبارات خاصة: يعتمد موقع القطع (أعلى أو أسفل الحدبة الظنبوبية) على المسافة بين الحدبة وخط المفصل، وأيضًا على وجود تحدد حركة الركبة أو انزلاق الرضفة.
- الأستاذ الدكتور محمد هطيف يستخدم أحدث التقنيات لضمان الدقة في تصحيح الزوايا وتحقيق أفضل النتائج الوظيفية للمرضى.
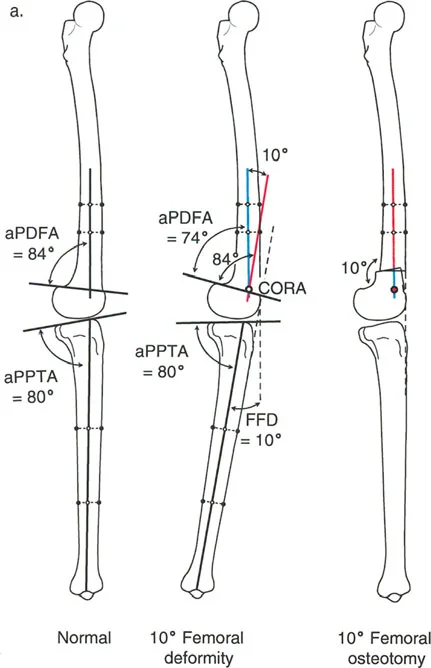
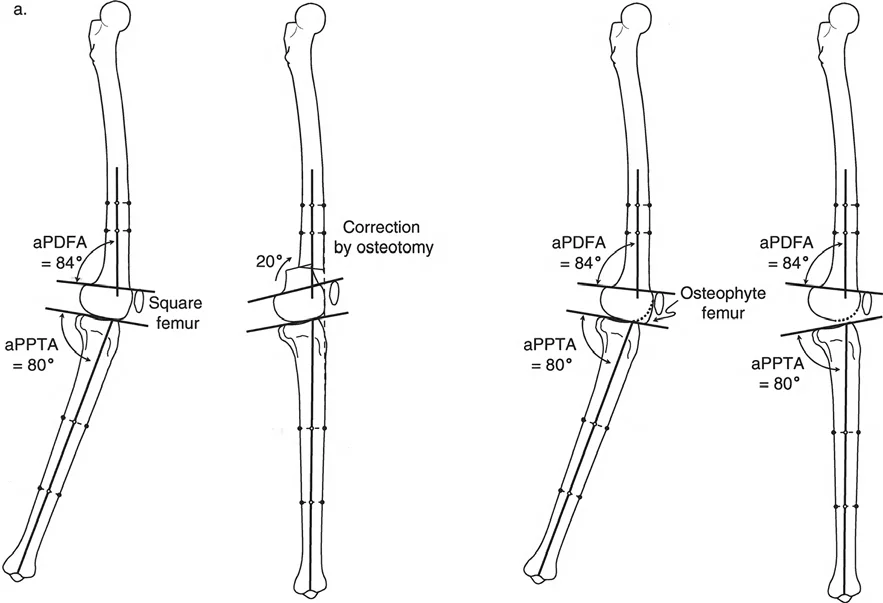
- قطع العظم الفخذي البعيد (Distal Femoral Osteotomy - DFO):
- قد يكون ضروريًا إذا كان التشوه الأفحج يتركز في عظم الفخذ.
علاج خشونة المفصل أحادي الحجرة الوحشية (LCOA)
ترتبط خشونة الركبة الوحشية غالبًا بالانحراف الأروح (Genu Valgum). يهدف العلاج إلى تحويل الحمل من الحجرة الوحشية المتضررة إلى الحجرة الإنسية السليمة.
- قطع العظم الفخذي البعيد (Distal Femoral Osteotomy - DFO):
- يُعد الخيار الأكثر شيوعًا، حيث يتم عمل قطع في الجزء السفلي من عظم الفخذ لتصحيح الانحراف الأروح.
- قطع العظم الظنبوبي العلوي (High Tibial Osteotomy - HTO):
- يمكن استخدامه إذا كان التشوه الأروح يتركز في عظم الساق.
- ملاحظة هامة: يجب تصحيح LCOA إلى محاذاة محايدة (MAD = 0 مم) فقط، على عكس MCOA التي غالبًا ما يتم تصحيحها بشكل مفرط قليلاً إلى وضعية الأروح. هذا لتجنب تحميل زائد على الحجرة الإنسية.
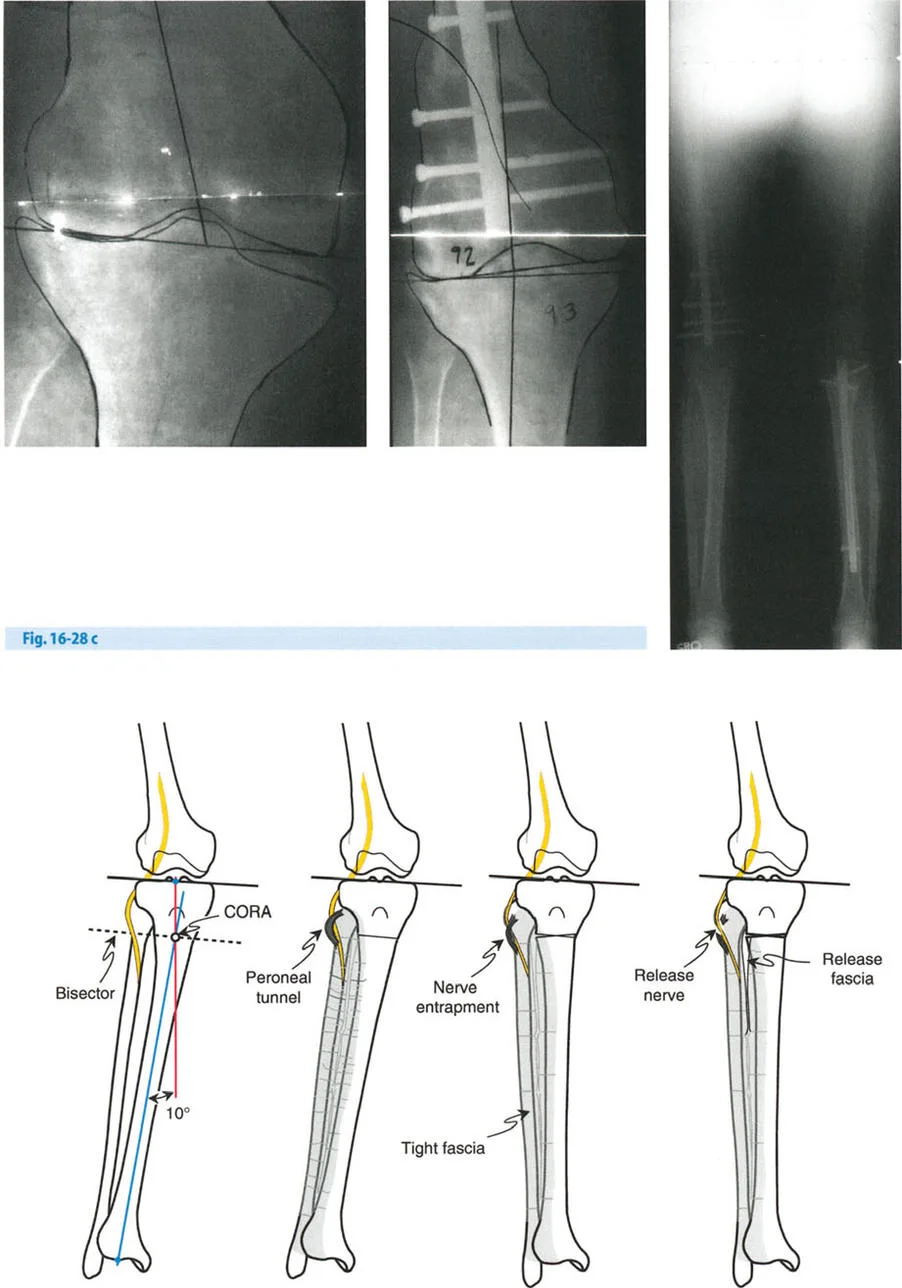
- مخاطر العصب الشظوي: التصحيح الحاد للانحراف الأروح في الساق قد يؤدي إلى شد العصب الشظوي، مما قد يسبب إصابة العصب أو متلازمة الحيز. قد يُنصح بإجراء تحرير وقائي للعصب الشظوي وقطع اللفافة (Fasciotomy) في التصحيحات الكبيرة، أو استخدام التصحيح التدريجي بالتثبيت الخارجي.
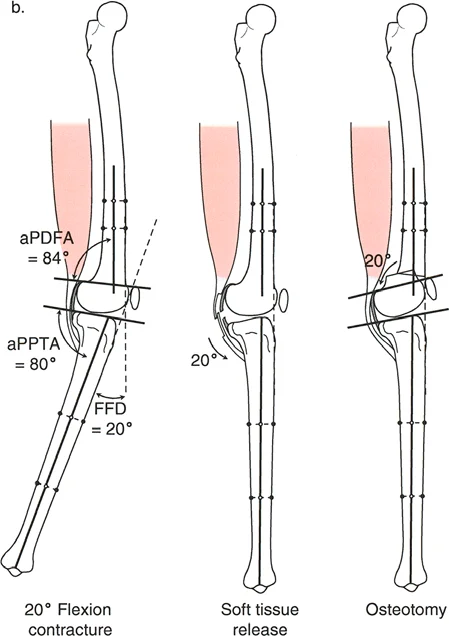
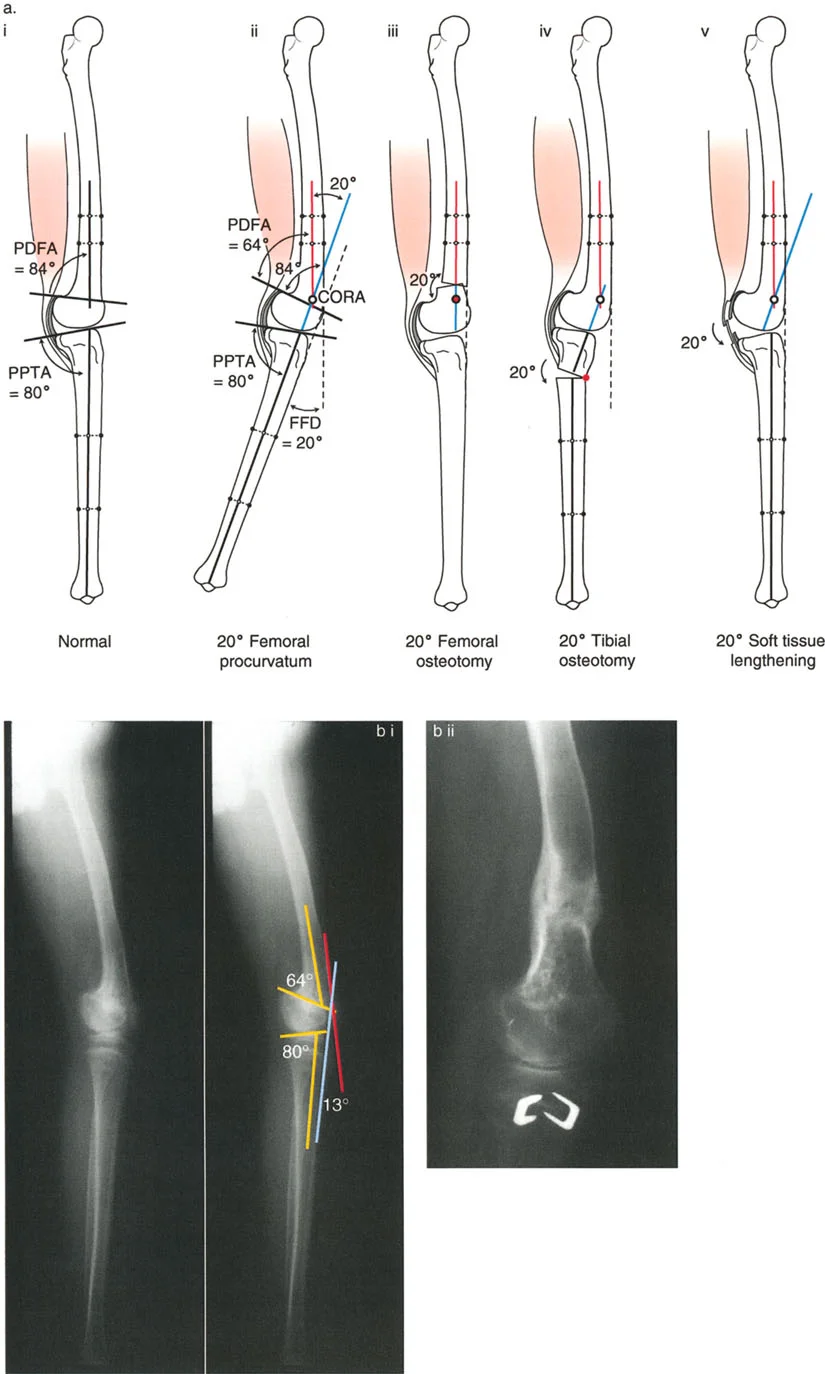
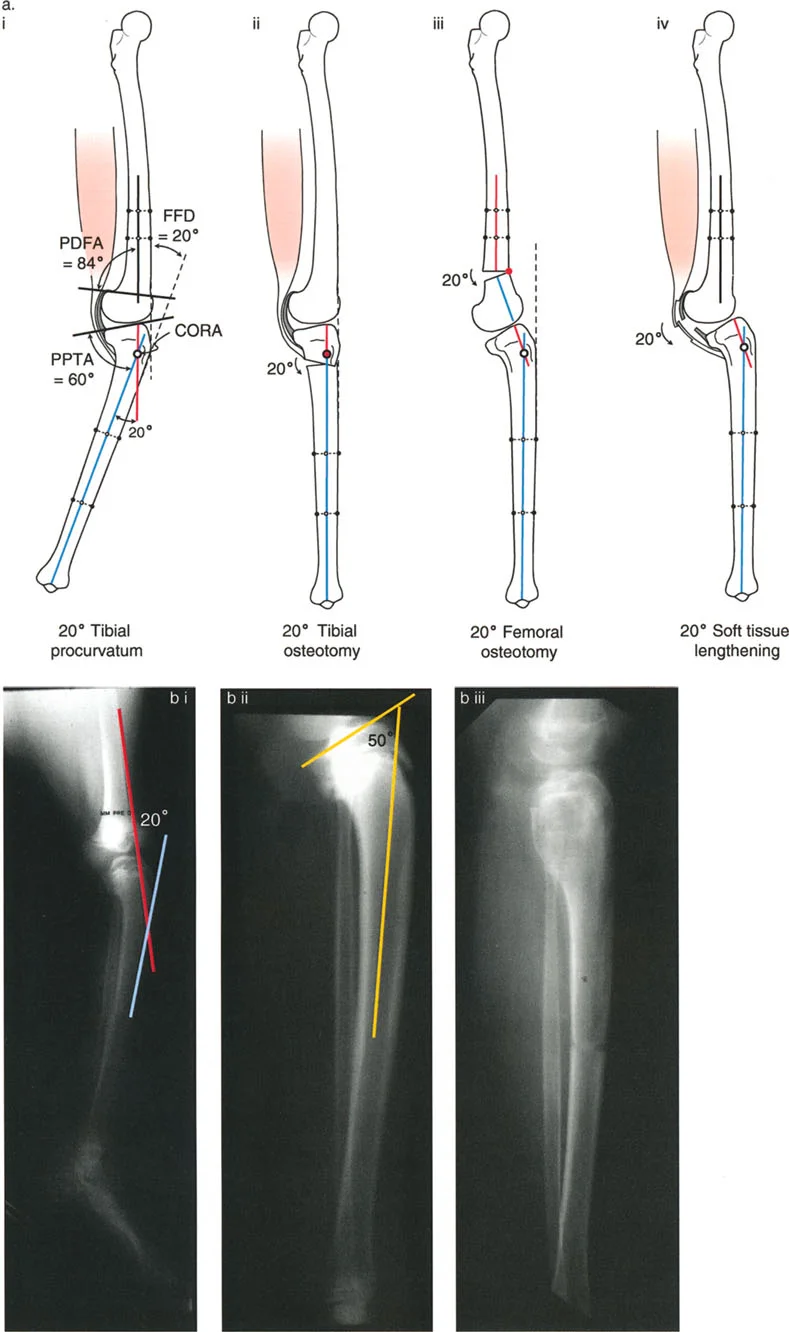
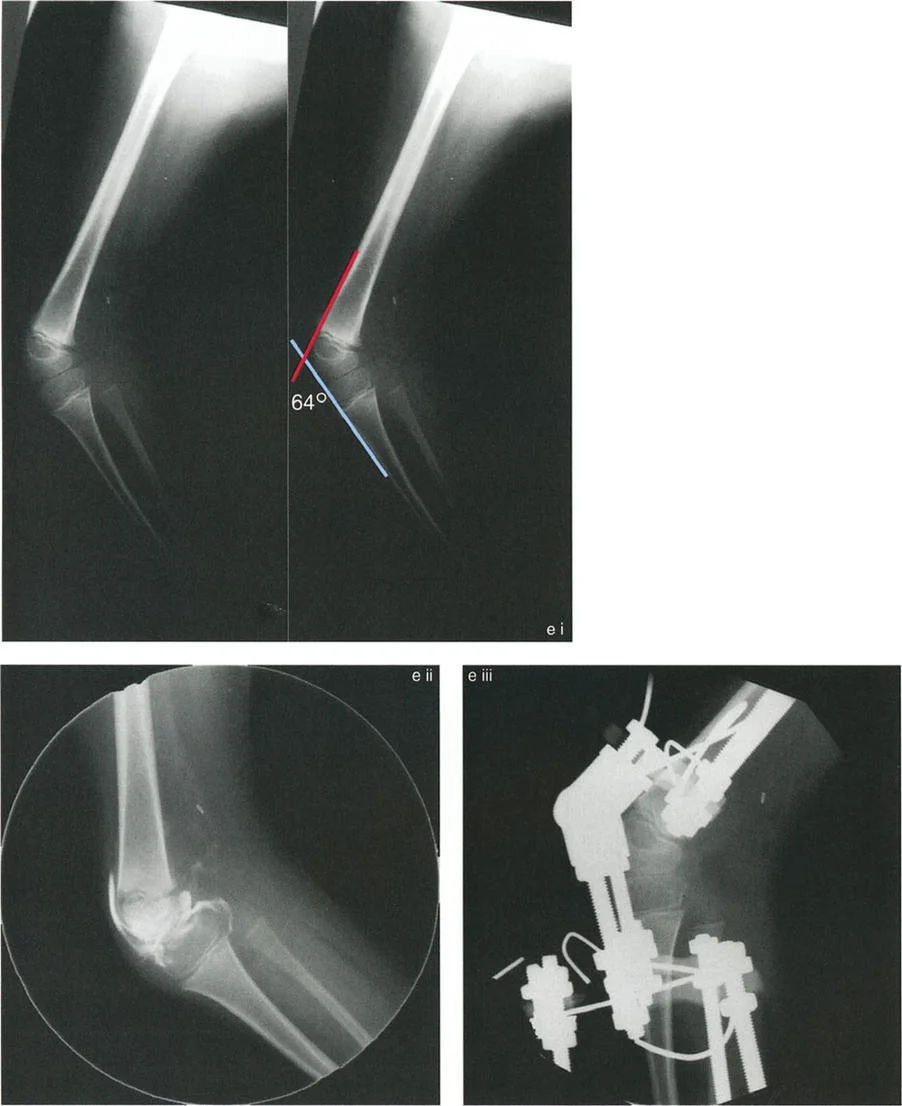
تصحيح تحدد حركة الركبة (Flexion Deformity - FFD)
تحدُّد حركة الركبة هو عدم القدرة على مد الركبة بالكامل. يمكن أن يكون سببه عظميًا أو ناتجًا عن تقلص في الأنسجة الرخوة.
- التشخيص الدقيق: يجب تحديد ما إذا كان تحدد الحركة ناتجًا عن تشوه عظمي (تقوس أمامي في الفخذ أو الساق) أو تقلص في الأنسجة الرخوة (الأوتار الخلفية، محفظة المفصل).
- قطع العظم التمديدي (Extension Osteotomy):
- إذا كان التشوه عظميًا، يتم إجراء قطع عظم تمديدي في عظم الفخذ أو الساق لتصحيح التقوس.
- الأستاذ الدكتور محمد هطيف يؤكد على أهمية عدم تصحيح الساق بأكثر من 90 درجة PPTA لتجنب فقدان الميل الخلفي الطبيعي للساق.
- تحرير الأنسجة الرخوة (Soft Tissue Release):
- إذا كان السبب هو تقلص الأنسجة الرخوة، فقد يتم إجراء إطالة للأوتار أو تحرير لمحفظة المفصل.
- إزالة النتوءات العظمية (Osteophyte Resection):
- إذا كانت النتوءات العظمية الأمامية تمنع المد الكامل، يمكن إزالتها جراحيًا.
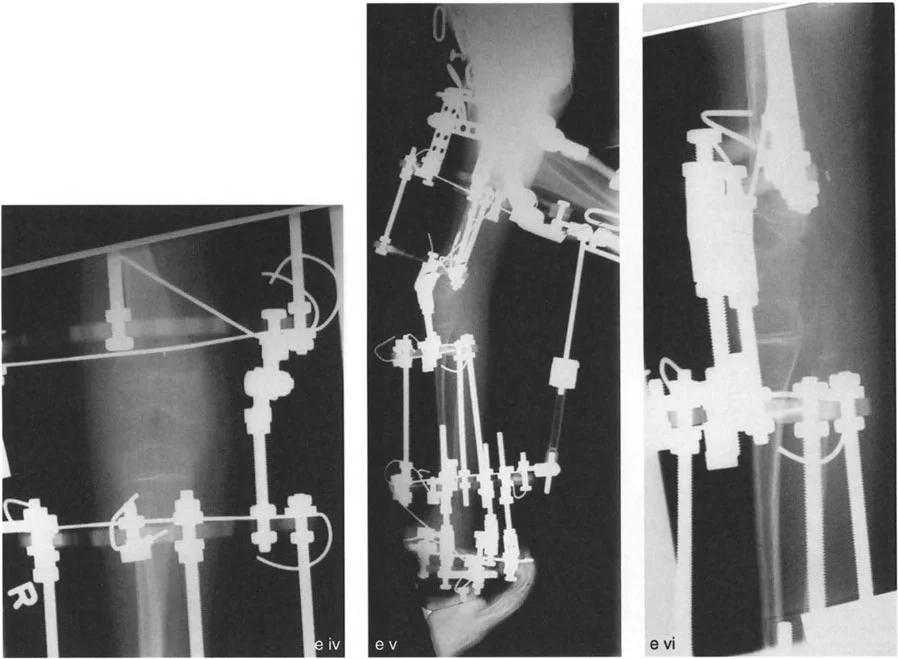
- التصحيح التدريجي: في حالات تحدد الحركة الشديدة أو المعقدة، قد يكون التصحيح التدريجي باستخدام التثبيت الخارجي هو الخيار الأكثر أمانًا.
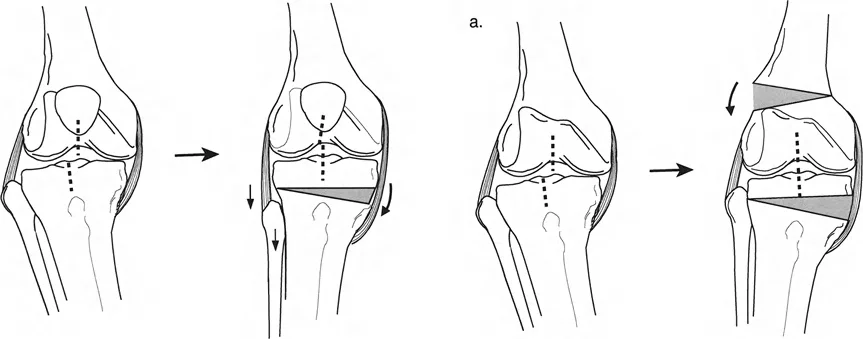
علاج الانزلاق الجانبي (Lateral Subluxation) وانخفاض الهضبة الظنبوبية الإنسية
- الانزلاق الجانبي بدون فقدان عظم شديد: يمكن علاجه عن طريق شد الأربطة الجانبية (MCL و LCL) جنبًا إلى جنب مع إعادة المحاذاة.
- الانزلاق الجانبي مع انحراف أروح في الفخذ وأفحج في الساق: غالبًا ما يتطلب قطع عظم أفحج في الفخذ (Varus Femoral Osteotomy) وقطع عظم أروح في الساق (Valgus Tibial Osteotomy) لتقليل الانزلاق.
- انخفاض الهضبة الظنبوبية الإنسية: في الحالات الشديدة، يمكن استخدام رفع نصف الهضبة (Hemi-plateau Elevation) لتقليل الانزلاق.
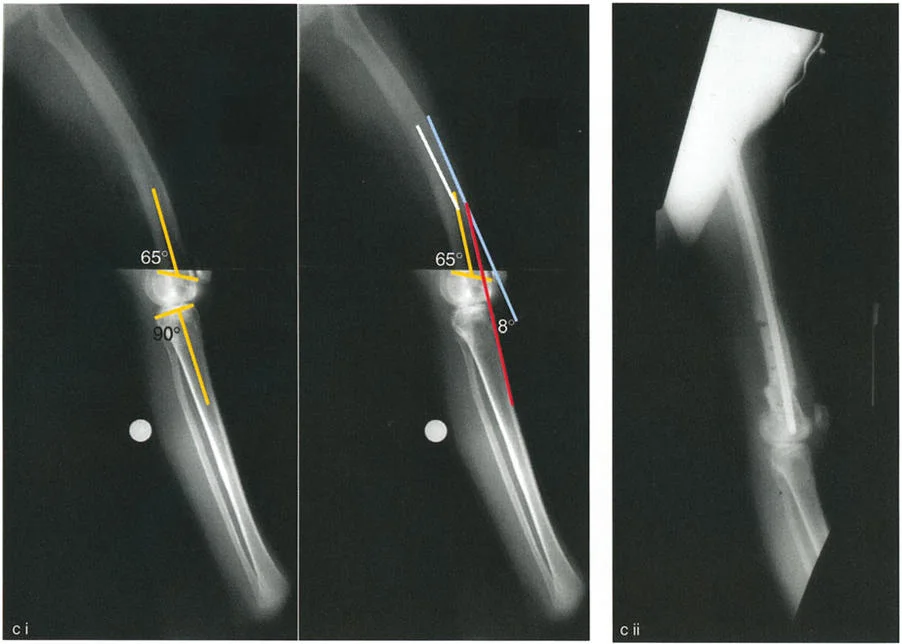
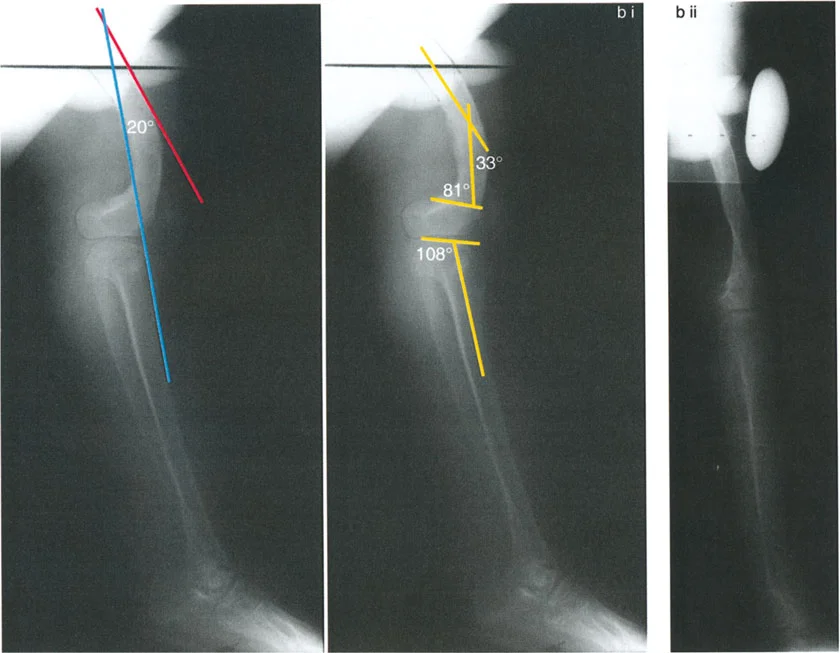
تصحيح الركبة الارتدادية (Recurvatum Deformity - Hyperextension)
الركبة الارتدادية هي فرط البسط في الركبة. غالبًا ما تكون غير مصحوبة بأعراض في الأشخاص ذوي العضلات السليمة، ولكنها قد تسبب مشاكل في حالات ضعف العضلات أو التشوهات العظمية.
- التشخيص: يجب تحديد ما إذا كانت الارتدادية عظمية (تقوس خلفي في الفخذ أو الساق) أو ناتجة عن رخاوة في الأنسجة الرخوة أو ضعف عضلي.
- قطع العظم الانثنائي (Flexion Osteotomy):
- إذا كان التشوه عظميًا (تقوس خلفي)، يتم إجراء قطع عظم انثنائي في عظم الفخذ أو الساق لتصحيح الارتدادية.
- الأستاذ الدكتور محمد هطيف يشدد على أهمية عدم استخدام قطع عظم الفخذ الانثنائي لتصحيح ارتدادية الساق، والعكس صحيح، لتجنب الانزلاق الخلفي أو الأمامي للركبة.
- اعتبارات خاصة: في المرضى الذين يعانون من ضعف عضلي (مثل شلل الأطفال)، قد يحتاج التصحيح إلى فرط تصحيح بسيط (overcorrection) إلى وضعية انثناء لضمان ثبات الركبة ومنع فرط البسط غير المتحكم فيه.
اعتبارات جراحية إضافية
- العصب الشظوي (Peroneal Nerve): في تصحيحات الانحراف الأروح الشديد في الساق، قد يكون تحرير العصب الشظوي ضروريًا لتجنب إصابته.
- **التثبيت الدا

خشونة الركبة وتمزق الأربطة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات منظار الركبة والمفاصل الصناعية.
مواضيع أخرى قد تهمك