تصحيح تشوهات العظام بتقنيات بالي المتقدمة الدليل الشامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
تصحيح تشوهات العظام بتقنيات بالي المتقدمة هو حل جراحي دقيق لإعادة محاذاة الأطراف وإطالة العظام. يعتمد على مبادئ هندسية وبيولوجية لضمان أفضل النتائج، ويتم إجراؤه باستخدام مثبتات خارجية متخصصة تحت إشراف خبراء مثل الأستاذ الدكتور محمد هطيف في صنعاء.
الخلاصة الطبية السريعة: تصحيح تشوهات العظام بتقنيات بالي المتقدمة هو حل جراحي دقيق لإعادة محاذاة الأطراف وإطالة العظام. يعتمد على مبادئ هندسية وبيولوجية لضمان أفضل النتائج، ويتم إجراؤه باستخدام مثبتات خارجية متخصصة تحت إشراف خبراء مثل الأستاذ الدكتور محمد هطيف في صنعاء.
مقدمة إلى عالم تصحيح تشوهات العظام المتقدمة
في عالم جراحة العظام الحديث، لم يعد تصحيح التشوهات المعقدة مجرد هدف سريري، بل أصبح ضرورة بيولوجية وميكانيكية مطلقة. لقد ولت الأيام التي كان فيها الأطباء يعتمدون على التقدير البصري للتشوهات الزاوية أو على الأشعة السينية أثناء الجراحة فقط. اليوم، أصبحنا نعتمد على الدقة الرياضية والعلمية لضمان أفضل النتائج لمرضانا.
تستند هذه التقنيات المتقدمة إلى المبادئ الهندسية الرائدة التي وضعها الدكتور درور بالي (Dr. Dror Paley)، بالإضافة إلى الإرث البيولوجي لجافريل إليزاروف (Gavriil Ilizarov) وتأثير الشد والضغط على العظام. إن فهم التفاعل المعقد بين الأجهزة الجراحية وهندسة قطع العظم هو ما يميز عملية إطالة العظام بالشد الناجحة عن المضاعفات الخطيرة مثل سوء الالتحام، أو التصلب المبكر، أو فشل تكوين العظم الجديد.

هذا الدليل الشامل يستعرض الاعتبارات الحاسمة لتطبيق الأجهزة، وتحديد مواضع المفاصل الاصطناعية (المفصلات)، وآليات الشد، والتسلسل الاستراتيجي للتصحيحات التدريجية. سواء كان الجراح يستخدم مثبتات إليزاروف الدائرية التقليدية، أو أنظمة الهيكسابود الحديثة (مثل جهاز تايلور الفراغي Taylor Spatial Frame)، أو المثبتات أحادية الجانب، فإن القواعد الهندسية التي تحكم مركز دوران الانحراف (CORA)، ومحور تصحيح الانحراف (ACA)، وانحراف المحور الميكانيكي (MAD) تظل مطلقة ولا تقبل الخطأ.
من خلال إتقان هذه المبادئ، يمكن لجراحي العظام، وعلى رأسهم الأستاذ الدكتور محمد هطيف في صنعاء، التلاعب بقطع العظام في الفراغ ثلاثي الأبعاد بشكل موثوق، مما يضمن التوجيه الأمثل للمفاصل - مستهدفين بشكل خاص الزاوية الفخذية الأنسية البعيدة الطبيعية (mLDFA) والزاوية الظنبوبية القريبة الأنسية (MPTA) - مع احترام البيولوجيا الدقيقة للعظم المتكون حديثًا.
تعتبر الخبرة الواسعة للأستاذ الدكتور محمد هطيف في صنعاء في تطبيق هذه التقنيات المتقدمة، وخاصةً تقنيات بالي، حجر الزاوية في تحقيق أفضل النتائج للمرضى الذين يعانون من تشوهات عظمية معقدة. يلتزم الدكتور هطيف بأعلى معايير الدقة الجراحية والاهتمام بالتفاصيل لضمان عودة مرضاه إلى حياتهم الطبيعية بأقصى قدر من الوظيفة والراحة.
التشريح وكيف تؤثر التشوهات العظمية على الجسم
لفهم تصحيح تشوهات العظام، يجب أولاً أن نفهم كيف يؤثر التشوه على بنية الجسم ووظيفته. التشوهات العظمية هي انحرافات عن الشكل الطبيعي للعظم أو المفصل، ويمكن أن تؤثر على أي جزء من الهيكل العظمي، ولكنها غالبًا ما تظهر في الأطراف السفلية، مما يؤثر على المشي والتوازن ونوعية الحياة بشكل عام.
فهم المحور الميكانيكي للجسم
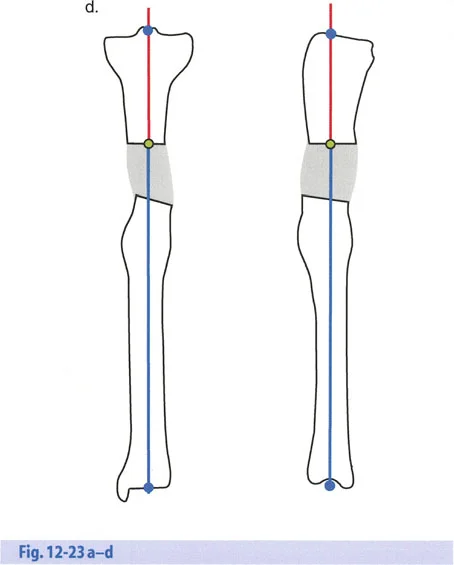
يعتمد جسم الإنسان على محاذاة دقيقة للمفاصل والعظام ليعمل بكفاءة. "المحور الميكانيكي" هو خط وهمي يمتد من مركز مفصل الورك إلى مركز مفصل الكاحل، ويمر عبر مركز مفصل الركبة. عند وجود تشوه، ينحرف هذا المحور، مما يضع ضغطًا غير طبيعي على المفاصل ويؤدي إلى الألم، وتآكل المفاصل المبكر (الخشونة)، وصعوبة في الحركة.
أنواع التشوهات الشائعة
- التقوس (Varus): عندما ينحني الطرف إلى الداخل، مثل تقوس الركبتين (الساقين المقوستين).
- الفحج (Valgus): عندما ينحني الطرف إلى الخارج، مثل فحج الركبتين (الركبتين المتلاصقتين).
- الدوران (Rotation): عندما يدور العظم حول محوره الطولي، مما يؤثر على اتجاه القدم أو الركبة.
- الترجمة (Translation): عندما ينزاح جزء من العظم جانبيًا بالنسبة للجزء الآخر.
- القصور (Shortening): عندما يكون أحد الأطراف أقصر من الآخر.
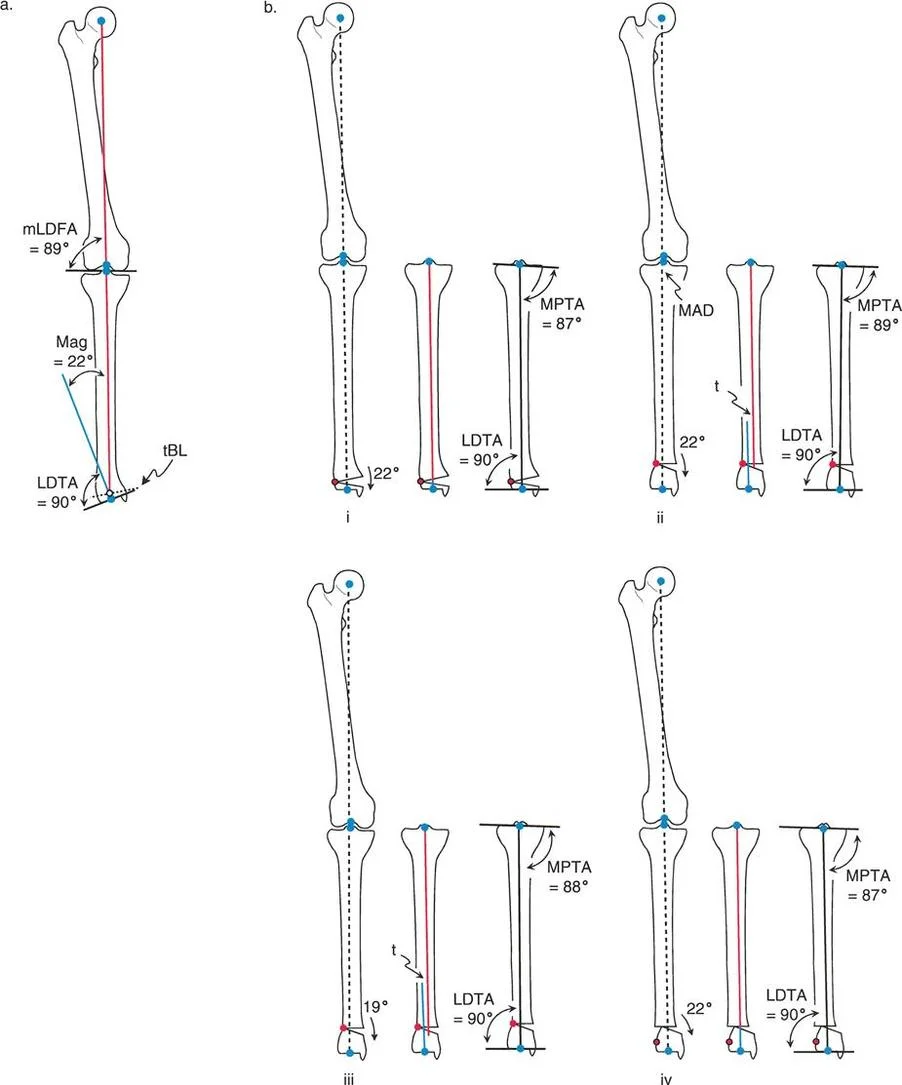
تؤثر هذه التشوهات على زوايا المفاصل مثل الزاوية الفخذية الأنسية البعيدة (mLDFA) والزاوية الظنبوبية القريبة الأنسية (MPTA)، والتي يجب أن تكون ضمن نطاقات طبيعية لضمان وظيفة المفصل المثلى. تصحيح هذه الزوايا بدقة هو جوهر العلاج.
الأسباب وعوامل الخطر لتشوهات العظام
تتعدد الأسباب التي تؤدي إلى تشوهات العظام، وقد تكون بعضها خلقية (موجودة منذ الولادة) أو مكتسبة خلال مراحل الحياة المختلفة. فهم هذه الأسباب يساعد في تحديد أفضل خطة علاجية والوقاية من تفاقم المشكلة.
الأسباب الشائعة للتشوهات العظمية
- التشوهات الخلقية: يولد بعض الأطفال بتشوهات في العظام نتيجة لمشاكل في النمو الجنيني. من الأمثلة الشائعة مرض بلونت (Blount's disease) الذي يسبب تقوسًا في الساق (tibia vara)، أو نقص تنسج العظام.
- الإصابات والكسور: الكسور التي لا تلتئم بشكل صحيح (سوء الالتحام) أو التي تؤثر على صفائح النمو لدى الأطفال يمكن أن تؤدي إلى تشوهات دائمة في العظام.
- الأمراض الأيضية: بعض الأمراض التي تؤثر على استقلاب العظام، مثل الكساح (Rickets) الناتج عن نقص فيتامين د، يمكن أن تضعف العظام وتجعلها عرضة للتشوهات.
- الالتهابات العظمية: الالتهابات المزمنة في العظام (التهاب العظم والنقي) قد تؤثر على نمو العظم وتسبب تشوهات.
- الأورام: الأورام الحميدة أو الخبيثة في العظام قد تؤدي إلى تدمير الأنسجة العظمية وتغيير شكل العظم.
- الأمراض العصبية العضلية: بعض الحالات التي تؤثر على العضلات والأعصاب يمكن أن تسبب اختلالات في التوازن العضلي، مما يؤدي إلى تشوهات في المفاصل والعظام بمرور الوقت.
- التهاب المفاصل: التهاب المفاصل المزمن، مثل التهاب المفاصل الروماتويدي، يمكن أن يؤدي إلى تآكل المفاصل وتشوهات حولها.
يعتمد الأستاذ الدكتور محمد هطيف في صنعاء على تقييم شامل لتاريخ المريض والفحص السريري والتصوير لتحديد السبب الجذري للتشوه، مما يمكنه من وضع خطة علاجية مخصصة وفعالة.
الأعراض وكيف تؤثر التشوهات العظمية على حياتك
تتنوع أعراض تشوهات العظام بشكل كبير حسب نوع وموقع وشدة التشوه. يمكن أن تؤثر هذه الأعراض بشكل كبير على جودة حياة المريض، من الألم إلى صعوبة أداء الأنشطة اليومية.
الأعراض الشائعة للتشوهات العظمية
- الألم: غالبًا ما يكون الألم هو العرض الرئيسي، وقد يكون خفيفًا أو شديدًا، ومستمرًا أو متقطعًا، ويزداد سوءًا مع النشاط. ينتج الألم عن الضغط غير الطبيعي على المفاصل والأربطة والعضلات.
- صعوبة في المشي: يمكن أن تسبب التشوهات عرجًا، أو مشية غير طبيعية، أو صعوبة في الحفاظ على التوازن، مما يزيد من خطر السقوط.
- اختلاف طول الطرفين: إذا كان أحد الأطراف أقصر من الآخر، فقد يؤدي ذلك إلى مشاكل في الظهر والورك والحوض، بالإضافة إلى صعوبة في اختيار الأحذية والملابس.
- تغير في شكل الطرف: قد يلاحظ المريض أو الأهل انحناءً واضحًا في الساق أو الذراع، أو دورانًا غير طبيعي في القدم أو الركبة.
- تصلب المفاصل أو محدودية الحركة: قد تحد التشوهات من نطاق حركة المفصل، مما يجعل بعض الأنشطة صعبة أو مستحيلة.
- ضعف العضلات: قد يؤدي عدم الاستخدام أو المحاذاة غير الصحيحة إلى ضعف العضلات المحيطة بالمنطقة المصابة.
- مشاكل في الجلد: في بعض الحالات، قد يسبب التشوه ضغطًا على الجلد، مما يؤدي إلى تقرحات أو تهيج.
يقوم الأستاذ الدكتور محمد هطيف بتقييم شامل لأعراض المريض وتأثيرها على حياته اليومية، ويسعى جاهداً لتخفيف الألم واستعادة الوظيفة وتحسين جودة الحياة من خلال خطة علاجية مخصصة.
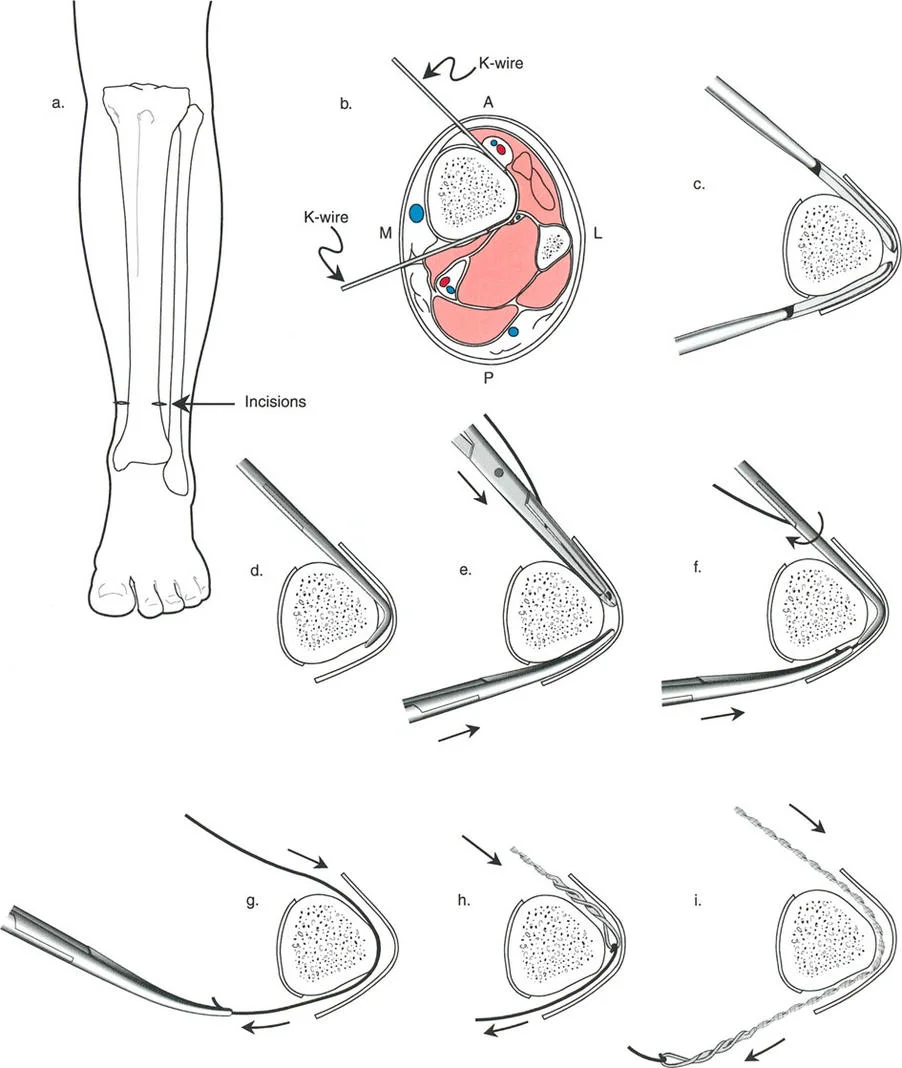
التشخيص الدقيق لتقييم تشوهات العظام
التشخيص الدقيق هو الخطوة الأولى والأكثر أهمية في علاج تشوهات العظام. يعتمد على مجموعة من الأدوات والتقنيات لتقييم مدى التشوه، وموقعه، وتأثيره على المحور الميكانيكي للجسم، مما يمكن الأستاذ الدكتور محمد هطيف من وضع خطة علاجية دقيقة ومفصلة.
خطوات التشخيص الرئيسية
-
التاريخ المرضي والفحص السريري:
- يستمع الأستاذ الدكتور محمد هطيف إلى شكاوى المريض، ويسأل عن تاريخ ظهور التشوه، والألم، والتأثير على الأنشطة اليومية، والتاريخ العائلي.
- يقوم بفحص دقيق للطرف المصاب لتقييم مدى الانحراف، ونطاق الحركة في المفاصل، وقوة العضلات، وأي علامات أخرى مثل اختلاف طول الطرفين أو الدوران.
-
التصوير الإشعاعي المتقدم:
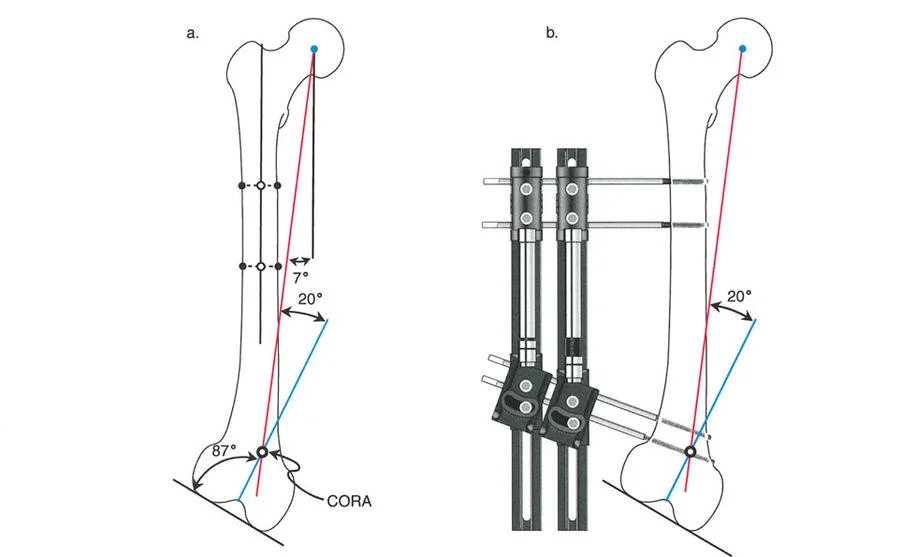
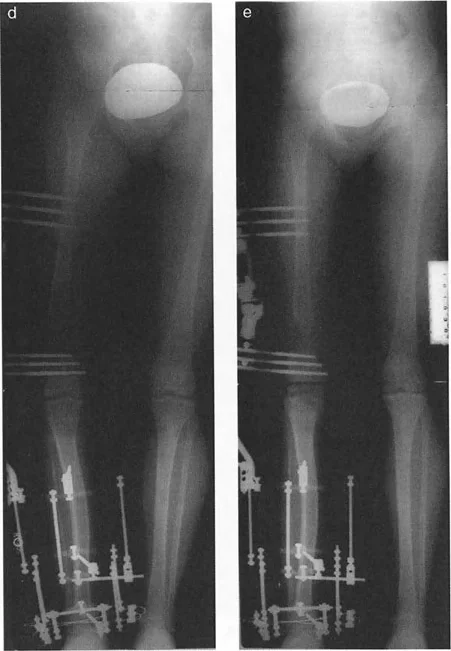
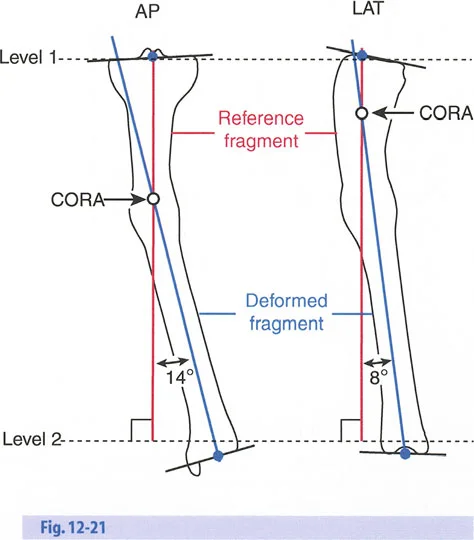
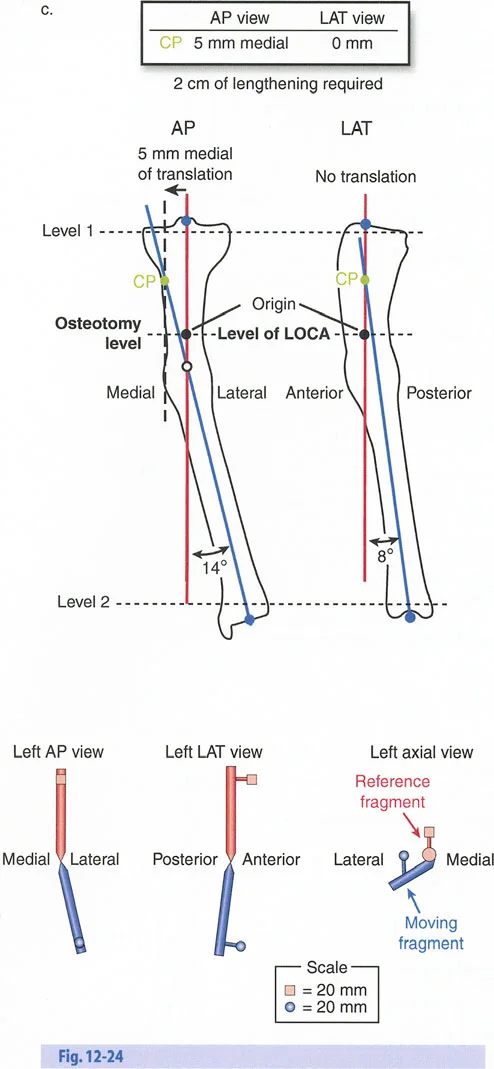
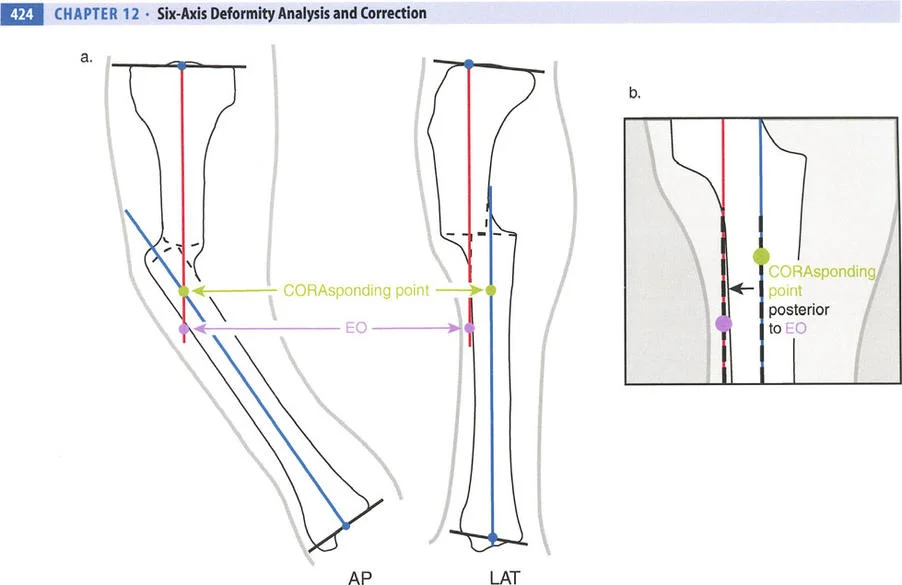
- الأشعة السينية الطويلة للطرفين (Long-leg Standing X-rays): هذه الأشعة ضرورية لتقييم المحور الميكانيكي للطرف بالكامل أثناء الوقوف. تسمح بتحديد مركز دوران الانحراف (CORA) بدقة، وهو النقطة التي يجب أن تتمحور حولها عملية التصحيح.
- الأشعة السينية العادية (X-rays): لتقييم العظام والمفاصل بشكل أكثر تفصيلاً في مستويات مختلفة.
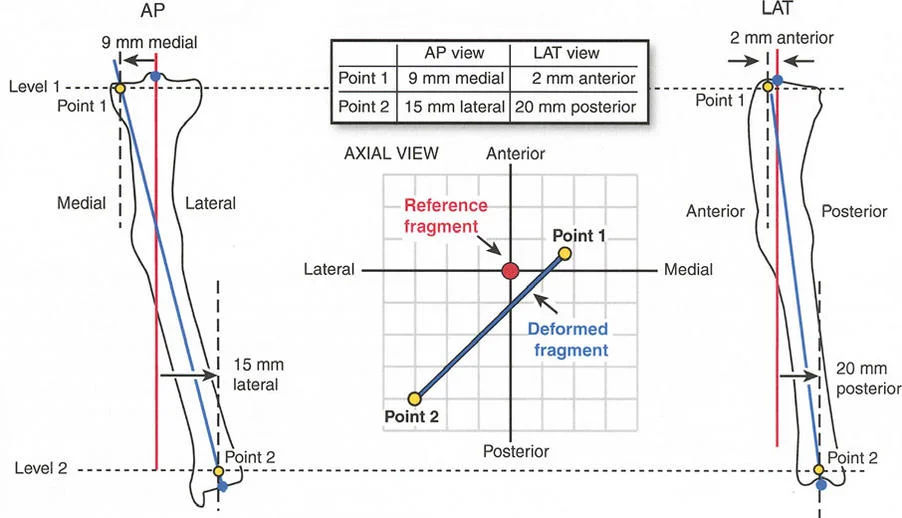
- الأشعة المقطعية (CT Scan): تستخدم لتقييم التشوهات المعقدة ثلاثية الأبعاد، وخاصة التشوهات الدورانية والترجمية، وتساعد في التخطيط الجراحي الدقيق.
- الرنين المغناطيسي (MRI): قد يستخدم لتقييم الأنسجة الرخوة المحيطة بالعظم، مثل العضلات والأربطة والأعصاب، إذا كان هناك اشتباه في إصابتها.
-
القياسات الهندسية:
- باستخدام صور الأشعة السينية الطويلة، يقوم الأستاذ الدكتور محمد هطيف بإجراء قياسات هندسية دقيقة لتحديد الزوايا غير الطبيعية (مثل mLDFA و MPTA)، ومقدار القصر، ودرجة الدوران، وأي انحرافات في المحور الميكانيكي. هذه القياسات هي الأساس لتخطيط الجراحة بدقة متناهية.
إن خبرة الأستاذ الدكتور محمد هطيف في تحليل هذه البيانات التشخيصية وتطبيق مبادئ بالي الهندسية هي ما يميز نهجه في علاج تشوهات العظام، مما يضمن خطة علاجية مخصصة تحقق أفضل النتائج الممكنة للمرضى في صنعاء.
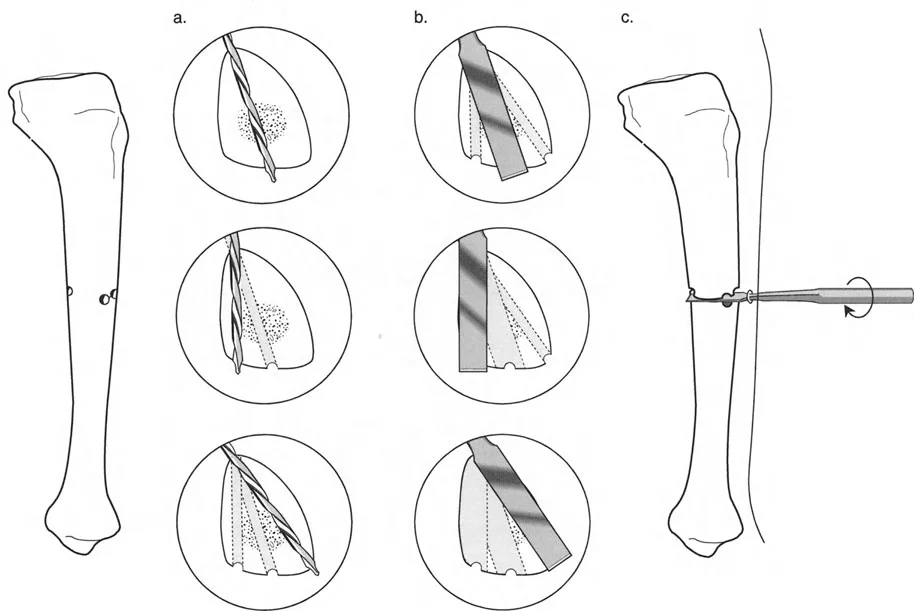
العلاج المتقدم لتصحيح تشوهات العظام بتقنيات بالي
يُعد علاج تشوهات العظام بتقنيات بالي المتقدمة نهجًا ثوريًا يجمع بين البيولوجيا والهندسة لاستعادة المحاذاة الطبيعية للأطراف وإطالة العظام. يعتمد هذا العلاج على مبدأ "توليد العظم بالشد" الذي اكتشفه إليزاروف، والذي يسمح للعظم الجديد بالنمو تدريجيًا تحت تأثير الشد الميكانيكي.
المبدأ البيولوجي: توليد العظم بالشد (Distraction Osteogenesis)
قبل الخوض في تفاصيل الأجهزة الميكانيكية، من الضروري فهم الركيزة البيولوجية التي نتعامل معها. اكتشف إليزاروف أن الأنسجة الحية، عندما تتعرض لشد بطيء وثابت، تصبح نشطة أيضيًا. هذا "تأثير الشد والضغط" يحفز تكوين العظم (osteogenesis)، وتكوين الأوعية الدموية (angiogenesis)، وتكوين الأنسجة الأخرى (histogenesis) مثل العضلات والأعصاب والجلد.
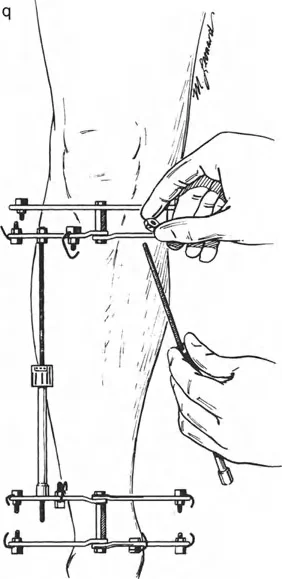
ومع ذلك، تعتمد هذه "المعجزة البيولوجية" بشكل كبير على الاستقرار الميكانيكي. إذا كان المثبت الخارجي شديد الصلابة، فقد لا يتكون العظم الجديد بشكل كافٍ؛ وإذا كان فضفاضًا جدًا، فإن قوى القص ستدمر الأوعية الدموية الدقيقة التي تتشكل في الفجوة، مما يؤدي إلى تكوين غضروف ليفي وعدم التحام العظم. يجب أن يوفر الجهاز حركة محورية دقيقة مع منع قوى القص وعدم الاستقرار الدوراني بشكل صارم.
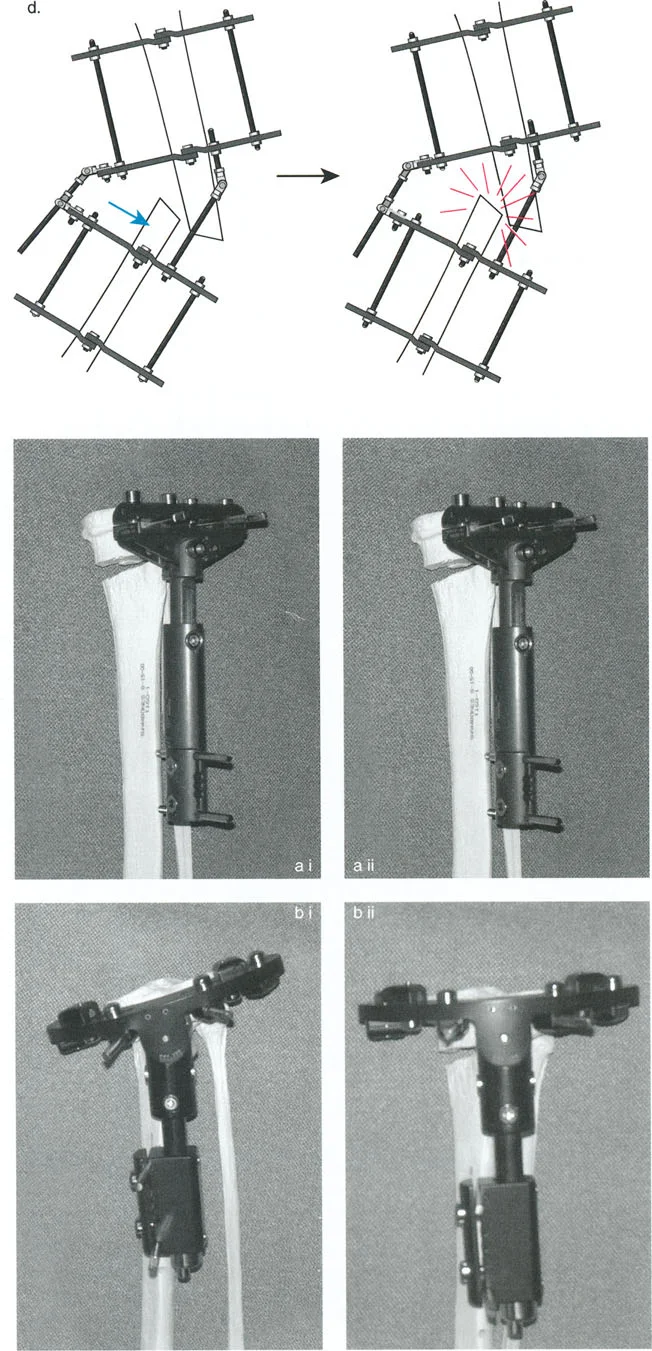
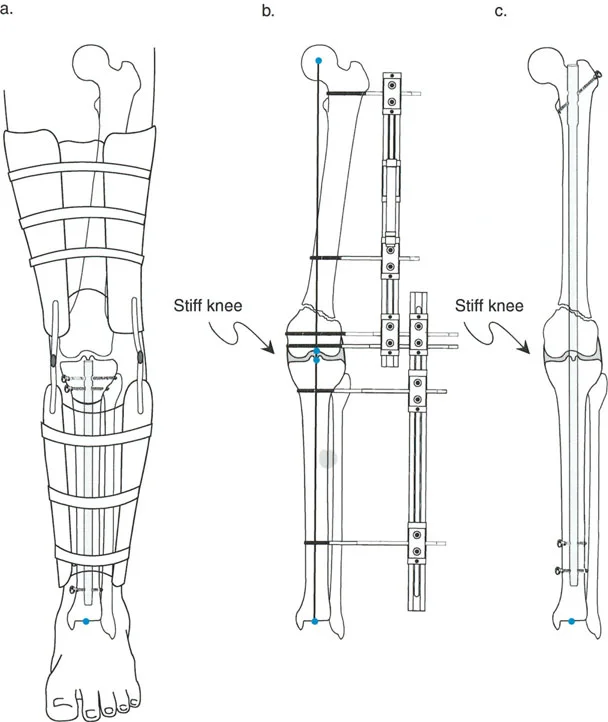
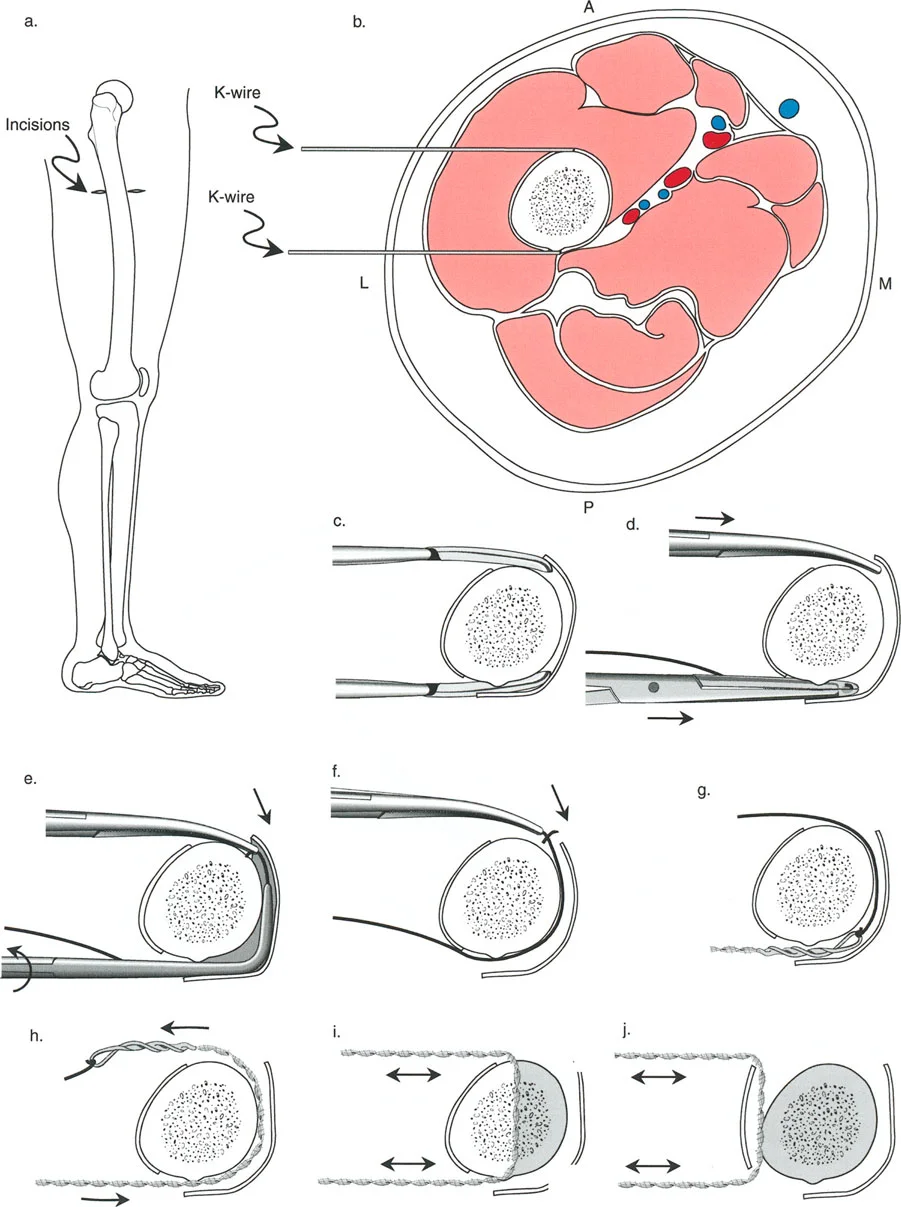
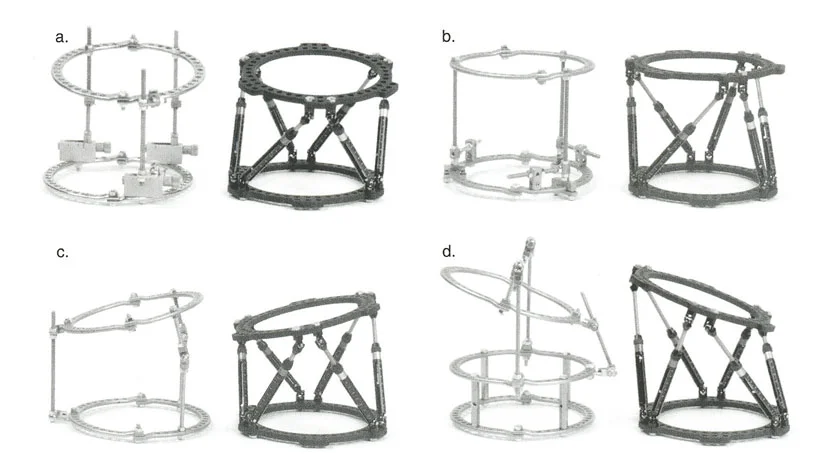
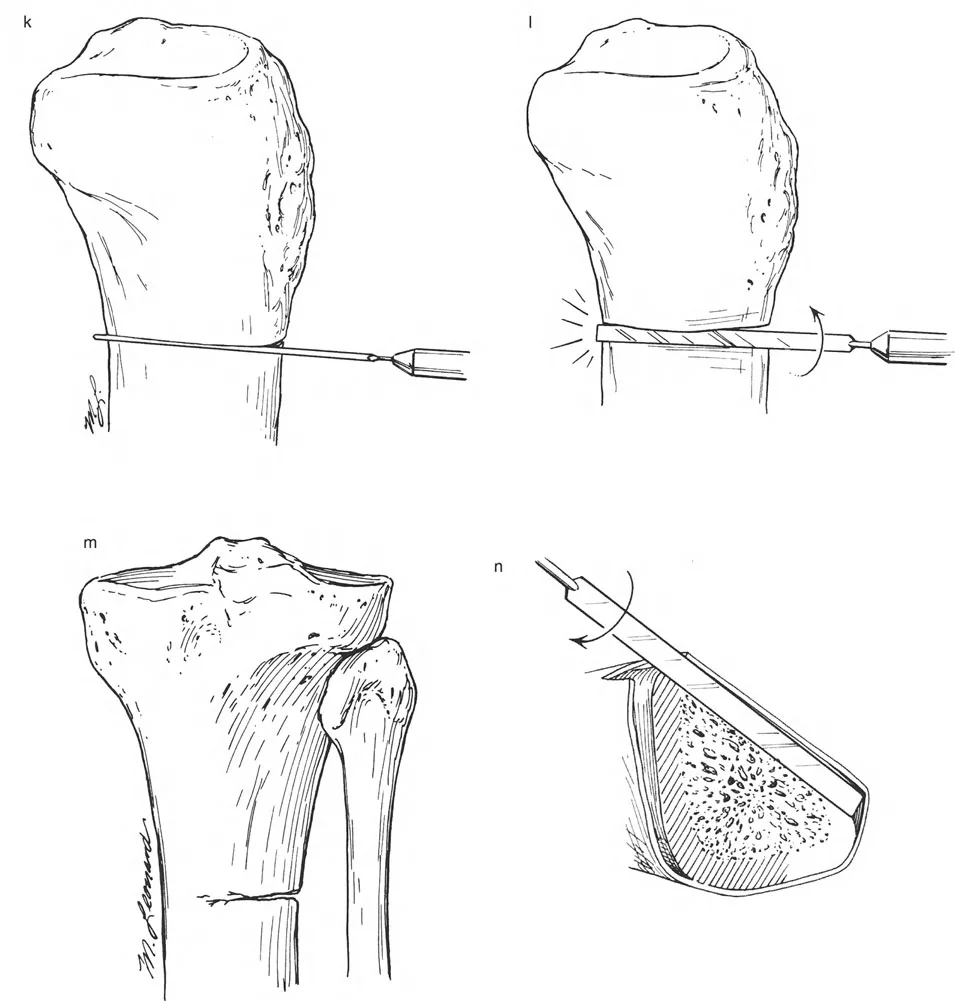
المثبتات الخارجية: أنواعها ودورها
تُستخدم أنواع مختلفة من المثبتات الخارجية لتطبيق مبادئ بالي وإليزاروف:
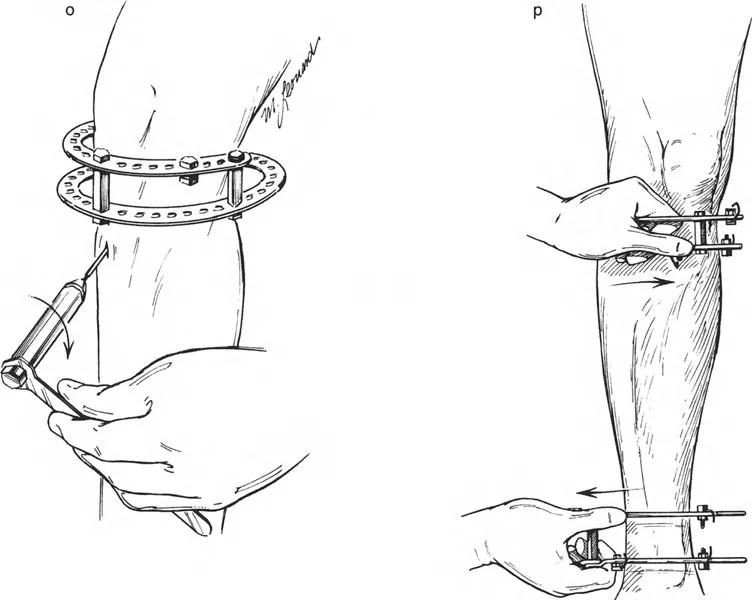
- مثبتات إليزاروف الدائرية الكلاسيكية: تتكون من حلقات معدنية متصلة بالعظم بأسلاك رفيعة، وتسمح بتصحيح متعدد المستويات.
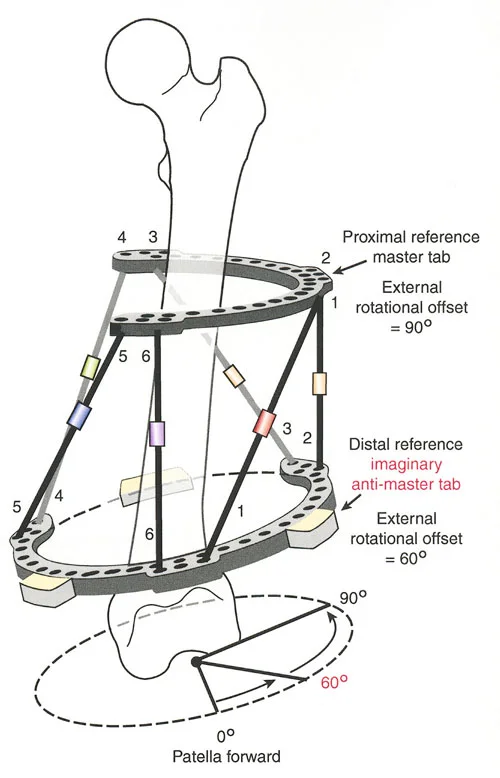
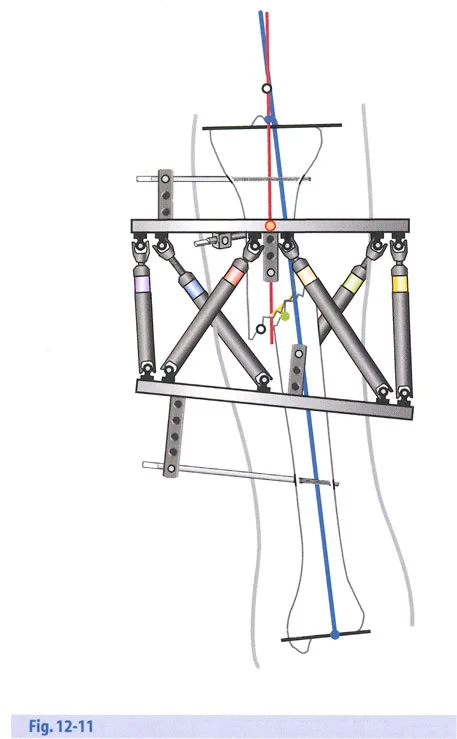
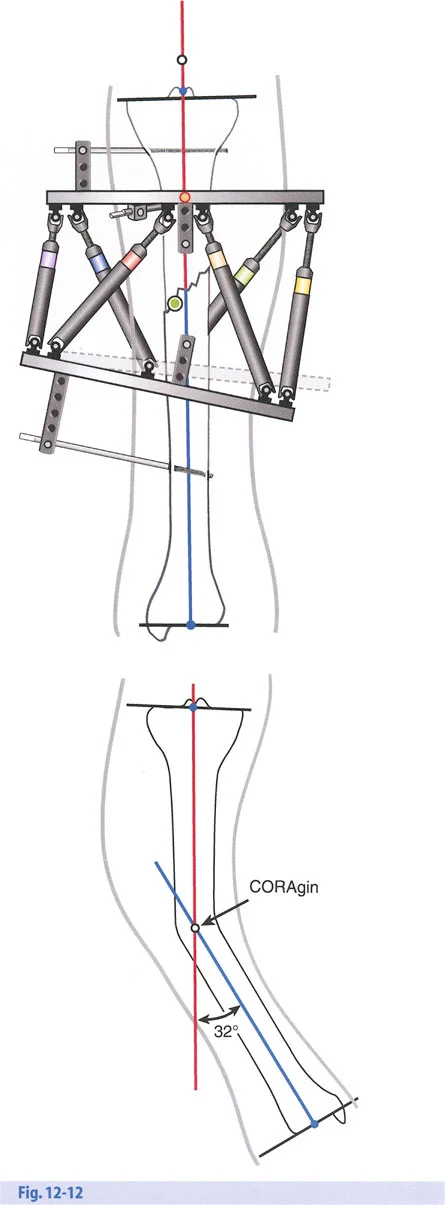
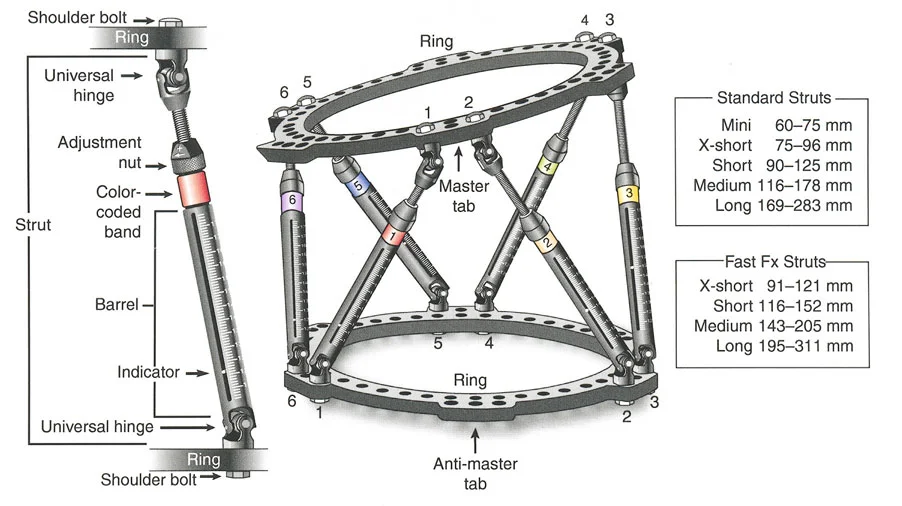
- أنظمة الهيكسابود الحديثة (مثل جهاز تايلور الفراغي Taylor Spatial Frame): تستخدم ست دعامات متداخلة (struts) متصلة بحلقتين. يتم التحكم فيها بواسطة برنامج حاسوبي يقوم بحساب التعديلات اليومية بدقة فائقة لتصحيح التشوه في ستة اتجاهات.
- المثبتات أحادية الجانب (Monolateral Fixators): تتميز بقضيب واحد يمتد على طول الطرف، وتستخدم غالبًا للتصحيحات الخطية أو الزاوية البسيطة.
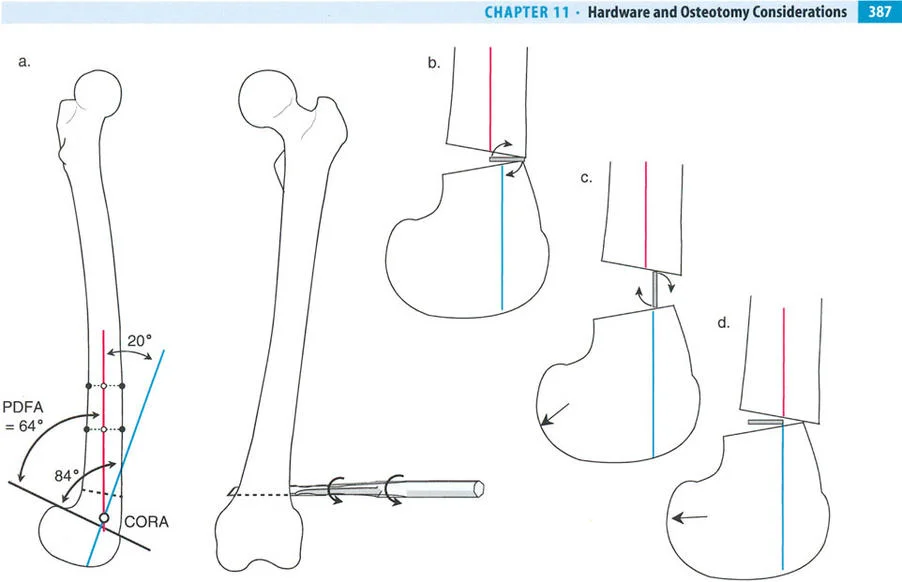
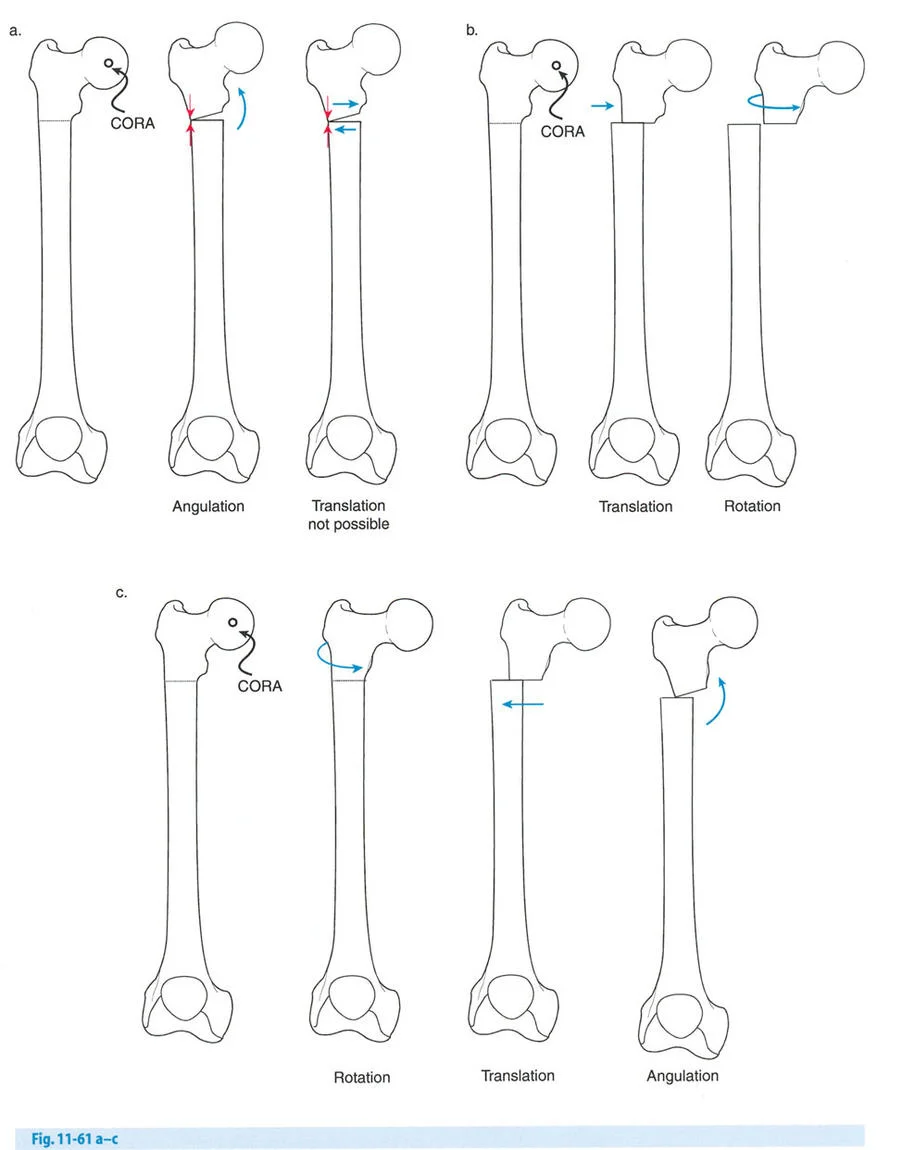
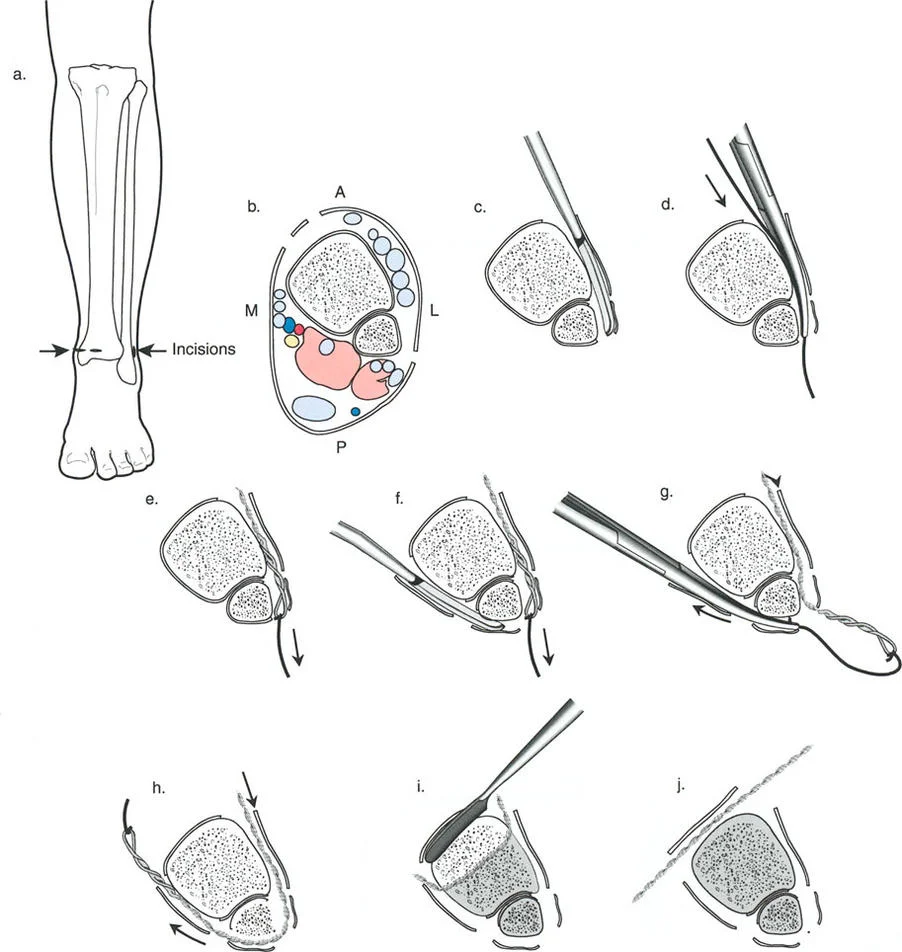
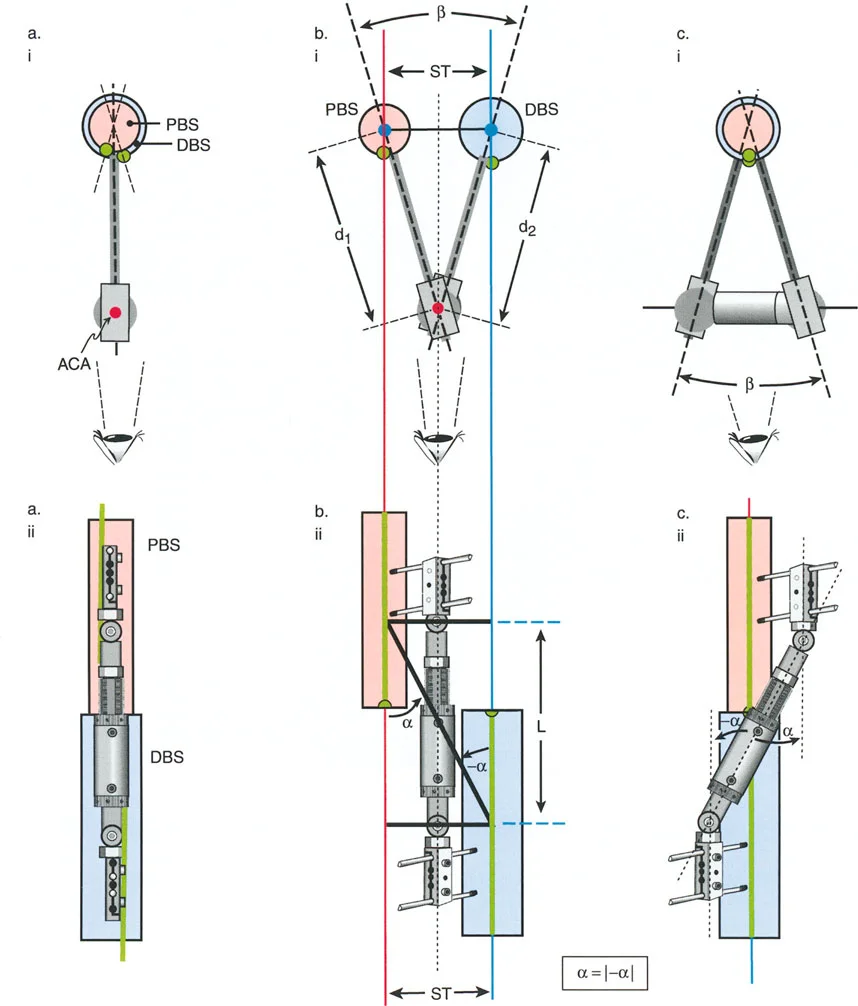
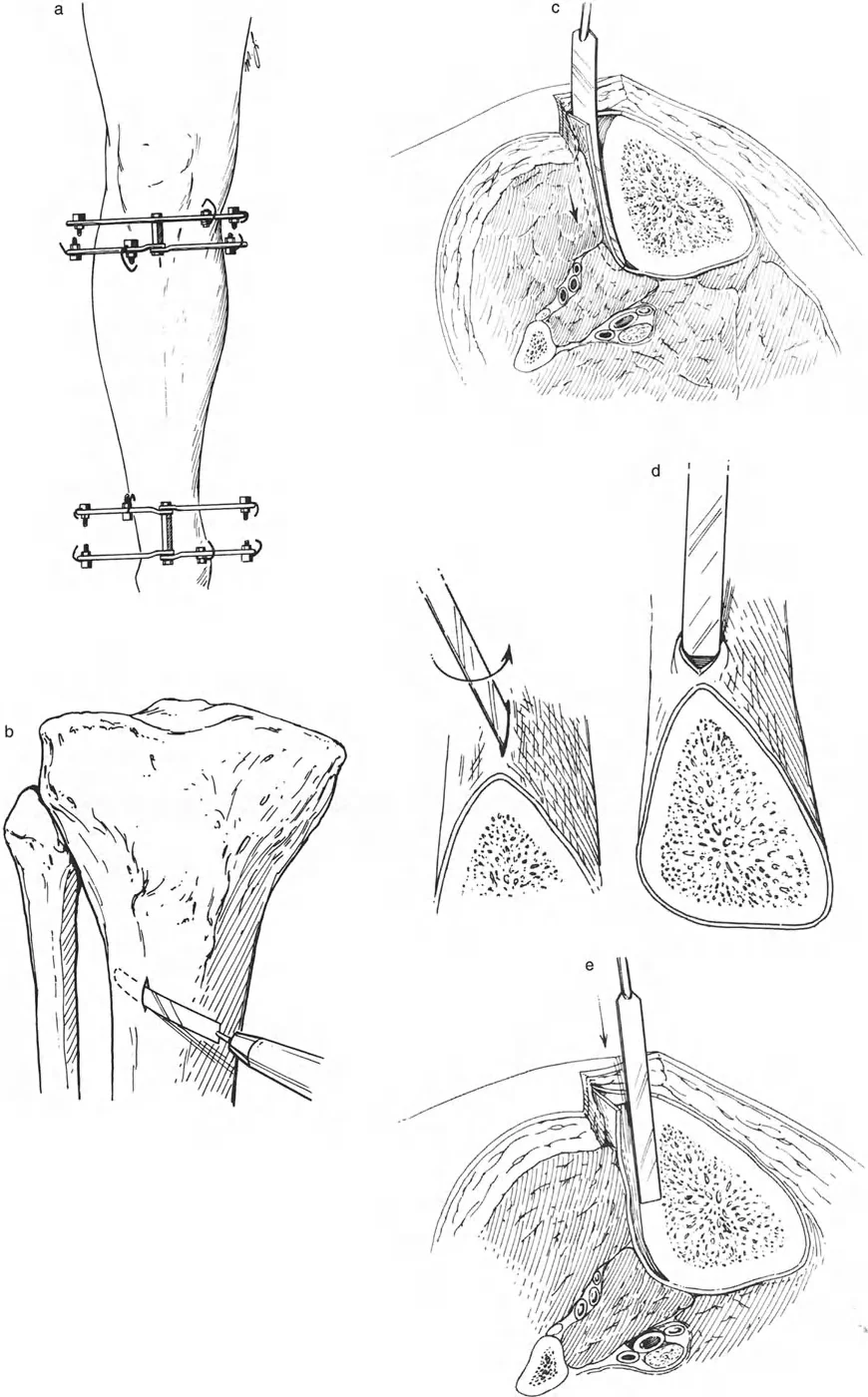
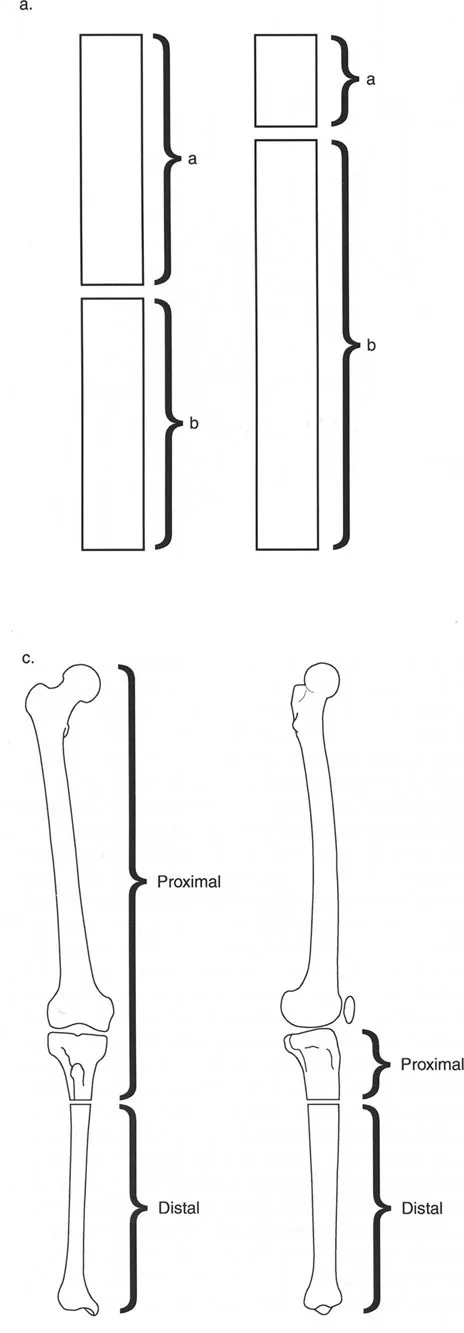
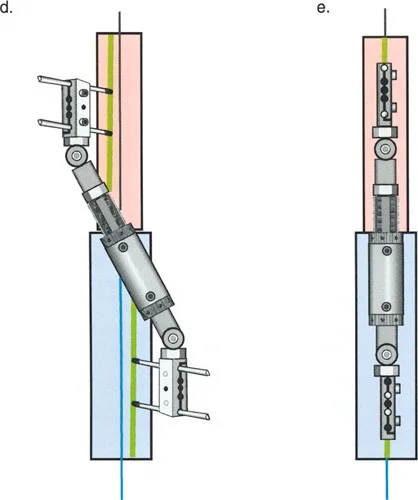
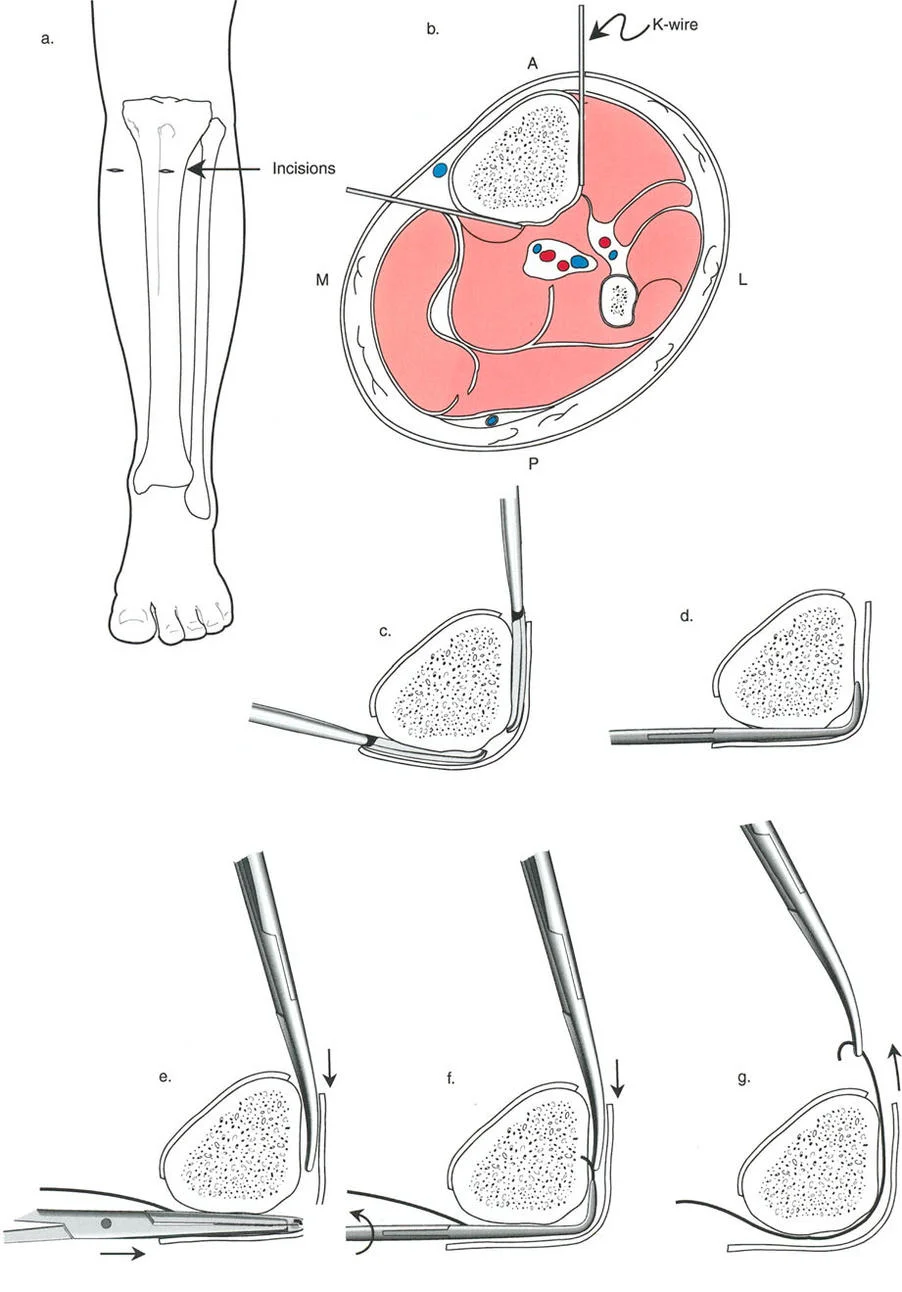
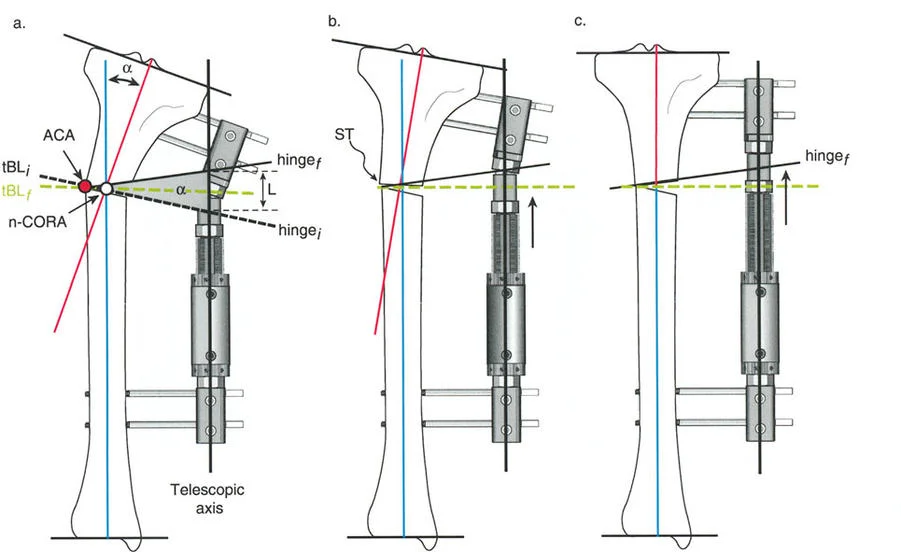
المفصلات القريبة من المفصل وقواعد قطع العظم (Osteotomy Rules)
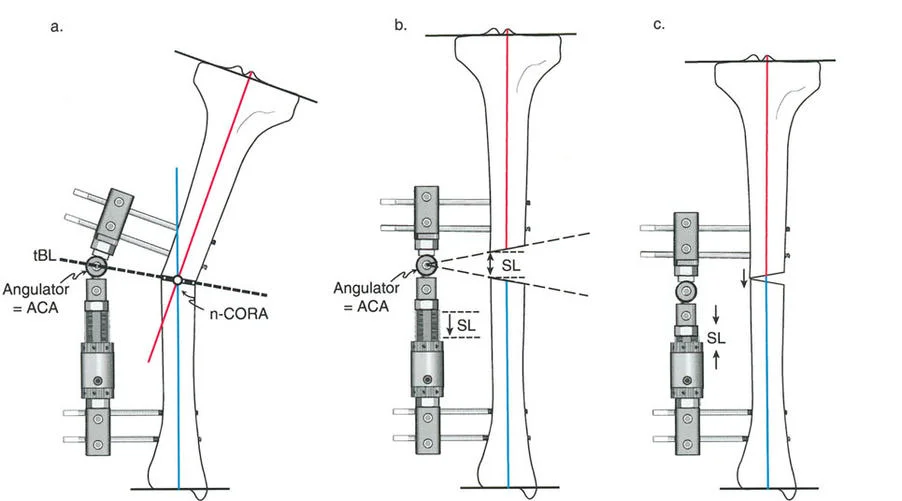
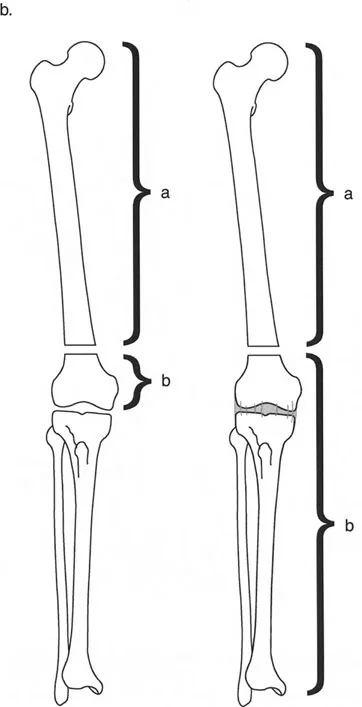
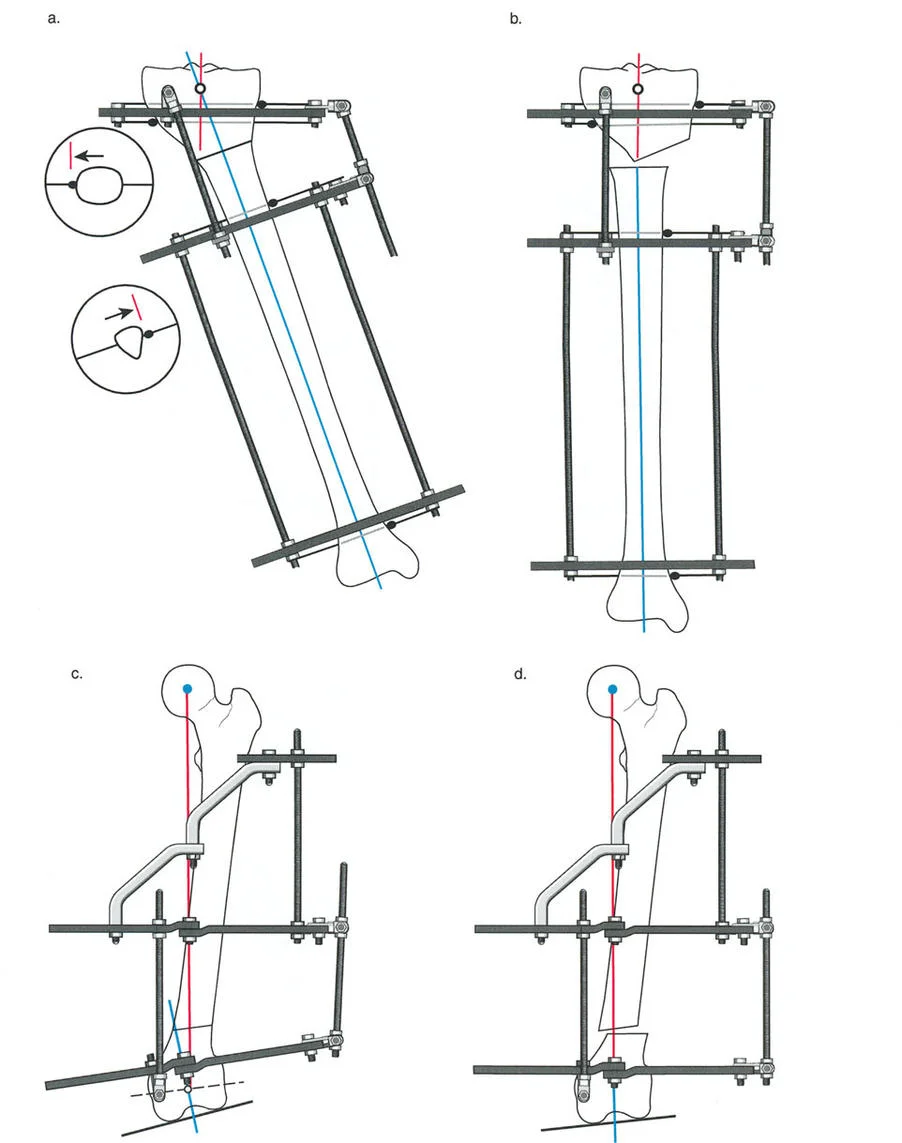
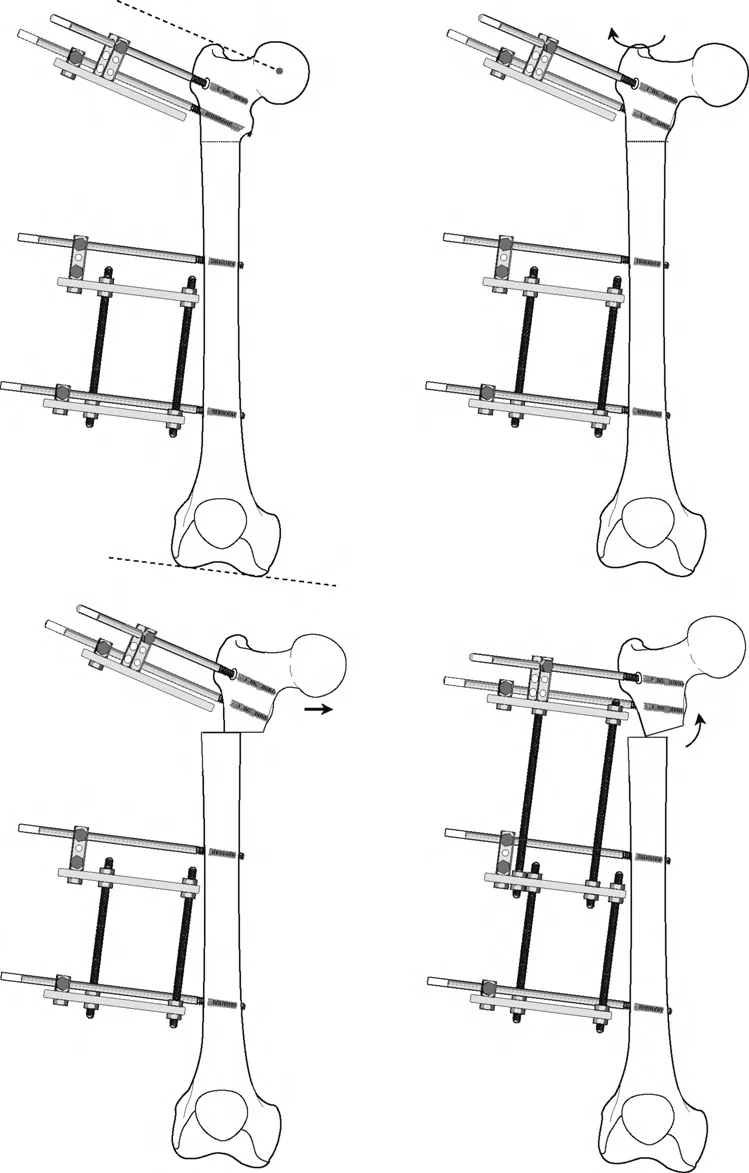
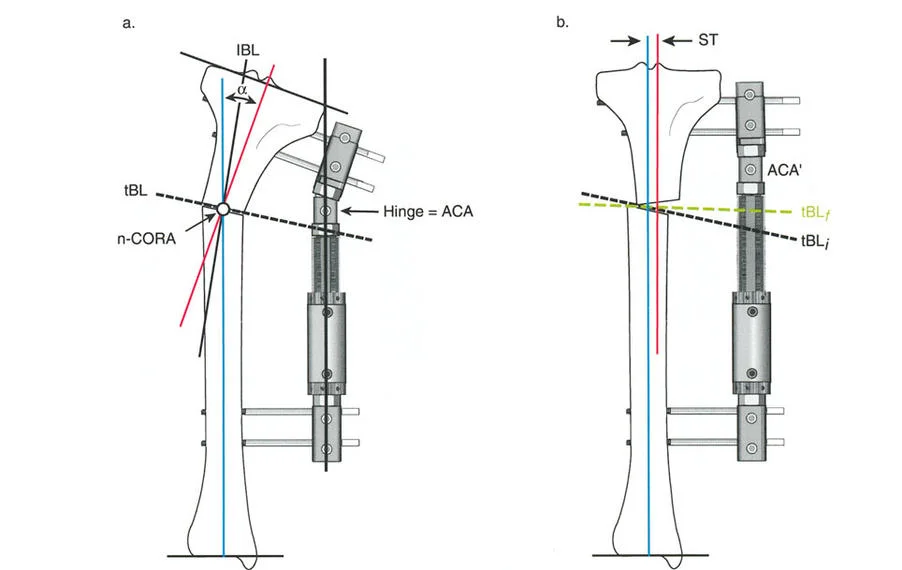
عند التعامل مع التشوهات الواقعة بالقرب من خط المفصل - مثل التقوس الشديد في الجزء العلوي من الساق (مرض بلونت) أو التشوه الفحجي في الجزء السفلي من عظم الفخذ - يصبح وضع الجهاز مقيدًا هندسيًا. إن المتطلبات البيولوجية للحفاظ على كبسولة المفصل، وتجنب وضع الأسلاك داخل المفصل، ومنع التهاب المفاصل القيحي، غالبًا ما تجبر الجراح على وضع الحلقة المرجعية على مستوى مختلف تمامًا عن مركز دوران الانحراف (CORA) الفعلي.
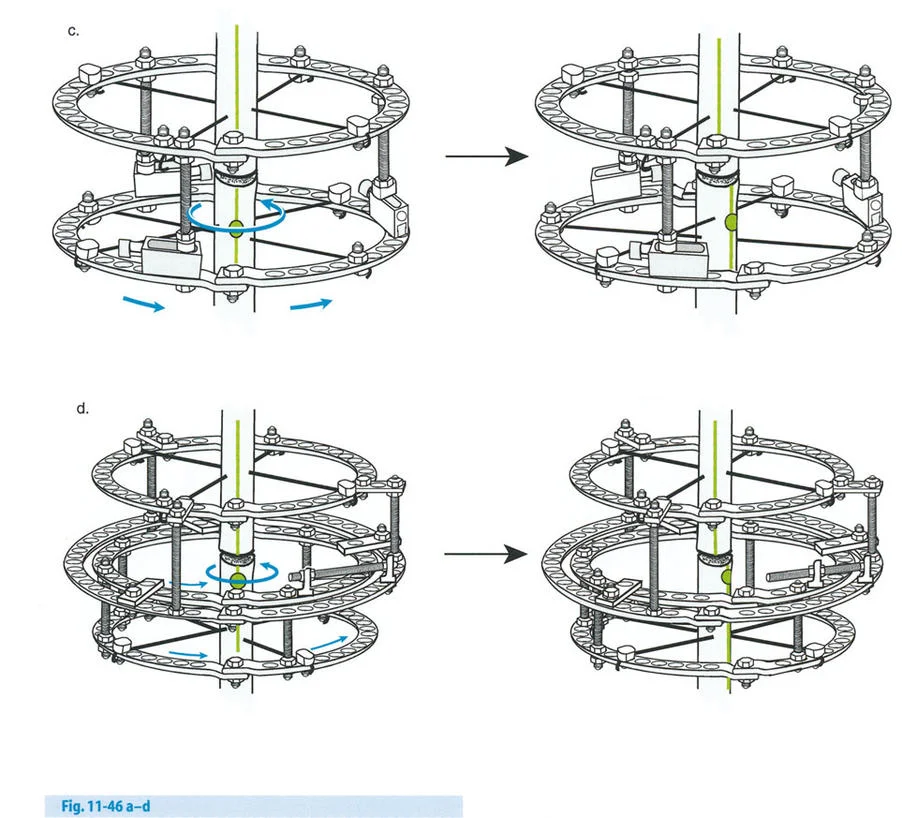
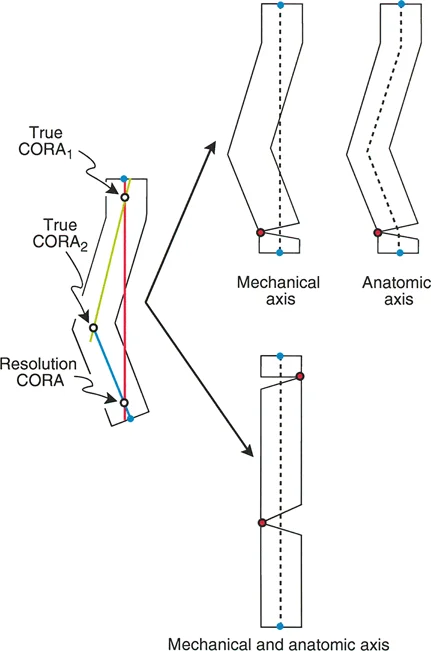
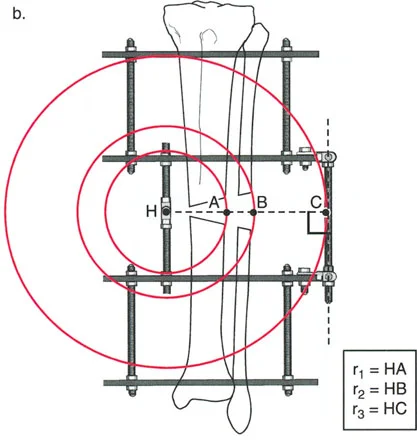
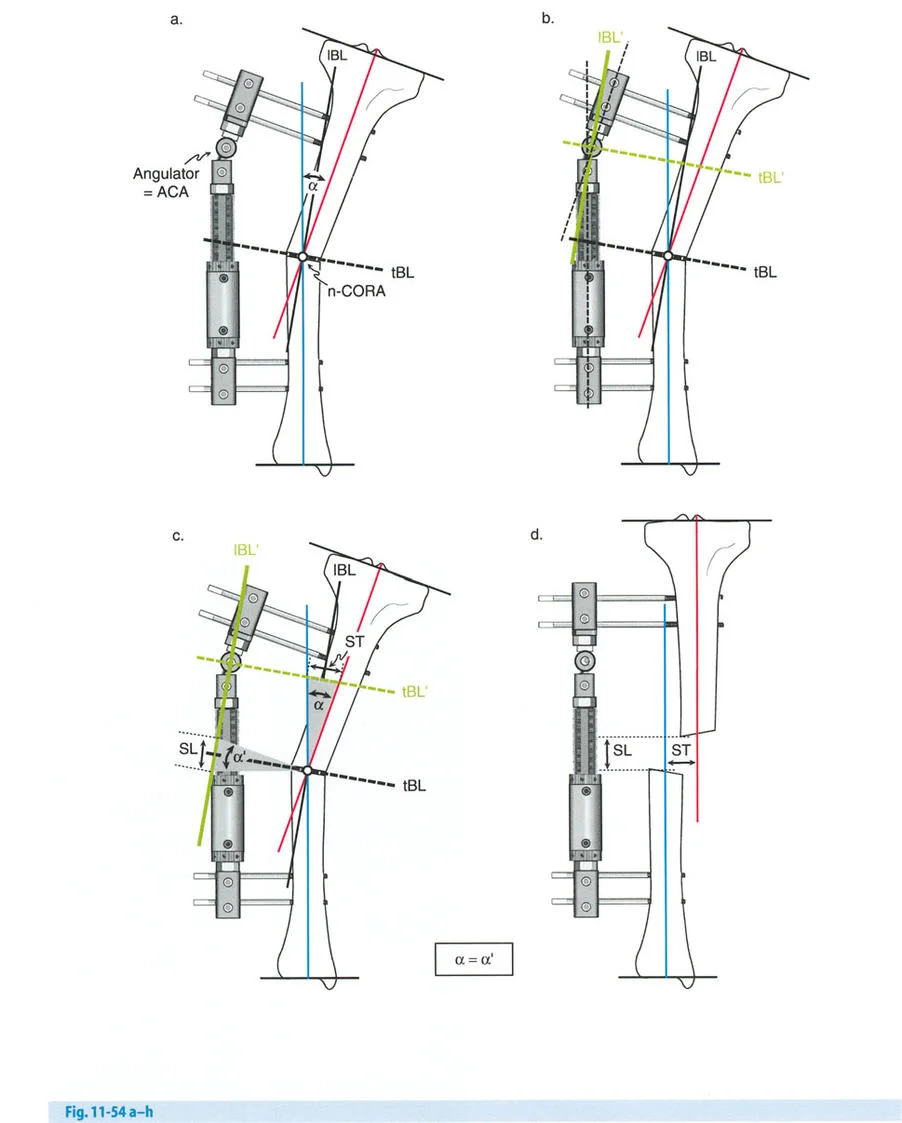
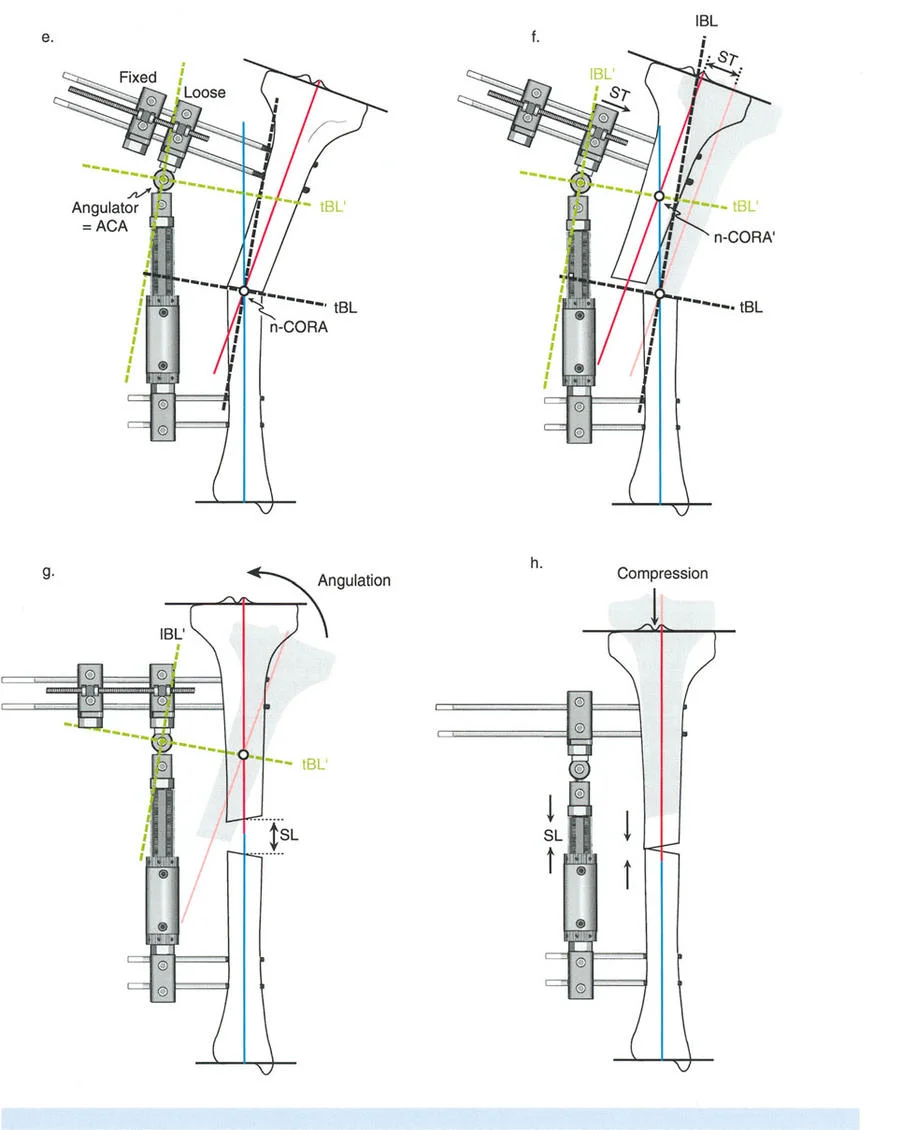
تحدي مركز دوران الانحراف (CORA) القريب من المفصل
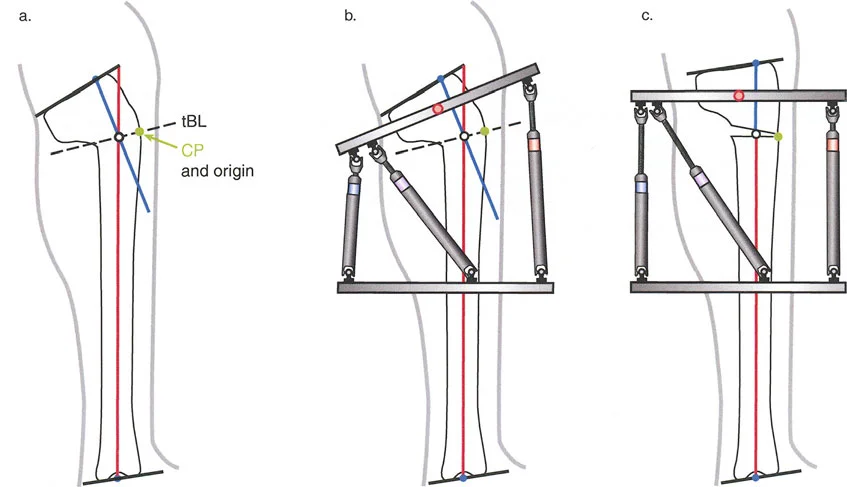
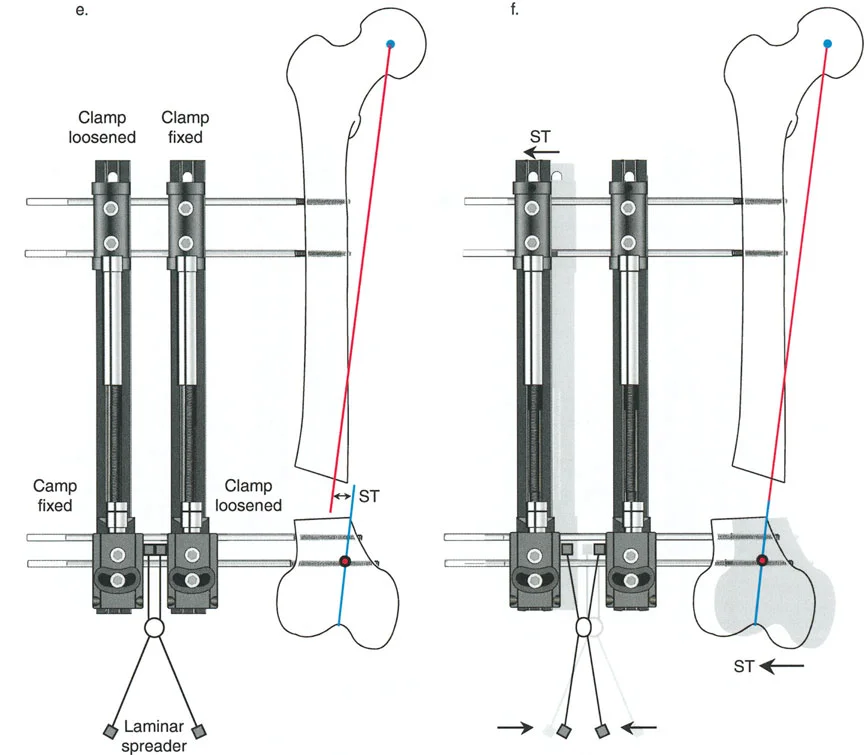
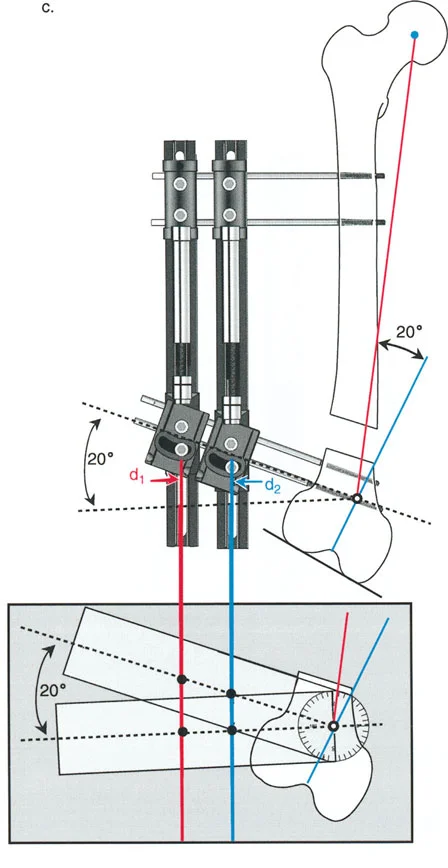
لمطابقة مفصلة المثبت الخارجي مع المستوى الدقيق لمركز دوران الانحراف (CORA)، يجب غالبًا بناء المفصلة فوق أو تحت مستوى الحلقة الفعلية. يُعرف هذا في مبادئ بالي باسم تجميع المفصلة القريبة من المفصل (juxta-articular hinge assembly).
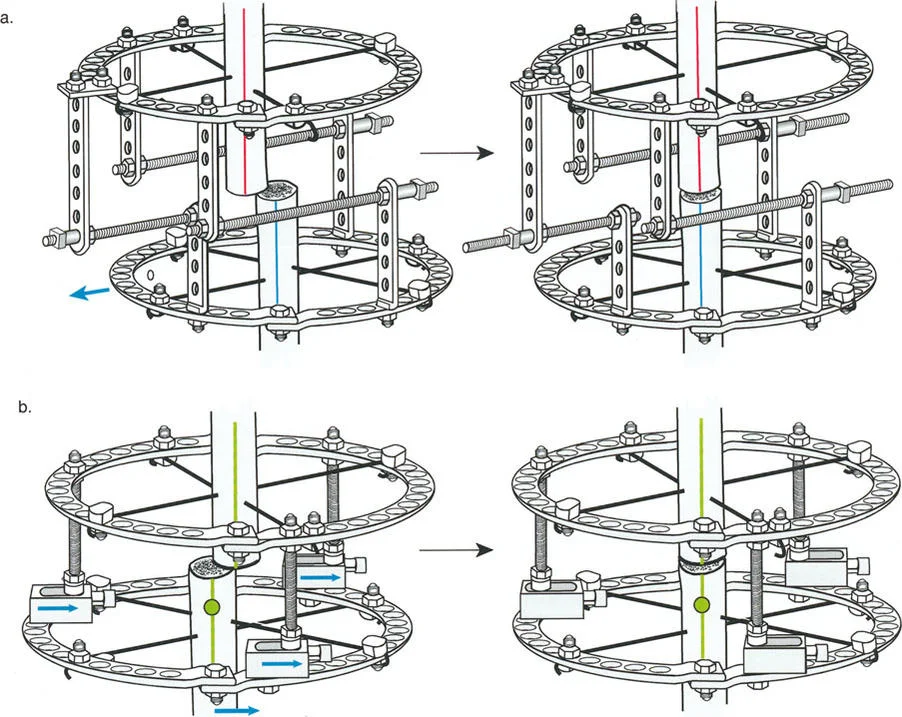
إذا كان مركز دوران الانحراف (CORA) يقع بالقرب من خط المفصل، فإن وضع حلقة إليزاروف القياسية عند هذا المستوى بالضبط مستحيل دون انتهاك مساحة المفصل أو شد الهياكل الكبسولية الحيوية. لذلك، يتم تثبيت الحلقة المرجعية بالعظم الكثيف أو العظم الطويل المتاح، ويتم بناء آلية المفصلة باستخدام قضبان ملولبة، ولوحات توصيل، ودعامات. ثم يتم "إنزالها" (أو رفعها) لتتطابق تمامًا مع مركز دوران الانحراف (CORA) الهندسي الحقيقي.
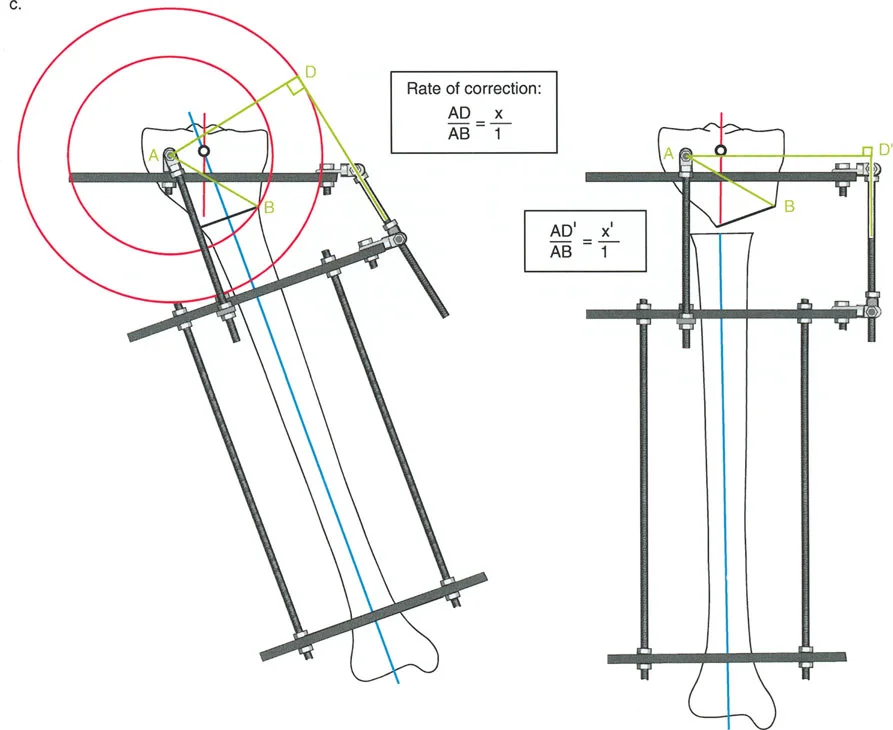
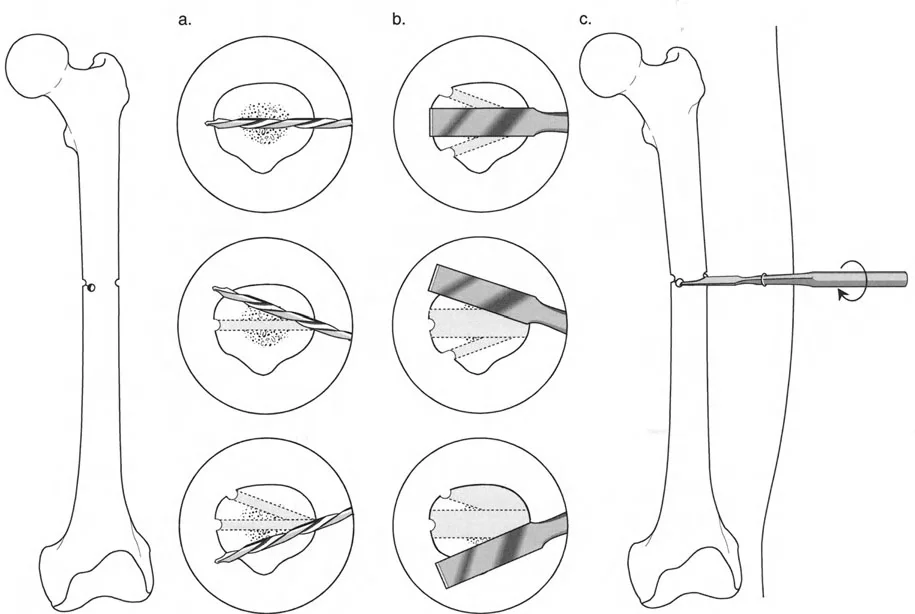
قواعد بالي لقطع العظم (Osteotomy Rules) في وضع الأجهزة
فهم قواعد بالي لقطع العظم أمر لا غنى عنه لتخطيط الإطار:
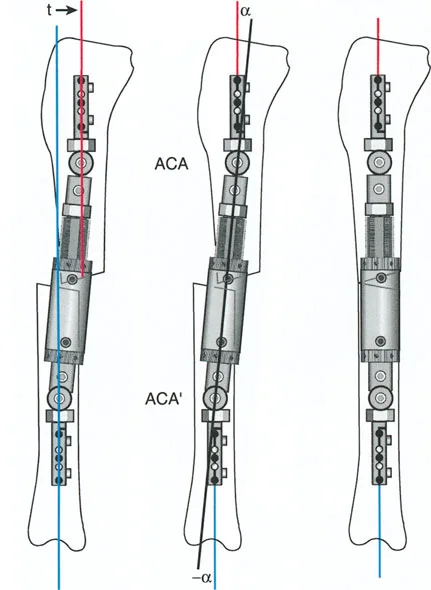
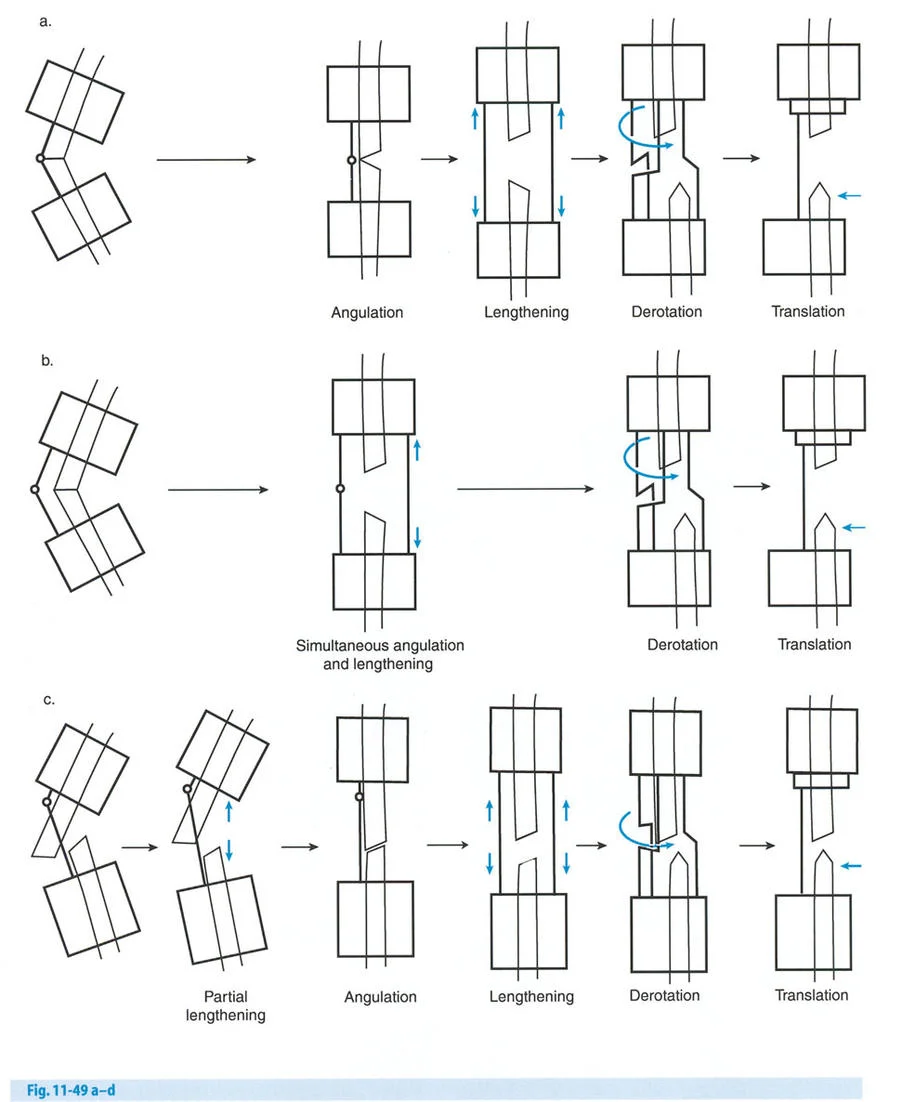
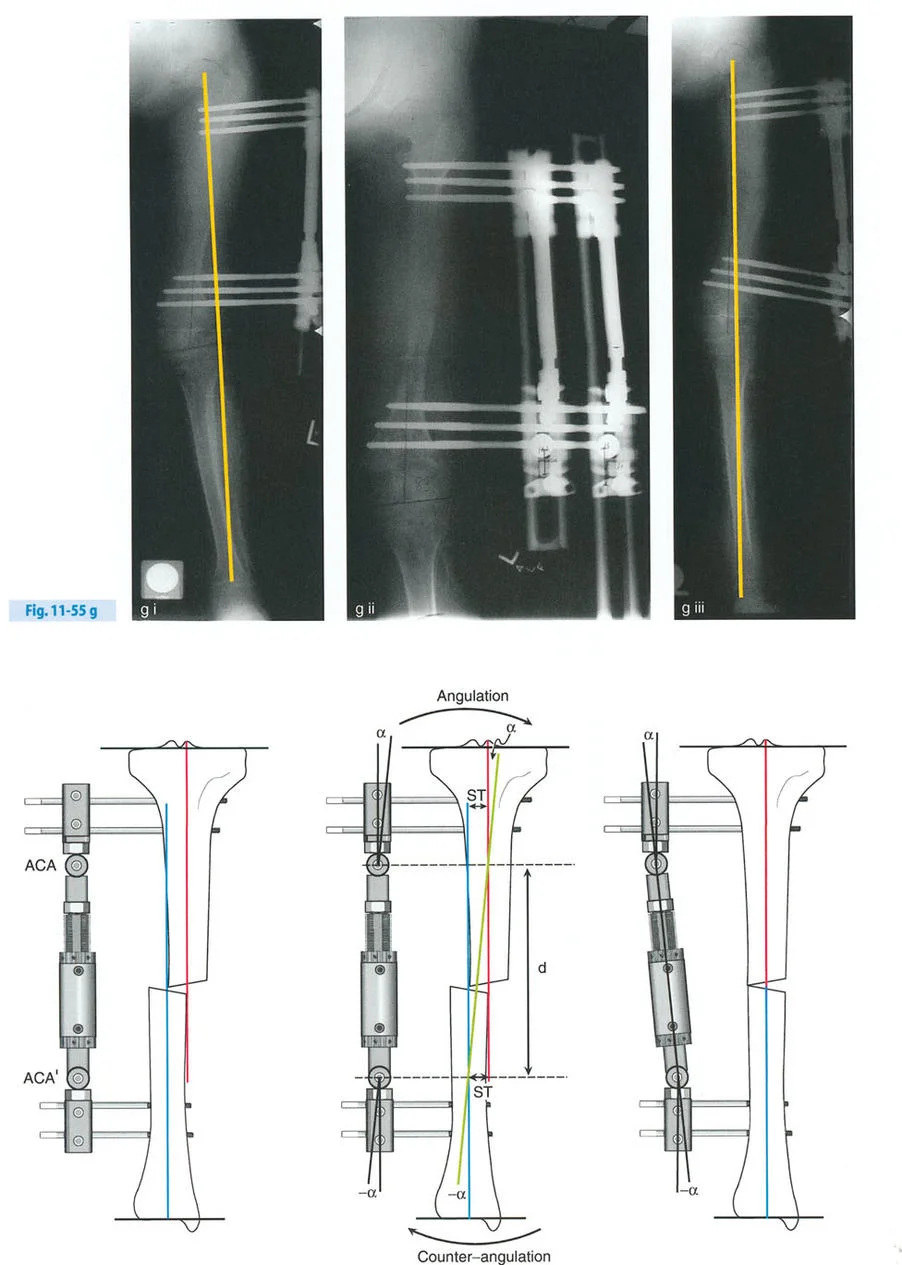
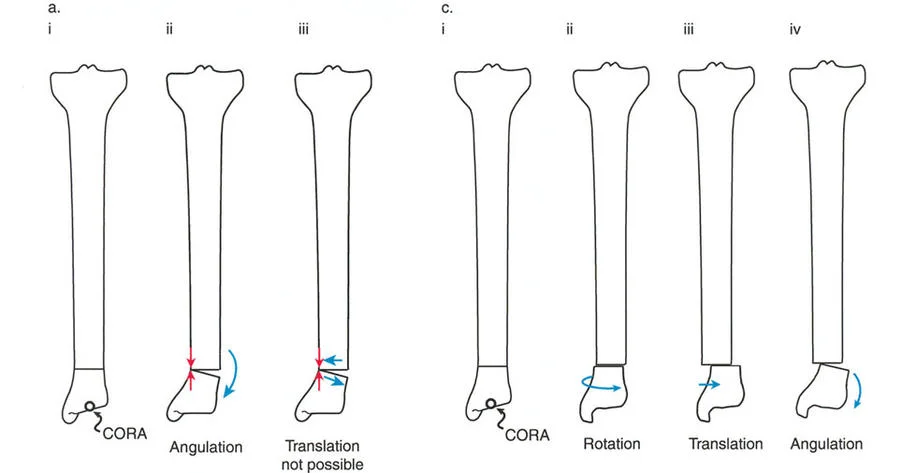
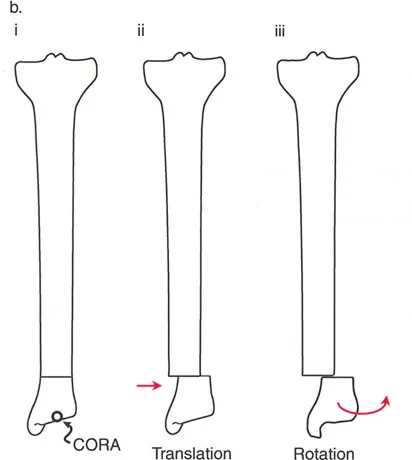
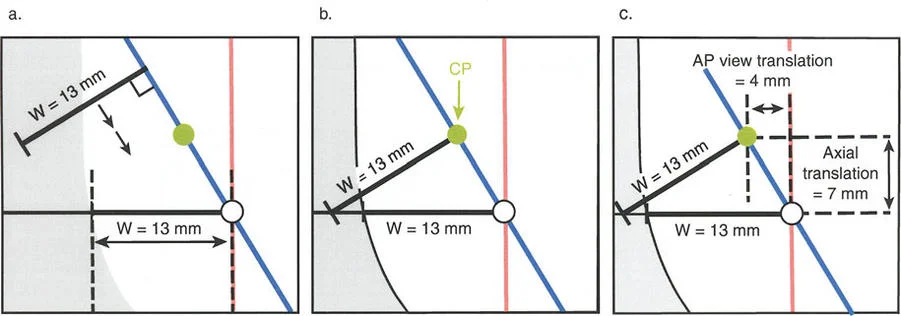
- قاعدة قطع العظم 1: عندما يمر قطع العظم ومحور تصحيح الانحراف (ACA) كلاهما عبر مركز دوران الانحراف (CORA)، فإن نهايات العظم ستنحرف دون ترجمة (انزياح). يتم استعادة المحور الميكانيكي، وتظل نهايات العظم متقاربة تمامًا، مما يخلق تصحيحًا كلاسيكيًا "إسفينيًا مفتوحًا" أو "إسفينيًا مغلقًا".
- قاعدة قطع العظم 2: عندما يمر محور تصحيح الانحراف (ACA) عبر مركز دوران الانحراف (CORA)، ولكن يتم إجراء قطع العظم على مستوى مختلف (غالبًا بسبب ضعف جودة العظم عند CORA أو مشاكل في الجلد)، فإن نهايات العظم ستنحرف وتخضع لترجمة محسوبة ومقصودة لإعادة محاذاة المحور الميكانيكي.
- قاعدة قطع العظم 3: (للاكمال) عندما يمر قطع العظم عبر مركز دوران الانحراف (CORA)، ولكن يتم وضع محور تصحيح الانحراف (ACA) خارج CORA، سيتم إنشاء تشوه ترجمة جديد، وهو خطأ شائع في وضع المفصلات غير المخطط له جيدًا.
في المنشآت القريبة من المفصل، غالبًا ما نعتمد على قاعدة قطع العظم 2. نظرًا لأنه لا يمكننا قطع العظم بأمان عند خط المفصل تمامًا (مركز دوران الانحراف CORA)، فإننا نقطع العظم في مستوى أدنى في منطقة الميتافيسيس. بعد تحقيق التصحيح الزاوي عبر المفصلات (محور تصحيح الانحراف ACA)، يتم إعادة محاذاة خطوط المحور الميكانيكي بشكل مثالي، ولكن نهايات العظم في موقع قطع العظم تتحرك بالنسبة لبعضها البعض.
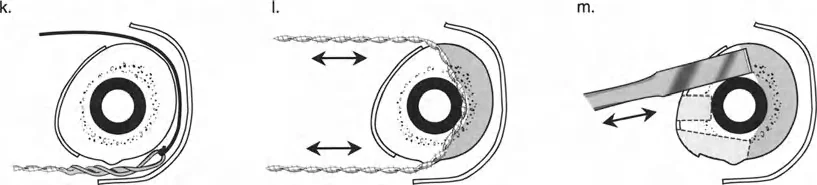
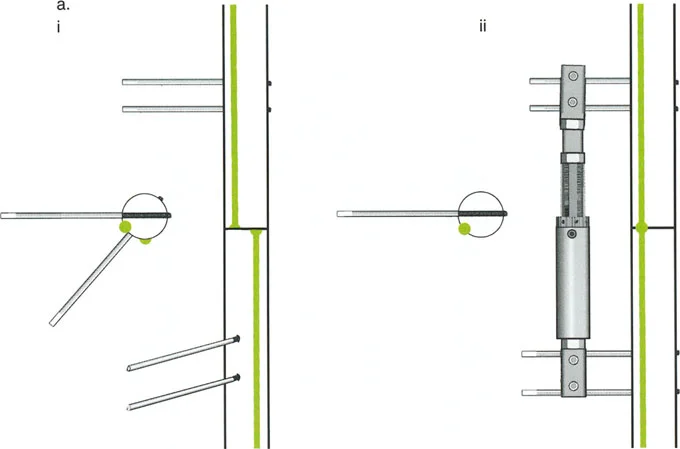
قيود الأسلاك والدبابيس في القاعدة 2
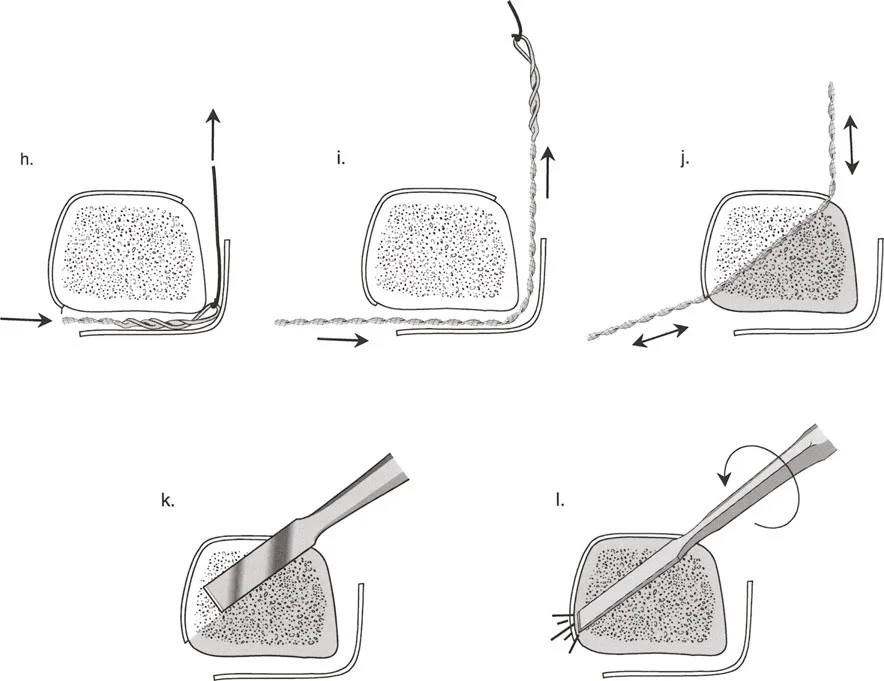
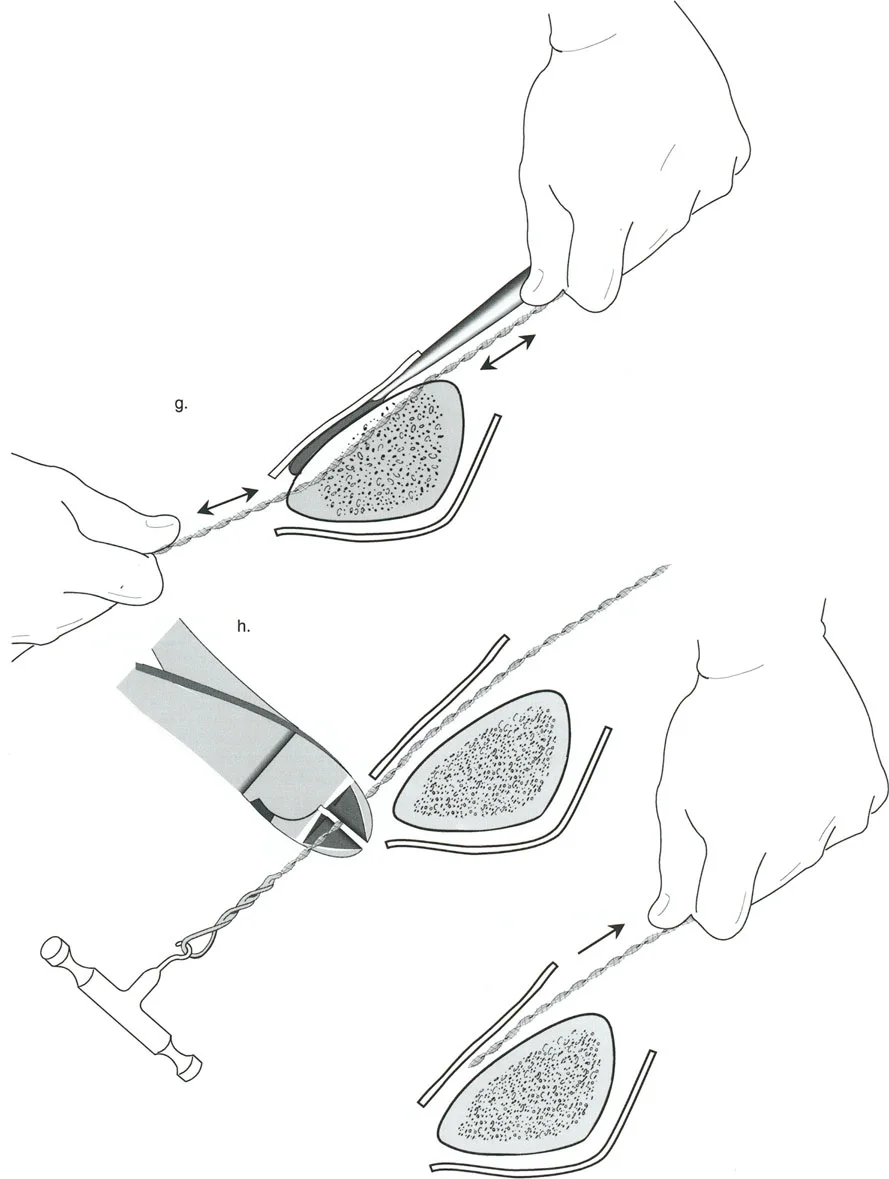
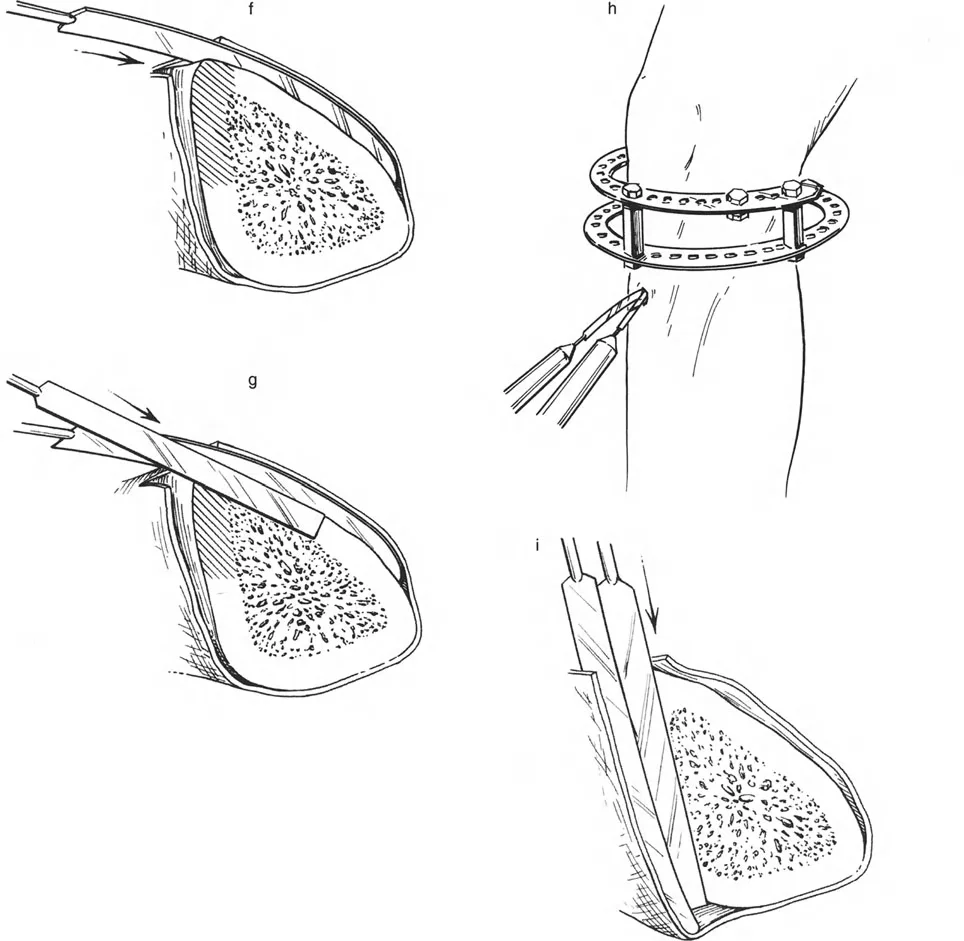
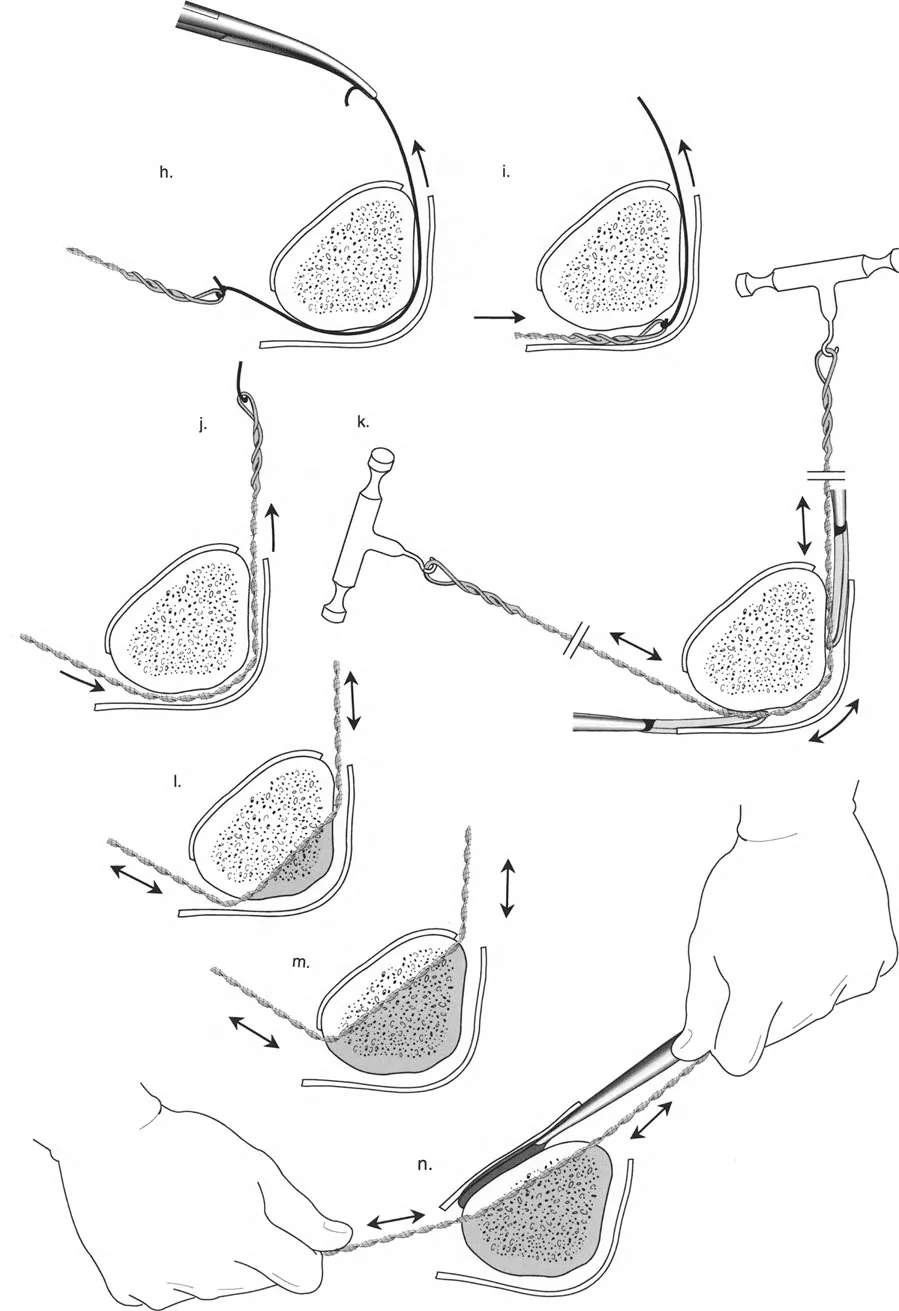
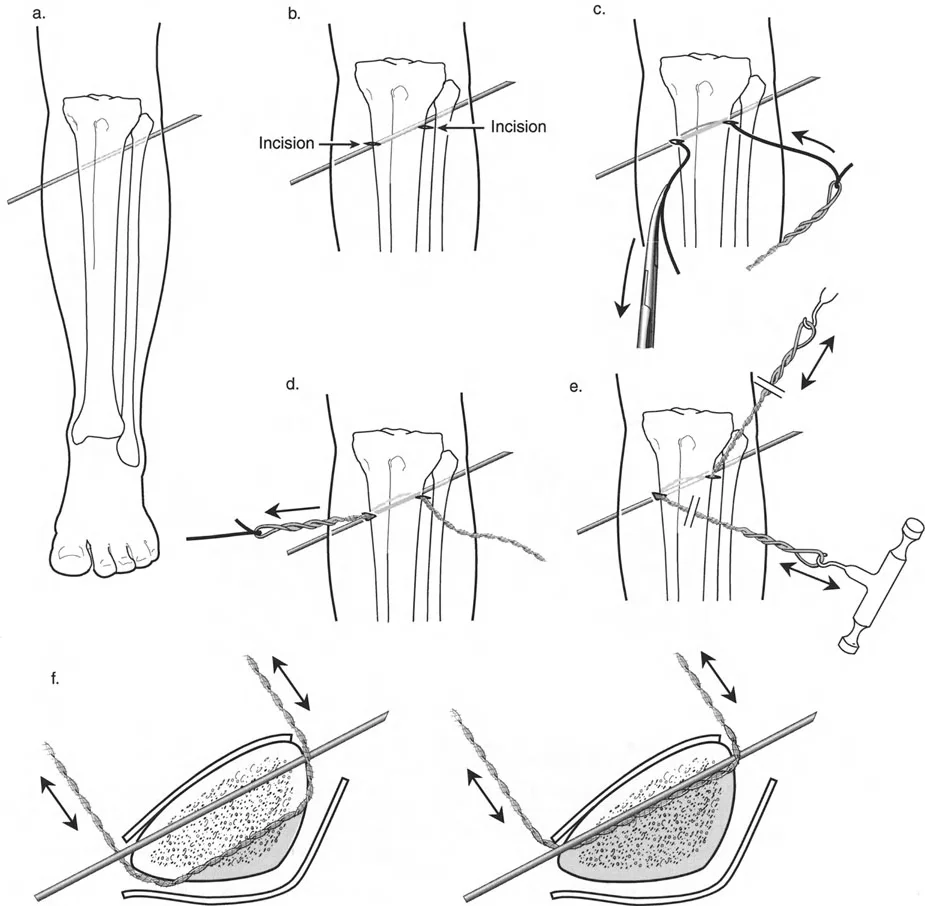
لتحقيق هذه الترجمة الضرورية والمقصودة بسلاسة باستخدام إطار دائري كامل الأسلاك، يلزم استخدام أسلاك الزيتون المعاكسة (counter-opposed olive wires). تعمل أسلاك الزيتون كقوى سحب ديناميكية، تسحب قطعة العظم على طول الحلقة أثناء فتح المفصلات. بدون أسلاك الزيتون، سيبقى العظم ثابتًا بينما تتحرك الحلقة عبر الأنسجة الرخوة، مما يسبب نخرًا شديدًا في الجلد.
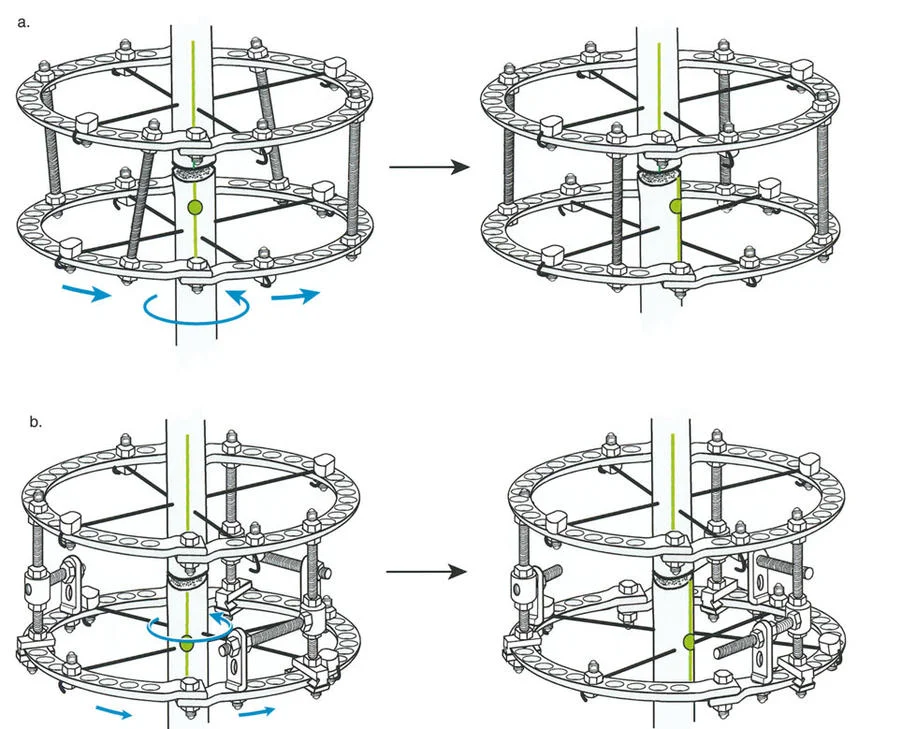
على العكس من ذلك، إذا تم استخدام دبابيس نصفية (مسامير شانز)، فإنها تقيد العظم بطبيعتها بالحلقة. نظرًا لأن الدبابيس النصفية هي أذرع صلبة (مثبتة من طرف واحد بالحلقة ومغروسة في العظم من الطرف الآخر)، فإنها لا تسمح للعظم بالانزلاق على طول محور السلك. هذا يجعل أسلاك الزيتون غير ضرورية للترجمة في منشآت الدبابيس النصفية، ولكنه يتطلب من الجراح التأكد من أن الدبابيس النصفية قوية بما يكفي (عادةً دبابيس بقطر 5 مم أو 6 مم مطلية بهيدروكسي أباتيت) لتحمل لحظات الانحناء الناتجة عن الترجمة.
نصائح جراحية للمنشآت القريبة من المفصل
| المبدأ | التطبيق السريري | تحذير / خطأ محتمل |
|---|---|---|
| التحقق من CORA | دائمًا تحقق من CORA الحقيقي في الأشعة السينية الطويلة للطرفين قبل بناء المفصلة. | الاعتماد على الأشعة السينية القصيرة للركبة سيؤدي إلى CORA غير دقيق وبالتالي سوء محاذاة. |
| ACA العمودي | تأكد من أن محور المفصلة (ACA) عمودي تمامًا على مستوى التشوه. | محور ACA مائل سيحدث تشوهًا ثانويًا غير مرغوب فيه (مثل تصحيح التقوس ولكن إحداث الانحناء الأمامي). |
| تخليص الأنسجة الرخوة | عند استخدام قاعدة قطع العظم 2، احسب الترجمة المتوقعة وتأكد من أن الأنسجة الرخوة يمكن أن تستوعبها. | عدم مراعاة الترجمة يمكن أن يتسبب في اصطدام العظم بالجلد، مما يؤدي إلى النخر. |
| تقابل الأسلاك | استخدم ما لا يقل عن سلكين زيتون متقابلين لكل قطعة إذا كنت تتجنب الدبابيس النصفية. | الأسلاك الزيتون الفردية ستسبب قصًا ودورانًا غير مرغوب فيه حول محور السلك. |
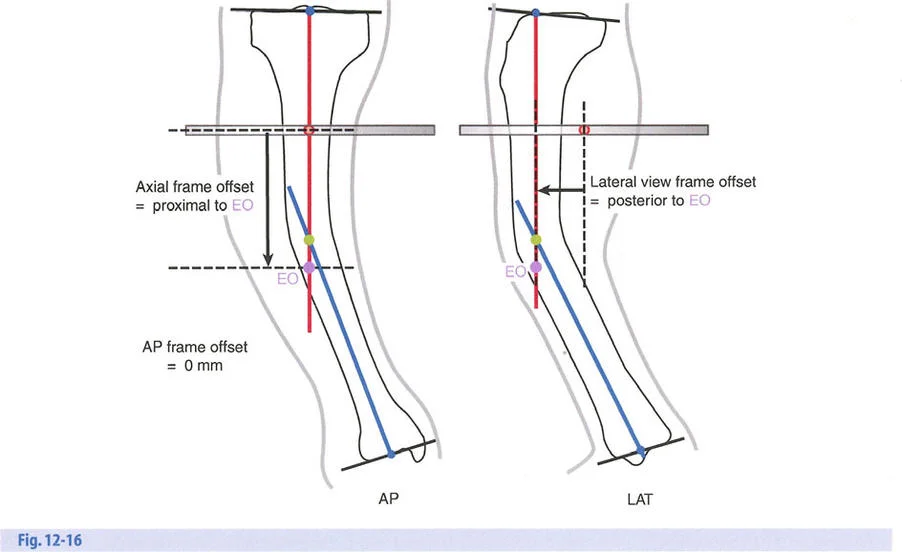
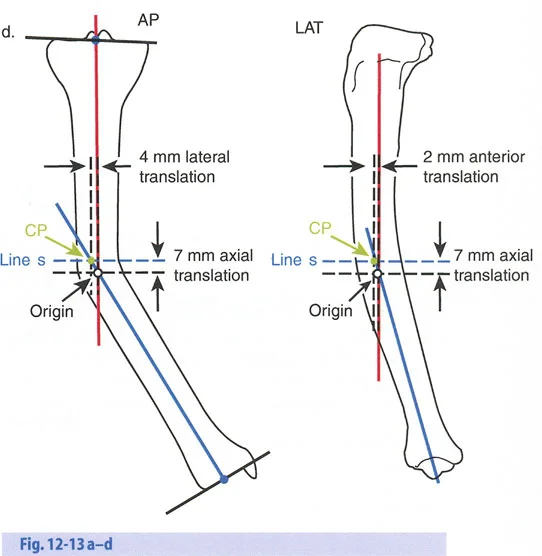
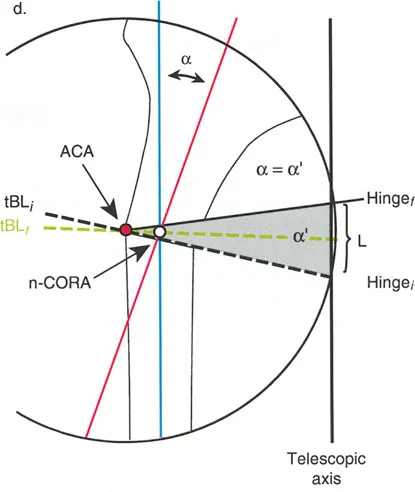
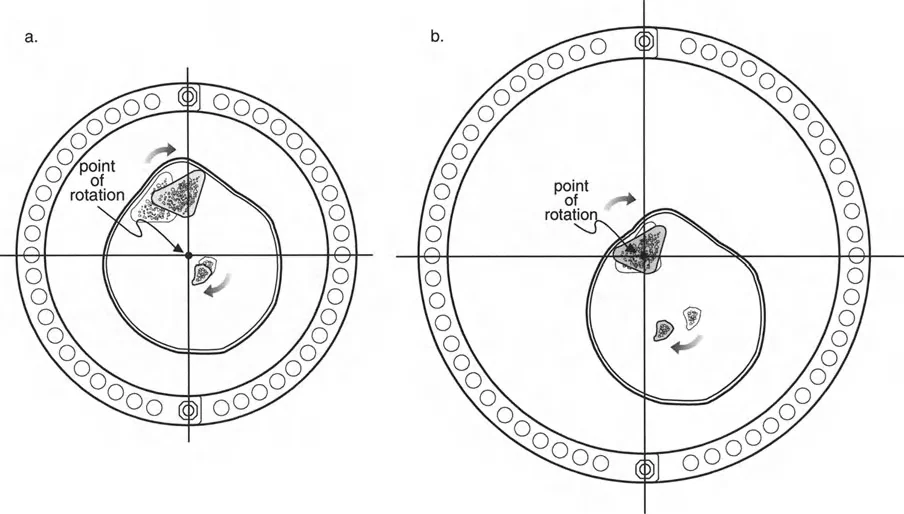
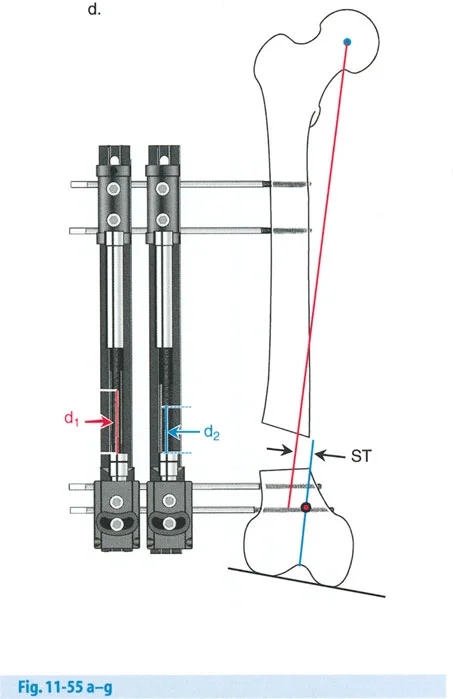
إتقان معدلات الشد: قاعدة المثلثات المتشابهة
القاعدة الذهبية البيولوجية لتوليد العظم بالشد، التي وضعها إليزاروف بعد عقود من التجارب على الحيوانات والبشر، هي معدل شد يبلغ 1 ملم يوميًا. يتم تقسيم هذا عادة إلى زيادات قدرها 0.25 ملم كل 6 ساعات لمحاكاة النمو المستمر للوحة النمو.
ومع ذلك، فإن الخطأ الشائع، الذي قد يكون كارثيًا أحيانًا للجراحين المبتدئين، هو سوء فهم أين يجب أن يحدث هذا الـ 1 ملم يوميًا.
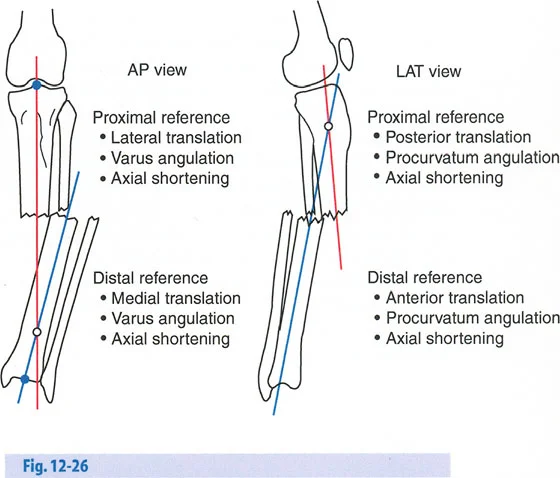
معدل 1 ملم/يوم ينطبق بشكل صارم على القشرة المقعرة للعظم في موقع قطع العظم (الحافة الأمامية للإسفين المفتوح). نظرًا لأن الجهاز (قضيب الشد أو دعامة TSF) يقع على مسافة من العظم، خارج غلاف الأنسجة الرخوة، فإنه يتحرك على طول قوس أكبر بكثير. إذا وجهت المريض لشد القضيب بمعدل 1 ملم يوميًا، فإن العظم الفعلي سيُشد بجزء ضئيل من هذا المعدل، مما يؤدي إلى التصلب المبكر لموقع قطع العظم.
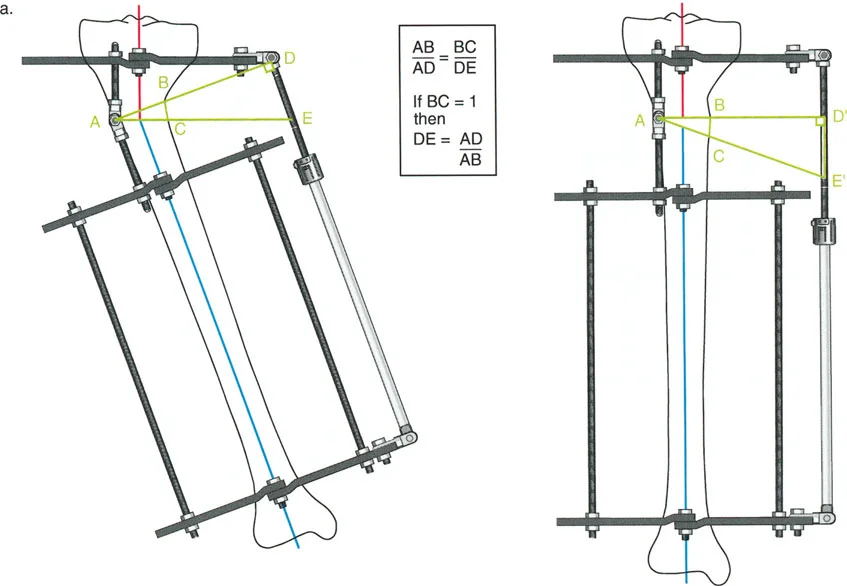
حساب معدل الشد الحقيقي
لحساب المعدل الصحيح للشد عند المفصلة، نستخدم قاعدة المثلثات المتشابهة، والتي تعتمد أساسًا على القاعدة الهندسية للدوائر متحدة

آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك