تصحيح تشوهات الأطراف السفلية بالمنهج الدقيق (بالي): استعادة المحاذاة والحياة الطبيعية
الخلاصة الطبية
تصحيح تشوهات الأطراف السفلية هو إجراء جراحي دقيق يهدف إلى استعادة المحاذاة الطبيعية للعظام والمفاصل، خاصة في الركبة والكاحل. يعتمد الأستاذ الدكتور محمد هطيف منهج بالي المتقدم للتخطيط الجراحي لضمان أفضل النتائج، والتخفيف من الألم، وتحسين الوظيفة الحركية، والحفاظ على المفاصل.
الخلاصة الطبية السريعة: تصحيح تشوهات الأطراف السفلية هو إجراء جراحي دقيق يهدف إلى استعادة المحاذاة الطبيعية للعظام والمفاصل، خاصة في الركبة والكاحل. يعتمد الأستاذ الدكتور محمد هطيف منهج بالي المتقدم للتخطيط الجراحي لضمان أفضل النتائج، والتخفيف من الألم، وتحسين الوظيفة الحركية، والحفاظ على المفاصل.
مقدمة شاملة لتصحيح تشوهات الأطراف السفلية
في عالم جراحة العظام، يمثل الانتقال من مجرد "تقدير" تشوه الأطراف إلى تنفيذ عملية جراحية دقيقة ومحاذاة مثالية للعظام، الفارق الجوهري بين الجراح الجيد والجراح الخبير في تصحيح التشوهات. في قلب هذه الدقة يكمن التخطيط الميكانيكي والتشريحي لمحاور الأطراف في المستوى الأمامي، وهو ركيزة أساسية من مبادئ الدكتور درور بالي لتصحيح التشوهات. هذا المنهج ليس مجرد تقنية؛ بل هو فلسفة شاملة تضمن استعادة الوظيفة الطبيعية وتقليل المضاعفات وتحسين جودة حياة المرضى بشكل جذري.
تاريخياً، كانت عمليات قطع العظم (Osteotomy) تُجرى في موقع الانحناء الأقصى، مما كان يؤدي غالباً إلى تشوهات ثانوية في الترجمة (الانزياح) وسوء توجيه المفاصل. لقد أحدث منهج بالي ثورة في هذا المجال بتقديم مفهوم مركز دوران الزاوية (CORA). من خلال فهم كيفية التعامل مع المحاور الميكانيكية والتشريحية في المستوى الأمامي، يمكن للجراحين تحديد قمة التشوه بدقة، وحساب حجمه بالضبط، والتخطيط لقطع عظمي يعيد الميكانيكا الحيوية الطبيعية للمفصل دون إحداث انزياح جانبي غير مرغوب فيه.
هذه المقالة الشاملة تحول المفاهيم الأساسية المستوحاة من نصوص بالي التأسيسية إلى دليل سريري عالي الفائدة وموجه للمرضى. سواء كنت تعاني من انحناء في الساقين (تقوس أو تفحج) أو من تشوه معقد يؤثر على حركتك ونوعية حياتك، فإن هذا الدليل سيوفر لك فهماً عميقاً لأنواع التشوهات المختلفة، وأهمية التخطيط الدقيق، وكيفية تطبيق هذه المبادئ لضمان أفضل النتائج العلاجية. في عيادة الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري في صنعاء، نعتمد هذه المبادئ المتقدمة لتقديم رعاية استثنائية لمرضانا، مع التركيز على الدقة المتناهية والنتائج المستدامة.
أهمية التخطيط الدقيق في جراحة العظام
التخطيط الدقيق قبل الجراحة هو حجر الزاوية في أي عملية ناجحة لتصحيح تشوهات الأطراف. إنه أشبه بالمهندس المعماري الذي يرسم خططاً تفصيلية للمبنى قبل البدء في البناء. بدون هذه الخطط، قد تكون النتائج غير مرضية، وقد تؤدي إلى مشاكل جديدة. في جراحة العظام، يعني التخطيط الدقيق:
* تحديد المشكلة بدقة: معرفة مكان وزاوية الانحراف بالضبط.
* اختيار الحل الأمثل: تحديد نوع الجراحة ومكان قطع العظم.
* تجنب المضاعفات: تقليل فرص حدوث انزياح أو عدم استقرار المفصل.
* ضمان أفضل النتائج: استعادة المحاذاة الطبيعية والوظيفة الكاملة للمفصل.
يعتبر الأستاذ الدكتور محمد هطيف رائداً في تطبيق هذه المبادئ الدقيقة في صنعاء، مما يضمن حصول مرضاه على أعلى مستويات العناية والنتائج الجراحية المتميزة.

التشريح الحيوي لأطرافك السفلية وأهمية المحور الميكانيكي
قبل الخوض في تفاصيل هندسة خطوط المحاور، من الضروري فهم الأهمية الحيوية للميكانيكا الحيوية (Biomechanics) في أطرافنا السفلية. الطرف السفلي هو في الأساس نظام معقد ومتحمل للوزن. يجب أن يمر المحور الميكانيكي للطرف السفلي – وهو خط مستقيم يُرسم من مركز رأس عظم الفخذ إلى مركز مفصل الكاحل – بدقة عبر مركز مفصل الركبة (أو يميل قليلاً نحو الجانب الإنسي، اعتماداً على التشريح المحدد للمريض). هذا المحور هو الذي يضمن توزيع الوزن بشكل متساوٍ ويحمي المفاصل من التآكل المبكر.
عند وجود تشوه في المستوى الأمامي (مثل التقوس Varus أو التفحج Valgus)، ينحرف هذا الخط، مما يؤدي إلى ما يُعرف بـ انحراف المحور الميكانيكي (Mechanical Axis Deviation - MAD).
عواقب عدم تصحيح انحراف المحور الميكانيكي
إن عدم تصحيح انحراف المحور الميكانيكي يمكن أن يؤدي إلى سلسلة من المشاكل الخطيرة التي تؤثر على جودة حياة المريض وتسرع من تآكل المفاصل:
- زيادة الحمل على الغضاريف: إن تحول المحور الميكانيكي ببضعة ملليمترات فقط يزيد بشكل كبير من قوى رد الفعل المفصلية على الجزء المتأثر. على سبيل المثال، يؤدي انحراف المحور الميكانيكي نحو الجانب الإنسي (التقوس) إلى تحميل زائد على الجزء الإنسي من مفصل الركبة، مما يسرع بشكل كبير من تطور خشونة المفاصل (التهاب المفاصل التنكسي).
- إجهاد الأربطة: يؤدي سوء المحاذاة المزمن إلى تمدد الأربطة الجانبية، مما يسبب عدم استقرار المفصل ويزيد من تآكل الغضاريف. هذا يمكن أن يؤدي إلى شعور بعدم الثبات في الركبة أو الكاحل.
- فشل الغرسات الجراحية: في سياق جراحة استبدال مفصل الركبة الكلي (Total Knee Arthroplasty - TKA)، يؤدي عدم التعرف على التشوهات خارج المفصل في المستوى الأمامي وتصحيحها إلى تحميل غير متوازن وفشل مبكر للبطانة البلاستيكية (البولي إيثيلين) للمفصل الصناعي.
باستخدام التخطيط الدقيق للمحاور الميكانيكية والتشريحية في المستوى الأمامي، يضمن الجراحون استعادة المحور الميكانيكي إلى مركز الركبة، مما يعادل المتجهات غير الطبيعية ويحافظ على طول عمر المفصل الطبيعي أو الغرسات الاصطناعية. هذا التخطيط الدقيق هو ما يميز جراحة العظام الحديثة ويضمن أفضل النتائج للمريض.
كيف يؤثر التقوس والتفحج على حياتك اليومية
تخيل أنك تمشي أو تركض أو حتى تقف، بينما يقع وزن جسمك على جانب واحد فقط من ركبتك. هذا هو ما يحدث في حالات التقوس (الركبتين المتقوستين) أو التفحج (الركبتين المتلاصقتين).
-
التقوس (Varus): تكون الركبتان متباعدتين عند الوقوف مع تقارب القدمين، مما يعطي شكل "القوس". هذا يضع ضغطاً هائلاً على الجزء الداخلي (الإنسي) من مفصل الركبة، مما يؤدي إلى:
- ألم مزمن في الركبة الداخلية.
- صعوبة في المشي والوقوف لفترات طويلة.
- تسارع في تآكل غضروف الركبة الداخلية، مما يؤدي إلى خشونة مبكرة.
- مظهر غير جمالي قد يؤثر على ثقة المريض بنفسه.
-
التفحج (Valgus): تكون الركبتان متلاصقتين عند الوقوف مع تباعد القدمين، مما يعطي شكل "X". هذا يضع ضغطاً كبيراً على الجزء الخارجي (الوحشي) من مفصل الركبة، مما يؤدي إلى:
- ألم في الركبة الخارجية.
- صعوبة في ممارسة الرياضة أو الأنشطة البدنية.
- تآكل غضروف الركبة الخارجية.
- مشاكل في التوازن والمشي.
في كلتا الحالتين، يؤثر انحراف المحور الميكانيكي على توزيع القوى عبر المفصل، مما يؤدي إلى الألم، وتدهور المفصل، وفي النهاية، تقييد كبير في الأنشطة اليومية. تصحيح هذه التشوهات ليس فقط لتحسين المظهر، بل هو ضروري لاستعادة الوظيفة، وتخفيف الألم، والحفاظ على المفصل.
الأسباب الشائعة لتشوهات الأطراف السفلية
تتعدد الأسباب التي تؤدي إلى تشوهات في الأطراف السفلية، وتتراوح من العوامل الوراثية والتطورية إلى الإصابات والأمراض المكتسبة. فهم هذه الأسباب يساعد في تحديد أفضل مسار علاجي.
أسباب تطورية ووراثية
- مرض بلونت (Blount's Disease): يؤثر هذا المرض على لوحة النمو في الجزء الداخلي من عظم الساق (الظنبوب) بالقرب من الركبة، مما يؤدي إلى نمو غير طبيعي وتقوس الساق بشكل تدريجي.
- الكساح (Rickets): نقص فيتامين د أو مشاكل في امتصاص الكالسيوم والفوسفور يمكن أن يؤدي إلى ضعف العظام وتشوهها خلال فترة النمو.
- خلل التنسج الهيكلي (Skeletal Dysplasias): مجموعة من الاضطرابات الوراثية التي تؤثر على نمو العظام والغضاريف، مما يؤدي إلى قصر القامة وتشوهات مختلفة.
- الوراثة العائلية: في بعض الحالات، قد يكون هناك استعداد وراثي للتقوس أو التفحج دون وجود مرض محدد.
أسباب مكتسبة
- الكسور غير الملتئمة أو الملتئمة بشكل خاطئ (Malunions): بعد كسر في عظم الفخذ أو الساق، قد يلتئم العظم بزاوية غير صحيحة، مما يؤدي إلى تشوه.
- الالتهابات (Infections): يمكن أن تؤثر الالتهابات الشديدة في العظام (التهاب العظم والنقي) على لوحات النمو أو تسبب تلفاً في العظام، مما يؤدي إلى تشوهات.
- الأورام (Tumors): الأورام العظمية، سواء كانت حميدة أو خبيثة، يمكن أن تضعف العظم وتؤدي إلى كسور أو تشوهات.
- التهاب المفاصل (Arthritis): التهاب المفاصل المزمن، مثل التهاب المفاصل الروماتويدي أو خشونة المفاصل المتقدمة، يمكن أن يؤدي إلى تآكل غير متساوٍ للمفصل وتغير في محاذاة العظام.
- جراحة سابقة: في بعض الأحيان، قد تؤدي الجراحات السابقة إلى تغيير في محاذاة العظام، أو قد تظهر تشوهات جديدة كجزء من عملية الشفاء.
- السمنة: الوزن الزائد يمكن أن يزيد الضغط على مفاصل الأطراف السفلية، مما يساهم في تفاقم التشوهات أو تسريع تآكل الغضاريف.
فهم السبب الجذري للتشوه أمر بالغ الأهمية لتحديد خطة العلاج الأكثر فعالية، وهو ما يحرص عليه الأستاذ الدكتور محمد هطيف في تقييمه الشامل لكل حالة.
الأعراض والعلامات التي تستدعي زيارة الطبيب
تظهر تشوهات الأطراف السفلية بمجموعة من الأعراض والعلامات التي يمكن أن تؤثر بشكل كبير على جودة حياة المريض. إذا لاحظت أياً من هذه الأعراض، فمن المهم استشارة طبيب متخصص في جراحة العظام لتقييم حالتك.
الأعراض الشائعة لتشوهات الأطراف السفلية
- الألم:
- ألم مزمن في الركبة، خاصة في الجزء الداخلي (مع التقوس) أو الخارجي (مع التفحج).
- ألم في الفخذ أو الكاحل أو حتى أسفل الظهر نتيجة لتعويض الجسم عن التشوه.
- ألم يزداد سوءاً مع النشاط البدني أو الوقوف لفترات طويلة.
- صعوبة في المشي:
- العرج أو المشية غير الطبيعية.
- الشعور بعدم الثبات أو التوازن أثناء المشي.
- صعوبة في صعود الدرج أو النزول منه.
- تغير في شكل الساقين:
- مظهر "التقوس" حيث تكون الركبتان متباعدتين.
- مظهر "التفحج" حيث تكون الركبتان متلاصقتين.
- قد تلاحظ أيضاً أن إحدى الساقين أقصر من الأخرى.
- تحديد نطاق الحركة:
- صعوبة في فرد الركبة بالكامل أو ثنيها.
- تصلب في المفصل، خاصة بعد فترات الراحة.
- عدم استقرار المفصل:
- الشعور بأن الركبة "تتفكك" أو "تخرج من مكانها".
- صوت طقطقة أو فرقعة في المفصل.
- مشاكل جمالية ونفسية:
- قد يشعر بعض المرضى بالخجل من مظهر سيقانهم، مما يؤثر على ثقتهم بأنفسهم ونشاطاتهم الاجتماعية.
- صعوبة في ارتداء أنواع معينة من الملابس.
إذا كنت تعاني من أي من هذه الأعراض، فإن زيارة الأستاذ الدكتور محمد هطيف في صنعاء يمكن أن تكون خطوتك الأولى نحو التشخيص الدقيق والعلاج الفعال. التشخيص المبكر يمنع تفاقم المشكلة ويحسن فرص نجاح العلاج.
التشخيص الدقيق: أساس العلاج الناجح
يُعد التشخيص الدقيق للتشوهات في الأطراف السفلية حجر الزاوية في تحديد خطة العلاج الأمثل. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل يجمع بين الفحص السريري الدقيق والتقنيات التصويرية المتقدمة لتقييم كل حالة بشكل فردي.
الفحص السريري
يبدأ التشخيص بفحص سريري مفصل حيث يقوم الدكتور هطيف بتقييم:
* المشية: ملاحظة كيفية مشي المريض والبحث عن أي عرج أو أنماط مشي غير طبيعية.
* نطاق الحركة: قياس مدى قدرة المفاصل على الحركة (الثني والمد والدوران).
* ثبات المفصل: اختبار ثبات الأربطة وتقييم أي رخاوة أو عدم استقرار.
* الألم: تحديد مواقع الألم ووصف طبيعته (حاد، مزمن، عند الحركة).
* التقييم البصري: ملاحظة أي انحناءات واضحة في الساقين (تقوس أو تفحج) أو تفاوت في طول الساقين.
التصوير الإشعاعي المتقدم
تُعد الأشعة السينية هي الأداة التشخيصية الرئيسية لتشوهات الأطراف السفلية. ولكن ليست أي أشعة سينية، بل نوع خاص ومحدد:
* الأشعة السينية الواقفة لكامل الطرف السفلي (Full-length Standing Radiograph): تُعرف أيضاً باسم "صورة المحور الميكانيكي". هذه الصورة ضرورية لأنها تُظهر كامل الطرف السفلي (من مفصل الورك إلى الكاحل) والمريض واقفاً، مما يعكس توزيع الوزن الحقيقي.
* لماذا هي مهمة؟ تسمح هذه الصورة للدكتور هطيف برسم الخطوط المحورية (الميكانيكية والتشريحية) بدقة، وتحديد انحراف المحور الميكانيكي (MAD)، وتحديد موقع مركز دوران الزاوية (CORA)، وهو النقطة الدقيقة للتشوه.
* كيف يتم ذلك؟ على هذه الصور، يقوم الدكتور هطيف برسم خطوط دقيقة تربط مراكز المفاصل والعظام. هذه الخطوط هي "خريطة الطريق" التي تكشف عن زوايا الانحراف ومواقعها.
- الأشعة المقطعية (CT Scan) أو الرنين المغناطيسي (MRI): قد تُطلب هذه الفحوصات في حالات معينة لتقييم الأنسجة الرخوة، أو الغضاريف، أو الأربطة، أو لتحديد طبيعة التشوه بشكل أكثر تفصيلاً، خاصة إذا كان هناك اشتباه في وجود أورام أو التهابات.
التخطيط الجراحي بمنهج بالي (الخطوات الأولية)
في عيادة الأستاذ الدكتور محمد هطيف، يتم تحويل صور الأشعة السينية إلى "مخطط هندسي" دقيق باستخدام مبادئ بالي. يتضمن ذلك خطوات منهجية:
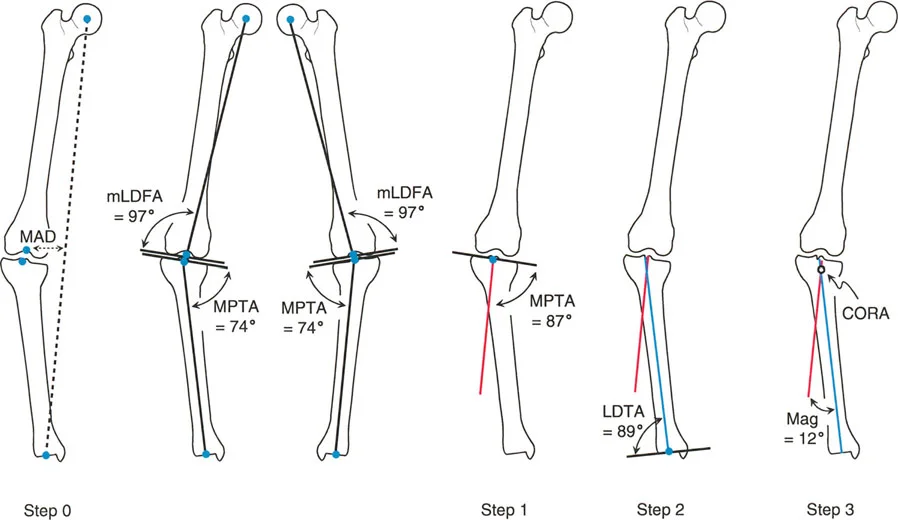
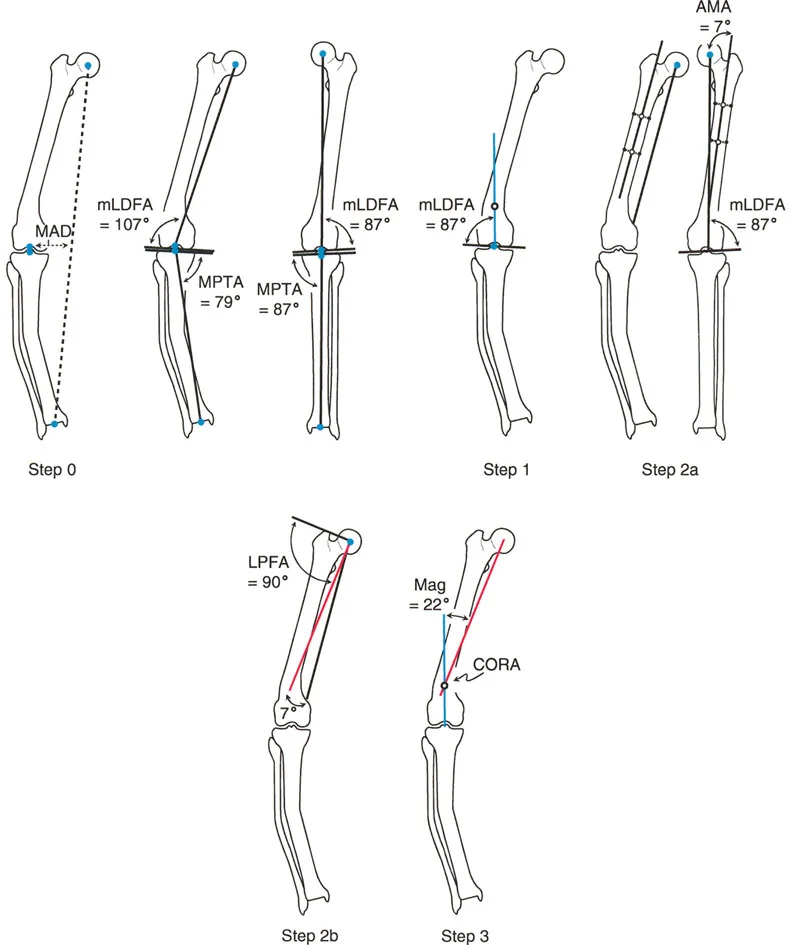
- الخطوة 0: اختبار سوء المحاذاة (Malalignment Test - MAT): يتم تقييم انحراف المحور الميكانيكي (MAD) على الأشعة السينية الواقفة. إذا كان هناك انحراف، فهذا يؤكد وجود تشوه.
- الخطوة 1: رسم خطوط المحور القاصي (البعيد): يتم رسم خطوط المحور للعظم البعيد (مثل الساق) لتقييم زوايا المفصل.
- الخطوة 2: رسم خطوط المحور القريب: يتم رسم خطوط المحور للعظم القريب (مثل الفخذ) لتقييم زوايا المفصل.
هذه الخطوات الأولية هي الأساس الذي يبنى عليه التخطيط الجراحي المعقد، وتضمن تحديد المشكلة بدقة متناهية قبل أي تدخل جراحي.
العلاج الجراحي: منهج بالي لتصحيح تشوهات الأطراف السفلية
يُعد العلاج الجراحي هو الحل الأكثر فعالية لتصحيح تشوهات الأطراف السفلية التي تسبب الألم، وتحد من الحركة، وتؤثر على جودة الحياة. يعتمد الأستاذ الدكتور محمد هطيف في صنعاء على منهج بالي المتقدم، الذي يضمن أعلى مستويات الدقة والنتائج المستدامة. هذا المنهج ليس مجرد عملية جراحية، بل هو علم هندسي يطبق على جسم الإنسان.
الخطوة 3: تحديد التشوه (أحادي القمة أو متعدد القمم) وقياس الزاوية
بعد تقييم انحراف المحور الميكانيكي ورسم خطوط المحاور القريبة والبعيدة، نصل إلى الخطوة الثالثة الحاسمة في منهج بالي: تحديد ما إذا كان التشوه أحادي القمة (Uniapical) أو متعدد القمم (Multiapical)، وتحديد مركز أو مراكز دوران الزاوية (CORA)، وقياس مقدار أو مقادير الزاوية.
قاعدة تقاطع الخطوط
تحدد مدى تعقيد تشوه العظم عدد خطوط المحاور التي يجب رسمها لتمثيل أجزاء العظم بدقة.
- التشوه أحادي القمة: إذا كان بالإمكان تمثيل أجزاء العظم الديافيزية (الجزء الأوسط من العظم) بدقة عن طريق رسم خط محور قريب واحد وخط محور بعيد واحد فقط، فإنهما سيتقاطعان في نقطة واحدة. وبالتالي، إذا كان هناك زوج واحد فقط من خطوط المحاور التشريحية (أو الميكانيكية) المرسومة، فسيكون هناك مركز دوران زاوية واحد فقط ومقدار زاوية واحد.

- التشوه متعدد القمم: في حالات الانحناء الشديد، أو خلل التنسج النمائي، أو التئام الكسور المعقدة بعد الصدمات، لن يتمكن خط واحد قريب وخط واحد بعيد من التقاط انحناء العظم بدقة. في هذه الحالات، يجب رسم خطوط إضافية في منتصف الديافيز (الجزء الأوسط من العظم) لتمثيل أجزاء العظم الوسيطة. لكل خط محور تشريحي إضافي يتم رسمه، سيكون هناك مركز دوران زاوية إضافي ومقدار زاوية إضافي.
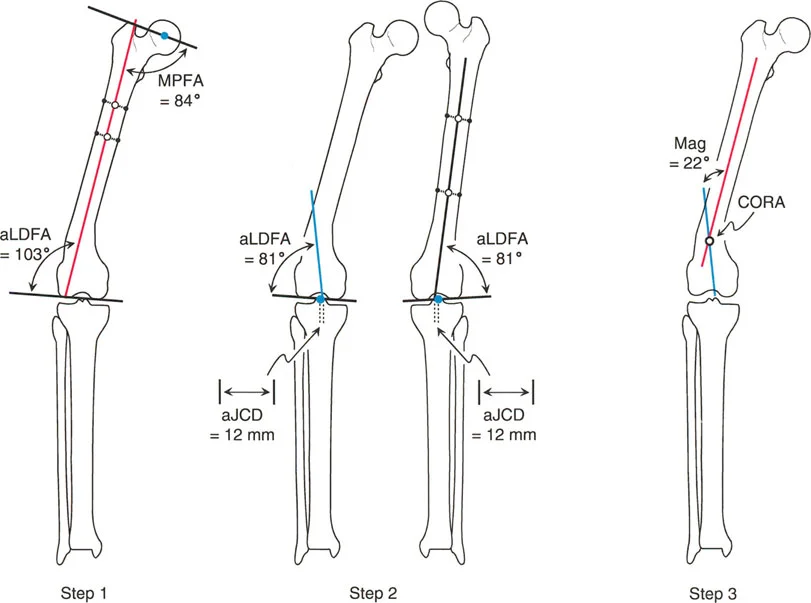
في السيناريو السريري للتشوه متعدد القمم، فإن محاولة تصحيح الانحناء بأكمله بقطع عظمي واحد في مركز دوران زاوية واحد غالباً ما يؤدي إلى انزياح كبير يخرج العظم من غلاف الأنسجة الرخوة أو يخلق تشوهاً جمالياً غير مقبول على شكل "متعرج". التعرف على التشوهات متعددة القمم في الخطوة 3 يسمح للجراح بالتخطيط لعمليات قطع عظمية على مستويين أو ثلاثة مستويات، وتصحيح كل مركز دوران زاوية محدد بمقداره الخاص.
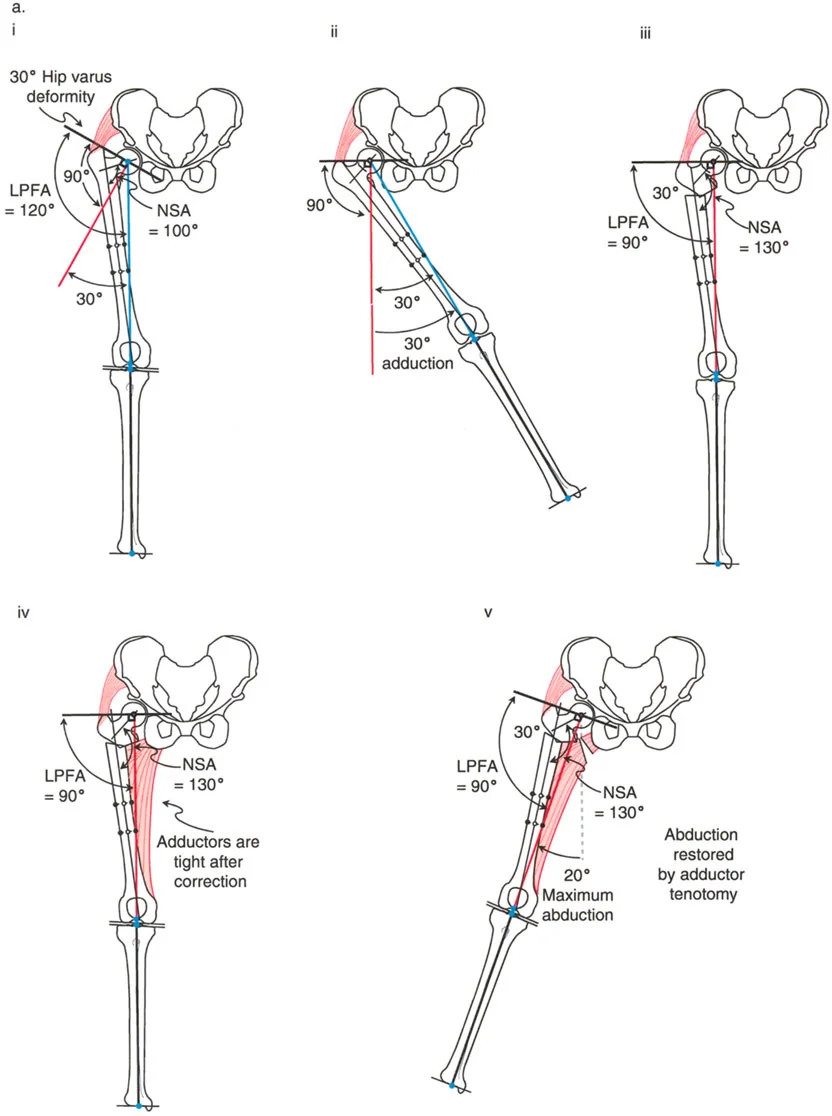
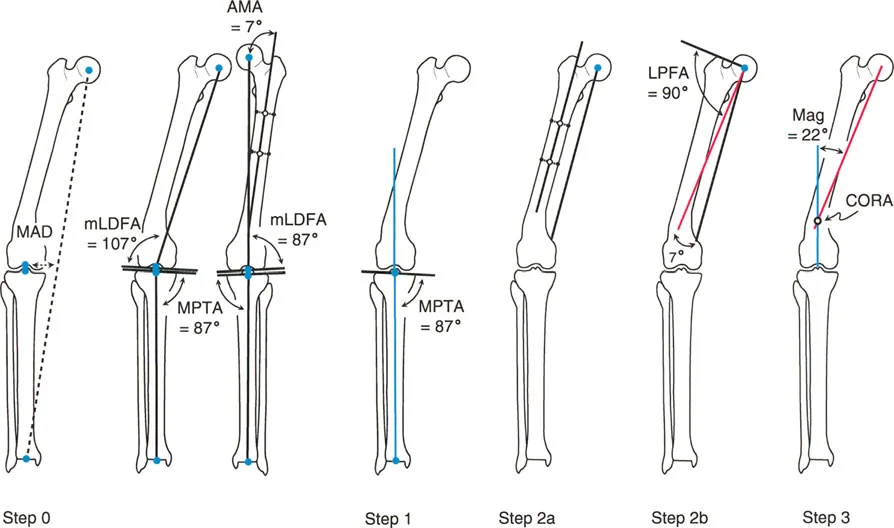
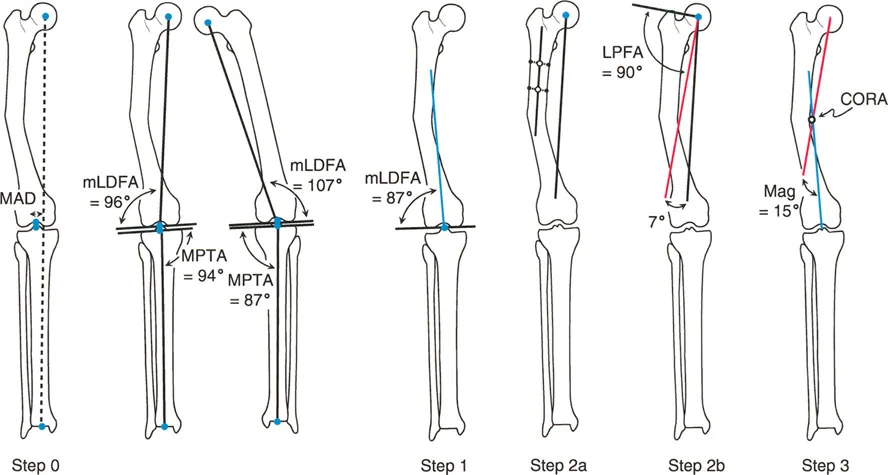
التخطيط بالمحور الميكانيكي مقابل المحور التشريحي في عظم الفخذ
أحد المفاهيم الأكثر دقة والتي يساء فهمها غالباً في التخطيط في المستوى الأمامي هو الفرق بين التخطيط بالمحور الميكانيكي والتخطيط بالمحور التشريحي، خاصة في عظم الفخذ.
عظم الساق (الظنبوب) بسيط نسبياً: محوره التشريحي ومحوره الميكانيكي متوازيان أساساً (عادة ما يكون الفرق 0 إلى 1 درجة فقط). ومع ذلك، عظم الفخذ مختلف تماماً. بسبب إزاحة عنق ورأس عظم الفخذ، يتباعد المحور التشريحي (الذي يمتد عبر مركز القناة النخاعية) والمحور الميكانيكي (الذي يربط مركز الرأس بمركز الركبة). يُعرف هذا التباعد بـ الزاوية التشريحية-الميكانيكية (Anatomic-Mechanical Angle - AMA)، والتي تقاس عادة بحوالي 7 درجات.
تباعد مراكز دوران الزاوية (CORAs)
بما أن الخطوط الميكانيكية والتشريحية ليست متوازية، فإن استخدامها لتخطيط تشوه سيعطي نقاط تقاطع مختلفة.
* مركز دوران الزاوية التشريحي (Anatomic CORA): يُعرف بتقاطع المحور التشريحي القريب (PAA) والمحور التشريحي البعيد (DAA).
* مركز دوران الزاوية الميكانيكي (Mechanical CORA): يُعرف بتقاطع المحور الميكانيكي القريب (PMA) والمحور الميكانيكي البعيد (DMA).
كما هو مذكور صراحة في تعاليم بالي: مراكز دوران الزاوية (CORAs) التي يتم الحصول عليها بالتخطيط بالمحور الميكانيكي والتشريحي في عظم الفخذ ليست نفس النقاط.
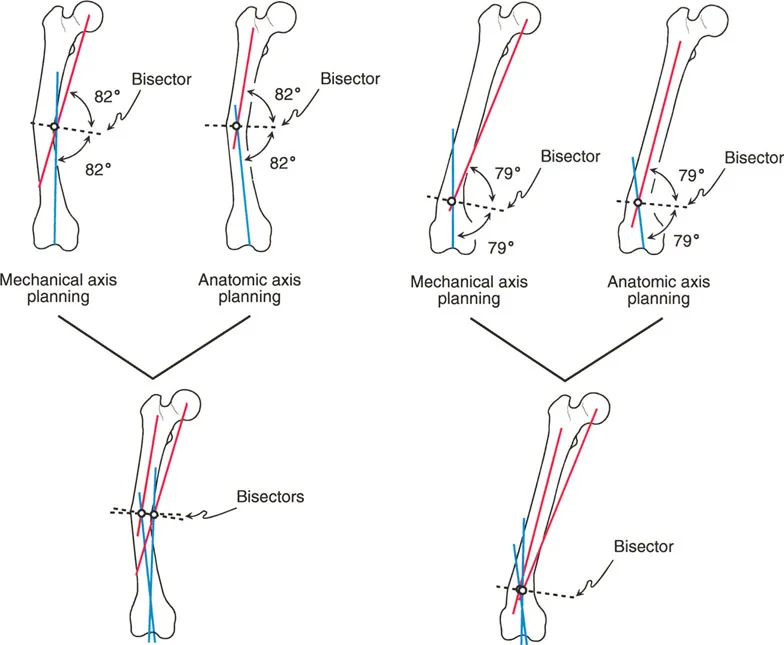
قوة خط المنصف (Bisector Line)
إذا كانت مراكز دوران الزاوية مختلفة، فأيها هو الصحيح؟ أين هي "القمة الحقيقية" للتشوه؟
هذا يقودنا إلى مفهوم خط المنصف. عندما ترسم زاوية (تقاطع الخطوط القريبة والبعيدة)، فإن خط المنصف هو الخط الذي يقسم تلك الزاوية بالضبط إلى نصفين. وفقاً لمبادئ بالي، فإن خط منصف التشوه – وليس أي نقطة CORA فردية – هو الذي يحدد المستوى العرضي الحقيقي للزاوية.
عندما نقارن خطوط المنصف الناتجة عن التخطيط بالمحور الميكانيكي مقابل التخطيط بالمحور التشريحي، نجد أنها متشابهة جداً، وإن لم تكن متطابقة تماماً.
* عظم الفخذ البعيد: في تشوهات عظم الفخذ البعيد، يكون الفرق بين خطوط المنصف الميكانيكية والتشريحية ضئيلاً. هناك خطأ قليل جداً في تحديد مستوى مركز دوران الزاوية بغض النظر عن طريقة التخطيط المستخدمة.
* عظم الفخذ القريب: في عظم الفخذ القريب، تتباعد المحاور الميكانيكية والتشريحية أكثر. وبالتالي، ستكون مراكز دوران الزاوية المشتقة من الطريقتين أبعد ما تكون في هذه المنطقة. ومع ذلك، حتى هنا، تظل خطوط المنصف متقاربة، مما يضمن أن مستوى قطع العظم المخطط له يظل دقيقاً.
في النهاية، يمكن تخطيط تشوهات الفخذ بنجاح باستخدام خطوط المحور التشريحية أو الميكانيكية. يعتمد الاختيار غالباً على تفضيل الجراح، أو وجود تثبيت داخلي (مما يجعل التخطيط التشريحي أسهل)، أو الحاجة إلى تقييم ميكانيكا المفصل مباشرة (مما يفضل التخطيط الميكانيكي).
أمثلة سريرية: التخطيط خطوة بخطوة في عظم الفخذ
لإتقان هذه المفاهيم حقاً، يجب تطبيقها على أمثلة إشعاعية سريرية. سنستعرض ثلاثة سيناريوهات متميزة، مع ملاحظة كيفية تنفيذ الخطوات من 0 إلى 3.
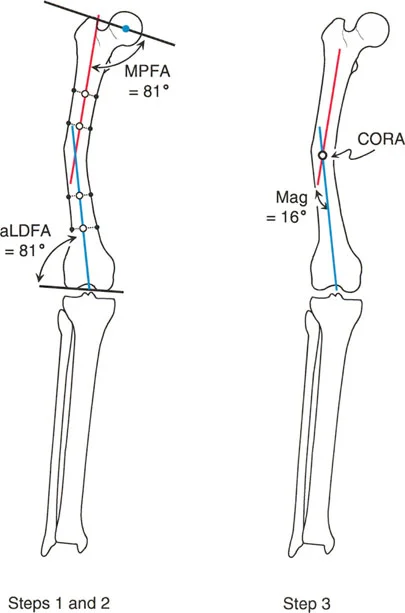
الحالة 1: تشوه الفخذ المعزول (التخطيط بالمحور الميكانيكي)
في هذا السيناريو، لدينا مريض يعاني من تشوه تقوسي (Varus) ينشأ بالكامل من عظم الفخذ البعيد. سنستخدم التخطيط بالمحور الميكانيكي.
- الخطوة 0: اختبار سوء المحاذاة (MAT). تُظهر الأشعة السينية الواقفة لكامل الطرف انحرافاً إنسياً للمحور الميكانيكي (MAD). بما أننا حددنا أن الساق طبيعية، فإن انحراف المحور الميكانيكي يرجع فقط إلى تشوه الفخذ.
- الخطوة 1: المحور الميكانيكي البعيد (DMA). نقوم بتقييم الساق. الزاوية الأنسية القريبة للساق (MPTA) وزاوية تقارب خط المفصل (JLCA) طبيعيتان. بما أن الساق محاذية تماماً، يمكننا ببساطة تمديد
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك