الدليل الشامل لعملية قطع العظم فوق الكعبين لتعديل اعوجاج الكاحل
الخلاصة الطبية
عملية قطع العظم فوق الكعبين هي إجراء جراحي متقدم يهدف إلى تصحيح الاعوجاج الناتج عن الالتحام الخاطئ لكسور أسفل الساق. تعتمد العملية على إعادة ضبط محور الساق لتوزيع الوزن بشكل طبيعي على مفصل الكاحل، مما يمنع الخشونة ويخفف الألم ويستعيد القدرة على المشي الطبيعي.
الخلاصة الطبية السريعة: عملية قطع العظم فوق الكعبين هي إجراء جراحي متقدم يهدف إلى تصحيح الاعوجاج الناتج عن الالتحام الخاطئ لكسور أسفل الساق. تعتمد العملية على إعادة ضبط محور الساق لتوزيع الوزن بشكل طبيعي على مفصل الكاحل، مما يمنع الخشونة ويخفف الألم ويستعيد القدرة على المشي الطبيعي.
مقدمة عن عملية قطع العظم فوق الكعبين
يعد مفصل الكاحل من أهم المفاصل الحاملة للوزن في جسم الإنسان، وأي خلل في استقامته يؤدي إلى مشاكل حركية وآلام مزمنة. في بعض الأحيان، قد تتعرض عظام الساق السفلية (عظمة القصبة وعظمة الشظية) لكسور تلتئم بشكل غير صحيح، وهو ما يُعرف طبياً باسم "الالتحام الخاطئ". هذا الالتحام الخاطئ قد يحافظ على العلاقة الطبيعية بين عظام الكاحل، ولكنه يدفع المفصل بأكمله إلى وضع مائل غير طبيعي (سواء للداخل أو للخارج).
في هذه الحالات السريرية المعقدة، تبرز عملية قطع العظم فوق الكعبين (Supramalleolar Osteotomy) كالحل الجراحي الأمثل والموصى به للحفاظ على المفصل الطبيعي وتجنب تدميره. الهدف الأساسي من هذا الإجراء الدقيق هو إعادة تنظيم المحور الميكانيكي للطرف السفلي، مما يضمن إعادة توزيع قوى تحمل الوزن بشكل متساوٍ عبر مفصل الكاحل.
من خلال تصحيح هذا التشوه خارج المفصل، يتمكن جراح العظام من منع أو تأخير ظهور الفصال العظمي (الخشونة) الناتج عن الصدمات، وتخفيف الآلام المبرحة، واستعادة حركية المشي الطبيعية للمريض. نحن ندرك تماماً حجم المعاناة التي يسببها ألم الكاحل وصعوبة المشي، ولذلك صممنا هذا الدليل الشامل ليكون مرجعك الطبي الموثوق لفهم كل تفاصيل هذه الجراحة الدقيقة.
فهم تشريح الكاحل وأهمية استقامة الساق
لفهم طبيعة هذه الجراحة، يجب أولاً التعرف على البنية الهندسية الرائعة لمفصل الكاحل. يتكون مفصل الكاحل من التقاء ثلاث عظام رئيسية:
* عظمة القصبة (الظنبوب): وهي العظمة الكبرى في الساق وتحمل معظم وزن الجسم.
* عظمة الشظية: وهي العظمة الصغرى الجانبية وتساهم في استقرار المفصل.
* عظمة الكاحل (القعب): وهي العظمة السفلية التي تربط الساق بالقدم.
يعمل هذا المفصل كنقطة ارتكاز محورية. في الحالة الطبيعية، يمر خط وهمي (يُعرف بالمحور الميكانيكي) من منتصف مفصل الركبة، مروراً بمنتصف مفصل الكاحل. هذا المحور يضمن توزيع وزن الجسم بالتساوي على الغضاريف المبطنة للمفصل.
عند حدوث التحام خاطئ لكسر سابق، ينحرف هذا المحور. تخيل أنك تقود سيارة بإطارات غير متوازنة؛ سيؤدي ذلك إلى تآكل جانب واحد من الإطار بسرعة كبيرة. هذا بالضبط ما يحدث لغضاريف الكاحل عندما يميل المفصل للداخل (Varus) أو للخارج (Valgus). الضغط المستمر على نقطة واحدة يؤدي إلى تآكل الغضروف السريع، وظهور آلام مبرحة، وتيبس في المفصل.
أسباب الحاجة إلى جراحة تعديل اعوجاج الكاحل
لا يتم اللجوء إلى عملية قطع العظم فوق الكعبين إلا في حالات طبية محددة، حيث يكون المفصل نفسه لا يزال يحتفظ بغضاريف جيدة، ولكن المشكلة تكمن في العظام التي تعلوه. من أبرز الأسباب التي تستدعي هذا التدخل:
- الالتحام الخاطئ للكسور: وهو السبب الأكثر شيوعاً. التئام كسور أسفل القصبة والشظية في وضع غير تشريحي يؤدي إلى ميلان الكاحل.
- التشوهات الخلقية: بعض الحالات يولدون بانحرافات في عظام الساق تتفاقم مع النمو وتتطلب تصحيحاً جراحياً للحفاظ على الكاحل.
- أمراض العظام الأيضية: مثل الكساح أو لين العظام في مراحل الطفولة والتي قد تترك تشوهات دائمة في الساق.
- إصابات مراكز النمو: تعرض مراكز النمو في عظام الأطفال لكسور قد يؤدي إلى توقف النمو في جانب واحد من العظمة، مما ينتج عنه اعوجاج تدريجي.
الأعراض التي تستدعي التدخل الجراحي
المرضى الذين يحتاجون إلى هذه الجراحة غالباً ما يعانون من مجموعة من الأعراض التي تؤثر بشكل كبير على جودة حياتهم اليومية، وتشمل:
- ألم مزمن في الكاحل: يزداد الألم بشكل ملحوظ مع الوقوف لفترات طويلة أو المشي، ويتركز غالباً في الجانب الذي يتعرض للضغط الأكبر.
- عرج واضح أثناء المشي: نتيجة لاختلاف توزيع الوزن أو وجود قصر طفيف في الطرف المصاب.
- تشوه مرئي: يمكن للمريض أو الطبيب ملاحظة ميلان القدم أو الكاحل إلى الداخل أو الخارج بوضوح عند الوقوف.
- تورم متكرر: يحدث التورم نتيجة للالتهاب المستمر في الأنسجة المحيطة بالمفصل بسبب الإجهاد الميكانيكي غير الطبيعي.
- تآكل غير متساوٍ في الأحذية: يلاحظ المريض أن نعل الحذاء يتآكل من جهة واحدة (الداخلية أو الخارجية) بشكل أسرع بكثير من الجهة الأخرى.
التشخيص والتخطيط قبل الجراحة
يعد التخطيط الدقيق قبل الجراحة حجر الزاوية لنجاح عملية قطع العظم فوق الكعبين. الجراحة العظمية هي هندسة دقيقة تتطلب قياسات متناهية الدقة.
يقوم جراح العظام بإجراء تقييم شامل يتضمن:
* الفحص السريري: لتقييم مدى الحركة، ومكان الألم، وحالة الأنسجة الرخوة والجلد المحيط بالكاحل، بالإضافة إلى فحص الأعصاب والأوعية الدموية.
* الأشعة السينية أثناء الوقوف: وهي الخطوة الأهم. يجب التقاط صور أشعة سينية للطرفين السفليين بالكامل (من الحوض إلى القدم) أثناء تحمل الوزن.
* تحديد مركز دوران الزاوية: يستخدم الجراح هذه الأشعة لتحديد ما يسمى بمركز دوران الزاوية (CORA)، وهو النقطة الهندسية الدقيقة التي يبدأ منها الاعوجاج. بناءً على هذه النقطة، يقرر الجراح مكان القطع العظمي الأمثل لضمان عودة المحور الميكانيكي إلى طبيعته دون التسبب في تشوهات ثانوية.
* الأشعة المقطعية: قد تُطلب في الحالات المعقدة التي تتضمن تشوهات في أكثر من مستوى (ميلان مع دوران العظمة).
خيارات وأنواع عمليات قطع العظم
بناءً على التخطيط المسبق، ونوع التشوه، ووجود أي اختلاف في طول الساقين، وحالة الأنسجة المحيطة، يختار الجراح التقنية الأنسب من بين عدة خيارات:
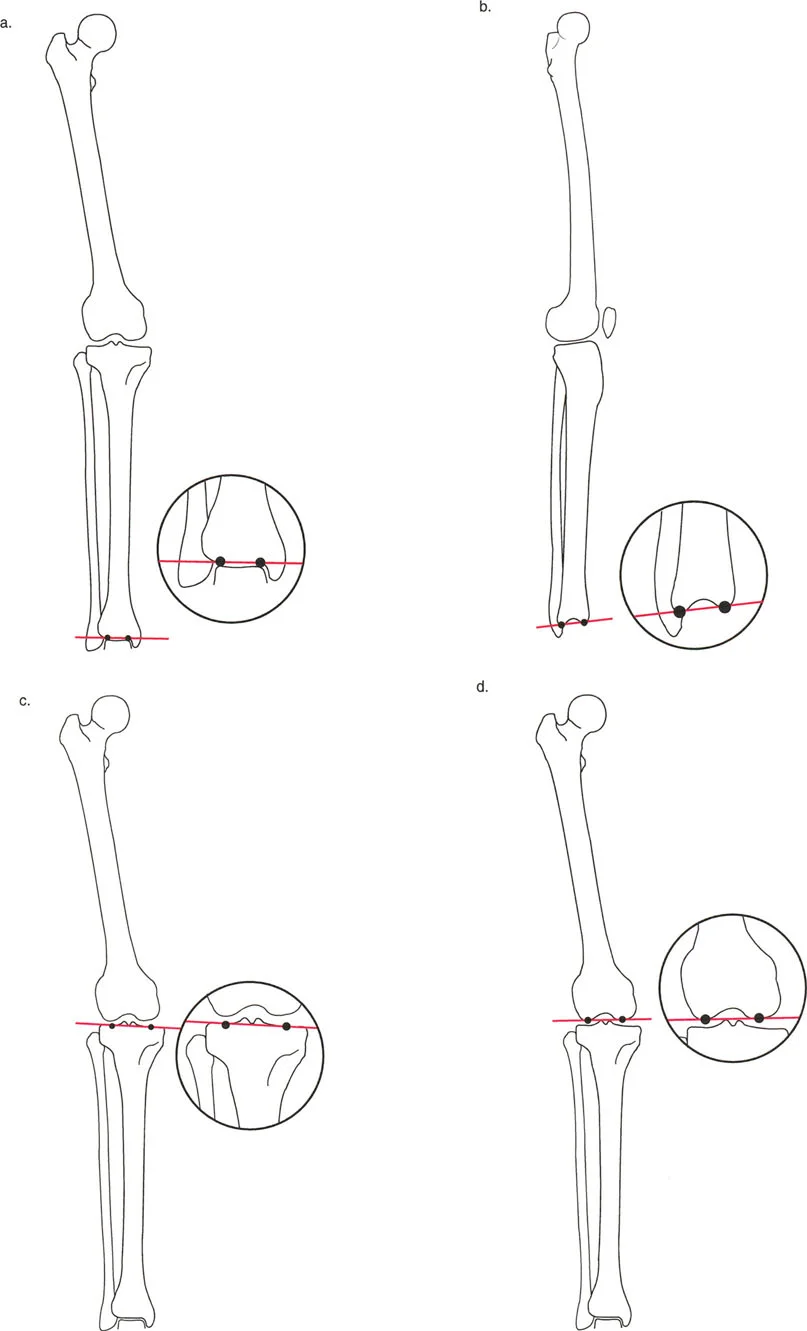
قطع العظم القبي
تعتبر تقنية قطع العظم القبي (Dome Osteotomy) من التقنيات المفضلة للغاية، خاصة في حالات الالتحام الخاطئ التي يصاحبها قصر مسبق في الساق. تتميز هذه التقنية بأنها لا تضحي بأي جزء من طول العظمة للحصول على التصحيح المطلوب.
تسمح هذه التقنية بتدوير الجزء السفلي من العظمة حول محور مركزي سلس دون إحداث إزاحة ثانوية. ومع ذلك، فإن هذه التقنية تكون أكثر فعالية في تصحيح التشوهات الجانبية (التقوس للداخل أو الخارج) مقارنة بالتشوهات الأمامية الخلفية.

قطع العظم الإسفيني المغلق
تُستخدم تقنية قطع العظم الإسفيني المغلق (Closing Wedge Osteotomy) لتصحيح التشوهات المعقدة والمتعددة المستويات. تعتمد الفكرة على إزالة وتد (مثلث) عظمي من الجانب المحدب للتشوه، ثم إغلاق الفجوة.
توفر هذه التقنية أسطحاً عظمية إسفنجية واسعة وغنية بالأوعية الدموية، مما يعزز من سرعة التئام العظام. العيب الرئيسي الوحيد لهذه التقنية هو أنها تتسبب بطبيعتها في قصر طفيف في طول الطرف السفلي، ولذلك تُستخدم عندما لا يكون قصر الساق مشكلة أساسية للمريض.
قطع العظم الإسفيني المفتوح
على عكس التقنية السابقة، يتم إجراء قطع العظم الإسفيني المفتوح (Opening Wedge Osteotomy) على الجانب المقعر للتشوه. يتم شق العظمة وفتحها كالوتد لتصحيح الزاوية واستعادة طول الطرف أو حتى زيادته.
تخلق هذه التقنية فراغاً هيكلياً يتطلب وضع طعم عظمي (يؤخذ عادة من عظام الحوض الخاصة بالمريض أو طعم صناعي) لملء الفجوة والحفاظ على التصحيح. تعتمد هذه التقنية بشكل كبير على سلامة الأنسجة الرخوة والأربطة في الجانب المقابل لتعمل كمفصلة طبيعية أثناء الفتح.
التعديل التدريجي بطريقة إليزاروف
في حالات التشوهات الشديدة جداً، أو عندما تكون حالة الجلد والأنسجة الرخوة سيئة ولا تسمح بشق جراحي كبير، أو في حالة وجود التهاب أو عدوى نشطة، يلجأ الجراح إلى طريقة إليزاروف. تعتمد هذه الطريقة على تركيب مثبت خارجي حلقي، وإجراء قطع عظمي دقيق، ثم يقوم المريض بتعديل الجهاز تدريجياً (مليمترات يومياً) لتصحيح الاعوجاج وإطالة العظمة ببطء، مما يسمح بنمو عظم جديد في الفجوة.
خطوات الجراحة بالتفصيل
تعتبر عملية قطع العظم فوق الكعبين من الجراحات الدقيقة التي تتطلب مهارة عالية. يتم إجراء الجراحة تحت التخدير الكلي أو النصفي، ويوضع المريض على ظهره على طاولة عمليات شفافة للأشعة.
التخدير والتجهيز
بعد تخدير المريض، يتم وضع عاصبة (Tourniquet) على الفخذ لتقليل النزيف أثناء الجراحة. يعد استخدام جهاز الأشعة السينية المتحرك (الفلوروسكوبي) داخل غرفة العمليات أمراً إلزامياً لضمان الدقة المتناهية في كل خطوة.
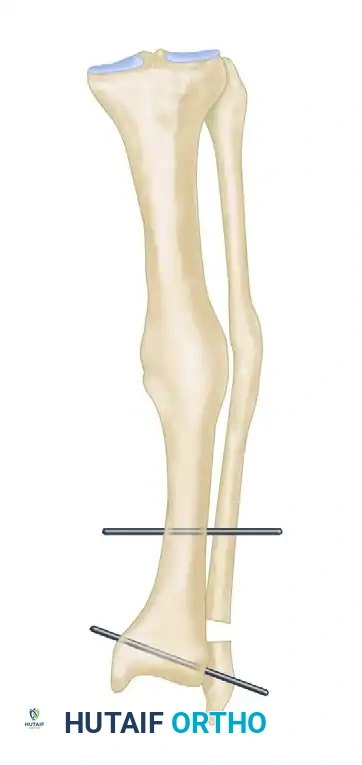
تنفيذ القطع العظمي
في تقنية القطع القبي (على سبيل المثال)، يستخدم الجراح نهجاً جراحياً أمامياً جانبياً للوصول إلى عظمة القصبة مع حماية الأعصاب والأوعية الدموية بعناية فائقة.
1. يتم عمل ثقوب دقيقة في العظمة على شكل قوس (قبة) على بعد مسافة آمنة من مفصل الكاحل.
2. يتم قطع عظمة الشظية المجاورة للسماح بحرية الحركة أثناء التصحيح.
3. باستخدام منشار جراحي دقيق أو إزميل، يتم توصيل الثقوب لإكمال القطع العظمي.
4. يتم إدخال دبابيس معدنية دقيقة في الأجزاء العلوية والسفلية من العظمة لتكون بمثابة أذرع توجيه.
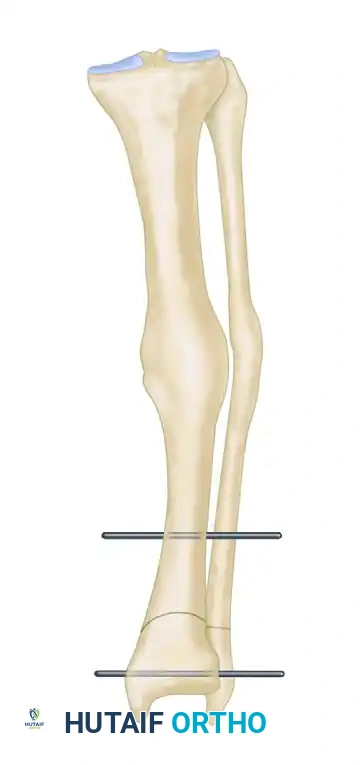
تثبيت العظام
بمجرد تحريك العظام إلى الوضع التشريحي الصحيح والتأكد من استقامة المحور الميكانيكي عبر الأشعة داخل غرفة العمليات، يجب تثبيت العظام في وضعها الجديد بقوة حتى تلتئم. يمكن تحقيق ذلك عبر:
* التثبيت الداخلي: باستخدام شرائح معدنية تشريحية حديثة ومسامير قفل (Locking Plates) توفر ثباتاً ممتازاً وتسمح بالتعافي السلس.
* التثبيت الخارجي: باستخدام إطارات معدنية خارجية تُثبت بمسامير عبر الجلد، وتُستخدم غالباً إذا كانت حالة الجلد لا تسمح بوضع شرائح داخلية.
دمج مفصل الكاحل كحل بديل
من الأهمية بمكان أن نوضح للمرضى أنه على الرغم من أن قطع العظم فوق الكعبين هو المعيار الذهبي للحفاظ على المفصل، إلا أنه يُمنع استخدامه في الحالات التي أدى فيها الالتحام الخاطئ بالفعل إلى تدمير شديد ولا رجعة فيه لغضاريف مفصل الكاحل (خشونة متقدمة). في هذه السيناريوهات، فإن مجرد إعادة استقامة الساق لن يخفف آلام المريض الناتجة عن احتكاك العظام ببعضها.
هنا يأتي دور جراحة إيثاق المفصل (دمج الكاحل - Arthrodesis) كإجراء أساسي للكسور الملتحمة بشكل خاطئ والتي دمرت الغضروف المفصلي.

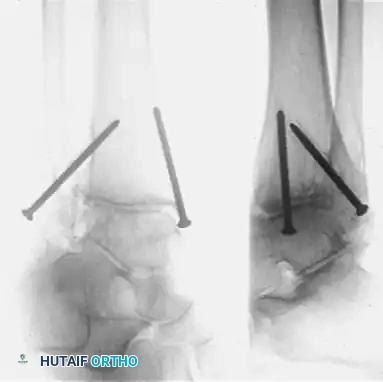
عند إجراء دمج المفصل لحالة التحام خاطئ، لا يقتصر عمل الجراح على دمج المفصل فحسب، بل يجب عليه أيضاً تصحيح التشوه الأساسي لضمان وضع القدم بشكل مسطح وطبيعي على الأرض. يتطلب هذا غالباً عمليات قطع عظمي معقدة داخل المفصل، وتنظيفاً عميقاً للعظام المتصلبة، وتثبيتاً قوياً جداً باستخدام مسامير متقاطعة أو شرائح معدنية متينة.
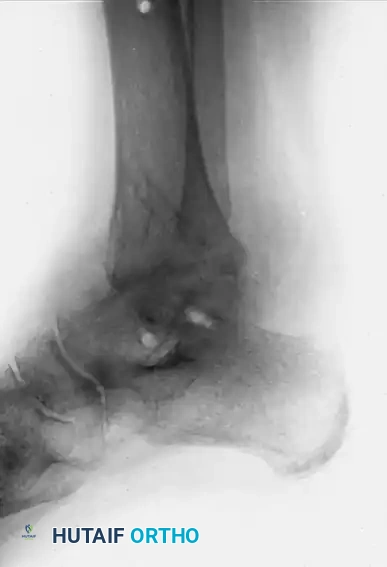
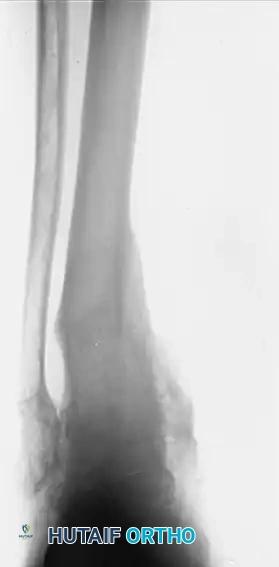
النتيجة النهائية لعملية الدمج الناجحة هي كاحل مستقر، خالٍ تماماً من الألم، وقادر على أداء وظيفة المشي بشكل ممتاز، وإن كان يفقد حركة الثني والفرد في مفصل الكاحل نفسه (وتعوض مفاصل القدم الأخرى جزءاً من هذه الحركة).
التعافي وإعادة التأهيل بعد الجراحة
تعتبر فترة ما بعد الجراحة حاسمة بنفس قدر أهمية الجراحة ذاتها. التزام المريض بتعليمات الطبيب يحدد بشكل كبير النتيجة النهائية.
الأسابيع الأولى بعد الجراحة
| الفترة الزمنية | الإجراءات الطبية والتأهيلية |
|---|---|
| من 0 إلى أسبوعين | رفع الساق بشكل صارم لتقليل التورم. الراحة التامة. بعد أسبوعين تتم إزالة الغرز الجراحية وفحص الجرح وتغيير الجبيرة إذا لزم الأمر. |
| من 2 إلى 6 أسابيع | يُمنع منعاً باتاً تحميل الوزن على القدم المصابة لحماية العظام من التحرك وفشل التثبيت. يتم استخدام العكازات أو الكرسي المتحرك. |
| من 6 إلى 8 أسابيع | إذا تم استخدام مثبت خارجي، غالباً ما يتم إزالته في هذه المرحلة. يتم وضع حذاء المشي الطبي (Walker Boot). تبدأ تمارين الحركة الخفيفة. |
| من 8 إلى 16 أسبوعاً | يبدأ السماح بتحميل الوزن تدريجياً بناءً على ظهور علامات التئام العظام في الأشعة السينية. يتم التخلي عن الحذاء الطبي عند اكتمال الالتئام (غالباً بين 12-16 أسبوعاً). |
مرحلة العلاج الطبيعي واستعادة الحركة
بمجرد السماح بتحميل الوزن، تبدأ مرحلة العلاج الطبيعي المكثف. يركز أخصائي العلاج الطبيعي على:
* استعادة المدى الحركي الكامل لمفصل الكاحل.
* تقوية عضلات الساق والأوتار المحيطة بالكاحل.
* تمارين التوازن واستقبال الحس العميق (Proprioception) لتدريب الدماغ على الوضع الجديد للساق ومنع الالتواءات المستقبلية.
* تدريب المريض على المشي بطريقة طبيعية دون عرج.
الأسئلة الشائعة حول قطع العظم فوق الكعبين
ما هي نسبة نجاح العملية
تعتبر نسبة نجاح عملية قطع العظم فوق الكعبين مرتفعة جداً وتتجاوز 85% إلى 90% في تخفيف الألم وتأخير أو منع الحاجة إلى دمج الكاحل في المستقبل، وذلك بشرط إجرائها بواسطة جراح عظام متخصص واختيار المريض المناسب الذي لم يصل لمرحلة الخشونة المتقدمة.
متى يمكنني المشي بشكل طبيعي
يحتاج التئام العظام عادة من 3 إلى 4 أشهر. بعد هذه الفترة، ومع الالتزام ببرنامج العلاج الطبيعي، يمكن للمريض العودة للمشي بشكل طبيعي وبدون عكازات. التحسن الكامل في نمط المشي واختفاء أي عرج قد يستغرق من 6 إلى 12 شهراً.
هل الجراحة مؤلمة
الجراحة تتم تحت التخدير، لذا لن تشعر بأي ألم أثناءها. بعد الجراحة، من الطبيعي الشعور بالألم، ولكن يتم السيطرة عليه بفعالية من خلال مسكنات الألم القوية الموصوفة من قبل الطبيب، سواء عن طريق الوريد في المستشفى أو الحبوب في المنزل.
ما الفرق بين قطع العظم ودمج المفصل
قطع العظم (Osteotomy) يهدف إلى تعديل اعوجاج الساق مع الحفاظ على مفصل الكاحل الطبيعي وحركته. أما دمج المفصل (Arthrodesis) فيتم إجراؤه عندما يكون غضروف الكاحل قد تدمر تماماً، ويهدف إلى لحام العظام ببعضها لإلغاء الحركة تماماً وبالتالي القضاء على الألم العنيف.
هل سأحتاج إلى إزالة الشرائح والمسامير لاحقا
في معظم الحالات، لا حاجة لإزالة الشرائح والمسامير المعدنية (التثبيت الداخلي) ما لم تسبب إزعاجاً للمريض تحت الجلد أو ألماً بسبب احتكاكها بالأحذية. إذا لزم الأمر، يمكن إزالتها بعملية بسيطة بعد مرور عام إلى عام ونصف من الجراحة الأساسية.
كم تستغرق العملية الجراحية
تستغرق عملية قطع العظم فوق الكعبين عادة ما بين ساعتين إلى ثلاث ساعات، ويعتمد ذلك على مدى تعقيد التشوه، ونوع التقنية المستخدمة (قبي أو إسفيني)، والحاجة إلى أخذ طعم عظمي من الحوض.
هل يمكن إجراء العملية لكبار السن
العمر بحد ذاته ليس عائقاً، ولكن جودة العظام (مثل وجود هشاشة عظام شديدة) وحالة الدورة الدموية والأمراض المزمنة (مثل السكري غير المنتظم) هي العوامل الحاسمة. يتم تقييم كل حالة بشكل فردي للتأكد من قدرة العظام على الالتئام.
ما هي المخاطر المحتملة للجراحة
مثل أي تدخل جراحي كبير، تشمل المخاطر المحتملة: العدوى، النزيف، تأخر التئام العظام أو عدم التئامها، إصابة الأعصاب أو الأوعية الدموية المجاورة، وتجلط الدم في أوردة الساق. اختيار جراح متمرس يقلل من هذه المخاطر بشكل كبير.
متى يمكنني العودة للقيادة
يُمنع القيادة تماماً طوال فترة استخدام الجبيرة أو الحذاء الطبي وعدم القدرة على تحميل الوزن. يمكن العودة للقيادة عادة بعد 3 إلى 4 أشهر، عندما يسمح الطبيب بتحميل الوزن الكامل وتستعيد قوة رد الفعل الكافية في قدمك للضغط على الدواسات بأمان.
هل يمكن ممارسة الرياضة بعد التعافي
نعم، بعد الشفاء التام واكتمال العلاج الطبيعي، يمكن لمعظم المرضى العودة لممارسة الأنشطة الرياضية منخفضة التأثير مثل السباحة وركوب الدراجات. أما الرياضات عالية التأثير (مثل الجري والقفز)، فيجب استشارة الطبيب قبل العودة إليها لضمان عدم إجهاد المفصل.
===
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك