التنبؤ باختلاف طول الساقين عند الأطفال: دليل شامل لنمو العظام ومبادئ بالي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
اختلاف طول الساقين عند الأطفال هو حالة تتطلب تشخيصًا دقيقًا وعلاجًا مبكرًا لتجنب المضاعفات. يشمل العلاج رفع الأحذية، أو إيقاف نمو الساق الأطول (epiphysiodesis)، أو إطالة الساق الأقصر، وجميعها تحدد بناءً على التنبؤ الدقيق للنمو المستقبلي.
الخلاصة الطبية السريعة: اختلاف طول الساقين عند الأطفال هو حالة تتطلب تشخيصًا دقيقًا وعلاجًا مبكرًا لتجنب المضاعفات. يشمل العلاج رفع الأحذية، أو إيقاف نمو الساق الأطول (epiphysiodesis)، أو إطالة الساق الأقصر، وجميعها تحدد بناءً على التنبؤ الدقيق للنمو المستقبلي.
مقدمة حول اختلاف طول الساقين عند الأطفال وأهمية الصفائح النمائية
يُعد اختلاف طول الساقين (Leg Length Discrepancy - LLD) أحد التحديات الشائعة في جراحة عظام الأطفال، وهو حالة تتطلب اهتمامًا خاصًا وفهمًا عميقًا لكيفية نمو العظام. في كثير من الأحيان، لا يكون هذا الاختلاف مجرد مشكلة في الطول فحسب، بل يمكن أن يكون جزءًا من مجموعة معقدة من التشوهات التي تؤثر على المحور الميكانيكي ومحاذاة المفاصل.
وفقًا لمبادئ بالي (Paley's principles) الرائدة في تصحيح التشوهات، فإن عدم المساواة في الطول هو مكون أساسي للانحراف الهيكلي يمكن وصفه ببساطة بأنه إما أطول (+) أو أقصر (-). بينما قد يظهر اختلاف الطول أحيانًا كشذوذ هيكلي وحيد (اختلاف طول الساقين النقي)، فإنه غالبًا ما يرتبط بثلاثية معقدة من التشوهات الزاوية والدورانية والترجمية.
عند تقييم هذه التشوهات، يجب على جراحي العظام تحليل الانحراف المحوري الميكانيكي (Mechanical Axis Deviation - MAD) وزوايا توجيه المفصل بدقة، مثل الزاوية الفخذية البعيدة الجانبية الميكانيكية (mLDFA) والزاوية الظنبوبية القريبة الإنسية (MPTA). فالطرف الأقصر والمنحني يغير الميكانيكا الحيوية العامة للمريض، مما يؤدي إلى آليات تعويضية مثل ميلان الحوض، والجنف القطني، وتقفع الكاحل.
ومع ذلك، عندما نتعامل مع الأطفال، يجب على جراحي العظام أن يأخذوا في الاعتبار بُعدًا رابعًا حاسمًا للتشوه: الزمن.
على عكس البالغين الذين تكون عظامهم ثابتة، يمتلك الأطفال صفائح نمائية نشطة (Growth Plates أو Physes). تعمل هذه الصفائح كمحركات بيولوجية للنمو. عندما تتأثر إحدى هذه المحركات، فإن اختلاف طول الساقين لا يبقى ثابتًا؛ بل يتغير بمرور الوقت. في معظم الحالات المرضية الهامة سريريًا، يصبح الفرق أكبر تدريجيًا مع نمو الطفل. إن فهم كيفية التنبؤ بهذا الاختلاف عند اكتمال نمو الهيكل العظمي هو حجر الزاوية في التخطيط لجراحة عظام الأطفال، فهو يحدد ما إذا كان المريض سيحتاج إلى مجرد رفع بسيط للحذاء، أو إيقاف نمو مؤقت (epiphysiodesis)، أو إجراء إطالة معقد للأطراف متعدد المستويات باستخدام جهاز إليزاروف أو مسمار إطالة داخلي مغناطيسي.
في صنعاء واليمن، يُعتبر الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، رائدًا في تشخيص وعلاج هذه الحالات المعقدة، مستخدمًا أحدث التقنيات والمبادئ العالمية لضمان أفضل النتائج لأطفالنا.
التشريح ووظيفة الصفائح النمائية (Growth Plates)
لفهم اختلاف طول الساقين عند الأطفال، من الضروري أولاً فهم التشريح الأساسي ووظيفة الصفائح النمائية.
ما هي الصفائح النمائية (Growth Plates)؟
الصفائح النمائية، أو ما تُعرف طبيًا بـ "الفيزيس" (Physes)، هي مناطق من الغضروف توجد بالقرب من نهايات العظام الطويلة لدى الأطفال والمراهقين. هذه الصفائح مسؤولة عن نمو العظام طوليًا، أي زيادة طول العظم. عندما يصل الطفل إلى مرحلة البلوغ ويكتمل نمو الهيكل العظمي، تتصلب هذه الصفائح الغضروفية وتتحول إلى عظم صلب، وتتوقف العظام عن النمو في الطول.
مناطق الصفيحة النمائية
تُقسم الصفيحة النمائية إلى مناطق نسيجية مميزة، لكل منها دور محدد في عملية النمو:
1. منطقة الراحة (Resting Zone): تحتوي على خلايا غضروفية غير نشطة نسبيًا، وتعمل كخزان للخلايا الجذعية التي ستشارك في النمو.
2. المنطقة التكاثرية (Proliferative Zone): هنا تتكاثر الخلايا الغضروفية بسرعة، وتصطف في أعمدة، مما يدفع العظم للنمو طوليًا.
3. المنطقة التضخمية (Hypertrophic Zone): تتضخم الخلايا الغضروفية وتتراكم فيها المعادن، ثم تموت، مما يفسح المجال لتكوين العظم الجديد.
4. منطقة التعظّم (Zone of Ossification): حيث تحل الخلايا العظمية محل الغضروف المتكلس، لتشكيل عظم جديد.
أي إصابة لهذه المناطق – سواء كانت صدمة، أو عدوى، أو عيبًا خلقيًا – يمكن أن يغير مسار النمو الطولي للعظم، مما يؤدي إلى اختلاف في الطول أو تشوه زاوي.
دور الزمن كبعد رابع في تشوهات الأطفال
على عكس البالغين، حيث تكون العظام مكتملة النمو وثابتة، فإن وجود الصفائح النمائية النشطة لدى الأطفال يجعل "الزمن" عاملًا حاسمًا في تطور التشوهات. فإذا كان هناك خلل في صفيحة نمائية واحدة، فإن اختلاف الطول لا يبقى ثابتًا، بل يتغير بمرور الوقت. في معظم الحالات المرضية، يزداد هذا الفرق تدريجيًا مع نمو الطفل.
على سبيل المثال، إذا كان هناك تشوه ينطوي على انحناء (مثل تقوس الساق)، فإننا نحدد "مركز دوران الزاوية" (Center of Rotation of Angulation - CORA). في الطفل النامي، فإن إصابة غير متماثلة للصفيحة النمائية (مثل حاجز نمائي في الجانب الأنسي) لن تسبب اختلافًا تدريجيًا في الطول فحسب، بل ستسبب أيضًا تشوهًا زاويًا تدريجيًا (مثل التقوس للداخل). هذا البعد الزمني يعني أن حجم كل من اختلاف طول الساقين والانحراف المحوري الميكانيكي سيزداد بشكل كبير خلال طفرة النمو في سن المراهقة.
لذلك، فإن التنبؤ باختلاف طول الساقين النهائي عند اكتمال نمو الهيكل العظمي لا يقتصر فقط على معادلة أطوال الأطراف؛ بل يتعلق بتوقيت التدخل الجراحي لاستعادة المحور الميكانيكي بدقة عندما يتوقف الطفل عن النمو. يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في فهم هذه الديناميكيات المعقدة، ويستخدم هذه المعرفة لتصميم خطط علاجية مخصصة لكل طفل.
الأسباب وعوامل الخطر لاختلاف طول الساقين عند الأطفال
تتعدد أسباب اختلاف طول الساقين عند الأطفال، وتتراوح بين العيوب الخلقية والإصابات المكتسبة. لقد أحدث الدكتور شابيرو (Shapiro) في عام 1982 ثورة في فهمنا لتقدم اختلاف طول الساقين من خلال وصف خمسة أنماط مميزة للتقدم لدى الأطفال. إن التعرف على هذه الأنماط أمر بالغ الأهمية لأن طرقنا الرياضية والبيانية للتنبؤ باختلاف طول الساقين عند اكتمال نمو الهيكل العظمي لا تنطبق إلا على أنواع محددة من التقدم.
1. النمط الأول: نمط المنحدر الصاعد (التقدم المتناسب)
هذا هو النمط الأكثر شيوعًا للأسباب الخلقية والتنموية لاختلاف طول الساقين. يزداد الفرق بمعدل ثابت وخطي يتناسب مع النمو الكلي للطفل. نظرًا لأن نسبة تثبيط النمو تظل ثابتة بمرور الوقت، فهذا هو النوع الوحيد من اختلاف طول الساقين الذي يمكن التنبؤ به بدقة باستخدام طرق المضاعف القياسية أو الطرق البيانية.
* أمثلة سريرية: قصر الفخذ الخلقي، نقص تنسج الشظية (fibular hemimelia)، ضمور نصفي (hemiatrophy)، تضخم نصفي (hemihypertrophy)، وتوقف كامل لنمو الصفيحة النمائية.
* الخصائص: عادة ما يؤدي إلى اختلافات كبيرة. يظل ميل الخط على الرسم البياني ثابتًا حتى اكتمال نمو الهيكل العظمي.
2. النمط الثاني: نمط المنحدر الصاعد مع التباطؤ
في هذا النمط، يزداد اختلاف طول الساقين بسرعة في البداية، ولكن بعد ذلك يبدأ معدل الفرق في التباطؤ بمرور الوقت. بسبب هذا التباطؤ غير المتوقع، ستؤدي طرق التنبؤ القياسية إلى تقدير مبالغ فيه لاختلاف طول الساقين النهائي.
* أمثلة سريرية: بعض أمراض الجهاز العصبي العضلي، نقص تنسج خلقي خفيف، أو تضخم.
* الخصائص: أقل شيوعًا من النمط الأول. يلحق نمو الطرف المصاب في النهاية بالسرعة قليلاً، على الرغم من أنه لا يستعيد الطول المفقود أبدًا.
3. النمط الثالث: نمط المنحدر الصاعد ثم الثبات
يزداد الفرق لفترة ثم يستقر، مما يعني أن الطرف المصاب والطرف الطبيعي يبدآن في النمو بنفس المعدل تمامًا. يظل اختلاف طول الساقين ثابتًا من نقطة الثبات فصاعدًا.
* أمثلة سريرية: كسر الفخذ (حيث يحدث تراكب أو قصر أولي، يليه نمو طبيعي دون فرط نمو).
* الخصائص: عادة ما يؤدي إلى اختلافات صغيرة وثابتة.
4. النمط الرابع: نمط المنحدر الصاعد ثم الثبات ثم المنحدر الصاعد مرة أخرى
هذا نمط معقد ومتعرج. يزداد اختلاف طول الساقين، ثم يستقر لفترة، ثم يبدأ في الزيادة مرة أخرى.
* أمثلة سريرية: مرض ليج-كالفيه-بيرثيس (Legg-Calvé-Perthes disease). في البداية، ينهار رأس الفخذ (منحدر صاعد لاختلاف طول الساقين)، ثم يستقر النمو (ثبات)، ولكن في النهاية، تتعرض الصفيحة النمائية الفخذية الرأسية التالفة لتوقف مبكر، بينما تستمر الساق الطبيعية في النمو (منحدر صاعد ثانٍ).
* الخصائص: لا يمكن التنبؤ به دون مراقبة شعاعية متسلسلة على مدى سنوات عديدة.
5. النمط الخامس: نمط المنحدر الصاعد ثم الثبات ثم المنحدر الهابط
يتضمن هذا النمط زيادة أولية في اختلاف طول الساقين، وفترة استقرار، ثم انخفاض في اختلاف طول الساقين (تبدأ الساق القصيرة في اللحاق، أو تتباطأ الساق الطويلة).
* أمثلة سريرية: التهاب المفاصل الروماتويدي الشبابي (Juvenile Idiopathic Arthritis - JIA) أو التهاب المفاصل الروماتويدي. في البداية، يتسبب فرط التروية للمفصل في فرط نمو الطرف المصاب (مما يخلق اختلافًا في طول الساقين حيث تكون الساق المصابة أطول). لاحقًا، يتسبب الالتهاب المزمن في إغلاق مبكر للصفيحة النمائية لنفس الساق، مما يسمح للساق الطبيعية باللحاق بها وتجاوزها في النهاية.
أسباب أخرى شائعة:
إلى جانب الأنماط المذكورة أعلاه، تشمل الأسباب العامة لاختلاف طول الساقين ما يلي:
* الإصابات الرضحية: كسور العظام الطويلة في الأطفال، خاصة تلك التي تؤثر على الصفائح النمائية، يمكن أن تؤدي إلى قصر أو فرط نمو.
* العدوى: التهاب العظم والنقي (osteomyelitis) الذي يصيب الصفيحة النمائية يمكن أن يعيق النمو.
* الأورام: الأورام الحميدة أو الخبيثة التي تؤثر على العظام أو الصفائح النمائية.
* الأمراض الوعائية: بعض الحالات التي تؤثر على تدفق الدم إلى الأطراف.
إن فهم هذه الأنماط والأسباب المختلفة هو المفتاح لتقديم تشخيص دقيق وخطة علاج فعالة. في عيادة الأستاذ الدكتور محمد هطيف، يتم إجراء تقييم شامل لتحديد السبب والنمط المحدد لاختلاف طول الساقين لدى طفلك، مما يضمن أفضل مسار علاجي.
الأعراض وعلامات اختلاف طول الساقين عند الأطفال
قد لا يكون اختلاف طول الساقين واضحًا دائمًا للوالدين في مراحله المبكرة، خاصة إذا كان الفرق صغيرًا. ومع ذلك، هناك مجموعة من الأعراض والعلامات التي يمكن أن تشير إلى وجود هذه الحالة، وتتطلب استشارة طبيب متخصص في جراحة عظام الأطفال، مثل الأستاذ الدكتور محمد هطيف.
الأعراض الشائعة التي قد يلاحظها الوالدان:
- العرج (Limping): غالبًا ما يكون العرج هو أول علامة يلاحظها الوالدان. قد يبدو الطفل وكأنه يترنح أو يخطو بخطوات غير متساوية.
- ميلان الحوض (Pelvic Obliquity): لتعويض الساق الأقصر، قد يميل الحوض إلى الأسفل في جانب الساق الأقصر، أو يرتفع في جانب الساق الأطول. هذا الميلان يمكن أن يؤدي إلى:
- ظهور كتف أعلى من الآخر.
- ظهور ساق أقصر من الأخرى عند الوقوف أو المشي.
- ميلان الجذع إلى أحد الجانبين.
- آلام الظهر (Back Pain): يمكن أن يؤدي ميلان الحوض والتعويضات الأخرى إلى إجهاد عضلات الظهر والعمود الفقري، مما يسبب آلامًا مزمنة في الظهر، خاصة في منطقة أسفل الظهر.
- الجنف القطني (Lumbar Scoliosis): في بعض الحالات، يمكن أن يؤدي ميلان الحوض المستمر إلى انحناء جانبي في العمود الفقري في منطقة أسفل الظهر (الجنف)، وهو ما يُعرف بالجنف التعويضي.
- مشاكل في المشي والجري: قد يواجه الطفل صعوبة في ممارسة الأنشطة البدنية، أو قد يتعب بسرعة أكبر من أقرانه.
- تقفع الكاحل (Equinus Contracture): في محاولة لتعويض قصر الساق، قد يضطر الطفل إلى المشي على أطراف أصابعه في الساق الأقصر، مما قد يؤدي إلى شد في وتر العرقوب (Achilles tendon) وتقفع الكاحل.
- تآكل غير متساوٍ للأحذية: قد يلاحظ الوالدان أن حذاء أحد القدمين يتآكل بشكل أسرع أو بطريقة مختلفة عن الآخر.
- وضعيات غير طبيعية للوقوف: قد يقف الطفل مع ثني إحدى الركبتين أو الوركين لتعويض الفرق في الطول.
متى يجب استشارة الطبيب؟
إذا لاحظت أيًا من هذه العلامات على طفلك، فمن الضروري استشارة طبيب متخصص. الكشف المبكر والتشخيص الدقيق هما المفتاح لضمان أفضل النتائج العلاجية. الأستاذ الدكتور محمد هطيف في صنعاء يقدم تقييمًا شاملاً ودقيقًا لهذه الحالات، مستفيدًا من خبرته الطويلة في جراحة عظام الأطفال. لا تتردد في طلب المشورة الطبية إذا كان لديك أي مخاوف بشأن نمو طفلك.
التشخيص الدقيق لاختلاف طول الساقين عند الأطفال
يعتمد التشخيص الدقيق لاختلاف طول الساقين عند الأطفال على تقييم شامل يجمع بين الفحص السريري الدقيق والتصوير الشعاعي المتقدم. الهدف هو تحديد حجم الاختلاف، سببه، وكيفية تطوره بمرور الوقت، وهو ما يتطلب خبرة جراح عظام متخصص في الأطفال.
1. الفحص السريري
يبدأ التشخيص بفحص سريري مفصل يقوم به الطبيب. يشمل هذا الفحص:
* الملاحظة البصرية: تقييم مشية الطفل (العرج)، ميلان الحوض، وضعية العمود الفقري (للكشف عن الجنف التعويضي)، ومحاذاة الأطراف.
* القياسات السريرية: قد يستخدم الطبيب شريط قياس لتقدير طول الأطراف، ولكن هذه القياسات غالبًا ما تكون تقديرية وليست دقيقة بما يكفي للتخطيط الجراحي.
* تقييم المفاصل: فحص مدى حركة المفاصل، وجود أي تقفعات (مثل تقفع الكاحل)، أو عدم استقرار في المفاصل.
2. التصوير الشعاعي (Radiographic Imaging)
التصوير الشعاعي هو الأداة الأكثر أهمية لتحديد وقياس اختلاف طول الساقين بدقة.
* الرسم البياني للساقين (Scanogram / Orthoroentgenogram): هذا هو الفحص الذهبي. يتم التقاط صور شعاعية متسلسلة للطرف السفلي بأكمله، من الورك إلى الكاحل، مع وضع علامات قياسية على العظام. تسمح هذه الصور بقياس طول عظم الفخذ والساق بدقة متناهية، وتحديد الفرق بين الطرفين.
* الأشعة السينية الطويلة للطرف السفلي (Standing Long-Leg Radiograph): تُظهر هذه الأشعة الساقين بالكامل أثناء الوقوف، مما يسمح بتقييم المحور الميكانيكي العام للطرفين وكيف يؤثر اختلاف الطول على محاذاة الجسم.
* تصوير بالرنين المغناطيسي (MRI): قد يُطلب في حالات معينة لتقييم الصفائح النمائية بشكل أكثر تفصيلاً، خاصة إذا كان هناك شك في وجود حاجز نمائي (physeal bar) أو ورم.
3. تحديد العمر الهيكلي (Skeletal Age)
في الأطفال، لا يكفي الاعتماد على العمر الزمني فقط. يجب تحديد "العمر الهيكلي" للطفل، وهو مؤشر على مدى نضج العظام.
* أشعة اليد والمعصم اليسرى (Left Hand/Wrist Radiograph): تُعد هذه الأشعة هي الطريقة الأكثر شيوعًا لتحديد العمر الهيكلي، حيث يتم مقارنتها بأطلس "غريوليتش وبايل" (Greulich and Pyle atlas). العمر الهيكلي ضروري للتنبؤ بالنمو المتبقي.
4. طرق التنبؤ باختلاف طول الساقين
بمجرد جمع البيانات، يستخدم الأطباء طرقًا متقدمة للتنبؤ باختلاف طول الساقين عند اكتمال نمو الهيكل العظمي.
أ. بيانات أندرسون، جرين، وميسنر (Anderson, Green, and Messner)
تُعد هذه البيانات الأساس التاريخي لجميع طرق التنبؤ الحالية. في عام 1964، نشر أندرسون وزملاؤه بيانات طولية مفصلة لتتبع أطوال عظم الفخذ والساق لدى الأولاد والبنات من عمر سنة واحدة حتى اكتمال النمو، وربطوها بالعمر الزمني والعمر الهيكلي. توفر هذه البيانات منحنى النمو "الطبيعي" الذي يُقارن به الطرف المصاب.
بيانات أندرسون لحساب المضاعف (للأولاد، الأعمار 1-18 سنة)
| العمر | متوسط طول الفخذ (سم) | الفخذ +1$\sigma_d$ | الفخذ -1$\sigma_d$ | متوسط طول الساق (سم) | الساق +1$\sigma_d$ | الساق -1$\sigma_d$ |
|---|---|---|---|---|---|---|
| 1 | 14.48 | 15.11 | 13.85 | 11.00 | 12.22 | 10.98 |
| 3 | 21.09 | 22.12 | 20.06 | 16.79 | 17.72 | 15.86 |
| 5 | 25.92 | 27.26 | 24.58 | 20.46 | 21.71 | 19.21 |
| 7 | 30.25 | 31.93 | 28.57 | 23.76 | 25.39 | 22.13 |
| 9 | 34.36 | 36.29 | 32.43 | 26.99 | 28.95 | 25.02 |
| 11 | 38.16 | 40.40 | 35.92 | 30.10 | 32.40 | 27.80 |
| 13 | 42.17 | 44.95 | 39.40 | 33.49 | 36.32 | 30.66 |
| 15 | 45.69 | 48.20 | 43.19 | 36.38 | 39.00 | 33.76 |
| 17 | 47.07 | 49.12 | 45.02 | 37.22 | 39.54 | 34.90 |
| 18 | 47.23 | 49.19 | 45.27 | 37.29 | 39.54 | 35.04 |
ملاحظة: الانحرافات المعيارية ($\sigma_d$) تسمح للجراحين بتحديد موقع المرضى على منحنيات مئوية محددة، مع الأخذ في الاعتبار أن ليس كل الأطفال ينمون إلى نفس متوسط الطول بالضبط.
ب. طريقة أمستوتز الحسابية (Amstutz Method)
تُستخدم هذه الطريقة لحالات اختلاف طول الساقين الموجودة منذ الولادة (مثل قصر الفخذ الخلقي)، حيث يُفترض أن نسبة تثبيط النمو تظل ثابتة. تعتمد الصيغة على نسبة بسيطة:
طول الساق القصيرة المتوقع عند البلوغ = (الطول الحالي للساق القصيرة / الطول الحالي للساق الطويلة) × الطول المتوقع للساق الطويلة عند البلوغ.
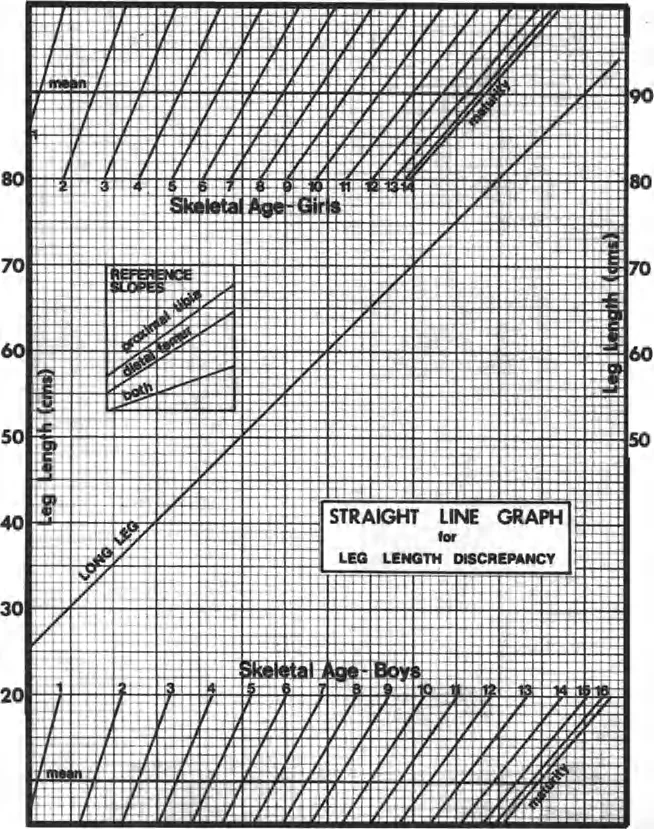
ج. رسم موزلي البياني ذو الخط المستقيم (Moseley Straight-Line Graph)
لتبسيط عملية التنبؤ وتوفير تمثيل مرئي للنمو، قدم موزلي الرسم البياني ذو الخط المستقيم في عام 1977. هذا الرسم يحول منحنى النمو الطبيعي (الطول مقابل العمر) إلى خط مستقيم بميل 45 درجة، مما يسهل تتبع نمو الساق القصيرة كخط مستقيم بميل أقل.

ملاحظة: مقياس العمر على المحور السيني في رسم موزلي البياني غير خطي، مما يعكس سرعات النمو المختلفة خلال سنوات الطفولة.
د. طريقة المضاعف لبالي (Paley's Multiplier Method)
تُعد طريقة المضاعف التي طورها الدكتور درور بالي وزملاؤه هي الأحدث والأكثر تبسيطًا. تتغلب هذه الطريقة على قيود الطرق السابقة (مثل الحاجة إلى بيانات متسلسلة أو تحديد العمر الهيكلي المعقد). تعتمد على ملاحظة أن نسبة النمو المتبقي في أي عمر معين هي مضاعف ثابت.
الصيغة:
اختلاف طول الساقين المتوقع عند البلوغ = اختلاف طول الساقين الحالي × المضاعف الخاص بالعمر/الجنس.
هذه الطريقة تسمح للجراحين بتقدير اختلاف طول الساقين المستقبلي في أول زيارة للعيادة، حتى في الرضع، مما يسهل تقديم المشورة للوالدين بشكل فوري.
في مركز الأستاذ الدكتور محمد هطيف في صنعاء، يتم استخدام أحدث هذه الطرق، وخصوصًا طريقة المضاعف لبالي، لضمان أعلى مستوى من الدقة في التنبؤ باختلاف طول الساقين، مما يتيح وضع خطة علاجية فعالة ومبكرة.
خيارات العلاج المتاحة لاختلاف طول الساقين عند الأطفال
يهدف علاج اختلاف طول الساقين إلى تحقيق توازن في طول الساقين عند اكتمال نمو الهيكل العظمي، مع تصحيح أي تشوهات زاوية أو دورانية مصاحبة. يعتمد اختيار العلاج على عدة عوامل، أهمها حجم الفرق المتوقع في الطول، عمر الطفل، السبب الكامن وراء الاختلاف، والحالة الصحية العامة للطفل. الأستاذ الدكتور محمد هطيف، بخبرته الواسعة، يقوم بتقييم كل حالة بعناية فائقة لتحديد الخطة العلاجية الأمثل.
مصفوفة اتخاذ القرار الجراحي بناءً على اختلاف طول الساقين المتوقع عند البلوغ
| اختلاف طول الساقين المتوقع عند البلوغ | التدخل الموصى به | الاعتبارات الميكانيكية الحيوية |
|---|---|---|
| 0 - 2 سم | غير جراحي (رفع الحذاء) | عادة ما يكون مقبولاً بشكل جيد. لا يغير بشكل كبير المحور الميكانيكي أو يسبب ميلان الحوض. |
| 2 - 5 سم | إيقاف نمو الصفيحة الن |
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك