الدليل الشامل لعلاج قصور وتر قصبة الساق الخلفي وتسطح القدم المكتسب
الخلاصة الطبية
قصور وتر قصبة الساق الخلفي هو حالة مرضية تؤدي إلى فقدان القوس الداخلي للقدم وظهور تسطح القدم المكتسب. يبدأ بالتهاب الوتر وقد يتطور لتمزق كامل. يشمل العلاج الخيارات التحفظية، والتدخلات الجراحية المتقدمة مثل نقل الأوتار أو دمج المفاصل.
الخلاصة الطبية السريعة: قصور وتر قصبة الساق الخلفي هو حالة مرضية تؤدي إلى فقدان القوس الداخلي للقدم وظهور تسطح القدم المكتسب. يبدأ بالتهاب الوتر وقد يتطور لتمزق كامل. يشمل العلاج الخيارات التحفظية، والتدخلات الجراحية المتقدمة مثل نقل الأوتار أو دمج المفاصل.
مقدمة عن قصور وتر قصبة الساق الخلفي
تعتبر القدم البشرية تحفة من الهندسة الحيوية، حيث تعمل شبكة معقدة من العظام والأربطة والأوتار بتناغم تام لحمل وزن الجسم وتسهيل الحركة. من بين هذه المكونات، يلعب "وتر قصبة الساق الخلفي" (Posterior Tibial Tendon) دورا محوريا في الحفاظ على استقرار القدم. عندما يتعرض هذا الوتر للالتهاب المزمن، أو التمزق، أو فقدان الاستمرارية، فإنه يفشل في أداء مهامه الميكانيكية الحيوية. هذه الحالة الطبية تُعرف باسم قصور وتر قصبة الساق الخلفي (Posterior Tibial Tendon Insufficiency - PTTI).
باستثناء تمزق وتر أخيل، لا يوجد أي وحدة عضلية وترية أسفل الركبة يمكن أن تسبب عجزا وظيفيا عميقا مثل فقدان وظيفة وتر قصبة الساق الخلفي. أي حالة مَرَضية تقلل من كفاءة هذا الوتر تؤدي إلى ظهور تشوه سريري مميز يُعرف باسم "تسطح القدم المكتسب لدى البالغين" (الفلات فوت غير المتماثل). في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم هذه الحالة، بدءا من أسبابها وأعراضها، وصولا إلى أحدث التقنيات الجراحية المستخدمة لعلاجها واستعادة جودة حياتك.

التشريح والميكانيكا الحيوية للقدم
لفهم كيف يؤثر هذا المرض على قدمك، من الضروري التعرف على الدور الحيوي الذي يلعبه هذا الوتر وكيف تتغير ميكانيكية القدم عند إصابته.
دور الوتر الظنبوبي الخلفي
يقوم وتر قصبة الساق الخلفي بثلاث مهام حيوية رئيسية أثناء المشي والوقوف:
* الثني الأخمصي للقدم (توجيه القدم للأسفل).
* قلب الكعب للداخل (Hindfoot Inversion).
* التثبيت الديناميكي للقوس الطولي الداخلي للقدم.
عندما يفشل الوتر في أداء هذه المهام، ينهار القوس الداخلي للقدم، وتبدأ سلسلة من التغيرات الميكانيكية التي تؤثر على القدم بأكملها.
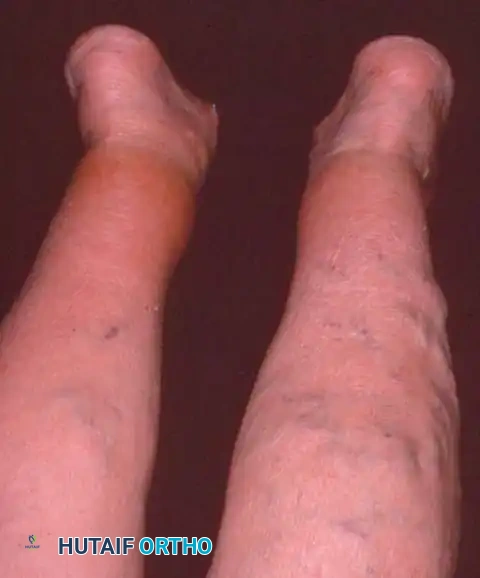
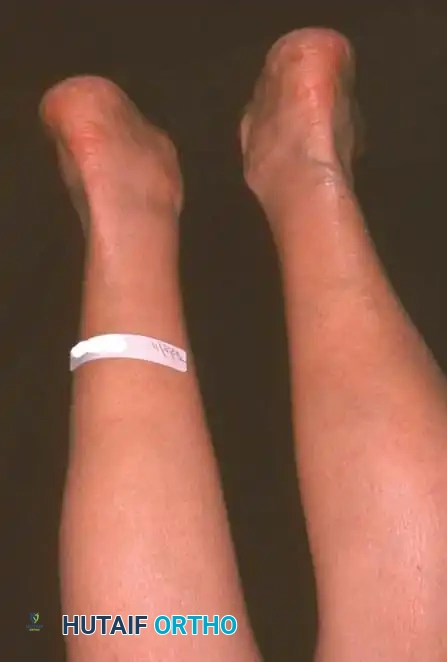
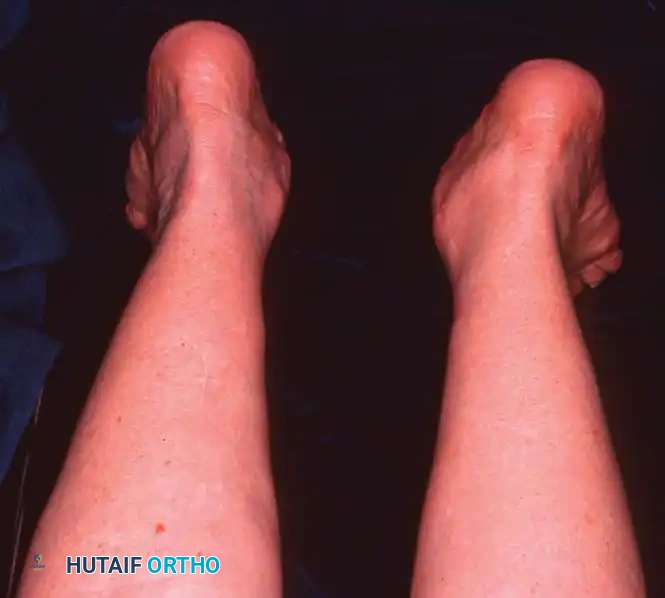
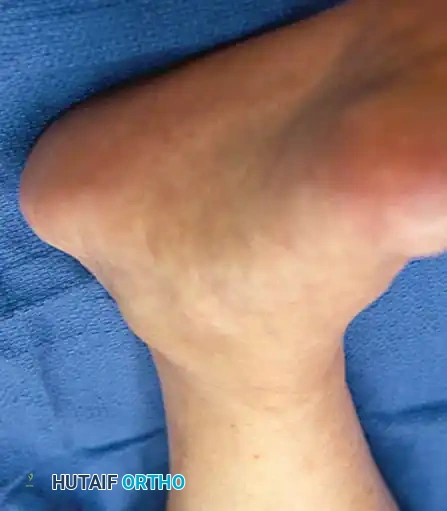
تشوه الفلات فوت غير المتماثل
يتكون التشوه الناتج عن قصور الوتر من ثلاثة أبعاد ميكانيكية معقدة تظهر بوضوح عند تحمل الوزن (الوقوف):
* ميلان الكعب للخارج: يحدث هذا بسبب السحب غير المعارض لوتر العضلة الشظوية القصيرة (Peroneus brevis).
* انحراف منتصف القدم للخارج: يحدث بشكل أساسي في المفصل الرصغي المستعرض.
* كب مقدمة القدم: وهي آلية تعويضية يقوم بها الجسم لإبقاء الجزء الداخلي من القدم ملامسا للأرض على الرغم من ميلان الكعب للخارج.
تختلف شدة كل مكون بناء على حجم الخلل الوظيفي في الوتر، وموقع الانهيار العظمي داخل القوس الطولي، ومدة الإصابة، ومدى تيبس التشوه، وشكل قوس قدم المريض قبل بداية المرض.
فشل الأربطة الداعمة للقدم
من الأهمية بمكان إدراك التغيرات الثانوية التي تصيب الأنسجة الرخوة والتي ترافق قصور الوتر طويل الأمد. مع انحراف الكعب للخارج ومنتصف القدم، يقع ضغط هائل على الأربطة الداعمة للقوس الداخلي، مما يؤدي إلى فشلها التدريجي:
- مجمع الرباط الزنبركي: يتعرض هذا الرباط (Plantar calcaneonavicular ligament) لتمدد كبير، ويفقد تدريجيا قدرته على دعم رأس عظمة الكاحل (Talus).
- الرباط بين العظام الكاحلية العقبية: يصبح غير كفء، مما يؤدي إلى تفاقم عدم الاستقرار تحت الكاحل.
- اللفافة الأخمصية وأربطة العمود الداخلي: تتمدد الأربطة التي تدعم مفاصل منتصف القدم تحت الضغط المزمن.
- الرباط الدالي: في الحالات الشديدة والمراحل المتأخرة، يتمدد الرباط الدالي السطحي (Deltoid Ligament). يمثل هذا تحولا خطيرا نحو عدم استقرار الكاحل الداخلي وميلان عظمة الكاحل.
الأسباب وعوامل الخطر
لا يحدث قصور وتر قصبة الساق الخلفي فجأة في معظم الحالات، بل هو نتيجة لتراكم عوامل متعددة تؤدي إلى إجهاد الوتر وتآكله بمرور الوقت. تشمل الأسباب وعوامل الخطر ما يلي:
- التهاب غمد الوتر المزمن: سواء كان ناتجا عن إصابة، أو تآكل تنكسي مع تقدم العمر، أو ثانويا لأمراض المفاصل الالتهابية (مثل الروماتويد).
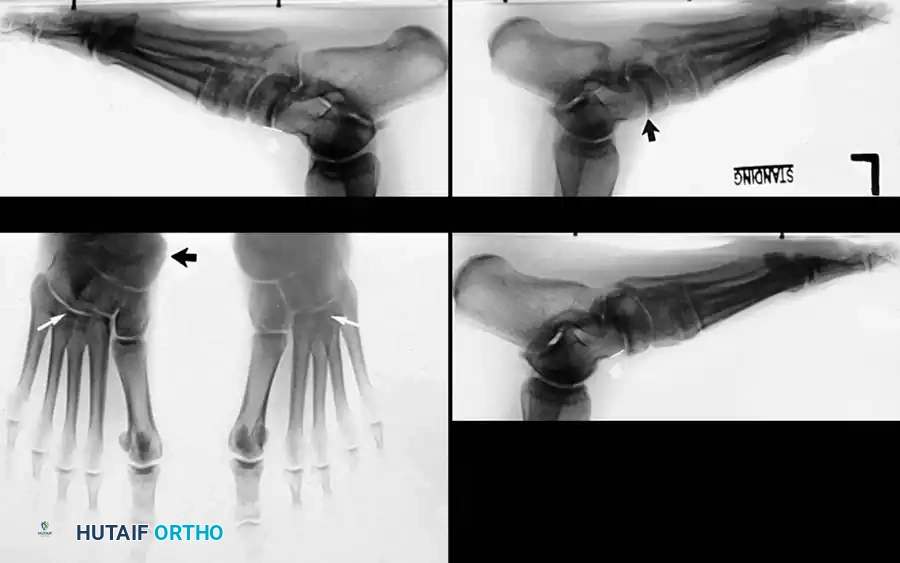
- تشوهات القدم الخلقية: مثل وجود عظمة زورقية إضافية (Accessory navicular) التي تضعف ارتكاز الوتر.
- العمر والجنس: أكثر شيوعا لدى النساء فوق سن الأربعين.
- السمنة: زيادة الوزن تضع ضغطا مضاعفا على القوس الداخلي للقدم والوتر الداعم له.
- الأمراض المزمنة: مثل مرض السكري وارتفاع ضغط الدم، والتي قد تؤثر على التروية الدموية للوتر مما يجعله عرضة للتمزق ويؤخر عملية الشفاء.
الأعراض السريرية لقصور الوتر
تختلف الأعراض التي يعاني منها المريض بشكل كبير اعتمادا على سبب القصور والمرحلة التي وصل إليها المرض.
الأعراض المبكرة والمتقدمة
إذا كان الالتهاب المتكرر هو المحرك الأساسي، فإن الألم في الكاحل الداخلي والجزء الخلفي من القدم سيكون هو العرض السائد. إذا تُرك دون علاج، تؤدي العملية الالتهابية إلى تورم وانسداد ميكانيكي أسفل القيد المثني. غالبا ما يتجنب المرضى استخدام العضلة لا إراديا لأن انقباضها يسبب ألما شديدا.
يبلغ المرضى غالبا عن الأعراض التالية:
* إرهاق وتعب في القدم والكاحل بعد فترات قصيرة من المشي أو الوقوف.
* شعور بأن القدم "تلتوي للخارج" أو تفتقر إلى الدعم.
* صعوبة في ارتداء الأحذية العادية بسبب تغير شكل القدم.
* ظهور تسطح واضح في القدم (الفلات فوت) لم يكن موجودا في السابق.
ظاهرة انتقال الألم
في المراحل المبكرة، يتركز الألم في الجهة الداخلية للقدم على طول مسار غمد الوتر. ومع ذلك، مع استمرار هبوط القوس وميلان الكعب للخارج لفترة طويلة، ينتقل الألم إلى الجهة الخارجية للقدم.
يحدث هذا الألم الجانبي بسبب "الاصطدام تحت الشظية" (Subfibular impingement)، حيث يصطدم السطح الأمامي للناتئ الجانبي لعظمة الكاحل بأرضية الجيب الرصغي، أو يصطدم عظم الكعب بعظمة الشظية الخارجية. هذا المؤشر يدل على انتقال المرض لمراحل متقدمة.
التشخيص والفحص الطبي
يعتبر الفحص البدني الدقيق حجر الزاوية في تشخيص قصور وتر قصبة الساق الخلفي وتحديد مرحلته بدقة لوضع الخطة العلاجية المناسبة.
التقييم أثناء الوقوف
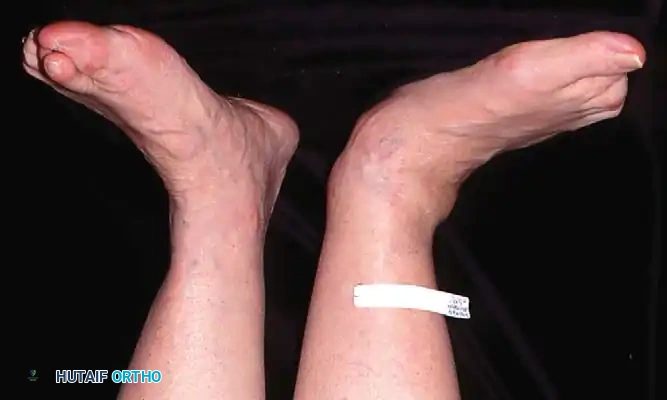
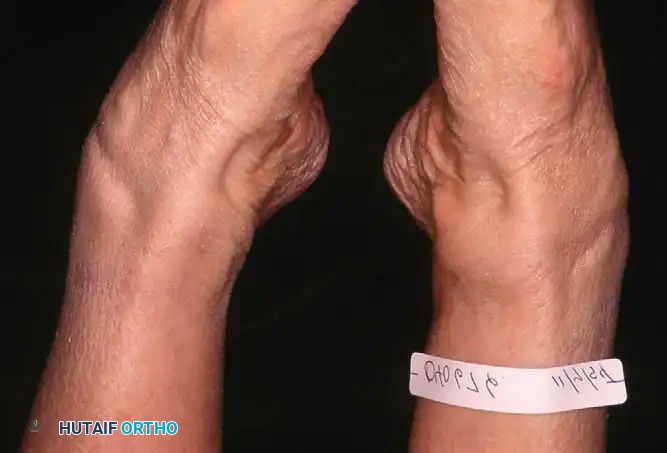
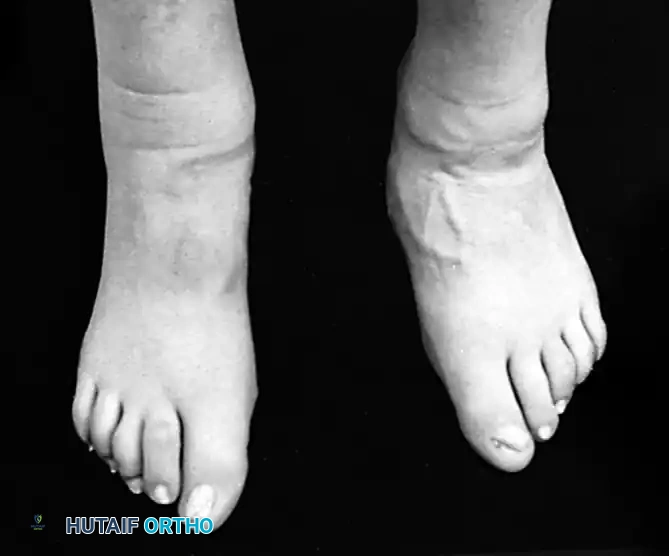
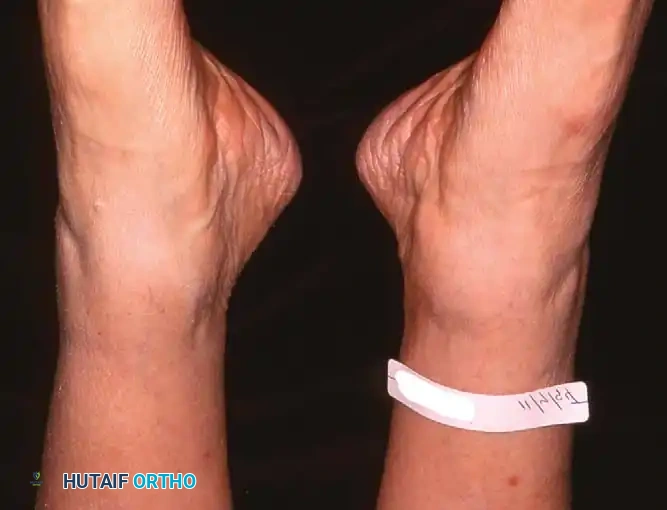
يقوم الطبيب بمراقبة المريض من الأمام والخلف أثناء الوقوف. من الخلف، يبحث الطبيب عن العلامة الكلاسيكية المعروفة باسم علامة الأصابع الكثيرة (Too many toes sign). في القدم الطبيعية، يمكن رؤية إصبع أو إصبعين فقط من الخلف. أما في حالة قصور الوتر وانحراف منتصف القدم للخارج، يمكن رؤية عدد أكبر من أصابع القدم من المنظر الخلفي.
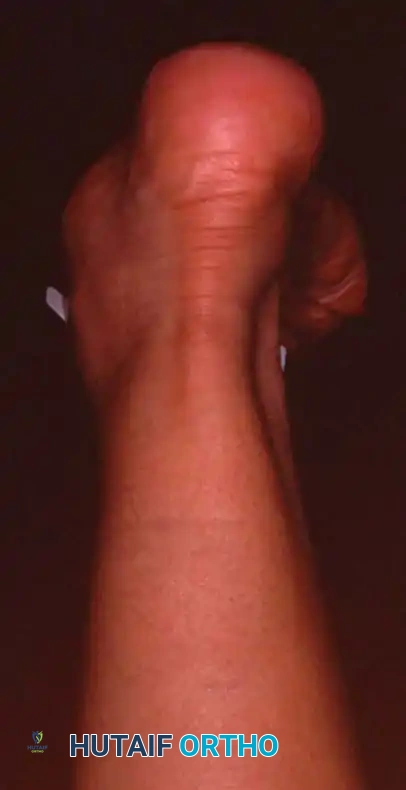
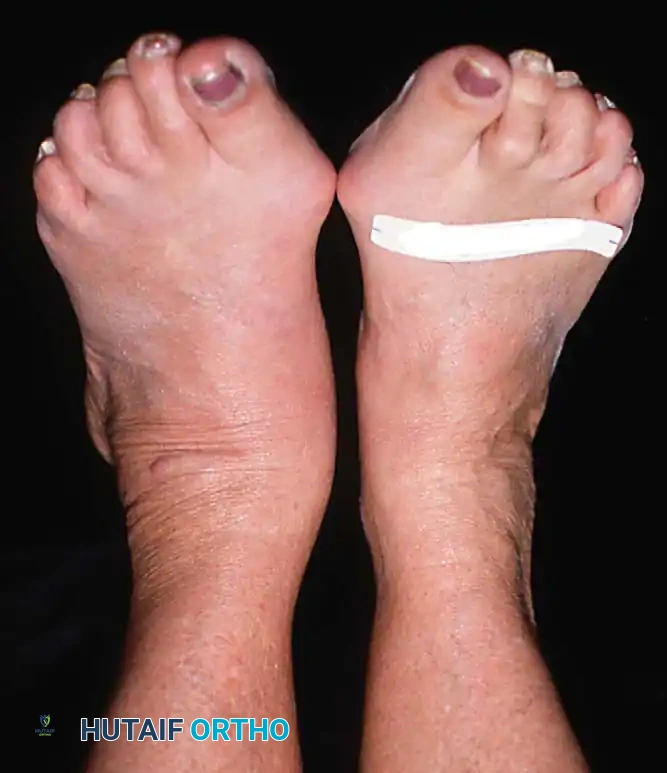
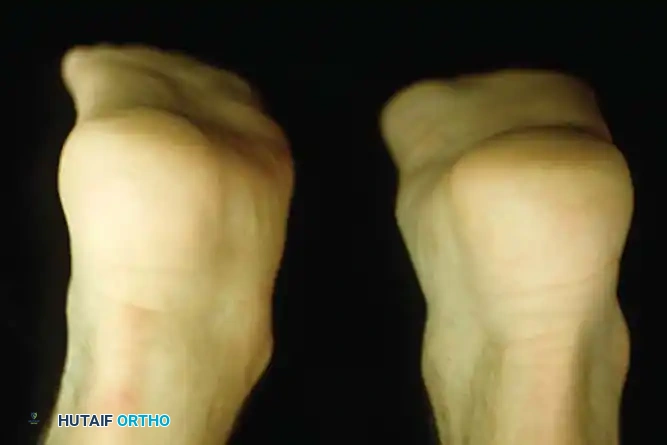
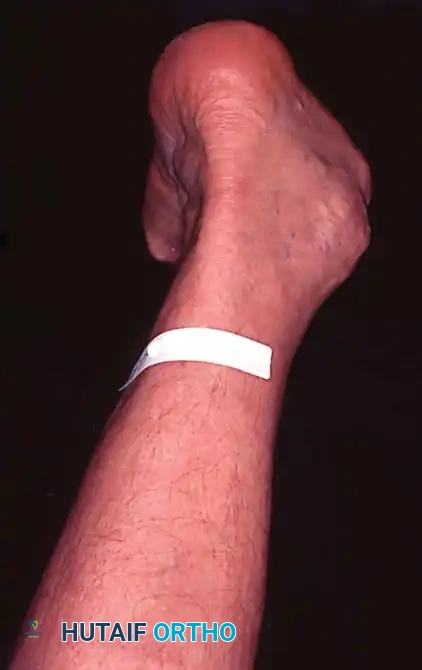
اختبار رفع الكعب بقدم واحدة
يعد هذا الاختبار (Single-Leg Heel Rise Test) الاختبار الوظيفي الأكثر أهمية لتقييم سلامة الوتر.
- الميكانيكا الطبيعية: عندما يقف الشخص السليم على أطراف أصابع قدم واحدة، يقوم الوتر السليم بقلب الكعب للداخل. هذا الانقلاب يغلق المفصل الرصغي المستعرض، محولا منتصف القدم إلى رافعة صلبة للدفع.
- النتيجة المَرَضية: في حالة قصور الوتر، لا يستطيع المريض قلب الكعب للداخل. يظل الكعب مائلا للخارج، ويبقى المفصل الرصغي المستعرض غير مقفل، وإما أن المريض لا يستطيع رفع كعبه عن الأرض تماما، أو يفعل ذلك بضعف شديد وألم بالغ.
يجب على الطبيب الحذر من المرضى الذين يعانون من تشوهات مرنة ويحاولون "الغش" في الحركة باستخدام عضلات الساق الخلفية (السمانة) مع الاستناد على طاولة الفحص. الرفع الحقيقي للكعب بقدم واحدة دون مساعدة هو أمر شبه مستحيل مع تمزق الوتر.
تحليل طريقة المشي
في دورة المشي الطبيعية، تبدأ مرحلة الوقوف والكعب مائل قليلا للداخل، ثم يتحرك للخارج أثناء منتصف الوقوف، ويعود للداخل عند الدفع بأصابع القدم. في حالة قصور الوتر، يظل الكعب مقفلا في وضع الميلان للخارج (Valgus) طوال مرحلة الوقوف بأكملها، مما يؤدي إلى مشية مسطحة تفتقر إلى قوة الدفع.
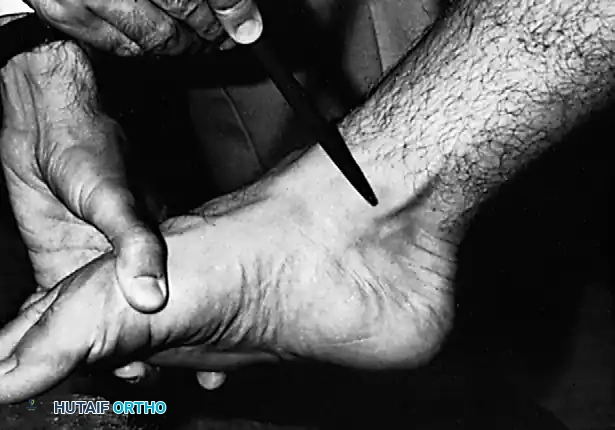
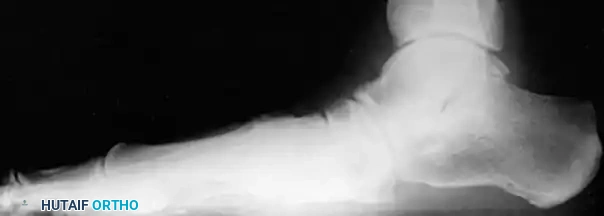

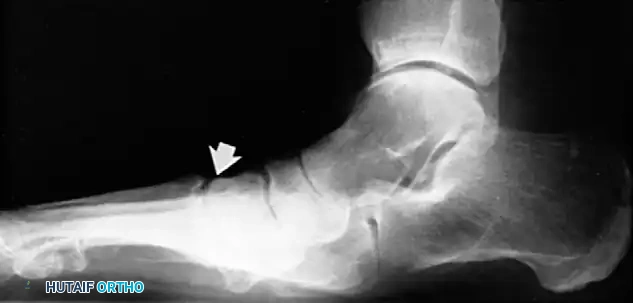
مراحل تطور قصور وتر قصبة الساق الخلفي
يُملي نظام التصنيف الذي طوره جونسون وستروم، والذي عُدل لاحقا بواسطة مايرسون، الخوارزمية الجراحية وطرق العلاج. يُقسم المرض إلى أربع مراحل رئيسية:
المرحلة الأولى
- حالة الوتر: التهاب غمد الوتر مع بقاء الوتر متصلا ومستمرا.
- الأعراض السريرية: تورم، ألم، والتهاب على طول مسار الوتر في الجهة الداخلية. قد يوجد ضعف خفيف بسبب الألم، ولكن لا يوجد تشوه في شكل القدم.
- الوظيفة: يمكن للمريض أداء اختبار رفع الكعب بقدم واحدة بنجاح وقلب القدم للداخل بفعالية.
المرحلة الثانية
- حالة الوتر: استطالة وتمدد الوتر أو تمزق جزئي/كلي.
- الأعراض السريرية: فقدان وظيفة الوتر مما يؤدي إلى تشوه تسطح القدم المرن (ميلان الكعب للخارج، وانحراف منتصف القدم). قد يبدأ الألم الجانبي الخفيف في الظهور.
- الوظيفة: عدم القدرة على أداء اختبار رفع الكعب بقدم واحدة. غالبا ما تحاول العضلة الظنبوبية الأمامية التعويض كعضلة مساعدة لقلب القدم.
المرحلة الثالثة
- حالة الوتر: تمزق مزمن في الوتر مع تقلصات ثانوية في المفاصل.
- الأعراض السريرية: تشوه صلب وثابت (تصلب المفاصل) مع ميلان الكعب للخارج وانحراف منتصف القدم. الشكوى الرئيسية هنا هي الألم الشديد في الجهة الخارجية للقدم بسبب اصطدام العظام.
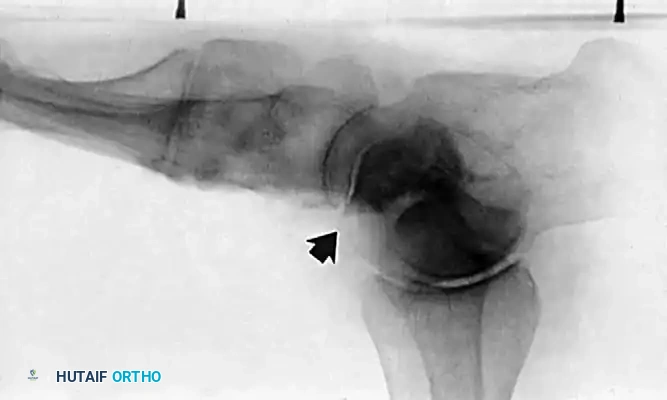
- الأشعة: تظهر تغيرات التهاب المفاصل التنكسي (الخشونة) في المفصل تحت الكاحل أو المفصل الكاحلي الزورقي.
المرحلة الرابعة
- حالة الوتر والأربطة: فشل الرباط الدالي (Deltoid ligament) بالإضافة إلى نتائج المرحلة الثالثة.
- الأعراض السريرية: ميلان عظمة الكاحل داخل مفصل الكاحل نفسه. التشوه لا يشمل القدم الخلفية فحسب، بل يمتد ليشمل مفصل الكاحل الرئيسي، مما يؤدي إلى عدم استقرار شديد وتآكل في الكاحل.
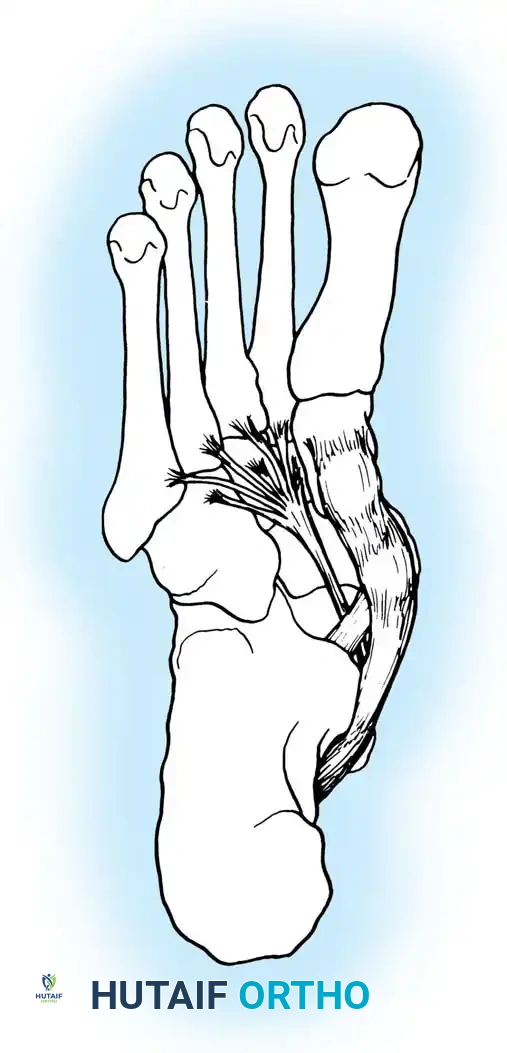
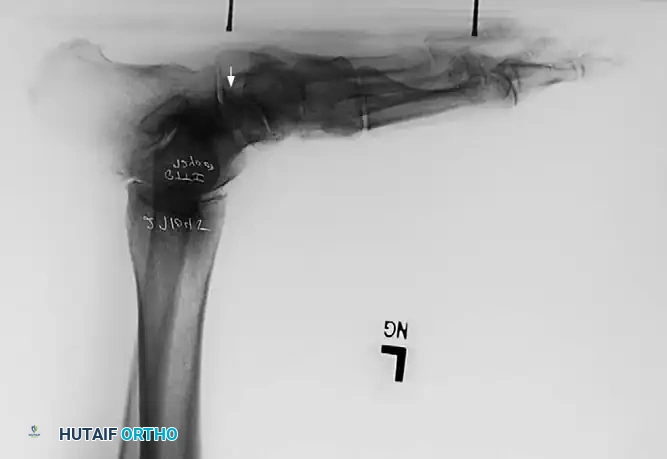
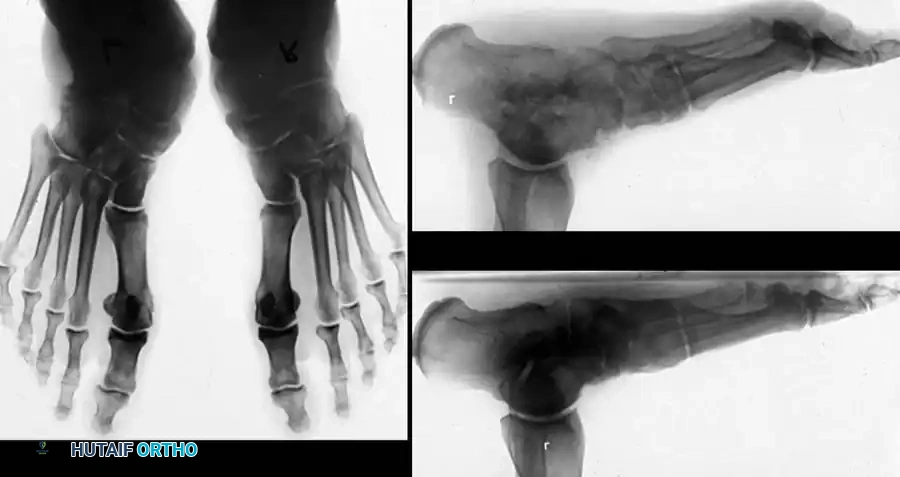
الخيارات الجراحية وعلاج قصور الوتر
يتم تحديد التدخل الجراحي بشكل صارم بناء على مرحلة المرض، ومدى مرونة التشوه، ووجود أو عدم وجود تغيرات تنكسية (خشونة) في المفاصل.
جراحة المرحلة الأولى
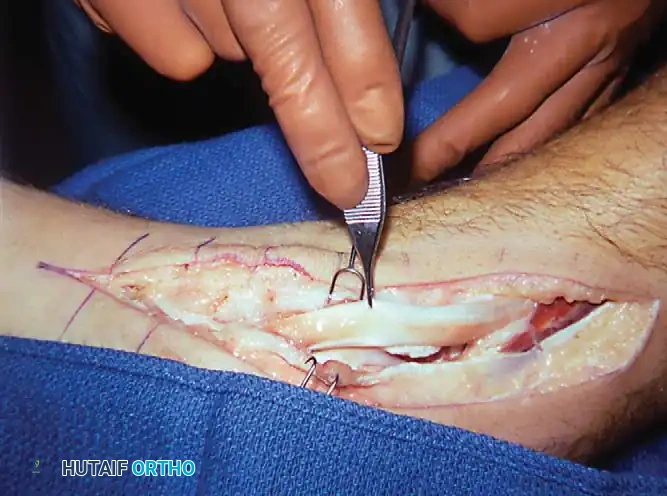
عندما يفشل العلاج التحفظي (الذي يشمل التثبيت، الأدوية المضادة للالتهابات، والضبان الطبي المخصص) بعد 3 إلى 6 أشهر، يُستطب التدخل الجراحي لتنظيف الوتر.
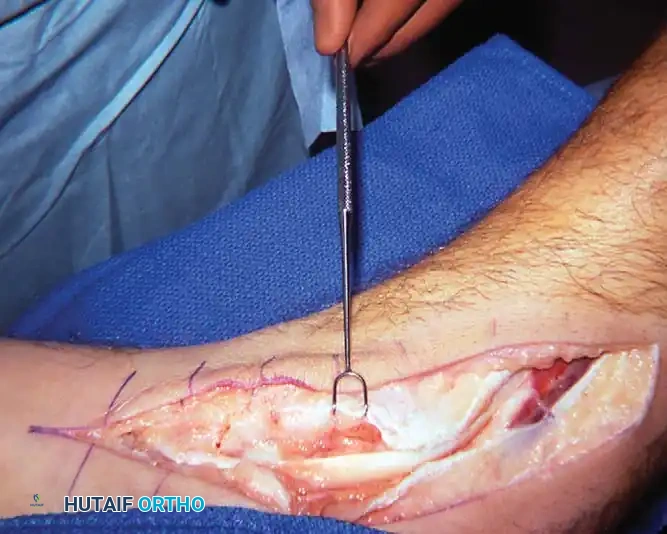
التقنية الجراحية:
1. يتم إجراء شق طولي خلف الكعب الداخلي يمتد إلى نقطة ارتكاز الوتر.
2. يتم فتح القيد المثني ورفع الوتر وفحصه من جميع الجهات.
3. يتم استئصال الغشاء الزليلي المتضخم (المنسوج المسبب للالتهاب) بقوة. إذا تم تحديد شقوق طولية أو تمزقات جزئية داخل مادة الوتر، يتم تنظيفها وخياطتها بدقة.
4. يُترك القيد مفتوحا جزئيا لمنع التضيق، ويتم إغلاق الجلد في طبقات.
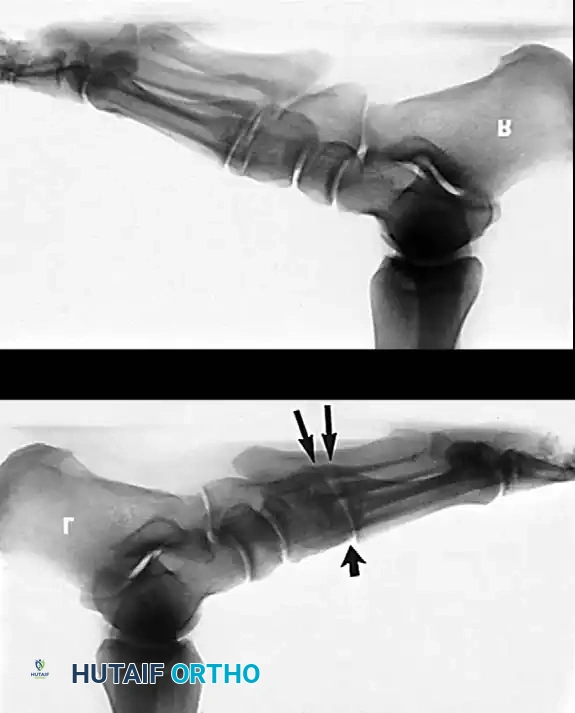
جراحات المرحلة الثانية
تتطلب المرحلة الثانية (حيث التشوه لا يزال مرنا) مزيجا من إعادة بناء الأنسجة الرخوة (لاستعادة قوة العضلة) وقص العظام (لتصحيح المحور الميكانيكي وحماية الوتر المنقول).
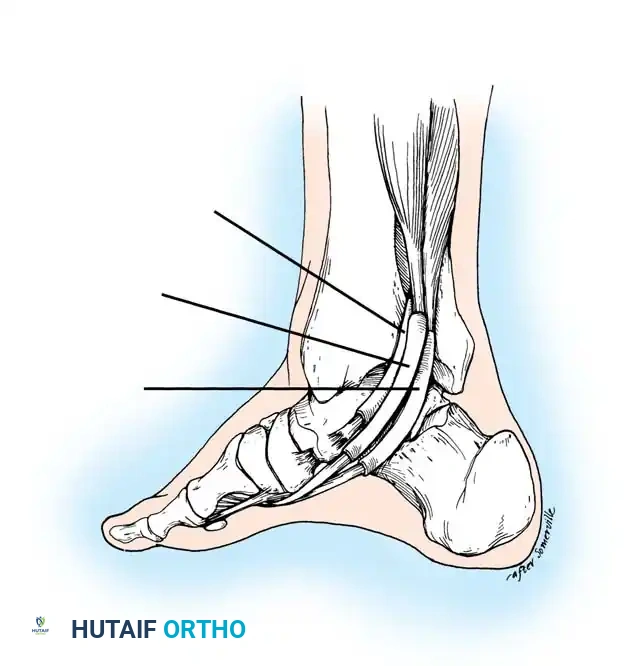
نقل وتر العضلة المثنية للأصابع
يعد وتر العضلة المثنية الطويلة للأصابع (FDL) المرشح المثالي للنقل بسبب نمط إطلاقه المتزامن، وقربه التشريحي، وقوته الكافية.
* يتم استئصال الوتر الظنبوبي الخلفي التالف، أو تركه إذا كان قابلا للحياة.
* يتم حصاد وتر FDL وقطعه من نقطة بعيدة.
* يتم عمل ثقب في العظمة الزورقية، وتمرير الوتر الجديد من خلاله وتثبيته ببرغي تداخلي خاص تحت أقصى درجات الشد مع تثبيت القدم في وضعية الانقلاب للداخل.
قص عظم الكعب للإزاحة الداخلية
الهدف من هذا الإجراء (MDCO) هو تصحيح ميلان الكعب للخارج وتحويل المحور الميكانيكي للداخل، مما يقلل الضغط على الوتر المنقول حديثا.
* يتم عمل شق جانبي، وقص عظمة الكعب بزاوية 45 درجة.
* يتم إزاحة الجزء الخلفي من الكعب للداخل بمقدار 10 إلى 15 مم.
* يتم التثبيت باستخدام براغي معدنية كبيرة.
إطالة العمود الجانبي للقدم
يُستطب هذا الإجراء (Evans Osteotomy) إذا كان هناك انحراف شديد لمنتصف القدم للخارج.
* يتم عمل قص عظمي بالقرب من المفصل العقبى النردي.
* يتم إدخال طعم عظمي (عادة 8-10 مم) في موقع القص لإطالة العمود الجانبي، مما يعيد منتصف القدم إلى الاستقامة الطبيعية.
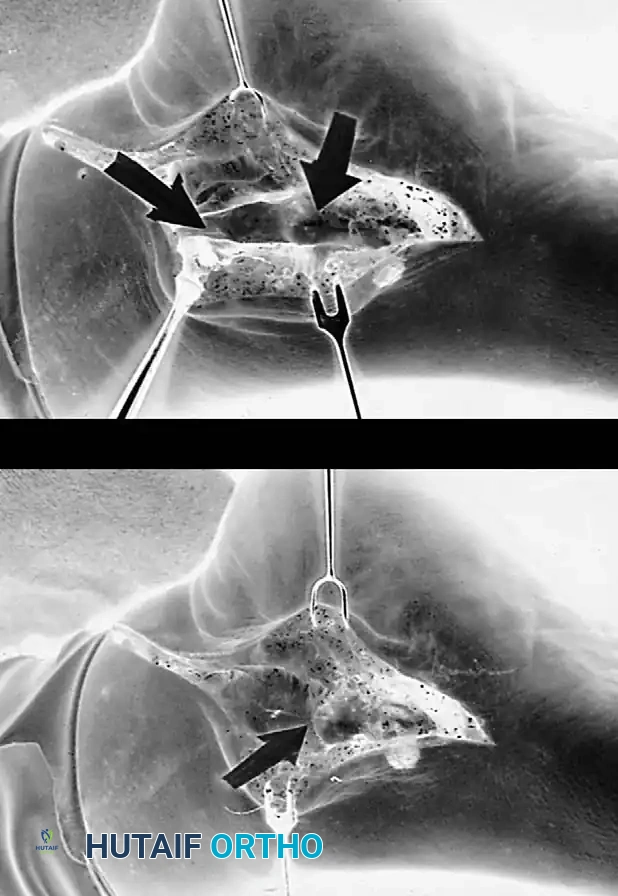

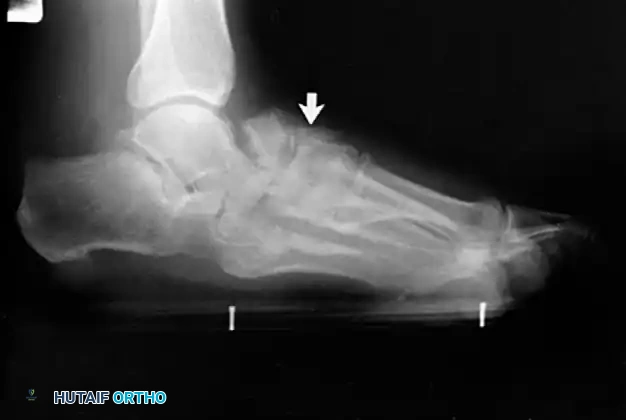
جراحة المرحلة الثالثة
بمجرد أن يصبح التشوه صلبا وغير مرن، أو عند ظهور تغيرات التهاب المفاصل التنكسي (الخشونة) في المفاصل الخلفية للقدم، تصبح الإجراءات التي تحافظ على المفاصل (المذكورة في المرحلة الثانية) غير مجدية. يتطلب الأمر إجراء دمج المفاصل (Arthrodesis) لتصحيح التشوه والقضاء على الألم.
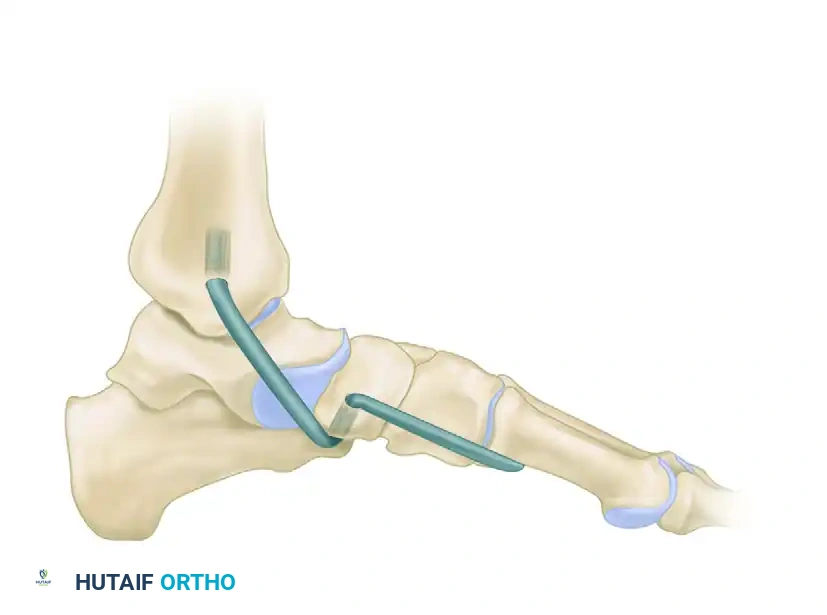
الدمج الثلاثي لمفاصل القدم
يُعد الدمج الثلاثي (Triple Arthrodesis) المعيار الذهبي لعلاج المرحلة الثالثة الصلبة. يتضمن دمج ثلاثة مفاصل: المفصل تحت الكاحل، والمفصل الكاحلي الزورقي، والمفصل العقبي النردي.
* يتم إزالة جميع الغضاريف المفصلية بدقة وصولا إلى العظم السليم.
* يتم تصحيح التشوه يدويا عن طريق التلاعب بالمفاصل ووضعها في الاستقامة الصحيحة.
* يتم تثبيت المفاصل باستخدام براغي كبيرة مجوفة أو صفائح معدنية متخصصة حتى تلتحم العظام مع بعضها البعض وتصبح عظمة واحدة صلبة خالية من الألم.

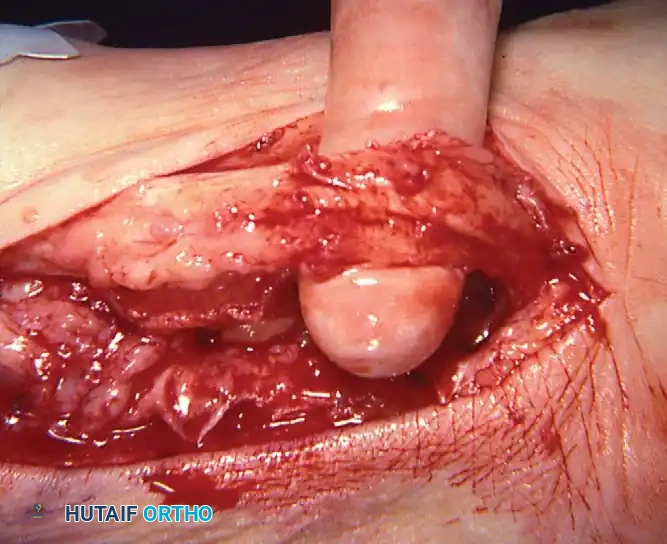
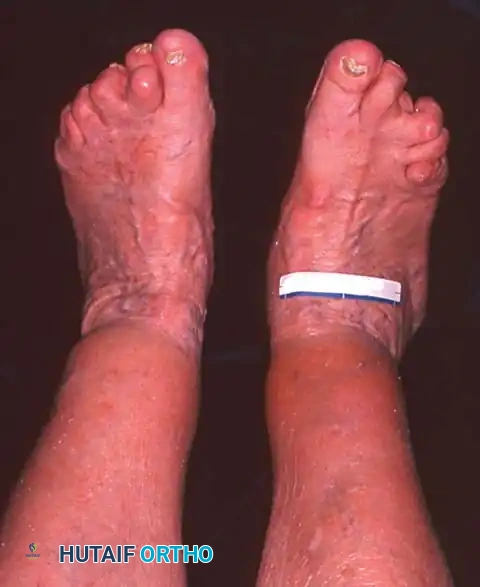
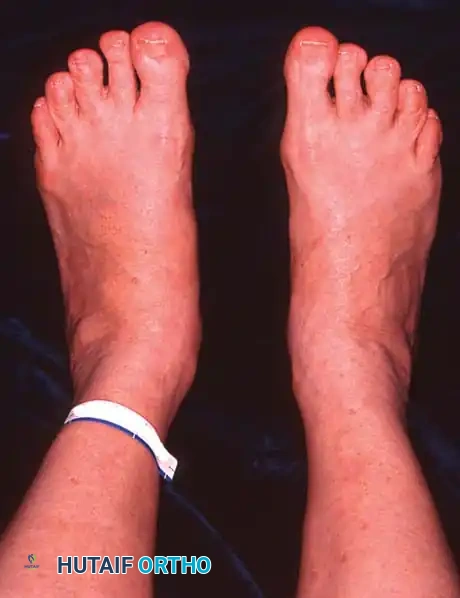
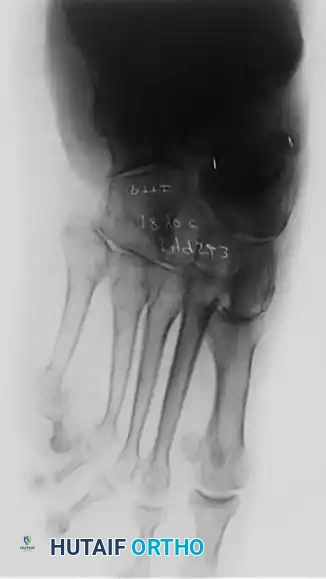
جراحة المرحلة الرابعة
في المرحلة الرابعة، يكون الرباط الدالي قد فشل، مما يؤدي إلى ميلان عظمة الكاحل وتآكل مفصل الكاحل نفسه. دمج مفاصل القدم الخلفية وحده لن يصحح عدم استقرار الكاحل.
**دمج الكاحل والقدم الخلف
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك