الطعم الذاتي للعظام: عظم المريض نفسه لشفاء مثالي وتثبيت الفقرات
الخلاصة الطبية السريعة: الطعم الذاتي للعظام هو إجراء جراحي حيوي يتم فيه نقل قطعة من عظم المريض نفسه من جزء إلى آخر في جسمه، غالبًا لتثبيت الفقرات. يهدف العلاج إلى تحفيز نمو عظم جديد ودمج الهياكل العظمية بفعالية، مع تقليل مخاطر الرفض.
مقدمة عن الطعم الذاتي للعظام
يُعد الطعم الذاتي للعظام (Autograft) أحد أهم وأكثر الإجراءات فعالية في مجال جراحة العظام، وخاصة في جراحات تثبيت الفقرات. ببساطة، هو نقل قطعة من عظم المريض نفسه من منطقة في جسمه إلى منطقة أخرى تحتاج إلى دعم أو ترميم. على عكس الأنواع الأخرى من الطعوم العظمية، يستخدم الطعم الذاتي نسيجًا عظميًا حيًا من جسم المريض نفسه، مما يجعله الخيار الأمثل والأكثر تفضيلاً في العديد من الحالات السريرية.
تُعرف الطعوم الذاتية أيضًا بالعظام ذاتية المنشأ (autologous bone) أو الطعوم العظمية الذاتية (autogenous bone grafts). تُعتبر هذه الطعوم المعيار الذهبي لإجراءات دمج الفقرات، وذلك بفضل خصائصها الفريدة التي تعزز الشفاء وتكوين العظام الجديدة بكفاءة عالية. 1 إن استخدام عظم المريض نفسه يقلل بشكل كبير من مخاطر الرفض المناعي أو انتقال الأمراض، مما يوفر بيئة مثالية لالتئام العظام.
في هذا الدليل الشامل، سنتعمق في فهم الطعم الذاتي للعظام، بدءًا من تشريح العظام، مرورًا بدواعي استخدامه، وكيفية استئصاله، وأنواعه المختلفة، وصولاً إلى فوائده ومخاطره المحتملة. سنلقي الضوء أيضًا على أحدث التقنيات المستخدمة لتجنب المضاعفات، ودور شفط نخاع العظم كبديل واعد، بالإضافة إلى عملية التعافي المتوقعة.
يُعد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة ومهاراته الجراحية المتميزة، الرائد في مجال جراحات العظام وتثبيت الفقرات في صنعاء واليمن. يلتزم الدكتور هطيف بتقديم أعلى مستويات الرعاية الصحية لمرضاه، مستخدمًا أحدث التقنيات وأفضل الممارسات لضمان أفضل النتائج الممكنة في إجراءات الطعم الذاتي للعظام. إن فهمك لهذه المعلومات سيساعدك على اتخاذ قرارات مستنيرة بالتشاور مع طبيبك.

التشريح الأساسي للعظام ودوره في الطعم الذاتي
لفهم كيفية عمل الطعم الذاتي للعظام، من الضروري الإلمام بالتشريح الأساسي للعظام وكيفية تفاعلها مع الأنسجة المزروعة. العظام ليست مجرد هياكل صلبة، بل هي أنسجة حية ديناميكية تتجدد باستمرار وتلعب أدوارًا حيوية في دعم الجسم، حماية الأعضاء، وتخزين المعادن.
تتكون العظام بشكل أساسي من نوعين رئيسيين من الأنسجة:
العظم القشري (Cortical Bone)
- الخصائص: يتميز العظم القشري بكثافة عالية ومسامية منخفضة. يشكل الطبقة الخارجية الصلبة والمدمجة لمعظم العظام.
- الوظيفة في الطعم الذاتي: عند استخدام هذا النوع من العظم كمادة للترقيع، توفر طبيعته القوية والمدمجة ثباتًا ميكانيكيًا كبيرًا للقطعة العظمية أو الفقرة المراد دمجها خلال المراحل الأولية من إصلاح العظام وإعادة بنائها. نظرًا لطبيعته الكثيفة، تكون عملية ارتشاف العظام وترسبها (إعادة تشكيل العظام) بطيئة نسبيًا عند استخدامه كطعم. 1
العظم الإسفنجي (Cancellous Bone)
- الخصائص: على عكس العظم القشري، يتميز العظم الإسفنجي بمسامية أعلى وكثافة أقل. يوجد في الأجزاء الداخلية للعظام، خاصة في نهايات العظام الطويلة وداخل الفقرات. يتميز بتركيب شبكي يشبه الإسفنج.
- الوظيفة في الطعم الذاتي: عند استخدام العظم الإسفنجي لأغراض الترقيع، فإن مساحة السطح الكبيرة لهذا النسيج المسامي تسرع عمليات ارتشاف العظام وترسبها بشكل أكثر فعالية وسرعة. على الرغم من أن القوة الميكانيكية الأولية لهذا الطعم تكون محدودة، إلا أنها تتحسن تدريجيًا مع تكون العظام الجديدة. 1
مناطق استئصال الطعم الذاتي
تُعد بعض مناطق الجسم مصادر ممتازة للطعم الذاتي نظرًا لوفرة العظم فيها وقربها من موقع الجراحة في كثير من الأحيان:
- عرف الحرقفة (Iliac Crest): يُعد عظم الورك (عرف الحرقفة) المصدر الأكثر شيوعًا وفعالية للطعم الذاتي، خاصة في جراحات تثبيت الفقرات، نظرًا لقربه من العمود الفقري ووفرة العظم الإسفنجي والقشري فيه.
- عظام أخرى: يمكن استئصال الطعم الذاتي أيضًا من عظم الفخذ، الساق، الضلع، أو عظام اليد، على الرغم من أن هذه المواقع أقل شيوعًا في جراحات العمود الفقري.
إن فهم هذه الأنواع والمواقع يساعد الجراح في اختيار أفضل نوع وموقع للطعم الذاتي بناءً على احتياجات المريض المحددة ومتطلبات الشفاء.
الأسباب التي تستدعي اللجوء إلى الطعم الذاتي
الطعم الذاتي للعظام ليس إجراءً يُجرى بحد ذاته، بل هو جزء أساسي من عملية جراحية أكبر تهدف إلى علاج مشكلات معينة في الجهاز العظمي. الأسباب الرئيسية التي تستدعي اللجوء إلى الطعم الذاتي تدور حول الحاجة إلى:
- دمج العظام (Bone Fusion): وهو الهدف الأساسي في جراحات تثبيت الفقرات. يهدف الدمج إلى ربط فقرتين أو أكثر بشكل دائم لتشكيل قطعة عظمية صلبة واحدة، مما يقلل من الحركة غير المرغوب فيها ويخفف الألم.
- إعادة بناء العظام (Bone Reconstruction): لملء الفراغات الناتجة عن إزالة الأورام، أو لإصلاح العيوب الخلقية، أو لتعزيز الشفاء بعد الصدمات.
- علاج كسور عدم الالتئام (Non-Union Fractures): عندما لا يلتئم كسر العظم بشكل طبيعي بعد فترة زمنية معينة، يمكن استخدام الطعم الذاتي لتحفيز عملية الشفاء.
- دعم المفاصل وإعادة بنائها: في بعض جراحات المفاصل، مثل إعادة بناء الرباط الصليبي الأمامي أو استبدال المفاصل، قد يُستخدم الطعم الذاتي لدعم الهياكل الجديدة أو الموجودة.
التركيز على تثبيت الفقرات
في سياق جراحة العمود الفقري، تُعد الأسباب التالية الأكثر شيوعًا التي تستدعي دمج الفقرات باستخدام الطعم الذاتي:
- عدم استقرار العمود الفقري: الناتج عن إصابات، انزلاق فقاري (Spondylolisthesis)، أو تآكل المفاصل.
- الجنف أو الحداب الشديد (Severe Scoliosis or Kyphosis): تشوهات العمود الفقري التي تسبب الألم وتؤثر على الوظيفة.
- القرص الغضروفي المنفتق (Herniated Disc): خاصة بعد استئصال القرص، حيث قد يكون الدمج ضروريًا للحفاظ على استقرار العمود الفقري.
- تضيق القناة الشوكية (Spinal Stenosis): بعد إزالة الضغط عن الأعصاب، قد يتطلب الأمر دمجًا لدعم العمود الفقري.
- الأورام والالتهابات: بعد إزالة الأنسجة المصابة أو الأورام، قد يكون الطعم الذاتي ضروريًا لملء الفراغات وإعادة بناء العمود الفقري.
إن الطعم الذاتي هو الأداة المفضلة في هذه الحالات لأنه يوفر الخلايا الحية وعوامل النمو اللازمة لعملية الشفاء، بالإضافة إلى الدعم الهيكلي.
مؤشرات الحاجة إلى الطعم الذاتي وأعراضها
بما أن الطعم الذاتي هو جزء من حل جراحي لمشكلة عظمية، فإن "أعراضه" هي في الواقع الأعراض التي يعاني منها المريض نتيجة للحالة الأساسية التي تستدعي الجراحة. هذه الأعراض هي التي تدفع المريض لطلب المساعدة الطبية وتؤدي في النهاية إلى تشخيص يتطلب الطعم الذاتي.
مؤشرات الحاجة إلى الطعم الذاتي
تتضمن المؤشرات السريرية التي قد تدفع الطبيب للنظر في جراحة تتضمن الطعم الذاتي ما يلي:
- الألم المزمن والشديد: خاصة في الظهر أو الرقبة أو الأطراف، والذي لا يستجيب للعلاجات التحفظية مثل الأدوية، العلاج الطبيعي، أو الحقن. هذا الألم غالبًا ما يكون نتيجة لعدم استقرار العمود الفقري، أو ضغط على الأعصاب، أو تآكل المفاصل.
- الضعف أو الخدر أو التنميل: في الذراعين أو الساقين، مما يشير إلى ضغط على الحبل الشوكي أو جذور الأعصاب.
- تشوه العمود الفقري المرئي: مثل الانحناءات الجانبية (الجنف) أو الأمامية (الحداب) التي تؤثر على جودة الحياة والوظيفة.
- عدم استقرار المفاصل: الشعور بأن المفصل "يتحرك" أو "ينخلع" بسهولة.
- صعوبة في المشي أو الوقوف: بسبب الألم أو الضعف.
- عدم التئام الكسور: استمرار الألم والتورم في موقع الكسر بعد فترة الشفاء المتوقعة.
الأعراض الشائعة للحالات التي تتطلب الطعم الذاتي
يمكن أن تختلف الأعراض بشكل كبير بناءً على الحالة الأساسية، ولكن إليك بعض الأمثلة:
-
في حالات تثبيت الفقرات:
- ألم الظهر أو الرقبة: يمكن أن يكون حادًا أو مزمنًا، موضعيًا أو منتشرًا إلى الأرداف والساقين (عرق النسا).
- ألم ينتشر إلى الأطراف: قد يشير إلى ضغط على الأعصاب.
- ضعف العضلات: في الساقين أو الذراعين.
- صعوبة في المشي أو الوقوف لفترات طويلة.
- تصلب في العمود الفقري.
-
في حالات كسور عدم الالتئام:
- ألم مستمر في موقع الكسر: حتى بعد مرور الوقت المتوقع للشفاء.
- تورم أو حساسية في المنطقة.
- عدم القدرة على تحمل الوزن على الطرف المصاب.
- تشوه واضح في العظم.
عند ظهور أي من هذه الأعراض، من الضروري استشارة طبيب متخصص في جراحة العظام، مثل الأستاذ الدكتور محمد هطيف، لإجراء تقييم دقيق وتحديد خطة العلاج المناسبة.
التشخيص المؤدي إلى الحاجة للطعم الذاتي
يُعد التشخيص الدقيق للحالة الأساسية هو الخطوة الأولى والأكثر أهمية قبل التفكير في أي إجراء جراحي يتضمن الطعم الذاتي. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل للتشخيص، يجمع بين الفحص السريري الدقيق والتقنيات التصويرية المتقدمة.
خطوات التشخيص
-
التاريخ الطبي والفحص السريري:
- يبدأ الدكتور هطيف بسؤال المريض عن تاريخه الطبي الكامل، بما في ذلك الأعراض التي يعاني منها، مدتها، شدتها، وما إذا كانت هناك عوامل تخففها أو تفاقمها.
- يُجرى فحص سريري شامل لتقييم نطاق الحركة، القوة العضلية، ردود الفعل العصبية، ومواقع الألم أو الحساسية. في حالات العمود الفقري، قد يتضمن الفحص تقييم المشية والوضعية.
-
الفحوصات التصويرية:
- الأشعة السينية (X-rays): تُستخدم لتقييم بنية العظام، وجود الكسور، تشوهات العمود الفقري (مثل الجنف أو الحداب)، وتآكل المفاصل. يمكن أن تُظهر الأشعة السينية أيضًا علامات عدم الاستقرار في العمود الفقري.
- التصوير بالرنين المغناطيسي (MRI): يوفر صورًا مفصلة للأنسجة الرخوة مثل الأقراص الغضروفية، الحبل الشوكي، الأعصاب، والأربطة. يُعد حاسمًا لتشخيص الانزلاق الغضروفي، تضيق القناة الشوكية، والأورام.
- التصوير المقطعي المحوسب (CT Scan): يقدم صورًا ثلاثية الأبعاد للعظام بتفاصيل دقيقة، وهو مفيد لتقييم الكسور المعقدة، جودة العظام، وتخطيط الجراحة.
- فحص العظام (Bone Scan): يمكن أن يساعد في تحديد مناطق الالتهاب، العدوى، أو الأورام في العظام.
-
فحوصات أخرى (عند الحاجة):
- تخطيط كهربية العضل ودراسات توصيل الأعصاب (EMG/NCS): لتقييم وظيفة الأعصاب وتحديد مدى تلفها.
- حقن التشخيص (Diagnostic Injections): في بعض الحالات، قد يتم حقن مخدر موضعي في مفصل أو منطقة معينة لتحديد ما إذا كانت هي مصدر الألم.
بعد جمع كل هذه المعلومات، يقوم الدكتور هطيف بتحليلها بعناية لتحديد التشخيص الدقيق ووضع خطة علاجية مخصصة. إذا كانت الحالة تتطلب دمجًا عظميًا أو ترميمًا، فإن الطعم الذاتي للعظام غالبًا ما يكون جزءًا أساسيًا من هذه الخطة.
كيفية استئصال الطعم الذاتي
تُعد عملية استئصال الطعم الذاتي خطوة جراحية دقيقة تتطلب خبرة ومهارة عالية لضمان الحصول على كمية كافية من العظم مع تقليل المضاعفات في الموقع المانح. يُجري الأستاذ الدكتور محمد هطيف هذه الإجراءات بأقصى درجات الدقة والاحترافية.
عملية استئصال الطعم الذاتي
يتضمن الحصول على الطعوم الذاتية إجراءً جراحيًا منفصلاً، والذي يشمل إزالة العظم من جزء مختلف من جسم المريض ووضعه في المنطقة المراد دمجها أو ترميمها في العمود الفقري أو أي موقع آخر. تُسمى هذه العملية الجراحية "استئصال" أو "حصاد" الطعم العظمي.
-
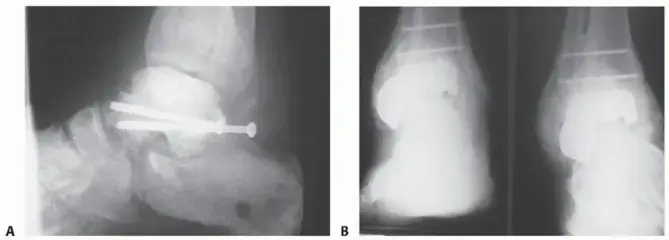
الموقع الأكثر شيوعًا: في معظم الحالات، يتم استئصال عظم الورك للمريض (عرف الحرقفة) وزرعه في الجزء من العمود الفقري حيث يُقصد الدمج. 1 يُفضل عرف الحرقفة لقربه من العمود الفقري، مما يقلل من الحاجة إلى شقوق جراحية بعيدة، ولسهولة الوصول إليه ووفرة العظم فيه.
-
مواقع محتملة أخرى: تشمل المواقع المحتملة الأخرى لاستئصال الطعوم الذاتية لدمج العمود الفقري عظام الفخذ، الساق، الضلع، أو عظام اليد. ومع ذلك، لتقليل الحاجة إلى الجراحة في منطقتين منفصلتين، غالبًا ما يُختار الورك لقربه من العمود الفقري. 1
تقنيات الاستئصال في جراحة تثبيت الفقرات
تختلف طريقة استئصال الطعم الذاتي قليلاً بناءً على النهج الجراحي المستخدم في تثبيت الفقرات:
-
في عمليات الدمج الخلفي (Posterior Fusions): مثل دمج الفقرات القطنية الخلفي بين الأجسام (PLIF) ودمج العمود الفقري الخلفي الجانبي (posterolateral gutter spine fusion)، يتم إجراء عملية استئصال العظم عادةً من خلال نفس الشق الجراحي المستخدم في جراحة دمج العمود الفقري. 6 هذه الطريقة تتجنب إتلاف الأعصاب أو الأوعية الدموية، وتحتاج فقط إلى إزالة العضلات في الجزء العلوي من عرف الحرقفة. يقلل استخدام هذه التقنية الجراحية أيضًا من فقدان الدم والألم بعد الجراحة المرتبط باستئصال الطعم العظمي.
-
في عمليات الدمج الأمامي (Anterior Fusions): مثل دمج الفقرات القطنية الأمامي بين الأجسام (ALIF)، يجب استئصال العظم من خلال شق منفصل (بطول 1-2 بوصة) فوق الحوض. ومع ذلك، باستخدام تقنية جراحية دقيقة، يحتاج فقط الجزء العلوي جدًا من عرف الحرقفة إلى الإزالة لاستئصال الطعم العظمي. يتطلب الأمر عناية لتجنب العصب الجلدي الفخذي الجانبي في هذه المنطقة، حيث يمكن أن يؤدي تلف هذا العصب إلى ألم مزمن وخدر في الجزء الأمامي من الفخذ.
يُولي الأستاذ الدكتور محمد هطيف اهتمامًا بالغًا للتفاصيل أثناء عملية الاستئصال، مستخدمًا تقنيات جراحية متقدمة لضمان الحصول على طعم عظمي عالي الجودة مع تقليل أي إزعاج أو مضاعفات محتملة للمريض في الموقع المانح.
أنواع الطعوم الذاتية
بناءً على نوع العظم الذي يتم استئصاله، يمكن أن تكون الطعوم الذاتية من نوعين رئيسيين، لكل منهما خصائصه ومزاياه الفريدة التي تجعله مناسبًا لحالات معينة:
الطعوم الذاتية القشرية (Cortical Autografts)
- الخصائص: يتميز العظم القشري بكثافة عالية ومسامية منخفضة. وهو النسيج العظمي الصلب والمدمج الذي يشكل الطبقة الخارجية لمعظم العظام.
- الدور في الترقيع: عندما يُستخدم هذا العظم كمادة للترقيع، فإن طبيعته القوية والمضغوطة توفر ثباتًا هيكليًا ممتازًا للقطعة الفقرية أو العظمية خلال المراحل الأولية لإصلاح العظام وإعادة بنائها. 1
- معدل الشفاء: نظرًا لطبيعته الكثيفة، تكون عملية ارتشاف العظم (امتصاص العظم القديم) وترسبه (تكوين عظم جديد) بطيئة نسبيًا عند استخدامه كطعم. هذا يعني أنه يوفر دعمًا ميكانيكيًا طويل الأمد ولكنه يساهم بشكل أبطأ في عملية الشفاء البيولوجي. 1
الطعوم الذاتية الإسفنجية (Cancellous Autografts)
- الخصائص: يتميز العظم الإسفنجي، على النقيض، بمسامية أعلى وكثافة أقل. وهو النسيج العظمي الداخلي الذي يشبه الإسفنج، ويحتوي على نخاع العظم.
- الدور في الترقيع: عند استخدام العظم الإسفنجي لأغراض الترقيع، فإن مساحة السطح الكبيرة لهذا النسيج المسامي تسرع عمليات ارتشاف العظم وترسبه بشكل أكثر فعالية وسرعة. 1 هذا يجعله مثاليًا لتحفيز نمو العظم الجديد بسرعة.
- القوة الأولية والشفاء: تكون القوة الميكانيكية الأولية لهذا الطعم محدودة، لكنها تتحسن تدريجيًا مع تكون العظم الجديد. يُعد العظم الإسفنجي غنيًا بالخلايا المكونة للعظم وعوامل النمو.
مقارنة بين الطعوم القشرية والإسفنجية
لتوضيح الفروق الرئيسية، يمكن تلخيصها في الجدول التالي:
| الخاصية | الطعم القشري (Cortical Autograft) | الطعم الإسفنجي (Cancellous Autograft) |
|---|---|---|
| الكثافة | عالية | منخفضة |
| المسامية | منخفضة | عالية |
| القوة الهيكلية | عالية جدًا (ثبات أولي) | محدودة مبدئيًا، تتحسن مع الشفاء |
| معدل الالتئام | بطيء (ارتشاف وترسب العظم) | سريع (ارتشاف وترسب العظم) |
| المكونات الحيوية | أقل (خلايا وعوامل نمو) | أكثر (خلايا وعوامل نمو) |
| الاستخدام الشائع | للدعم الميكانيكي والثبات | لتحفيز نمو العظم الجديد والشفاء السريع |
تختلف جودة الطعوم الفردية بناءً على عمر المريض، صحة العظام لديه، والنشاط الأيضي. يُجري الأستاذ الدكتور محمد هطيف تقييمًا دقيقًا لهذه العوامل لاختيار النوع الأنسب من
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك