الدليل الشامل في تحفيز التئام الكسور وتقنيات ترقيع العظام
الخلاصة الطبية
تحفيز التئام الكسور هو إجراء طبي يهدف إلى مساعدة العظام على الشفاء التام في حالات الكسور المعقدة أو تأخر الالتئام. يعتمد العلاج على تقنيات متقدمة مثل ترقيع العظام الذاتي، استخدام بدائل العظام، وتوفير بيئة مستقرة لضمان عودة المريض لحياته الطبيعية.
الخلاصة الطبية السريعة: تحفيز التئام الكسور هو إجراء طبي يهدف إلى مساعدة العظام على الشفاء التام في حالات الكسور المعقدة أو تأخر الالتئام. يعتمد العلاج على تقنيات متقدمة مثل ترقيع العظام الذاتي، استخدام بدائل العظام، وتوفير بيئة مستقرة لضمان عودة المريض لحياته الطبيعية.
مقدمة عن تحفيز التئام الكسور
تعتبر قدرة الجسم البشري على شفاء نفسه من أعظم المعجزات البيولوجية، وتتجلى هذه القدرة بوضوح في التئام العظام بعد تعرضها للكسر. في الحالات الطبيعية، تقوم العظام بإعادة بناء نفسها لتصبح قوية كما كانت. ولكن، في حالات الكسور المعقدة، أو الكسور المفتوحة، أو عند وجود فجوات عظمية كبيرة نتيجة الحوادث الشديدة، قد تعجز الاستجابة الفسيولوجية الطبيعية للجسم عن إتمام عملية الشفاء. هنا يبرز دور التدخل الطبي المتقدم من خلال تقنيات تحفيز التئام الكسور.
يعتمد نجاح علاج الكسور المعقدة وحالات عدم الالتئام بشكل كبير على قدرة جراح العظام على تهيئة البيئة البيولوجية والميكانيكية المثالية للشفاء. هذا الدليل الشامل مصمم خصيصا للمرضى وذويهم، ليقدم شرحا وافيا ومفصلا حول أحدث التقنيات الطبية المستخدمة في تحفيز نمو العظام، بما في ذلك عمليات ترقيع العظام، وبدائل الطعوم العظمية، وكيفية تأثير الحالة الصحية العامة للمريض على رحلة التعافي.
كيف تلتئم العظام
لفهم كيفية تحفيز التئام الكسور، يجب أولا أن نفهم الآلية الطبيعية التي يعتمد عليها الجسم لبناء عظم جديد. في جراحة العظام الحديثة، يستند تحفيز الشفاء إلى ما يعرف طبيا باسم المفهوم الماسي. يمثل هذا المفهوم التفاعل المتناغم بين أربعة عناصر أساسية يجب توافرها لضمان التئام العظم بنجاح.
العنصر الأول هو الخلايا المكونة للعظم وهي الخلايا الحية المسؤولة عن بناء النسيج العظمي الجديد. العنصر الثاني هو السقالة العظمية وهي الهيكل ثلاثي الأبعاد الذي تتسلق عليه الخلايا وتنمو داخله الأوعية الدموية. العنصر الثالث يتمثل في عوامل النمو وهي البروتينات والإشارات الكيميائية التي تحفز الخلايا الجذعية للتحول إلى خلايا عظمية نشطة. أما العنصر الرابع والأخير فهو الاستقرار الميكانيكي والذي يتحقق من خلال تثبيت الكسر بواسطة الشرائح والمسامير أو المسامير النخاعية، مما يمنع الحركة الزائدة التي قد تدمر الأنسجة العظمية الهشة في بداية تكونها.
عندما يحدث خلل في أي من هذه العناصر الأربعة، سواء بسبب شدة الإصابة، أو وجود التهاب، أو ضعف في صحة المريض، يصبح التدخل الخارجي لتحفيز الشفاء أمرا حتميا لإنقاذ الطرف المصاب واستعادة وظيفته.
أسباب تأخر التئام الكسور
لا تلتئم جميع الكسور بنفس السرعة أو الكفاءة. هناك العديد من العوامل التي قد تؤدي إلى تأخر الالتئام أو توقفه تماما، مما يستدعي اللجوء إلى تقنيات تحفيز التئام الكسور. فهم هذه الأسباب يساعد المريض والطبيب على وضع خطة العلاج الأنسب.
من أهم الأسباب التي تعيق التئام العظام هي شدة الإصابة الأولية، فالكسور الناتجة عن حوادث السير العنيفة أو السقوط من ارتفاعات شاهقة غالبا ما يصاحبها تهتك شديد في الأنسجة الرخوة والأوعية الدموية المحيطة بالعظم، مما يقطع التروية الدموية اللازمة للشفاء. كما أن وجود عدوى بكتيرية في موقع الكسر يستهلك طاقة الجسم في محاربة الالتهاب بدلا من بناء العظم.
تلعب العوامل الميكانيكية دورا حيويا أيضا، فعدم تثبيت الكسر بشكل كاف يسمح بحركة مفرطة بين طرفي العظم، مما يمنع تكون الجسر العظمي الصلب. بالإضافة إلى ذلك، هناك عوامل تتعلق بصحة المريض نفسه، مثل التقدم في العمر، الإصابة بأمراض مزمنة كداء السكري، سوء التغذية، وقبل كل شيء التدخين، الذي يعد العدو الأول لالتئام العظام لتأثيره المدمر على الأوعية الدموية الدقيقة.
أعراض عدم التئام الكسور
بعد مرور الفترة الزمنية المتوقعة لشفاء الكسر، والتي تتراوح عادة بين عدة أسابيع إلى بضعة أشهر حسب نوع العظم المكسور، قد تظهر بعض العلامات التي تشير إلى أن عملية الالتئام لم تكتمل بنجاح. من الضروري أن ينتبه المريض لهذه الأعراض ويراجع طبيبه المعالج فورا.
العرض الأكثر شيوعا هو استمرار الألم في موقع الكسر، خاصة عند محاولة تحميل الوزن على الطرف المصاب أو عند تحريكه. قد يلاحظ المريض أيضا وجود تورم مستمر لا يزول مع مرور الوقت. في بعض الحالات المتقدمة، قد يشعر المريض أو الطبيب بوجود حركة غير طبيعية في منتصف العظم، وهو ما يعرف بالمفصل الكاذب، حيث يتكون نسيج ليفي بدلا من النسيج العظمي الصلب، مما يجعل الطرف غير قادر على أداء وظيفته.
تشخيص تأخر التئام العظام
يعتمد جراح العظام على مجموعة من الأدوات التشخيصية لتأكيد حالة عدم الالتئام وتحديد نوع التدخل الجراحي المطلوب لتحفيز التئام الكسور. يبدأ التشخيص بالفحص السريري الدقيق لتقييم مستوى الألم، الاستقرار الميكانيكي، وحالة الأنسجة الرخوة المحيطة بالكسر.
تعتبر الأشعة السينية الأداة الأساسية والأولى في التشخيص، حيث تظهر عدم وجود جسر عظمي يربط بين طرفي الكسر، وقد تظهر فجوة واضحة أو تصلب في حواف العظم. للحصول على تفاصيل أدق، غالبا ما يطلب الطبيب إجراء تصوير مقطعي محوسب الذي يوفر صورا ثلاثية الأبعاد تظهر بدقة مدى التئام العظم وتساعد في التخطيط الجراحي.
في بعض الحالات، قد يتم اللجوء إلى التصوير بالرنين المغناطيسي لتقييم التروية الدموية وحالة الأنسجة المحيطة، أو إجراء تحاليل دم شاملة لاستبعاد وجود التهابات خفية أو اضطرابات في مستويات الكالسيوم وفيتامين دال أو مشاكل في الغدد الصماء التي قد تعيق الشفاء.
العلاج بتقنيات ترقيع العظام
عندما تتوقف عملية التئام العظم الطبيعية، يصبح التدخل الجراحي لترقيع العظام الخيار الأمثل. ترقيع العظام هو إجراء جراحي يتم فيه وضع نسيج عظمي جديد في الفجوة الموجودة بين طرفي الكسر لتحفيز عملية البناء. تنقسم تقنيات ترقيع العظام إلى عدة أنواع رئيسية تعتمد على مصدر الطعم العظمي.
الطعوم العظمية الذاتية
تعتبر الطعوم العظمية المأخوذة من جسم المريض نفسه المعيار الذهبي في جراحات العظام الترميمية. تفوق هذه الطعوم على غيرها يعود إلى قدرتها الفريدة على توفير الثلاثية البيولوجية الكاملة اللازمة لتجديد العظام. فهي توفر السقالة الهيكلية التي تسمح بنمو الأوعية الدموية، وتحتوي على بروتينات وعوامل نمو تحفز الخلايا الجذعية، والأهم من ذلك أنها تنقل خلايا عظمية حية قادرة على البدء الفوري في بناء عظم جديد.
غالبا ما يتم أخذ هذه الطعوم من عظام الحوض، وتحديدا من العرف الحرقفي. يوفر الجزء الخلفي من الحوض كميات كبيرة من العظم الإسفنجي الغني بالخلايا، بينما يوفر الجزء الأمامي كميات أقل تستخدم في الكسور الأصغر. رغم فعالية هذه الطريقة، إلا أنها قد تترافق مع بعض المضاعفات في مكان أخذ العظم، مثل الألم المزمن، وتكون التجمعات الدموية، أو إصابة بعض الأعصاب السطحية.
نظام الشفط والري للكسور
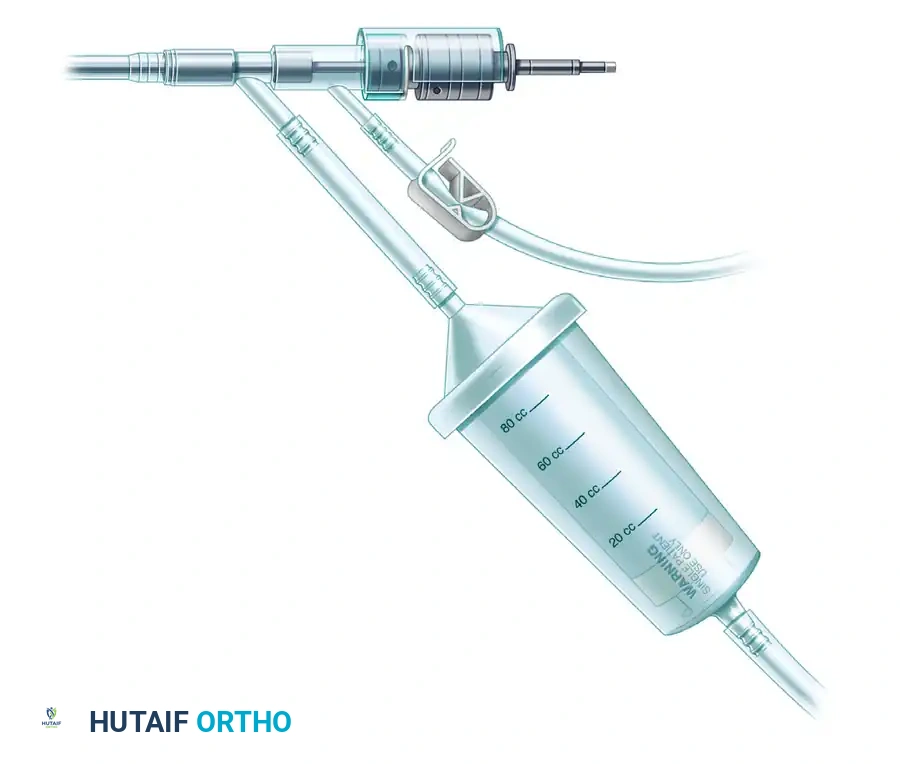
للحد من المضاعفات المرتبطة بأخذ العظم من الحوض، وفي نفس الوقت الحصول على كميات كبيرة من المواد العظمية عالية الجودة، تم تطوير تقنية حديثة تعرف باسم نظام التوسيع والري والشفط. صمم هذا النظام في البداية لتقليل الضغط داخل نخاع العظم أثناء تثبيت كسور الفخذ، ولكنه تطور ليصبح تقنية رائدة في استخراج الطعوم العظمية الذاتية.
يعمل هذا النظام المتقدم على توسيع القناة النخاعية للعظم الطويل، مع ضخ سائل للري لتقليل الحرارة الناتجة عن الاحتكاك، وفي نفس الوقت يقوم بشفط النخاع وبقايا العظم إلى فلتر خاص. النتيجة هي مزيج غني جدا بالعظم المفروم، الخلايا الجذعية، وعوامل النمو القوية، جاهز للاستخدام في موقع الكسر الذي لا يلتئم.

رغم كفاءة هذه التقنية في توفير كميات هائلة من الطعوم العظمية، إلا أنها تتطلب تخطيطا جراحيا دقيقا. يجب على الجراح تقييم حجم العظم المانح بالأشعة لتجنب حدوث كسور أثناء التوسيع، كما تتطلب العملية مراقبة دقيقة لمستويات الدم لتعويض أي فقدان محتمل أثناء عملية الشفط المستمر.
بدائل الطعوم العظمية
نظرا لأن كمية العظم التي يمكن أخذها من جسم المريض محدودة، ولتجنب الألم والمضاعفات في موقع المنح، تم تطوير مجموعة واسعة من بدائل الطعوم العظمية. تصنف هذه البدائل إلى عدة فئات لتلبية احتياجات الجراحة المختلفة.
الطعوم العظمية من متبرع هي عظام تؤخذ من أشخاص متوفين وتخضع لعمليات معالجة وتعقيم صارمة لإزالة أي خلايا قد تسبب رفضا مناعيا أو تنقل أمراضا. توفر هذه الطعوم هيكلا قويا لنمو العظم الجديد، وتتوفر بأشكال صلبة لدعم الهيكل العظمي أو مطحونة لملء الفراغات.
من البدائل الهامة أيضا مصفوفة العظام منزوعة المعادن، وهي عظام من متبرع تم سحب المعادن منها لتركيز البروتينات المحفزة للنمو. تأتي هذه المادة على شكل معجون أو جل يسهل تشكيله داخل الفجوة العظمية. ولتعويض افتقارها للخلايا الحية، غالبا ما يخلطها الجراح مع شفاط نخاع العظم الخاص بالمريض.
توجد أيضا بدائل صناعية تعتمد على السيراميك الطبي مثل فوسفات الكالسيوم، والتي توفر سقالة ممتازة يمتصها الجسم تدريجيا ويستبدلها بعظم طبيعي. في الحالات شديدة التعقيد، قد يلجأ الطبيب إلى استخدام بروتينات النمو المصنعة هندسيا لتحفيز الشفاء بقوة فائقة.
تصنيف صحة المريض لالتئام الكسور
إن نجاح أي عملية لترقيع العظام لا يعتمد فقط على مهارة الجراح أو جودة الطعم العظمي، بل يرتبط ارتباطا وثيقا بالحالة الفسيولوجية للمريض. المريض الذي يعاني من ضعف في صحته العامة سيواجه صعوبة في دمج حتى أفضل أنواع الطعوم العظمية. يقسم الأطباء المرضى إلى ثلاث فئات رئيسية لتحديد المخاطر وتوجيه خطة العلاج.
| الفئة | الوصف الطبي | الخصائص العامة للمريض |
|---|---|---|
| الفئة الأولى | فسيولوجيا طبيعية | لا يعاني من أمراض مزمنة، لا يدخن، يمتلك تغذية جيدة، ولا يتناول أدوية تثبط المناعة. نسبة نجاح الالتئام لديه عالية جدا. |
| الفئة الثانية | فسيولوجيا متأثرة جزئيا | يعاني من مرض مزمن واحد مسيطر عليه طبيا (مثل السكري المنتظم)، أو يدخن بشكل متقطع. يحتاج إلى رعاية إضافية وتوجيهات صارمة. |
| الفئة الثالثة | فسيولوجيا شديدة التضرر | يعاني من أمراض مزمنة متعددة غير مسيطر عليها، ضعف في المناعة، تدخين شره، أو سوء تغذية حاد. يتطلب تحضيرا طبيا مكثفا قبل الجراحة. |
في حالات المرضى من الفئة الثالثة، تكون البيئة البيولوجية معادية جدا لالتئام العظام. لذلك، لا يقتصر العلاج على الجراحة فحسب، بل يشمل تحسين الحالة الصحية العامة، ضبط مستويات السكر، الإقلاع التام عن التدخين، وتحسين التغذية. وقد يحتاج هؤلاء المرضى إلى استخدام عوامل نمو قوية جدا للتغلب على القصور البيولوجي لديهم.
التعافي بعد عمليات ترقيع العظام
رحلة التعافي بعد الخضوع لعملية تحفيز التئام الكسور وترقيع العظام تتطلب صبرا والتزاما تاما بتعليمات الفريق الطبي. الهدف الأساسي في المرحلة الأولى بعد الجراحة هو حماية الطعم العظمي الجديد والسماح له بالاندماج مع العظم الأصلي دون التعرض لإجهاد ميكانيكي قد يؤدي إلى فشل العملية.
في الأسابيع الأولى، سيطلب منك الطبيب عدم تحميل الوزن نهائيا أو تحميله بشكل جزئي جدا على الطرف المصاب، مع استخدام العكازات أو المشاية الطبية. الراحة التامة للطرف المصاب ضرورية، ولكن في نفس الوقت، سيصف لك أخصائي العلاج الطبيعي تمارين محددة لتحريك المفاصل المجاورة للحفاظ على مرونتها ومنع تيبسها، وتنشيط الدورة الدموية لمنع تجلط الدم.
التغذية تلعب دورا محوريا في هذه المرحلة. يجب التركيز على نظام غذائي غني بالبروتينات التي تعتبر اللبنة الأساسية لبناء الأنسجة، بالإضافة إلى الكالسيوم وفيتامين دال وفيتامين سي، والزنك، لدعم بناء العظم الجديد. سيقوم الطبيب بمتابعة تقدم الشفاء من خلال صور الأشعة السينية الدورية، ولن يسمح بالعودة إلى الأنشطة الطبيعية أو الرياضية إلا بعد التأكد من تكون جسر عظمي صلب وقوي يتحمل الضغط.
الأسئلة الشائعة
ما هو ترقيع العظام
ترقيع العظام هو إجراء جراحي يتم فيه استخدام نسيج عظمي، سواء من جسم المريض نفسه، أو من متبرع، أو باستخدام مواد صناعية متقدمة، لملء الفجوات في العظام المكسورة التي لم تلتئم بشكل طبيعي. يهدف هذا الإجراء إلى توفير هيكل داعم وتحفيز الخلايا على بناء عظم جديد وقوي.
هل عملية زراعة العظام مؤلمة
مثل أي تدخل جراحي، يصاحب عملية زراعة العظام ألم في الأيام الأولى بعد الجراحة، خاصة في المنطقة التي تم أخذ العظم منها إذا استخدمت الطعوم الذاتية. ومع ذلك، يتم السيطرة على هذا الألم بفعالية عالية من خلال بروتوكولات إدارة الألم الحديثة والأدوية المسكنة التي يصفها الطبيب، ويتلاشى الألم تدريجيا مع تقدم عملية الشفاء.
كم يستغرق التئام العظم بعد الترقيع
يختلف وقت التئام العظم بعد الترقيع بناء على حجم الفجوة العظمية، نوع العظم المكسور، والحالة الصحية العامة للمريض. بشكل عام، تبدأ علامات الالتئام الأولية في الظهور على صور الأشعة بعد ستة إلى ثمانية أسابيع، ولكن الاندماج الكامل والعودة للقوة الطبيعية قد يستغرق من ثلاثة إلى ستة أشهر أو أكثر في الحالات المعقدة.
من أين يؤخذ العظم للترقيع
في معظم الحالات التي تتطلب طعوما عظمية ذاتية، يتم أخذ العظم من منطقة الحوض وتحديدا العرف الحرقفي، لأنه غني جدا بالخلايا العظمية والإسفنجية. في التقنيات الأحدث، يمكن أخذ العظم من النخاع الداخلي لعظمة الفخذ أو القصبة باستخدام أجهزة شفط متخصصة لتقليل الألم في موقع الجراحة.
هل يمكن رفض العظم المزروع
إذا تم استخدام العظم من جسم المريض نفسه الطعوم الذاتية، فلا يوجد أي خطر للرفض المناعي. أما في حالة استخدام عظام من متبرع، فإن عمليات المعالجة والتعقيم الصارمة التي تخضع لها هذه العظام تزيل الخلايا الحية والمواد المسببة للمناعة، مما يجعل خطر الرفض المناعي شبه معدوم.
ما هي نسبة نجاح عملية ترقيع العظام
تعتبر عمليات ترقيع العظام من الإجراءات الناجحة جدا في جراحة العظام، حيث تتجاوز نسبة النجاح الثمانين إلى التسعين بالمائة في معظم الحالات. تعتمد نسبة النجاح بشكل كبير على التزام المريض بتعليمات ما بعد الجراحة، التوقف عن التدخين، والتحكم في الأمراض المزمنة مثل السكري.
متى يسمح بالمشي بعد زراعة العظام
يعتمد قرار السماح بالمشي وتحميل الوزن على نوع الكسر وطريقة التثبيت المستخدمة. غالبا ما يمنع تحميل الوزن الكامل لعدة أسابيع لحماية الطعم العظمي. سيقوم طبيبك بتحديد الوقت المناسب للبدء في المشي التدريجي بناء على تقييم صور الأشعة السينية التي تظهر مدى تقدم الالتئام.
كيف يؤثر التدخين على التئام الكسور
يعتبر التدخين من أسوأ العوامل التي تدمر عملية التئام العظام. النيكوتين والمواد الكيميائية في السجائر تسبب انقباض الأوعية الدموية الدقيقة، مما يقلل من تدفق الدم والأكسجين والمواد المغذية إلى موقع الكسر. هذا يؤدي إلى تأخر الالتئام بشكل كبير ويزيد من خطر فشل عملية ترقيع العظام وحدوث التهابات.
ما هو بديل العظم الطبيعي
بدائل العظم الطبيعي هي مواد طبية مصممة لتقليد خصائص العظم البشري. تشمل هذه البدائل السيراميك الطبي مثل فوسفات الكالسيوم، ومصفوفة العظام منزوعة المعادن، والمواد البوليمرية القابلة للامتصاص. تستخدم هذه البدائل لتوفير سقالة تنمو عليها خلايا المريض، وغالبا ما تخلط مع نخاع العظم لزيادة فعاليتها.
هل مرض السكري يمنع التئام الكسور
مرض السكري لا يمنع التئام الكسور تماما، ولكنه يبطئ من العملية بشكل ملحوظ إذا لم يكن مستوى السكر في الدم مسيطرا عليه. ارتفاع السكر المستمر يؤثر سلبا على جودة الأوعية الدموية ووظيفة الخلايا المناعية، مما يزيد من خطر تأخر الالتئام والإصابة بالعدوى. التحكم الدقيق في السكر قبل وبعد الجراحة ضروري لضمان نجاح العلاج.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك