ساركوما الأنسجة الرخوة خارج الحجرات في الطرف السفلي: دليل شامل للتشخيص والعلاج المتقدم
الخلاصة الطبية
ساركوما الأنسجة الرخوة خارج الحجرات هي أورام معقدة تنشأ في الفراغات العميقة للطرف السفلي. يتطلب علاجها استئصالًا جراحيًا دقيقًا للحفاظ على وظيفة الطرف مع تحقيق هوامش آمنة. يقدم الأستاذ الدكتور محمد هطيف في صنعاء أحدث التقنيات الجراحية المتخصصة في هذه الحالات لضمان أفضل النتائج للمرضى.
الخلاصة الطبية السريعة: ساركوما الأنسجة الرخوة خارج الحجرات (Extracompartmental Soft Tissue Sarcomas) هي أورام خبيثة ومعقدة للغاية تنشأ في الفراغات العميقة والمفتوحة للطرف السفلي، بعيداً عن القيود التشريحية للحجرات العضلية. نظراً لموقعها الاستراتيجي، غالباً ما تتشابك هذه الأورام مع الأوعية الدموية الرئيسية والأعصاب الحيوية، مما يجعل استئصالها تحدياً جراحياً من الدرجة الأولى. يتطلب علاجها استئصالاً جراحياً دقيقاً ومخططاً بعناية فائقة للحفاظ على وظيفة الطرف، وتجنب البتر، مع تحقيق هوامش جراحية آمنة خالية من الخلايا السرطانية. يقدم الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والمفاصل والأورام في صنعاء، أحدث التقنيات الجراحية المجهرية والبروتوكولات العالمية المتخصصة في هذه الحالات المعقدة، لضمان أعلى معدلات الشفاء وأفضل النتائج الوظيفية للمرضى.

مقدمة شاملة عن ساركوما الأنسجة الرخوة خارج الحجرات في الطرف السفلي
تُعد ساركوما الأنسجة الرخوة (Soft Tissue Sarcomas - STS) مجموعة نادرة وغير متجانسة من الأورام الخبيثة التي تنشأ في الأنسجة الداعمة والمحيطة بهياكل الجسم، مثل العضلات، الأوتار، الأنسجة الدهنية، الأوعية الدموية، الأعصاب الطرفية، والأنسجة الزلالية. تمثل هذه الأورام تحدياً طبياً كبيراً، ولكن التحدي يتضاعف بشكل هائل عندما تظهر هذه الأورام في الطرف السفلي، وتحديداً في ما يُعرف بـ "الفراغات خارج الحجرات" (Extracompartmental Spaces).
على النقيض من الأورام التي تنشأ داخل الحجرات العضلية (حيث تعمل اللفافة العضلية السميكة كحاجز طبيعي يحد من انتشار الورم السريع)، فإن الفراغات خارج الحجرات هي مناطق واسعة، مفتوحة نسبياً، ومليئة بالنسيج الضام الرخو والدهون. هذه الفراغات تعمل كمسارات حيوية تعبر من خلالها الشرايين والأوردة الرئيسية والأعصاب الكبيرة لتغذية وتحريك الطرف السفلي. غياب الحواجز اللفافية القوية في هذه المناطق يسمح للورم بالنمو الصامت والانتشار السريع على طول حزم الأوعية الدموية والأعصاب، مما يؤدي إلى وصول المريض للطبيب بورم ذي حجم ضخم (غالباً أكبر من 5 سم) وملتصق بهياكل لا يمكن الاستغناء عنها.
في هذا الدليل الطبي الشامل والموسع، سنتعمق في كل التفاصيل المتعلقة بساركوما الأنسجة الرخوة التي تنشأ في هذه المواقع التشريحية المعقدة من الطرف السفلي. سنأخذك في رحلة تبدأ من فهم التشريح الدقيق، مروراً بالأسباب والأعراض، وصولاً إلى أدق تفاصيل التشخيص الإشعاعي والنسيجي، ثم ننتقل إلى التخطيط الجراحي الدقيق وخيارات العلاج المتقدمة التي تهدف في المقام الأول إلى استئصال الورم الجذري مع "إنقاذ الطرف" (Limb Salvage) والحفاظ على وظيفته الحركية والحسية.
يُعد الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام بجامعة صنعاء، بخبرته التي تتجاوز العشرين عاماً ومهاراته الجراحية الفائقة في جراحة العظام والأورام العظمية الدقيقة، المرجع الطبي الأول والأكثر موثوقية في صنعاء واليمن لعلاج هذه الحالات المعقدة. من خلال التزامه الصارم بالأمانة الطبية، واعتماده على أحدث التقنيات العالمية مثل الجراحة المجهرية، التخطيط ثلاثي الأبعاد، ومناظير المفاصل 4K، يضمن الدكتور هطيف تقديم رعاية طبية تضاهي أرقى المراكز العالمية، مع التركيز على النهج الشامل الذي يضع حياة المريض وجودة معيشته في قمة الأولويات.
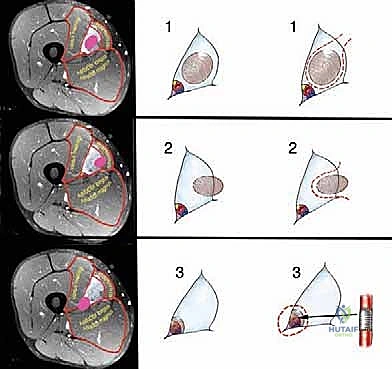
الفهم العميق للتشريح المعقد للطرف السفلي وتحدياته الجراحية
لكي ندرك حجم التحدي الجراحي الذي تمثله ساركوما الأنسجة الرخوة خارج الحجرات، من الضروري جداً استيعاب التشريح الفريد والمعقد لهذه المناطق في الطرف السفلي. كما ذكرنا، الأورام داخل الحجرات العضلية (Intracompartmental) يمكن السيطرة عليها جراحياً بشكل أسهل نسبياً، حيث يمكن للجراح استئصال الورم مع العضلة المصابة بأكملها (أو جزء كبير منها) من منشئها إلى مغرزها، مع الاعتماد على العضلات التعويضية الأخرى.
أما الأورام خارج الحجرات، فهي تنشأ في "ممرات العبور" الحيوية. هذه الممرات مليئة بالدهون والأنسجة الليفية التي لا تقاوم نمو الورم، مما يجعله يتمدد بحرية ويلتف حول الشرايين والأوردة والأعصاب. هذا يعني أن الجراح لا يواجه كتلة معزولة، بل يواجه ورماً يحتضن شريان الحياة للقدم بأكملها.
تشمل الفراغات الرئيسية خارج الحجرات في الطرف السفلي التي تستهدفها هذه الأورام وتتطلب تدخلاً جراحياً فائق الدقة ما يلي:
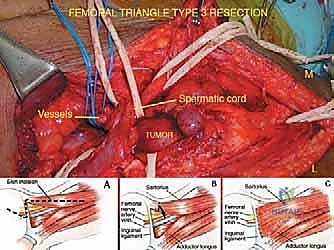
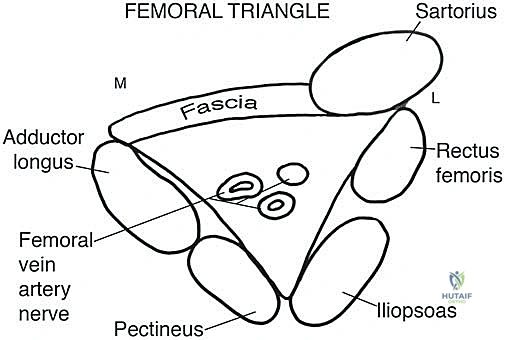
1. فراغ المثلث الفخذي (Femoral Triangle / Scarpa's Triangle)
يُعد المثلث الفخذي منطقة تشريحية بالغة الأهمية والحساسية، يقع في الثلث العلوي الأمامي من الفخذ. يمكن تخيله كبوابة رئيسية تعبر منها الهياكل العصبية والوعائية من الحوض إلى الطرف السفلي.
- الحدود التشريحية الدقيقة: يتكون السقف (الحد العلوي) من الرباط الأربي (Inguinal Ligament)، بينما يتكون الحد الجانبي من الحافة الإنسية للعضلة الخياطية (Sartorius Muscle)، والحد الإنسي من الحافة الإنسية للعضلة المقربة الطويلة (Adductor Longus Muscle).
- أرضية المثلث: تتكون من عضلات عميقة ومهمة وهي العضلة الحرقفية القطنية (Iliopsoas) جانبياً، والعضلتين العانية (Pectineus) والمقربة الطويلة إنسياً.
- الهياكل الحيوية المهددة (من الإنسي إلى الوحشي): يحتوي هذا الفراغ على الوريد الفخذي (Femoral Vein)، الشريان الفخذي (Femoral Artery)، والعصب الفخذي (Femoral Nerve). بالإضافة إلى العقد اللمفاوية الأربية العميقة.
- المخاطر والتحديات الجراحية: نمو ساركوما في هذا المثلث يمثل كابوساً جراحياً إذا لم يتم التعامل معه بواسطة خبير مثل الأستاذ الدكتور محمد هطيف. قرب الورم الشديد من الشريان والوريد والعصب الفخذي يجعل أي خطأ جراحي، ولو بالملليمتر، كارثياً.
- تلف الشريان الفخذي: يؤدي إلى نقص تروية حاد للطرف السفلي وقد يستدعي البتر الفوري إذا لم يتم ترقيعه.
- تلف الوريد الفخذي: يؤدي إلى نزيف مميت أو احتقان وتورم دائم في الساق (وذمة).
- تلف العصب الفخذي: يؤدي إلى شلل العضلة الرباعية الرؤوس، مما يعني عدم قدرة المريض على تمديد ركبته أو صعود الدرج، بالإضافة إلى فقدان الإحساس في الجزء الأمامي من الفخذ.
2. القناة الخياطية (Adductor Canal / Hunter's Canal)
هي نفق عضلي ولفافي ضيق وطويل يقع في الثلث الأوسط من الفخذ، ويمثل استمراراً للمثلث الفخذي، حيث ينقل الأوعية الدموية نحو الخلف باتجاه الركبة.
- الحدود التشريحية: السقف المغطي للقناة يتكون من العضلة الخياطية (Sartorius)، والأرضية (الحد الخلفي) تتكون من العضلتين المقربة الطويلة والمقربة الكبيرة (Adductor Longus & Magnus)، والحد الجانبي يتكون من اللفافة السميكة للعضلة المتسعة الإنسية (Vastus Medialis).
- الهياكل الحيوية المهددة: تمر عبر هذه القناة حزمة وعائية عصبية شديدة الأهمية: الشريان الفخذي السطحي (Superficial Femoral Artery)، الوريد الفخذي، والعصب الصافن (Saphenous Nerve) وهو العصب الحسي الأطول في الجسم.
- المخاطر والتحديات الجراحية: الموقع العميق جداً لهذه القناة، بالإضافة إلى الغمد اللفافي السميك المحيط بالأوعية، يجعل التشريح الجراحي للورم واستئصاله عملية معقدة وصعبة الرؤية. الأورام هنا تضغط بقوة على الأوعية الدموية. استئصال الورم يتطلب مهارات جراحة الأوعية الدموية الدقيقة، حيث أن تلف الشريان أو الوريد الفخذي السطحي في هذه المنطقة الضيقة قد يؤدي إلى فقدان الطرف، بينما يؤدي تلف العصب الصافن إلى فقدان مزعج ومزمن للإحساس على طول الجانب الإنسي للساق والقدم.
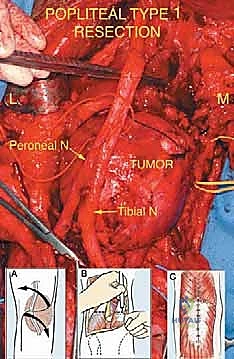
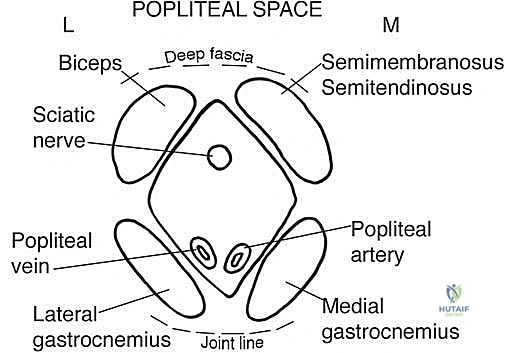
3. الحفرة المأبضية (Popliteal Fossa)
هي الفراغ العميق ذو الشكل الماسي الذي يقع خلف مفصل الركبة مباشرة. تُعد من أكثر المناطق تعقيداً في الطرف السفلي نظراً لاحتوائها على تفرعات عصبية ووعائية رئيسية تخدم الساق والقدم بالكامل.
- الحدود التشريحية: تتكون حدودها العلوية من العضلة ذات الرأسين الفخذية (Biceps Femoris) جانبياً، والعضلتين نصف الوترية ونصف الغشائية (Semitendinosus & Semimembranosus) إنسياً. وتتكون حدودها السفلية من رأسي العضلة الساقية (Gastrocnemius) الوحشي والإنسي.
- الحدود الأمامية والخلفية: الكبسولة الخلفية لمفصل الركبة وسطح عظمة الفخذ المأبضي يشكلان الجدار الأمامي، بينما تشكل اللفافة المأبضية السميكة الجدار الخلفي.
- الهياكل الحيوية المهددة: هذا الفراغ مزدحم للغاية. يحتوي في أعمق طبقاته (ملاصقاً للعظم) على الشريان المأبضي (Popliteal Artery) والوريد المأبضي. وفي الطبقة السطحية يمر العصب الوركي (Sciatic Nerve) الذي ينقسم في هذه المنطقة إلى فرعيه الرئيسيين: العصب الظنبوبي (Tibial Nerve) والعصب الشظوي المشترك (Common Peroneal Nerve).
- المخاطر والتحديات الجراحية: الأورام في الحفرة المأبضية خطيرة للغاية. الشريان المأبضي ثابت في مكانه ولا يمتلك مرونة كبيرة للابتعاد عن الورم المتنامي، مما يجعله عرضة للغزو السرطاني السريع. استئصال ساركوما من هذه المنطقة يتطلب غالباً استئصال جزء من الشريان والوريد وإعادة توصيلهما (Vascular Bypass) باستخدام أوردة من مناطق أخرى. علاوة على ذلك، فإن المساس بالعصب الشظوي المشترك يؤدي إلى حالة "سقوط القدم" (Foot Drop) المنهكة، والمساس بالعصب الظنبوبي يفقد المريض القدرة على الدفع بقدمه أثناء المشي.
الأسباب وعوامل الخطر لتطور ساركوما الأنسجة الرخوة
على الرغم من التقدم الطبي الهائل، إلا أن السبب المباشر والدقيق لمعظم حالات ساركوما الأنسجة الرخوة لا يزال غير معروف تماماً. ومع ذلك، حدد العلماء والأطباء مجموعة من عوامل الخطر التي تزيد بشكل كبير من احتمالية الإصابة بهذه الأورام الخبيثة:
- الطفرات الجينية والمتلازمات الوراثية: تلعب الوراثة دوراً في نسبة قليلة من الحالات. الأشخاص المصابون بمتلازمات وراثية معينة مثل متلازمة لي-فروميني (Li-Fraumeni syndrome)، الورم العصبي الليفي من النوع الأول (Neurofibromatosis type 1)، وداء السلائل الغدي العائلي (FAP)، يكونون أكثر عرضة بكثير لتطوير الساركوما.
- التعرض السابق للعلاج الإشعاعي: يُعد هذا من أقوى عوامل الخطر المكتسبة. المرضى الذين تلقوا علاجاً إشعاعياً لسرطانات أخرى (مثل سرطان الثدي أو الليمفوما) قد يطورون ساركوما في منطقة الإشعاع بعد سنوات أو حتى عقود (غالباً بعد 5 إلى 10 سنوات).
- التعرض للمواد الكيميائية المسرطنة: التعرض المزمن لبعض المواد الكيميائية الصناعية، مثل مبيدات الأعشاب (خاصة التي تحتوي على الديوكسين)، وكلوريد الفينيل (المستخدم في صناعة البلاستيك)، والزرنيخ، قد ارتبط بزيادة خطر الإصابة بساركوما الأنسجة الرخوة.
- الوذمة اللمفية المزمنة (Chronic Lymphedema): التورم المزمن طويل الأمد في الأطراف نتيجة تلف أو انسداد الأوعية اللمفاوية (سواء بسبب جراحة سابقة لاستئصال العقد اللمفاوية أو بسبب عدوى طفيلية) يمكن أن يؤدي إلى نوع نادر وشرس من الساركوما يُعرف باسم الساركوما الوعائية اللمفية (Lymphangiosarcoma أو متلازمة ستيوارت-تريفيس).
- الإصابات والصدمات (Trauma): هناك اعتقاد شائع بين المرضى بأن كدمة قوية أو إصابة سابقة سببت الورم. طبياً، الإصابة لا تسبب الساركوما، ولكن الصدمة غالباً ما تلفت انتباه المريض إلى المنطقة المصابة، مما يؤدي إلى اكتشاف الورم الذي كان موجوداً بالفعل وينمو بصمت.
العلامات والأعراض: لماذا يُكتشف الورم متأخراً؟
تتميز ساركوما الأنسجة الرخوة خارج الحجرات بخبثها السريري، حيث تنمو بصمت مريب في مراحلها الأولى. نظراً لأن الفراغات خارج الحجرات (مثل المثلث الفخذي أو الحفرة المأبضية) تحتوي على مساحات قابلة للتمدد من الدهون والأنسجة الرخوة، يمكن للورم أن ينمو لأسابيع أو أشهر دون أن يسبب أي ضغط ملحوظ على الهياكل المحيطة، وبالتالي لا يشعر المريض بأي ألم.
الأعراض في المراحل المبكرة:
- كتلة غير مؤلمة: العرض الأول والأكثر شيوعاً هو ظهور ورم أو كتلة محسوسة تحت الجلد أو في عمق العضلات. غالباً ما تكون هذه الكتلة غير مؤلمة تماماً عند لمسها، وتنمو تدريجياً.
- تجاهل المريض: للأسف، نظراً لغياب الألم، يتجاهل العديد من المرضى هذه الكتلة، معتقدين أنها مجرد كيس دهني حميد، أو تشنج عضلي، أو تورم ناتج عن كدمة بسيطة.
الأعراض في المراحل المتقدمة (عندما يغزو الورم الأنسجة المجاورة):
عندما يصل الورم إلى حجم كبير ويبدأ في الضغط على الهياكل الحيوية في الفراغ خارج الحجرة، تبدأ الأعراض المزعجة والخطيرة في الظهور:
* الألم المستمر: يصبح الألم عميقاً، نابضاً، ويزداد سوءاً في الليل. ينتج هذا الألم عن شد اللفافة العضلية أو الضغط المباشر على الأعصاب.
* أعراض انضغاط الأعصاب (Neuropathy): إذا ضغط الورم على العصب الوركي أو الفخذي، سيشعر المريض بتنميل، خدر، وحرقة تمتد إلى أسفل الساق والقدم. قد يتطور الأمر إلى ضعف في العضلات، وصعوبة في المشي، أو حتى "سقوط القدم".
* أعراض انضغاط الأوعية الدموية: الضغط على الأوردة (مثل الوريد الفخذي أو المأبضي) يعيق عودة الدم إلى القلب، مما يؤدي إلى تورم شديد (وذمة) في الساق والقدم، وتغير في لون الجلد. الضغط على الشرايين قد يسبب برودة في القدم، وضعف في النبض المحيطي، وألم يشبه التقلصات أثناء المشي (العرج المتقطع).
* تقييد الحركة: إذا كان الورم قريباً من مفصل الركبة أو الورك، فقد يعيق النطاق الطبيعي لحركة المفصل، مما يسبب تيبساً وصعوبة في ثني أو فرد الطرف.
الرحلة التشخيصية الشاملة والمتقدمة
التشخيص الدقيق والمبكر هو حجر الزاوية في نجاح علاج ساركوما الأنسجة الرخوة. الأستاذ الدكتور محمد هطيف يتبع بروتوكولات تشخيصية عالمية صارمة لضمان عدم ترك أي مجال للخطأ، فالخطأ في التشخيص أو إجراء خزعة غير صحيحة قد يحرم المريض من فرصة إنقاذ طرفه.
1. الفحص السريري الدقيق
يبدأ الدكتور هطيف بأخذ تاريخ طبي مفصل للمريض، يليه فحص بدني شامل للطرف السفلي. يتم تقييم حجم الكتلة، عمقها، مدى التصاقها بالأنسجة المحيطة، وتقييم النبض الشرياني وفحص الوظائف العصبية الحركية والحسية لتحديد مدى تأثر الأوعية والأعصاب.
2. التصوير الإشعاعي المتقدم (الركيزة الأساسية للتخطيط)
لا يمكن إجراء أي تدخل جراحي دون خريطة إشعاعية واضحة.
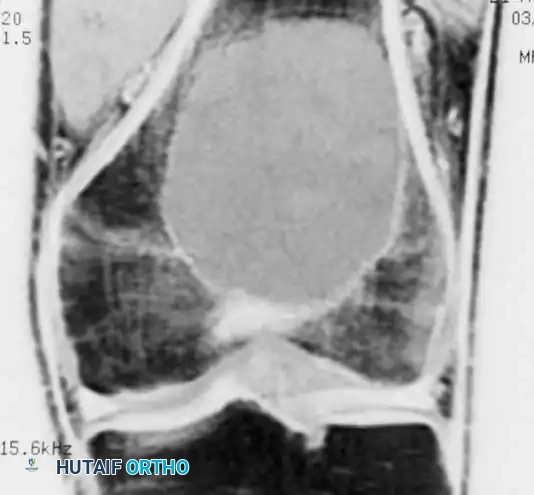
* التصوير بالرنين المغناطيسي (MRI) مع الصبغة: هو المعيار الذهبي والأداة الأهم لتشخيص أورام الأنسجة الرخوة. يوفر الرنين المغناطيسي صوراً ثلاثية الأبعاد وعالية الدقة توضح حجم الورم بدقة ملليمترية، وتحدد حدوده، والأهم من ذلك، تظهر بوضوح مدى قربه أو غزوه للشرايين والأوردة والأعصاب في الفراغات خارج الحجرات.
* التصوير المقطعي المحوسب (CT Scan): يُستخدم عادة للبحث عن انتشار الورم (النقائل) إلى الرئتين، حيث أن الرئتين هما الموقع الأكثر شيوعاً لانتشار ساركوما الأنسجة الرخوة.
* التصوير المقطعي بالإصدار البوزيتروني (PET Scan): فحص متقدم يُستخدم لتحديد النشاط الأيضي للورم واكتشاف أي انتشار للسرطان في جميع أنحاء الجسم.
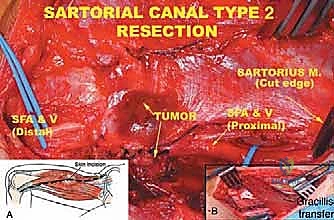
3. الخزعة النسيجية (Biopsy): الخطوة الحاسمة
التصوير يخبرنا بوجود ورم، لكن الخزعة وحدها هي التي تخبرنا بنوعه ودرجة خباثته.
* الخزعة بالإبرة الأساسية (Core Needle Biopsy): هي الطريقة المفضلة. يتم إدخال إبرة مجوفة تحت توجيه الموجات فوق الصوتية أو الأشعة المقطعية لأخذ عدة عينات أسطوانية من نسيج الورم.
* الخزعة المفتوحة (Open Biopsy): تُجرى نادراً إذا كانت الخزعة بالإبرة غير حاسمة.
* تحذير جراحي هام: يؤكد الدكتور هطيف دائماً أن الخزعة يجب أن تُجرى بواسطة نفس الجراح الذي سيقوم بالعملية النهائية لاستئصال الورم. لماذا؟ لأن مسار الإبرة أو الشق الجراحي للخزعة يتلوث بالخلايا السرطانية، ويجب استئصال هذا المسار بالكامل أثناء الجراحة النهائية لتجنب عودة الورم.
4. تحديد المرحلة والدرجة (Staging and Grading)
بعد تحليل الخزعة، يتم تصنيف الورم بناءً على درجة الخباثة (Grade - مدى سرعة نموه وانقسام خلاياه تحت المجهر) ومرحلته (Stage - حجمه ومدى انتشاره). الأورام عالية الدرجة (High-grade) تكون شرسة وتتطلب خطة علاجية أكثر كثافة.
خيارات العلاج: نهج متعدد التخصصات (Multidisciplinary Approach)
علاج ساركوما الأنسجة الرخوة خارج الحجرات لا يعتمد على طبيب واحد، بل يتطلب فريقاً متكاملاً (Tumor Board) يضم جراح أورام العظام، طبيب أورام طبية، طبيب علاج إشعاعي، وأخصائي علم أمراض.
الهدف الأساسي للعلاج هو: الاستئصال الجراحي الكامل للورم مع تحقيق "هوامش سلبية" (Negative Margins)، وإنقاذ الطرف المصاب، ومنع عودة الورم محلياً أو انتشاره لأعضاء أخرى.
جدول 1: مقارنة شاملة لخيارات علاج ساركوما الأنسجة الرخوة
| نوع العلاج | الهدف الرئيسي | التوقيت (بالنسبة للجراحة) | المميزات | التحديات / الآثار الجانبية |
|---|---|---|---|---|
| الاستئصال الجراحي (Surgery) | الإزالة الجسدية للورم بالكامل مع هوامش أمان سليمة. | العلاج الأساسي والمحوري. | العلاج الوحيد الشافي. يوفر عينة نسيجية كاملة للتحليل. | يتطلب دقة ومهارة عالية. قد يتطلب استئصال أجزاء من العضلات أو الأوعية، مما يؤثر على الوظيفة مؤقتاً. |
| العلاج الإشعاعي (Radiotherapy) | تدمير الخلايا السرطانية المتبقية وتقليص حجم الورم. | قبل الجراحة (Neoadjuvant): لتقليص الورم وتسهيل استئصاله. بعد الجراحة (Adjuvant): لقتل أي خلايا مجهرية متبقية. |
يقلل بشكل كبير من احتمالية عودة الورم في نفس المكان (Recurrence). | قد يؤخر التئام الجروح الجراحية (إذا أُعطي قبل الجراحة). يسبب تيبس الأنسجة وتغيرات في الجلد. |
| العلاج الكيميائي (Chemotherapy) | قتل الخلايا السرطانية التي قد تكون انتشرت في مجرى الدم |
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك