الدليل الشامل حول الورم المينائي وأورام الأوعية الدموية الخبيثة في العظام
الخلاصة الطبية
الورم المينائي في العظام هو سرطان عظمي نادر وبطيء النمو يصيب غالباً عظمة الساق (الظنبوب). يتطلب علاجاً جراحياً دقيقاً لاستئصال الورم بالكامل وإعادة بناء العظم. تشمل أورام العظام الوعائية الخبيثة أنواعاً أكثر شراسة تتطلب تدخلاً طبياً متعدد التخصصات يشمل الجراحة والعلاج الإشعاعي.
الخلاصة الطبية السريعة: الورم المينائي في العظام هو سرطان عظمي نادر وبطيء النمو يصيب غالباً عظمة الساق (الظنبوب). يتطلب علاجاً جراحياً دقيقاً لاستئصال الورم بالكامل وإعادة بناء العظم. تشمل أورام العظام الوعائية الخبيثة أنواعاً أكثر شراسة تتطلب تدخلاً طبياً متعدد التخصصات يشمل الجراحة والعلاج الإشعاعي.
مقدمة شاملة حول أورام العظام النادرة
عندما يتلقى المريض تشخيصاً بوجود ورم في العظام، فإن الشعور بالقلق والرهبة هو رد فعل طبيعي ومفهوم تماماً. إن عالم أورام العظام واسع ومعقد، ويضم مجموعة من الحالات النادرة التي تتطلب فهماً دقيقاً ورعاية طبية متخصصة. من بين هذه الحالات النادرة جداً يبرز الورم المينائي في العظام (Adamantinoma) وأورام الأوعية الدموية الخبيثة في العظام (Malignant Vascular Tumors of Bone).
الورم المينائي هو ورم خبيث أولي نادر وبطيء النمو، يشكل أقل من واحد بالمائة من إجمالي سرطانات العظام الأولية. يتميز هذا الورم بخصائصه السريرية والمرضية الفريدة، وميله الشديد لإصابة الجزء الأمامي من عظمة الساق (الظنبوب). على الرغم من أنه ينمو ببطء، إلا أنه ذو طبيعة عدوانية موضعياً، مما يعني أنه قادر على تدمير العظم المحيط به إذا لم يتم علاجه بشكل صحيح. لذا، فإن التخطيط الجراحي الدقيق والتنفيذ المتقن هما حجر الزاوية لمنع عودة الورم والحفاظ على وظيفة الطرف المصاب.
في هذا الدليل الطبي الشامل، نضع بين يديك كل ما تحتاج لمعرفته حول هذه الأورام، بدءاً من فهم طبيعتها ومواقع إصابتها، مروراً بالأعراض التي يجب الانتباه إليها، ووصولاً إلى أحدث طرق التشخيص والخيارات الجراحية المتقدمة التي تهدف إلى استئصال المرض واستعادة جودة الحياة.
التشريح ومواقع الإصابة الشائعة
لفهم كيفية تأثير هذه الأورام على الجسم، من الضروري إلقاء نظرة مبسطة على تشريح العظام الأكثر عرضة للإصابة.
بالنسبة للورم المينائي، فإن السمة الأبرز هي تفضيله الشديد لعظمة الساق الكبرى، والمعروفة طبياً باسم الظنبوب (Tibia). تشير الدراسات الطبية إلى أن حوالي ثمانين إلى خمسة وثمانين بالمائة من جميع حالات الورم المينائي المسجلة تحدث في هذه العظمة، وتحديداً في الجزء الأوسط منها (الجسم أو الحجاب العظمي) وعلى الحافة الأمامية التي تقع تحت الجلد مباشرة.
على الرغم من أن عظمة الساق هي الهدف الرئيسي، إلا أن هناك تقارير طبية نادرة تشير إلى إمكانية ظهور الورم المينائي في عظام أخرى مثل:
* عظمة الشظية (العظمة المجاورة للساق).
* عظمة الزند في الساعد.
* عظمة الفخذ.
* عظمة الكعبرة.
* وفي حالات نادرة جداً، عظام الوجه والجمجمة.
من الناحية الميكانيكية الحيوية، تتعرض القشرة الأمامية لعظمة الساق لقوى شد كبيرة أثناء دورة المشي الطبيعية. التدمير العظمي الذي يسببه الورم المينائي في هذه المنطقة يخلق نقاط ضعف شديدة، مما يقلل بشكل كبير من قوة تحمل العظمة للالتواء والانحناء، وهذا يفسر ارتفاع معدل حدوث الكسور المرضية لدى المصابين.
الأسباب وعوامل الخطر
يتساءل الكثير من المرضى وعائلاتهم عن الأسباب التي تؤدي إلى ظهور الورم المينائي في العظام. في الواقع، لا يزال التكوين النسيجي الدقيق والمنشأ الأساسي لهذا الورم موضوعاً للنقاش الأكاديمي والبحث العلمي المستمر.
توزيع الإصابة عبر الفئات العمرية واسع، ولكن الغالبية العظمى من المرضى يتم تشخيصهم في العقد الثاني أو الثالث من العمر (بين سن العاشرة والثلاثين). هناك ميل طفيف لإصابة الذكور أكثر من الإناث، ولم تثبت الدراسات الطبية وجود أي ارتباط بين هذا الورم وعرق أو سلالة معينة.
الفرضية العلمية السائدة حالياً تشير إلى أن الورم المينائي ينشأ من أعشاش غير طبيعية من الخلايا الظهارية (Epithelial cells). يدعم هذه النظرية التمايز الظهاري للورم وحدوثه المتكرر في الموقع القريب من الجلد في الساق الأمامية، مما يشير إلى احتمال نشوئه من بقايا خلايا بشرية أو غدية نزحت من مكانها الطبيعي خلال مرحلة التطور الجنيني. وهناك نظرية أخرى تقترح أنه قد ينشأ من خلايا بدائية ذات قدرة على التحول إلى خلايا ظهارية.
من المهم طبياً معرفة أن الورم المينائي يُعتبر جزءاً من طيف مرضي يشمل حالة حميدة تسمى خلل التنسج العظمي الليفي (Osteofibrous Dysplasia). التواجد المتكرر لهاتين الحالتين معاً يحتم على الأطباء أخذ عينات (خزعات) متعددة وشاملة لاستبعاد وجود بؤر من الورم المينائي الخبيث داخل آفة يُعتقد ظاهرياً أنها حميدة.
الأعراض والعلامات التحذيرية
المسار السريري للورم المينائي يتسم عادة بأنه خفي وبطيء، مما يعكس سلوكه البيولوجي البطيء النمو. هذا النمو البطيء قد يؤدي للأسف إلى تأخر في التشخيص، حيث قد يعتاد المريض على الأعراض أو يعزوها لأسباب بسيطة.
أبرز الأعراض والعلامات التي يجب الانتباه إليها تشمل:
- الألم المزمن: هو العرض الأكثر شيوعاً. غالباً ما يصفه المريض بأنه ألم عميق وخافت، قد يكون موجوداً لعدة أشهر أو حتى سنوات قبل أن يقرر المريض طلب الاستشارة الطبية.
- الكتلة المحسوسة: نظراً لموقع الورم الشائع في الحافة الأمامية للساق (تحت الجلد مباشرة)، فإنه من الشائع جداً أن يلاحظ المريض وجود كتلة صلبة وملموسة، خاصة عندما يتمدد الورم ويخترق القشرة العظمية الأمامية.
- الكسور المرضية: يعاني حوالي عشرين بالمائة من المرضى من كسر في العظمة المصابة دون التعرض لإصابة شديدة (كسر مرضي). قد يكون هذا الكسر هو الحدث المفاجئ الذي يدفع المريض للتوجه إلى الطوارئ واكتشاف الورم.
- التورم الموضعي: انتفاخ في المنطقة المحيطة بالورم.
- تغيرات في الجلد: في الحالات المتقدمة، قد يلاحظ المريض احمراراً في الجلد المغطي للورم أو التصاق الجلد بالكتلة العظمية.
- ضعف وظيفة الطرف: صعوبة في المشي أو أداء الأنشطة اليومية بشكل طبيعي بسبب الألم أو الضعف الهيكلي للعظمة.
طرق التشخيص الدقيقة
التشخيص الدقيق والمبكر هو المفتاح لوضع خطة علاجية ناجحة. يتطلب تشخيص الورم المينائي وأورام العظام تقييماً شاملاً يجمع بين الفحص السريري، التصوير الطبي المتقدم، والفحص النسيجي.
التصوير الإشعاعي
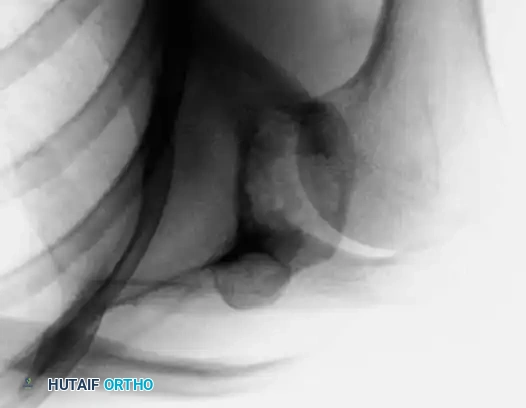
المظهر الإشعاعي للورم المينائي مميز جداً، ولكنه يتطلب طبيباً متمرساً للتفريق بينه وبين الأورام الحميدة أو الأورام الخبيثة الأخرى منخفضة الدرجة. العرض الكلاسيكي على صور الأشعة السينية العادية يظهر كآفات متعددة ومحددة الحواف داخل الجزء الأمامي من عظمة الساق.

كما يظهر في الصورة أعلاه، غالباً ما تفصل بين هذه المناطق المتحللة مناطق من العظم الكثيف والمتصلب، مما يخلق مظهراً متعدد الحجرات يُعرف طبياً بمظهر "فقاعات الصابون". يكون الورم عادة لامركزياً، ويؤدي إلى توسع القشرة الأمامية للعظم، وقد يظهر ترققاً في القشرة أو تدميراً واضحاً لها.
للحصول على صورة أكمل والتخطيط الجراحي، يتم استخدام تقنيات تصوير إضافية:
| نوع التصوير | أهميته في تشخيص أورام العظام |
|---|---|
| التصوير بالرنين المغناطيسي (MRI) | المعيار الذهبي لتحديد الامتداد الموضعي للورم. يوفر تفاصيل دقيقة حول امتداد الورم داخل النخاع العظمي، واختراق القشرة العظمية، وامتداده للأنسجة الرخوة، وقربه من الأوعية الدموية والأعصاب. |
| التصوير المقطعي المحوسب (CT) | يقدم تفاصيل متفوقة حول التدمير القشري للعظم والتغيرات المتصلبة داخل مصفوفة العظم. مفيد جداً لتقييم السلامة الهيكلية للعظمة والتنبؤ بخطر حدوث الكسور. |
| المسح الذري للعظام (Bone Scan) | يظهر عادة زيادة مكثفة في امتصاص المادة المشعة في المنطقة المصابة، مما يدل على زيادة النشاط العظمي وتدفق الدم. |
| التصوير المقطعي بالإصدار البوزيتروني (PET-CT) | يُستخدم بشكل أساسي للتقييم الشامل للجسم واستبعاد وجود نقائل بعيدة (خاصة في الرئتين). |
الخزعة والتخطيط الجراحي
التخطيط الدقيق قبل الجراحة هو حجر الأساس لنجاح جراحة الأورام. أخذ خزعة (عينة) بالإبرة الأساسية أو جراحياً هو أمر إلزامي للحصول على تشخيص نسيجي نهائي قبل الشروع في أي استئصال جذري.
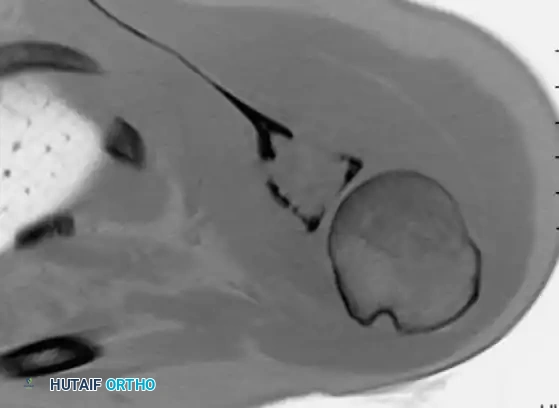
يجب التخطيط لمسار الخزعة بعناية فائقة. يجب أن يتم إدخال الإبرة بشكل طولي، مباشرة فوق الورم، وبشكل صارم داخل الشق الجراحي المخطط للعملية النهائية. أي شقوق عرضية أو تلوث للأنسجة المجاورة بالخلايا السرطانية أثناء أخذ الخزعة سيستدعي استئصالاً جراحياً أكبر بكثير وأكثر تعقيداً لاحقاً. الخزعة الموجهة بالصور (كما يظهر في الصورة أعلاه) تسمح باستهداف دقيق للمكونات الصلبة الأكثر وضوحاً في الورم، مع تجنب المناطق الكيسية التي قد لا تعطي أنسجة كافية للتشخيص.
الفحص النسيجي والمخبري
بعد استخراج العينة أو استئصال الورم، يتم فحصه في مختبر علم الأمراض.
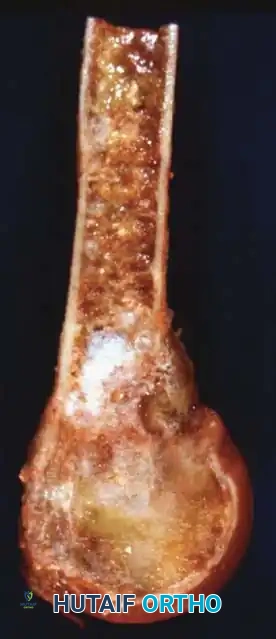
عيانياً (بالعين المجردة)، يظهر الورم المينائي عادة ككتلة صلبة، يتراوح لونها بين الأبيض الرمادي والأصفر، وتكون مفصصة وتتوسع داخل القناة النخاعية والقشرة العظمية.

كما هو موضح في العينة المستأصلة أعلاه، تتخلل الورم غالباً مناطق من التحلل الكيسي، والنزيف (المناطق الحمراء الداكنة أو البنية)، والأنسجة الميتة، متداخلة مع نسيج ليفي كثيف.
مجهرياً، يُعرّف الورم المينائي بنمطه ثنائي الطور الفريد، والذي يتكون من جزر أو أعشاش أو حبال من الخلايا الظهارية المدمجة داخل سدى ليفي أو عظمي ليفي بارز.
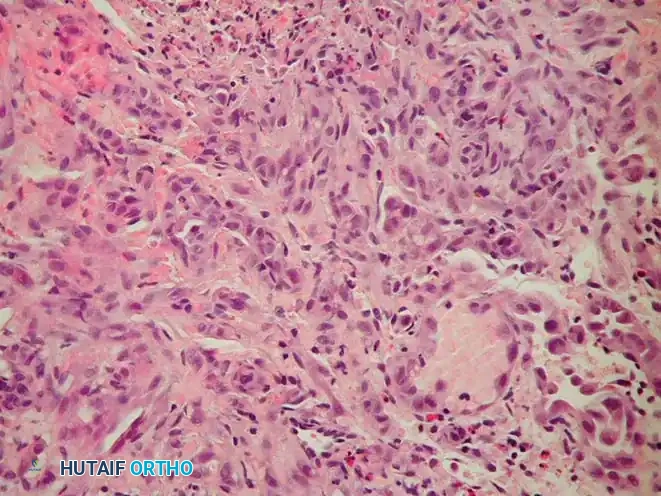
تؤكد الصبغات المناعية الكيميائية الخاصة هذا التشخيص، حيث تظهر الخلايا الظهارية تفاعلاً إيجابياً لبروتينات معينة (مثل الكيراتين الخلوي)، مما يساعد في تمييز الورم المينائي عن أورام العظام الأخرى.
الخيارات العلاجية والجراحية
العلاج الأساسي والفعال للورم المينائي في العظام هو التدخل الجراحي. نظراً لأن هذا الورم يقاوم بشكل عام العلاج الإشعاعي والعلاج الكيميائي، فإن السيطرة الموضعية القوية من خلال الاستئصال الجراحي الواسع بكتلة واحدة (Wide en bloc resection) هي الأهم. إجراءات الكحت (تنظيف الورم من الداخل مع ترك جدار العظم) يمنع منعاً باتاً في هذه الحالة، حيث تحمل معدل تكرار أو عودة للورم مرتفعاً جداً يقترب من تسعين بالمائة.
دواعي التدخل الجراحي
- وجود تشخيص مؤكد نسيجياً للورم المينائي.
- الوقاية من كسر العظم المرضي أو علاجه إذا حدث.
- إنقاذ الطرف (وهو أمر ممكن وقابل للتحقيق في الغالبية العظمى من الحالات).
خطوات العملية الجراحية
يتم وضع المريض على طاولة العمليات وإجراء شق طولي فوق الجزء الأمامي الداخلي للساق، مع الحرص على تضمين مسار الخزعة السابقة وإزالته بالكامل لضمان عدم ترك أي خلايا سرطانية. يقوم الجراح بتشريح الأنسجة بعناية بالغة، مع حماية الشريان الظنبوبي الأمامي والعصب الشظوي العميق.
يتم تحديد مناطق القطع في العظم السليم أعلى وأسفل الورم بمسافة آمنة (عادة من 2 إلى 3 سنتيمترات من العظم الطبيعي) لضمان إزالة الورم بالكامل. يتم استخدام منشار جراحي خاص لقطع العظم، وفي حال امتداد الورم لعظمة الشظية المجاورة، يتم استئصال الجزء المصاب منها أيضاً.
استراتيجيات إعادة بناء العظم
بعد إزالة جزء كبير من عظمة الساق، يواجه جراح العظام تحدياً كبيراً يتمثل في إعادة بناء هذا الفراغ لتوفير استقرار هيكلي فوري ومتانة بيولوجية طويلة الأمد. تشمل الخيارات المتاحة ما يلي:
- الطعم العظمي الخيفي (Allograft): استخدام عظمة من متبرع (بنك العظام) تتطابق في الحجم مع الجزء المستأصل. يتم تثبيتها باستخدام شريحة معدنية طويلة ومسامير. يوفر هذا الخيار استقراراً فورياً، لكنه يحمل مخاطر مثل عدم الالتحام أو العدوى.
- الطعم الذاتي الوعائي من الشظية (Vascularized Free Fibula): أخذ جزء من عظمة الشظية من الساق الأخرى للمريض مع الأوعية الدموية المغذية لها، وزرعها في مكان الفراغ مع إعادة توصيل الأوعية الدموية دقيقاً. هذا يوفر عظماً حياً ينمو ويتضخم بمرور الوقت.
- تقنية كابانا (The Capanna Technique): نهج هجين وفعال للغاية يجمع بين استخدام عظمة من متبرع (للقوة الميكانيكية الفورية) وزرع عظمة الشظية الوعائية للمريض داخلها (لتوفير النمو البيولوجي وإعادة التروية الدموية).
- نقل العظم (طريقة إليزاروف): استخدام مثبت خارجي دائري لقطع العظم السليم وسحبه تدريجياً لملء الفراغ (تكوين العظم بالسحب). هذه الطريقة حيوية جداً ولكنها تتطلب وضع المثبت الخارجي لفترة طويلة وتحتاج إلى تعاون كبير من المريض.
مرحلة التعافي وإعادة التأهيل
بعد الجراحة، تبدأ مرحلة حاسمة تتطلب الصبر والالتزام من قبل المريض.
- التثبيت: يتم وضع الطرف في جبيرة أو دعامة مبطنة جيداً.
- تحمل الوزن: يُمنع المريض تماماً من تحميل الوزن على الساق المصابة لفترة تتراوح بين ستة إلى اثني عشر أسبوعاً، اعتماداً على طريقة إعادة البناء المستخدمة. تتطلب تقنيات الطعم العظمي حماية طويلة حتى تظهر صور الأشعة علامات التحام العظم الجديد.
- الوقاية من الجلطات: يتم إعطاء أدوية مميعة للدم واستخدام وسائل ميكانيكية لمنع تجلط الأوردة العميقة.
- العلاج الطبيعي: يتم تشجيع المريض على تحريك مفاصل الركبة والكاحل مبكراً (إذا لم تكن مشمولة بالتثبيت) لمنع التيبس. يبدأ تحميل الوزن التدريجي فقط بعد ظهور علامات مؤكدة على التئام العظام.
الورم المينائي له معدل بقاء ممتاز على قيد الحياة (يتجاوز خمسة وثمانين بالمائة بعد عشر سنوات) إذا تم علاجه بالاستئصال الواسع المناسب. ومع ذلك، فإن طبيعته البطيئة تعني أن عودة الورم يمكن أن تحدث بعد عشر أو خمس عشرة أو حتى عشرين سنة من الجراحة. لذلك، فإن المتابعة الطبية الدورية مدى الحياة هي أمر إلزامي، وتشمل الفحص السريري وصور الأشعة المقطعية للصدر لاستبعاد أي انتشار للرئتين.
أورام الأوعية الدموية الخبيثة في العظام
ننتقل الآن للحديث عن مجموعة أخرى نادرة جداً ومعقدة، وهي أورام الأوعية الدموية الخبيثة في العظام. تمثل هذه الأورام مجموعة غير متجانسة من ساركوما العظام الأولية التي تتميز بتمايز الخلايا البطانية (الخلايا المبطنة للأوعية الدموية) بشكل سرطاني.
التصنيف والأنواع
يصنف طب أورام العظام الحديث هذه الأورام بناءً على درجتها النسيجية وسلوكها البيولوجي:
- الورم البطاني الوعائي الشبيه بالظهارة (Epithelioid Hemangioendothelioma - EHE): يمثل هذا النوع الدرجة المنخفضة إلى المتوسطة من حيث الشراسة. تُظهر هذه الأورام تمايزاً وعائياً واضحاً ولها مسار سريري لا يمكن التنبؤ به؛ فقد تنمو ببطء موضعياً، أو قد تنتشر فجأة.
- الساركوما الوعائية (Angiosarcoma): تمثل النهاية عالية الدرجة وشديدة الشراسة. هذه أورام ضعيفة التمايز تتميز بنمو موضعي سريع ومدمر، مع انتشار مبكر عبر مجرى الدم إلى أعضاء أخرى.
بشكل جماعي، تمثل الأورام الوعائية الخبيثة أقل من واحد بالمائة من جميع أنواع ساركوما العظام الأولية.
الأسباب ومواقع الإصابة
يمكن أن تحدث هذه الأورام في أي عمر، على الرغم من أنها تظهر بشكل متكرر في العقد الثالث إلى الخامس من العمر. على عكس الورم المينائي، يمكن أن تنشأ أورام الأوعية الدموية في أي عظمة تقريباً، وتعتبر العظام الطويلة في الأطراف السفلية (الفخذ، الساق)، الحوض، والعمود الفقري هي المواقع الأكثر شيوعاً.
السمة الفريدة والمميزة لأورام العظام الوعائية هي ميلها لتعدد البؤر (Multicentricity). ما يصل إلى ثلاثين بالمائة من المرضى سيحضرون بآفات متعددة داخل نفس العظمة، أو نفس الطرف، أو منتشرة على نطاق واسع في جميع أنحاء الهيكل العظمي.
الأعراض والتشخيص
يعاني المرضى عادة من ألم موضعي يزداد سوءاً تدريجياً وتورم. في حالات الساركوما الوعائية عالية الدرجة، يكون التطور السريري سريعاً، وتكون الكسور المرضية شائعة بسبب التدمير العظمي العنيف.
إشعاعياً، تظهر الأورام الوعائية كآفات مدمرة للعظم. يتطلب التشخيص النسيجي مستوى عالياً من الشك ومراجعة من قبل خبير في أمراض العضلات والعظام. الفحص الكيميائي المناعي حاسم لتأكيد أن هذه الخلايا السرطانية ناشئة من الأوعية الدموية.
العلاج
إدارة أورام الأوعية الدموية الخبيثة مصممة بشكل فردي وتعتمد على درجة الورم ووجود بؤر متعددة.
- للمرض الموضعي: المعيار الذهبي هو الاستئصال الجراحي الواسع بكتلة واحدة مع حواف سلبية (خالية من السرطان)، يليه إعادة بناء معقدة للطرف.
- للمرض متعدد البؤر: إذا اقتصرت الآفات المتعددة على طرف واحد، فقد يتطلب الأمر استئصالاً جذرياً أو بتراً (مثل البتر من مفصل الورك) لتحقيق السيطرة الموضعية.
- العلاجات المساعدة: تُعتبر الساركوما الوعائية حساسة للإشعاع بشكل معتدل، لذا يُستخدم العلاج الإشعاعي غالباً بعد الجراحة. أما العلاج الكيميائي، فعلى الرغم من ندرة المرض، يُستخدم غالباً للساركوما الوعائية عالية الدرجة في محاولة للسيطرة على المرض المنتشر.
الأسئلة الشائعة
فيما يلي إجابات وافية لأكثر الأسئلة التي تشغل بال المرضى وذويهم حول هذه الحالة الطبية:
طبيعة الورم المينائي في العظام
يتساءل الكثيرون عما إذا كان الورم المينائي يُصنف كسرطان. نعم، الورم المينائي هو ورم خبيث (سرطان عظمي أولي)، ولكنه يُصنف بأنه منخفض الدرجة. هذا يعني أنه ينمو ببطء شديد مقارنة بأنواع سرطانات العظام الأخرى، ولكنه يمتلك القدرة على تدمير العظم المحيط به والانتشار إلى أجزاء أخرى من الجسم إذا لم يتم استئصاله جراحياً بالكامل.
سرعة نمو الورم المينائي في العظام
الورم المينائي معروف بنموه البطيء والخفي. قد يعاني المريض من ألم خفيف أو يلاحظ وجود كتلة صغيرة لعدة أشهر أو حتى سنوات قبل أن يتم تشخيص الحالة بشكل نهائي. هذا النمو البطيء قد يخدع المريض ويجعله يؤجل زيارة الطبيب، مما قد يؤدي إلى تفاقم التدمير العظمي بمرور الوقت.
احتمالية عودة الورم بعد الاستئصال
تعتمد احتمالية عودة الورم بشكل كبير على جودة العملية الجراحية. إذا تم استئصال الورم بحواف واسعة وآمنة، فإن فرصة الشفاء تكون ممتازة. ومع ذلك، نظراً لطبيعة الورم، يمكن أن تحدث انتكاسة موضعية حتى بعد مرور 10 إلى 20 عاماً من الجراحة، وهذا هو السبب الرئيسي الذي يجعل الأطباء يصرون على المتابعة الدورية مدى الحياة.
تأثير الورم على القدرة على المشي
يؤثر الورم الم
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك