النتوءات العظمية الوراثية المتعددة في الساعد: دليل شامل للمرضى والعائلات

الخلاصة الطبية
النتوءات العظمية الوراثية المتعددة في الساعد هي حالة جينية تسبب نمو نتوءات عظمية حميدة تشوه الساعد وتعيق حركته. تشمل العلاجات المراقبة أو الجراحة لتصحيح التشوه، بهدف استعادة وظيفة الذراع وتخفيف الألم، تحت إشراف متخصصين كالأستاذ الدكتور محمد هطيف.
إجابة سريعة (الخلاصة): النتوءات العظمية الوراثية المتعددة في الساعد هي حالة جينية تسبب نمو نتوءات عظمية حميدة تشوه الساعد وتعيق حركته. تشمل العلاجات المراقبة أو الجراحة لتصحيح التشوه، بهدف استعادة وظيفة الذراع وتخفيف الألم، تحت إشراف متخصصين كالأستاذ الدكتور محمد هطيف.
النتوءات العظمية الوراثية المتعددة في الساعد: فهم شامل وعلاج متقدم
تخيل للحظة أن أذرع أطفالنا، التي هي أدواتهم لاستكشاف العالم واللعب والتعلم، تبدأ في التغير بطريقة غير متوقعة. هذه هي التجربة التي يمر بها العديد من الأطفال والعائلات عندما يواجهون تشخيص النتوءات العظمية الوراثية المتعددة (Multiple Hereditary Exostoses - MHE)، خاصة عندما تؤثر هذه الحالة على منطقة حساسة ومعقدة مثل الساعد. هذه النتوءات، على الرغم من أنها حميدة، يمكن أن تسبب تشوهات كبيرة وتحد من حركة اليد والذراع، مما يؤثر على جودة حياة الأطفال واندماجهم الاجتماعي.
في هذا الدليل الشامل، نهدف إلى تبسيط هذا الموضوع الطبي المعقد، وتقديمه بلغة واضحة ومطمئنة للمرضى وعائلاتهم في اليمن والخليج العربي. سنتناول كل جانب من جوانب النتوءات العظمية الوراثية المتعددة في الساعد، من فهمها الأساسي إلى أحدث خيارات العلاج، مع التركيز على أهمية الرعاية المتخصصة التي يقدمها خبراء مثل الأستاذ الدكتور محمد هطيف ، الرائد في جراحة العظام في صنعاء واليمن، والذي يمتلك خبرة واسعة في التعامل مع هذه الحالات المعقدة.
نتفهم القلق والخوف الذي قد ينتابكم عند سماع مثل هذا التشخيص. هدفنا هو تزويدكم بالمعرفة التي ستمكنكم من اتخاذ قرارات مستنيرة، والتأكيد لكم أن هناك أملًا كبيرًا في تحسين حالة أطفالكم واستعادة وظيفة أطرافهم بشكل طبيعي قدر الإمكان.
ما هي النتوءات العظمية الوراثية المتعددة (MHE)؟
النتوءات العظمية الوراثية المتعددة (MHE)، المعروفة أيضًا باسم "التعظم الغضروفي المتعدد" أو "الخُلّاعات الغضروفية المتعددة"، هي حالة وراثية نادرة تؤثر على نمو العظام. في جوهرها، تتميز هذه الحالة بنمو نتوءات عظمية صغيرة حميدة (غير سرطانية) مغطاة بطبقة من الغضروف، وتُعرف هذه النتوءات بالخلّاعات (exostoses). تنمو هذه الخلّاعات عادةً بالقرب من نهايات العظام الطويلة حيث توجد صفائح النمو (الغضروف المشاشي)، وهي المناطق المسؤولة عن نمو العظم في الطول.
تُعد MHE اضطرابًا وراثيًا ينتقل عادةً بطريقة سائدة (autosomal dominant)، مما يعني أن الطفل يحتاج إلى وراثة نسخة واحدة فقط من الجين المتحور من أحد الوالدين ليصاب بالحالة. في بعض الحالات، قد تحدث طفرة جينية جديدة دون وجود تاريخ عائلي للمرض. يمكن أن تؤثر هذه النتوءات على العديد من العظام في الجسم، لكنها غالبًا ما تظهر في عظام الساعد والساقين والكتفين.
ما يميز MHE هو تأثيرها على عملية إعادة تشكيل العظم الطبيعية (remodeling). ففي الأطفال الذين ما زالت عظامهم تنمو، تؤدي هذه النتوءات إلى خلل في هذه العملية، مما ينتج عنه نتوءات عظمية غير طبيعية وقد يسبب أيضًا تباطؤًا في نمو العظام المتأثرة. هذا التباطؤ، خاصة في الساعد، يمكن أن يؤدي إلى تشوهات مثل تقوس العظم أو قصر أحد عظام الساعد مقارنة بالآخر، مما يؤثر بشكل كبير على حركة اليد والرسغ.
تشريح مبسط للساعد: مفتاح فهم المشكلة
لفهم كيفية تأثير النتوءات العظمية الوراثية المتعددة على الساعد، من الضروري أن نلقي نظرة مبسطة على تشريح هذه المنطقة الحيوية في ذراعنا. الساعد ليس مجرد عظم واحد؛ بل هو يتكون من عظمتين رئيسيتين تعملان بتناغم تام لتحقيق مجموعة واسعة من الحركات المعقدة.
العظمتان الرئيسيتان في الساعد:
- عظم الزند (Ulna): هو العظم الأطول والأكثر ثباتًا في الساعد، ويمتد من الكوع إلى الرسغ. يعمل الزند كنقطة ارتكاز محورية تدور حولها عظم الكعبرة.
- عظم الكعبرة (Radius): هو العظم الآخر في الساعد، ويقع بجانب الزند. يتميز الكعبرة بقدرته على الدوران حول الزند، مما يسمح لنا بتدوير الساعد واليد (حركات الكب والإستلقاء).
كيف تعمل هاتان العظمتان معًا؟
تخيل أن الزند هو محور ثابت، والكعبرة تدور حوله. هذه الحركة الدورانية، المعروفة بالكب (pronation) والإستلقاء (supination)، هي ما يسمح لنا بقلب راحة اليد لأعلى ولأسفل، وهي ضرورية لمهام يومية لا حصر لها مثل الكتابة، الإمساك بالأشياء، وتناول الطعام. يتطلب هذا الدوران السلس والمريح محاذاة دقيقة لكل من الكعبرة والزند، بالإضافة إلى سلامة الأربطة والأغشية التي تربط بينهما.
تأثير النتوءات العظمية على الساعد:
عندما تنمو النتوءات العظمية في الساعد، فإنها غالبًا ما تؤثر على صفائح النمو في نهاية عظم الزند أو الكعبرة، أو كليهما. هذا يمكن أن يؤدي إلى:
- نمو غير متساوٍ: قد ينمو أحد العظمين (عادة الزند) أقصر من الآخر، مما يسبب اختلالًا في الطول.
- تقوس العظم: قد تتسبب النتوءات في انحناء أو تقوس العظم المتأثر.
- إعاقة الدوران: يمكن للنتوءات أن تعيق حركة دوران الكعبرة حول الزند، مما يحد من حركات الكب والإستلقاء.
- خلل في المفصل الرسغي: قد يؤدي النمو غير الطبيعي إلى خلع جزئي في مفصل الرسغ، مما يزيد من التشوه والألم.
فهم هذه العلاقة المعقدة بين العظمتين وحركتهما هو الخطوة الأولى نحو تقدير التحديات التي يواجهها مرضى MHE في الساعد، وأهمية التدخل الطبي لتصحيح هذه التشوهات واستعادة وظيفة الذراع.
الأسباب والأعراض: كيف تظهر النتوءات العظمية الوراثية في الساعد؟
التعرف على أسباب وأعراض النتوءات العظمية الوراثية المتعددة (MHE) في الساعد هو حجر الزاوية في التشخيص المبكر والعلاج الفعال. في هذه الفقرة، سنتعمق في الجذور الجينية للمرض، وكيف تتجلى أعراضه في الساعد، مع التركيز على ما يمكن أن يلاحظه الآباء والمرضى.
الأسباب الوراثية للنتوءات العظمية المتعددة:
كما ذكرنا سابقًا، فإن MHE هي حالة وراثية في الغالب. تنجم عن طفرات في جينات تُعرف باسم EXT1 أو EXT2. هذه الجينات مسؤولة عن إنتاج بروتينات تلعب دورًا حاسمًا في تنظيم نمو الغضروف وتطويره. عندما لا تعمل هذه الجينات بشكل صحيح، يحدث خلل في نمو خلايا الغضروف، مما يؤدي إلى تشكيل نتوءات عظمية مغطاة بالغضروف (الخلّاعات) على سطح العظام بالقرب من صفائح النمو.
- الوراثة السائدة: في معظم الحالات، تنتقل MHE بطريقة وراثية سائدة جسمية. هذا يعني أن وجود نسخة واحدة فقط من الجين المتحور يكفي لإصابة الشخص بالمرض. فإذا كان أحد الوالدين مصابًا، فإن هناك فرصة بنسبة 50% لكل طفل لوراثة الحالة.
- طفرات عشوائية: في بعض الأحيان، قد لا يكون هناك تاريخ عائلي للمرض. في هذه الحالات، تحدث الطفرة الجينية بشكل عفوي (طفرة جديدة) في الشخص المصاب.
من المهم جدًا فهم الجانب الوراثي، خاصة للعائلات التي تخطط لإنجاب أطفال، حيث يمكن أن يساعد الاستشارة الوراثية في فهم المخاطر والخيارات المتاحة.
الأعراض الظاهرة والملموسة في الساعد:
تظهر النتوءات العظمية غالبًا خلال مرحلة الطفولة وتتطور مع نمو الطفل. في الساعد، يمكن أن تتجلى الأعراض بطرق مختلفة، وقد تزداد سوءًا مع التقدم في العمر وتطور النتوءات وتشوه العظام.
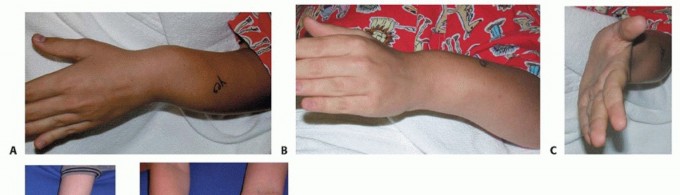
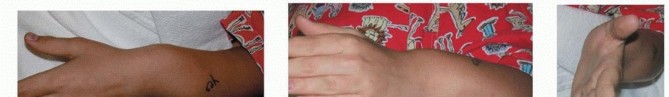
- النتوءات العظمية الواضحة: العلامة الأكثر وضوحًا هي وجود كتل صلبة وملموسة تحت الجلد، خاصة بالقرب من الكوع أو الرسغ. قد تكون هذه النتوءات مؤلمة عند الضغط عليها أو عند اصطدامها بشيء.
-
تشوه الساعد:
- تقوس الساعد: يمكن أن يؤدي النمو غير المتساوٍ لعظمي الساعد إلى تقوس الساعد، وغالبًا ما يكون ذلك في عظم الكعبرة.
- قصر الساعد: قد يظهر الساعد المصاب أقصر من الساعد الآخر بسبب تباطؤ نمو العظام.
- خلع رأس عظم الزند: في حالات متقدمة، قد يؤدي النمو غير المتساوٍ للزند والكعبرة إلى خلع رأس عظم الزند من مفصله في الرسغ، مما يسبب نتوءًا واضحًا وتشوهاً.
-
تحديد مدى الحركة والألم:
- صعوبة في الكب والإستلقاء: قد يجد المريض صعوبة في تدوير الساعد واليد بشكل كامل، مما يؤثر على قدرته على أداء مهام بسيطة مثل قلب المفتاح أو تناول الطعام بملعقة.
- الألم: يمكن أن تسبب النتوءات الألم، خاصة إذا كانت تضغط على الأعصاب المحيطة، أو الأوتار، أو العضلات، أو بسبب الضغط الميكانيكي على المفاصل.
- ضعف اليد: قد يعاني المرضى من ضعف في قوة القبضة أو ضعف عام في اليد والساعد بسبب التشوه وتأثر الأعصاب.
- التأثيرات الجمالية والنفسية: يمكن أن تسبب التشوهات الظاهرة قلقًا جماليًا واجتماعيًا، خاصة لدى الأطفال والمراهقين، مما يؤثر على ثقتهم بأنفسهم وتفاعلهم مع الآخرين.
من الأهمية بمكان أن يقوم أي شخص يلاحظ هذه الأعراض، خاصة في الأطفال، بزيارة طبيب متخصص في جراحة العظام في أقرب وقت ممكن. التشخيص المبكر والرعاية المتخصصة يمكن أن تحدث فرقًا كبيرًا في إدارة الحالة ونتائج العلاج. الأستاذ الدكتور محمد هطيف في صنعاء يقدم تقييمًا دقيقًا وشاملًا لهذه الحالات، مستخدمًا أحدث التقنيات التشخيصية لضمان أفضل خطة علاجية.
خيارات العلاج: من المراقبة إلى الجراحة المتقدمة
تحديد خطة العلاج المناسبة للنتوءات العظمية الوراثية المتعددة في الساعد يعتمد على عدة عوامل، بما في ذلك عمر المريض، مدى التشوه، الأعراض المصاحبة، وموقع النتوءات. يهدف العلاج بشكل عام إلى تخفيف الألم، تحسين وظيفة الساعد واليد، تصحيح التشوهات، ومنع المضاعفات المستقبلية. يقدم الأستاذ الدكتور محمد هطيف في عيادته بصنعاء استشارات متخصصة لتحديد المسار العلاجي الأمثل لكل حالة.
العلاجات غير الجراحية: متى تكون مناسبة؟
في بعض الحالات، وخاصة عندما تكون النتوءات صغيرة ولا تسبب أعراضًا كبيرة أو قيودًا وظيفية، قد يكون النهج الأولي هو المراقبة النشطة. هذا ينطبق بشكل خاص على الأطفال في مرحلة النمو حيث قد تتغير الحالة.
- المراقبة الدورية: يقوم الطبيب بمراقبة النتوءات وحجمها وتأثيرها على حركة الساعد من خلال فحوصات دورية وصور الأشعة السينية. الهدف هو الكشف عن أي تطورات سلبية مبكرًا.
- إدارة الألم: إذا كانت النتوءات تسبب ألمًا خفيفًا، يمكن استخدام مسكنات الألم التي لا تستلزم وصفة طبية، أو العلاج الطبيعي لتقليل التوتر على الأنسجة المحيطة.
- العلاج الطبيعي: يمكن أن يساعد العلاج الطبيعي في الحفاظ على نطاق حركة جيد في الساعد والرسغ، وتقوية العضلات المحيطة، وتخفيف بعض الأعراض، خاصة إذا كان هناك تصلب أو ضعف.
من المهم ملاحظة أن العلاجات غير الجراحية لا يمكنها إزالة النتوءات العظمية أو تصحيح التشوهات الهيكلية الكبيرة. إنها تُستخدم غالبًا لإدارة الأعراض الخفيفة أو كمرحلة انتظار قبل النظر في الخيارات الجراحية.
العلاجات الجراحية: متى تصبح ضرورية؟
تصبح الجراحة هي الخيار الأساسي عندما تسبب النتوءات العظمية ألمًا شديدًا، تحد من حركة الساعد واليد بشكل كبير، تضغط على الأعصاب أو الأوعية الدموية، أو تسبب تشوهات جمالية ووظيفية تؤثر على جودة حياة المريض. الهدف من الجراحة هو إزالة النتوءات وتصحيح التشوهات لتحسين وظيفة الذراع.
الإجراءات الجراحية الشائعة:
تعتمد الجراحة المحددة على نوع التشوه وموقعه وحجم النتوءات. فيما يلي بعض الإجراءات الشائعة:
-
استئصال النتوءات (Excision of Exostoses):
- الوصف: يتضمن هذا الإجراء إزالة النتوءات العظمية التي تسبب الألم أو تحد من الحركة أو تضغط على الهياكل المحيطة.
- الهدف: تخفيف الألم والضغط وتحسين نطاق الحركة.
-
قطع العظم (Osteotomy):
- الوصف: قطع العظم هو إجراء جراحي معقد يتضمن قطع العظم (عادة الزند أو الكعبرة) وإعادة محاذاته لتصحيح التقوس أو الفروق في الطول. قد يتم استخدام صفائح ومسامير أو مثبتات خارجية لتثبيت العظم في وضعية التصحيح أثناء الشفاء.
- الهدف: تصحيح التشوهات الهيكلية، مثل تقوس الساعد أو قصر أحد العظمين مقارنة بالآخر، وتحسين محاذاة المفاصل.
-
أنواع قطع العظم في الساعد:
- قطع عظم تصحيحي (Corrective Osteotomy): لتصحيح الانحناءات أو الزوايا غير الطبيعية في العظم.
- تطويل العظم (Bone Lengthening): في حالات قصر أحد العظمين بشكل كبير، قد يتم استخدام تقنيات تطويل العظم لتقليل الفرق في الطول بين الزند والكعبرة، وغالبًا ما يتم ذلك باستخدام مثبتات خارجية.
- إجراءات إضافية: في بعض الحالات، قد تكون هناك حاجة لإجراءات إضافية مثل تحرير الأربطة أو إعادة بناء المفاصل، خاصة في مفصل الرسغ إذا كان هناك خلع أو عدم استقرار.
الاستعداد للجراحة:
- التقييم الشامل: قبل الجراحة، سيقوم الأستاذ الدكتور محمد هطيف بتقييم شامل للمريض، بما في ذلك الفحص البدني الدقيق، صور الأشعة السينية، وأحيانًا الرنين المغناطيسي (MRI) أو الأشعة المقطعية (CT) لتقييم مدى التشوه وحجم النتوءات وتأثيرها على الهياكل المحيطة.
- التخطيط الجراحي المتقدم: يستخدم الأستاذ الدكتور أساليب تخطيط جراحية متقدمة، بما في ذلك النماذج ثلاثية الأبعاد في بعض الحالات، لضمان أعلى دقة وفعالية للإجراء الجراحي.
- مناقشة المخاطر والفوائد: سيقوم الطبيب بشرح مفصل لجميع جوانب الجراحة، بما في ذلك المخاطر المحتملة (مثل العدوى، النزيف، إصابة الأعصاب، عدم التصاق العظم) والفوائد المتوقعة، لضمان أن يكون المريض وعائلته على دراية تامة.
<h3>جدول مقارنة: العلاجات غير الجراحية مقابل الجراحية للنتوءات العظمية في الساعد</h3>
<table>
<thead>
<tr>
<th style="width: 30%;">العامل</th>
<th style="width: 35%;">العلاج غير الجراحي (المراقبة، العلاج الطبيعي، المسكنات)</th>
<th style="width: 35%;">العلاج الجراحي (استئصال النتوءات، قطع العظم)</th>
</tr>
</thead>
<tbody>
<tr>
<td><strong>الحالات المناسبة</strong></td>
<td>نتوءات صغيرة، أعراض خفيفة، لا توجد قيود وظيفية كبيرة، الأطفال الصغار في مرحلة المراقبة.</td>
<td>نتوءات كبيرة، ألم شديد، قيود وظيفية كبيرة (صعوبة في الحركة)، ضغط على الأعصاب، تشوهات هيكلية واضحة (تقوس، قصر).</td>
</tr>
<tr>
<td><strong>الأهداف الرئيسية</strong></td>
<td>تخفيف الأعراض، الحفاظ على نطاق الحركة، المراقبة لمنع التفاقم.</td>
<td>إزالة النتوءات، تصحيح التشوهات، استعادة وظيفة الساعد واليد، تخفيف الألم والضغط.</td>
</tr>
<tr>
<td><strong>الفعالية</strong></td>
<td>لا يغير من مسار المرض أو التشوهات الهيكلية؛ يعالج الأعراض فقط.</td>
<td>يصحح المشكلة الأساسية؛ يمكن أن يحقق تحسنًا كبيرًا في الوظيفة والمظهر.</td>
</tr>
<tr>
<td><strong>وقت التعافي</strong></td>
<td>لا يوجد وقت تعافٍ مباشر، لكن المراقبة قد تستمر لسنوات.</td>
<td>يتطلب فترة تعافٍ أطول تشمل الجبس/الجبيرة، العلاج الطبيعي المكثف (عدة أسابيع إلى أشهر).</td>
</tr>
<tr>
<td><strong>المخاطر</strong></td>
<td>قليلة جدًا؛ قد تتفاقم الحالة دون تدخل.</td>
<td>مخاطر جراحية عامة (عدوى، نزيف، تخدير) ومخاطر خاصة بالعظم (عدم الالتئام، إصابة الأعصاب، النكس).</td>
</tr>
<tr>
<td><strong>التأثير طويل الأمد</strong></td>
<td>قد تستمر التشوهات والأعراض، وقد تتفاقم.</td>
<td>تحسن دائم في الوظيفة والشكل، لكن قد تحتاج بعض الحالات لمراجعة في المستقبل.</td>
</tr>
</tbody>
</table>
التعافي وإعادة التأهيل والعلاج الطبيعي: رحلة الشفاء
الجراحة هي خطوة أولى حاسمة في رحلة علاج النتوءات العظمية الوراثية المتعددة في الساعد، لكن التعافي الكامل واستعادة وظيفة الذراع يعتمد بشكل كبير على مرحلة ما بعد الجراحة، والتي تشمل الرعاية الدقيقة وإعادة التأهيل المكثف والعلاج الطبيعي. يتفهم الأستاذ الدكتور محمد هطيف أن هذه المرحلة حيوية لنجاح العلاج على المدى الطويل، ويوجه مرضاه بخطوات واضحة ومُفصلة.
المرحلة الأولى: الرعاية الفورية بعد الجراحة (الأيام والأسابيع الأولى)
- إدارة الألم: بعد الجراحة مباشرة، قد يشعر المريض ببعض الألم، وسيتم توفير الأدوية اللازمة لتخفيفه بفعالية.
- الجبس أو الجبيرة: يتم وضع جبس أو جبيرة على الساعد للحفاظ على العظم في وضعه الجديد والمصحح، ولحمايته أثناء عملية الالتئام. يجب المحافظة على الجبس جافًا ونظيفًا، والالتزام بتعليمات الطبيب بخصوصه.
- العناية بالجرح: سيتم تزويد المريض بتعليمات مفصلة حول كيفية العناية بالجرح لتقليل خطر العدوى.
- رفع الذراع: يُنصح برفع الذراع المصابة فوق مستوى القلب قدر الإمكان لتقليل التورم.
- مراقبة العلامات: يجب مراقبة أي علامات للعدوى (احمرار شديد، تورم، إفرازات، حمى) أو مشاكل في الدورة الدموية (برودة أو زرقان الأصابع، خدر شديد) وإبلاغ الطبيب فورًا.
المرحلة الثانية: بداية العلاج الطبيعي وإعادة التأهيل (بعد إزالة الجبس)
بمجرد إزالة الجبس، تبدأ المرحلة الأكثر أهمية في استعادة الوظيفة: العلاج الطبيعي وإعادة التأهيل. يتم تصميم برنامج العلاج الطبيعي بشكل فردي لكل مريض من قبل أخصائي العلاج الطبيعي، بالتعاون الوثيق مع الأستاذ الدكتور محمد هطيف .
-
أهداف العلاج الطبيعي:
- استعادة نطاق الحركة: التركيز على استعادة حركة الكب والإستلقاء للساعد، وثني وبسط الكوع والرسغ والأصابع.
- تقوية العضلات: بناء قوة العضلات في الساعد واليد والذراع التي قد تكون ضعفت بسبب عدم الاستخدام أو الجراحة.
- تحسين التنسيق والمرونة: تطوير التنسيق بين اليد والعين والمرونة العامة للذراع.
- إدارة التورم والندوب: استخدام تقنيات لتقليل التورم وتحسين مظهر ومرونة الندوب.
-
أنواع التمارين:
- تمارين نطاق الحركة اللطيفة: تبدأ بتمارين خفيفة جدًا لتدوير الساعد وثني الرسغ والأصابع.
- تمارين التقوية: استخدام أوزان خفيفة أو أشرطة مقاومة لتقوية عضلات الساعد والقبضة.
- التمارين الوظيفية: تمارين تحاكي المهام اليومية، مثل الإمساك بالأشياء، الكتابة، أو استخدام الأدوات.
- العلاج اليدوي: قد يستخدم أخصائي العلاج الطبيعي تقنيات يدوية لتحسين حركة المفاصل ومرونة الأنسجة.
- الالتزام والمثابرة: يتطلب برنامج العلاج الطبيعي التزامًا ومثابرة من المريض وعائلته. سيقوم أخصائي العلاج الطبيعي بتعليم التمارين التي يمكن إجراؤها في المنزل، ويجب الالتزام بها بانتظام لتحقيق أفضل النتائج.
المرحلة الثالثة: التعافي طويل الأمد والعودة للأنشطة
- العودة التدريجية للأنشطة: يتم تشجيع المريض على العودة تدريجيًا إلى أنشطته اليومية والرياضية تحت إشراف الطبيب وأخصائي العلاج الطبيعي. يجب تجنب الأنشطة التي تضع ضغطًا مفرطًا على الذراع حتى يكتمل الشفاء.
- متابعة النمو: بالنسبة للأطفال والمراهقين، ستستمر المتابعة الدورية مع الأستاذ الدكتور محمد هطيف لمراقبة نمو العظام والتأكد من عدم ظهور نتوءات جديدة أو تشوهات أخرى مع التقدم في العمر.
- الدعم النفسي: يمكن أن تكون رحلة التعافي طويلة، والدعم النفسي من العائلة والأصدقاء، وأحيانًا الاستشارة المتخصصة، يلعب دورًا مهمًا في مساعدة المريض على التكيف والتعافي.
<h3>جدول دليل العلاج الطبيعي المقترح للساعد بعد جراحة قطع العظم</h3>
<table>
<thead>
<tr>
<th style="width: 25%;">المرحلة</th>
<th style="width: 40%;">الأهداف</th>
<th style="width: 35%;">تمارين مقترحة</th>
</tr>
</thead>
<tbody>
<tr>
<td><strong>1: بعد إزالة الجبس مباشرة (2-4 أسابيع)</strong></td>
<td>تخفيف الألم والتورم، استعادة نطاق الحركة الأساسي، حماية موقع الجراحة.</td>
<td>
<ul>
<li>تمارين الكوع والرسغ والأصابع السلبية والنشطة المساعدة (بلطف).</li>
<li>تدوير الساعد الخفيف (كب وإستلقاء) ضمن مدى الألم.</li>
<li>ضغط لطيف بكرة ناعمة لتمارين القبضة.</li>
<li>تدليك الأنسجة الرخوة (إذا سمح الطبيب).</li>
</ul>
</td>
</tr>
<tr>
<td><strong>2: تعزيز الحركة والقوة (4-8 أسابيع)</strong></td>
<td>تحسين نطاق الحركة الكامل، البدء بتقوية العضلات.</td>
<td>
<ul>
<li>تمارين الكب والإست
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك