التهابات ما بعد الكسور: دليل شامل للمرضى في اليمن مع الأستاذ الدكتور محمد هطيف

الخلاصة الطبية السريعة: التهابات ما بعد الكسور هي مضاعفات خطيرة تتطلب تدخلاً عاجلاً. تبدأ بالتشخيص الدقيق عبر الفحوصات المخبرية والتصوير، يتبعها العلاج الجراحي لإزالة الأنسجة المصابة وتثبيت الكسر، مع استخدام المضادات الحيوية. يليه التعافي بإشراف طبي دقيق.
مقدمة وفهم التهابات ما بعد الكسور
تُعدّ التهابات ما بعد الكسور، أو ما يُعرف طبيًا بالتهاب العظم والنقي التالي للرضح، من المضاعفات الخطيرة التي قد تواجه المريض بعد التعرض لكسر في العظام. في حين أن معظم الكسور تلتئم بشكل طبيعي ودون مشاكل، فإن حدوث العدوى يمكن أن يحوّل إصابة روتينية إلى تحدٍ معقد يهدد سلامة الطرف المصاب وقد يؤثر بشكل كبير على جودة حياة المريض.
إن الكسر هو إصابة في العظم، ولكن عندما تتسلل البكتيريا إلى منطقة الكسر، يمكن أن تبدأ عدوى تهدد عملية الشفاء الطبيعية. هذه العدوى لا تسبب الألم والمعاناة الجسدية فحسب، بل تزيد أيضًا من الأعباء النفسية والمالية على المريض وعائلته، نظرًا للحاجة غالبًا إلى إجراءات علاجية متعددة ومكلفة.
تختلف نسبة حدوث التهابات ما بعد الكسور بشكل كبير، وتعتمد على عدة عوامل مثل نوع الكسر، وما إذا كان هناك تدخل جراحي، وحالة المريض الصحية العامة (الأمراض المزمنة)، بالإضافة إلى التعريف الدقيق للعدوى.
أنواع الكسور وعلاقتها بالعدوى
- الكسور المفتوحة: تُعتبر الكسور المفتوحة (التي يخترق فيها العظم الجلد ويصبح مكشوفًا للهواء الخارجي) الأكثر عرضة للإصابة بالعدوى. تتراوح معدلات العدوى في هذه الحالات من 2% إلى 30%، وتزداد هذه النسبة بشكل مباشر مع شدة الكسر وتصنيفه. على سبيل المثال، الكسور المفتوحة من الدرجة الثالثة، وخاصة النوعين IIIb و IIIc، يمكن أن تصل فيها معدلات العدوى المبلغ عنها إلى أكثر من 25-50% في بعض الحالات، حتى مع الإدارة الأولية المكثفة.
- الكسور المغلقة المعالجة جراحيًا: حتى الكسور المغلقة التي لا يخترق فيها العظم الجلد، إذا تم علاجها جراحيًا (بوضع مسامير أو صفائح أو أسياخ لتثبيت الكسر)، فإنها تحمل خطرًا للعدوى، وإن كان أقل بكثير، يتراوح عادة بين 1% و 5%.
- التهابات المرتبطة بالأدوات الجراحية: تُعد هذه مجموعة فرعية مميزة، حيث تشكل البكتيريا طبقات حيوية (Biofilms) على أسطح الغرسات المعدنية (مثل الصفائح والمسامير) تحديًا مستمرًا للقضاء على العدوى.
كيف تحدث العدوى بعد الكسر؟
تتعدد العوامل التي تؤدي إلى حدوث العدوى بعد الكسر. السبب الرئيسي هو دخول البكتيريا مباشرة إلى موقع الإصابة أثناء الحدث الصادم الأولي، خاصة في الكسور المفتوحة. التدخل الجراحي، رغم أهميته البالغة لإعادة العظام إلى مكانها وتثبيتها، فإنه يفتح أيضًا حواجز الجسم الطبيعية، مما يخلق بوابة محتملة لدخول البكتيريا. في حالات أقل شيوعًا، قد تنتقل البكتيريا عبر مجرى الدم لتصل إلى الغرسات المعدنية، حتى بعد سنوات من التئام الكسر الأولي، مما يسلط الضوء على الطبيعة المزمنة للبكتيريا المكونة للطبقات الحيوية على الأسطح الخاملة.
إن فهم هذه الجوانب الأولية للعدوى بعد الكسور هو الخطوة الأولى نحو الوقاية منها وعلاجها بفعالية، وهو ما يحرص عليه الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري في صنعاء، عند التعامل مع مرضاه، مؤكدًا على أهمية التشخيص المبكر والإدارة السليمة.

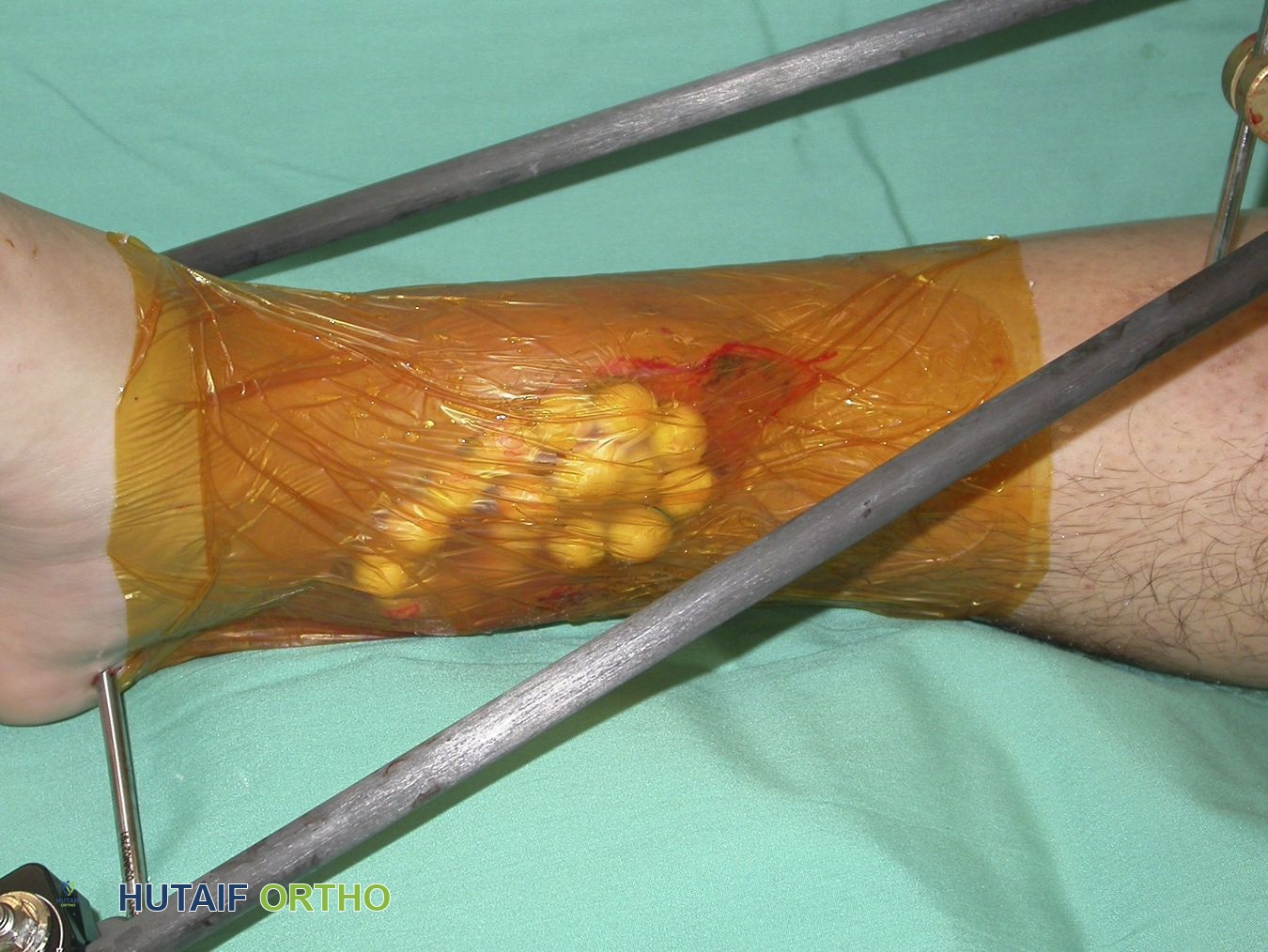
التشريح الحيوي وفهم كيفية تأثر العظام والأنسجة بالعدوى
إن فهم التشريح الحيوي للجسم وكيفية عمله فيما يتعلق بالتئام الكسور والعدوى أمر بالغ الأهمية لكل من الوقاية والعلاج. عندما يحدث كسر، تتأثر ليس فقط العظام ولكن أيضًا الأنسجة المحيطة بها، مما يجعلها عرضة للعدوى.
التشريح الإقليمي وإمدادات الدم
يحدد الإمداد الدموي الفريد للعظام والسمحاق (الغشاء المحيط بالعظم) والأنسجة الرخوة المحيطة حيويتها ومقاومتها للعدوى.
- العظم: يحصل العظم القشري (الطبقة الخارجية الصلبة) على إمداده الدموي من نظامين: السمحاقي والبطاني (الداخلي). السمحاق هو مصدر حيوي للخلايا المكونة للعظم والإمداد الدموي، خاصة في العظم القشري. يمكن أن يؤدي تجريد السمحاق بشكل كبير أثناء الجراحة إلى تعريض حيوية العظم القشري للخطر، مما يزيد من قابليته للنخر والعدوى. أما العظم الإسفنجي، فهو غني بالأوعية الدموية، وعادة ما يكون أكثر مقاومة للعدوى من العظم القشري، ولكن مساحته السطحية الكبيرة يمكن أن توفر ركيزة وفيرة لتكاثر البكتيريا بمجرد إصابته.
- الأنسجة الرخوة: توفر العضلات واللفافة والجلد إمدادًا دمويًا حيويًا، وتسمح بوصول الخلايا المناعية، وتشكل حواجز مادية ضد العدوى. يؤدي التلف الواسع للأنسجة الرخوة، مثل إصابات السلخ أو الصدمات المباشرة أو نقص التروية الدموية الناتج عن الجراحة، إلى إضعاف دفاعات الجسم المحلية ويخلق بيئة مواتية لتكاثر البكتيريا. غالبًا ما تكون السدائل العضلية، خاصة السدائل الوعائية الحرة، ضرورية لتوفير أنسجة غنية بالأوعية الدموية لتعزيز الشفاء ومكافحة العدوى في الحالات المعقدة. إن وجود الأنسجة الميتة، سواء كانت عظمًا أو أنسجة رخوة، يوفر وسطًا مثاليًا لنمو البكتيريا ويجب إزالته بدقة.
تكوين الطبقة الحيوية (Biofilm)
مفهوم أساسي في التهابات ما بعد الكسور هو الطبقة الحيوية البكتيرية. عندما تلتصق البكتيريا بسطح غرسة معدنية أو نسيج ميت، فإنها تتحول من حالة فردية عائمة إلى مجتمع ثابت ينتج طبقة حيوية.
- التركيب: تكون الطبقات الحيوية محاطة بمادة بوليمرية خارج الخلوية (EPS)، تحمي البكتيريا من دفاعات الجهاز المناعي للجسم والأجسام المضادة والمضادات الحيوية الجهازية. هذا يجعل العدوى المرتبطة بالطبقات الحيوية صعبة للغاية للقضاء عليها دون تدخل جراحي.
- دور الغرسات: توفر الغرسات العظمية (الصفائح، المسامير، الأسياخ النخاعية) أسطحًا خاملة لتكوين الطبقة الحيوية. يقلل وجود جسم غريب بشكل كبير من الجرعة المعدية للبكتيريا اللازمة لتأسيس العدوى. حتى الفولاذ المقاوم للصدأ أو التيتانيوم، وهما خاملان بشكل عام، يصبحان ركائز لتكاثر البكتيريا بمجرد تعرضهما.
ميكانيكا التثبيت
يُعد التثبيت الميكانيكي المستقر أمرًا بالغ الأهمية لالتئام الكسور ويؤثر بشكل غير مباشر على مقاومة العدوى.
- الاستقرار: تسهل بيئة الكسر المستقرة تكوين النسيج الكلسي (الجبرة) وإعادة الأوعية الدموية. على العكس من ذلك، يؤدي التثبيت غير المستقر إلى حركة مستمرة في موقع الكسر، مما يعزز عدم الالتئام ويوفر بيئة يمكن للبكتيريا أن تزدهر فيها وتتجنب دفاعات الجسم بشكل أكثر فعالية. يمكن أن تعطل الحركة الدقيقة أيضًا القنوات الوعائية والنسيج الكلسي النامي، مما يعيق الشفاء.
- تصميم الغرسة: يمكن أن يؤثر اختيار الغرسة (مثل سيخ نخاعي مقابل صفيحة ومسامير) على خطر العدوى وإدارتها. توفر المسامير النخاعية مشاركة مركزية للحمل وغالبًا ما تحافظ على الإمداد الدموي للسمحاق، ولكن إزالتها في حالات العدوى قد تكون معقدة. توفر الصفائح والمسامير تثبيتًا صلبًا ولكنها قد تتطلب تشريحًا أوسع للأنسجة الرخوة. توفر المثبتات الخارجية استقرارًا ممتازًا وتسمح بإدارة الجروح المفتوحة، ولكنها تحمل مخاطر عدوى مواقع الدبابيس.
استجابة الجسم والبيئة المحلية
يمكن أن تؤثر البيئة المحلية في موقع الكسر – درجة الحموضة، وتوتر الأكسجين، ووجود ورم دموي أو مصلي – بشكل كبير على نمو البكتيريا ووظيفة الخلايا المناعية للجسم. الظروف الإقفارية ونقص الأكسجين، الشائعة في الأنسجة التالفة، تفضل نمو البكتيريا اللاهوائية وتضعف وظيفة العدلات. يمكن أن تستغل مسببات الأمراض سلسلة الالتهاب التي تبدأها الصدمة، والتي تعد ضرورية للشفاء، إذا لم يتم التحكم فيها.
إن فهم هذه العوامل التشريحية والبيوميكانيكية يساعد الأطباء، وعلى رأسهم الأستاذ الدكتور محمد هطيف في صنعاء، على اتخاذ قرارات مستنيرة بشأن كيفية إدارة الكسور وتقليل مخاطر العدوى، أو علاجها بفعالية إذا حدثت.
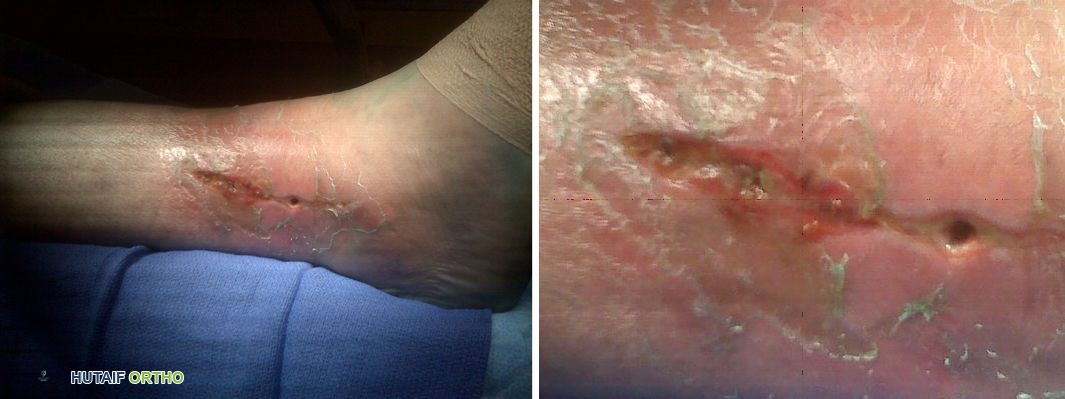
الأسباب وعوامل الخطر التي تزيد من احتمالية العدوى
تتعدد الأسباب وعوامل الخطر التي تجعل المريض أكثر عرضة للإصابة بالتهابات ما بعد الكسور. فهم هذه العوامل يساعد في اتخاذ الإجراءات الوقائية اللازمة ويساهم في التشخيص والعلاج المبكر.
عوامل الخطر الرئيسية للإصابة بالتهابات ما بعد الكسور:
-
خصائص الإصابة (الكسر نفسه):
- الإصابات عالية الطاقة: مثل حوادث السيارات أو السقوط من ارتفاعات عالية، والتي تسبب عادة أضرارًا جسيمة للأنسجة الرخوة والعظام.
- تلف الأنسجة الرخوة الشديد: مثل إصابات السلخ (Degloving injuries) أو التمزقات العضلية الكبيرة، حيث يصبح الجلد والعضلات عرضة للتلف ونقص التروية الدموية.
- التلوث: التعرض للأوساخ أو البكتيريا من البيئة المحيطة، كما هو الحال في الإصابات الزراعية أو الكسور المفتوحة الملوثة.
- الكسور المتفتتة بشدة: عندما ينقسم العظم إلى عدة قطع صغيرة، مما يزيد من مساحة السطح المعرضة للعدوى ويصعب عملية التنظيف.
-
الأمراض المزمنة للمريض (الاعتلالات المشتركة):
- داء السكري: يؤثر على الدورة الدموية الدقيقة ويضعف الجهاز المناعي، مما يجعل المريض أكثر عرضة للعدوى ويؤخر الشفاء.
- أمراض الأوعية الدموية الطرفية: تقلل من تدفق الدم إلى الأطراف، مما يقلل من قدرة الجسم على مكافحة العدوى وإيصال المضادات الحيوية.
- ضعف الجهاز المناعي: بسبب حالات مثل فيروس نقص المناعة البشرية (HIV)، أو استخدام الكورتيزون المزمن، أو أمراض المناعة الذاتية مثل التهاب المفاصل الروماتويدي، مما يجعل الجسم أقل قدرة على الدفاع عن نفسه ضد البكتيريا.
- سوء التغذية: نقص البروتينات والفيتامينات والمعادن يضعف قدرة الجسم على الشفاء ومكافحة العدوى.
- السمنة المفرطة: تزيد من الضغط على الأنسجة، وتصعب الجراحة، وتؤثر على تدفق الدم، وتزيد من خطر المضاعفات.
-
عوامل نمط الحياة:
- استخدام النيكوتين (التدخين، السجائر الإلكترونية): يؤثر النيكوتين بشكل خاص على الدورة الدموية الدقيقة، ويضعف وظيفة الخلايا العظمية (التي تبني العظام)، ويقلل من استجابة الجهاز المناعي، مما يؤثر بشكل عميق على الشفاء ومقاومة العدوى.
- إدمان الكحول: يضعف الجهاز المناعي ويؤثر على الحالة الغذائية العامة للمريض.
- سوء النظافة الشخصية: يزيد من احتمالية تلوث الجروح بالبكتيريا.
-
العوامل الجراحية:
- وقت الجراحة الطويل: يزيد من تعرض الأنسجة للهواء والبكتيريا.
- التنظيف غير الكافي (Debridement): عدم إزالة جميع الأنسجة الميتة أو الملوثة بشكل كامل يوفر بيئة مثالية لنمو البكتيريا.
- فقدان الدم الزائد: يمكن أن يؤدي إلى نقص الأكسجين في الأنسجة وضعف الجهاز المناعي.
- المضادات الحيوية الوقائية غير المناسبة: عدم إعطاء المضادات الحيوية الصحيحة أو بالجرعة المناسبة قبل الجراحة.
- التثبيت غير المستقر: إذا لم يتم تثبيت الكسر بشكل جيد، فإن الحركة المستمرة في موقع الكسر يمكن أن تعيق الشفاء وتزيد من خطر العدوى.
- احتفاظ الأنسجة الميتة: أي جزء من العظم أو الأنسجة الرخوة يموت بعد الإصابة أو الجراحة يمكن أن يصبح بؤرة للعدوى.
أهمية التعرف المبكر والإدارة الفعالة
إن التعرف المبكر على العدوى وإدارتها بشكل فعال أمر بالغ الأهمية. فالتكاليف المالية لعلاج التهابات ما بعد الكسور غالبًا ما تتجاوز تكاليف الرعاية الأولية للكسر بعدة أضعاف، وغالبًا ما تتطلب إجراءات جراحية متعددة، وإقامة طويلة في المستشفى، ورعاية متخصصة للجروح.
يؤكد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة في صنعاء، على أهمية تقييم هذه العوامل بدقة لكل مريض لوضع خطة علاجية وقائية وعلاجية مخصصة تضمن أفضل النتائج الممكنة.
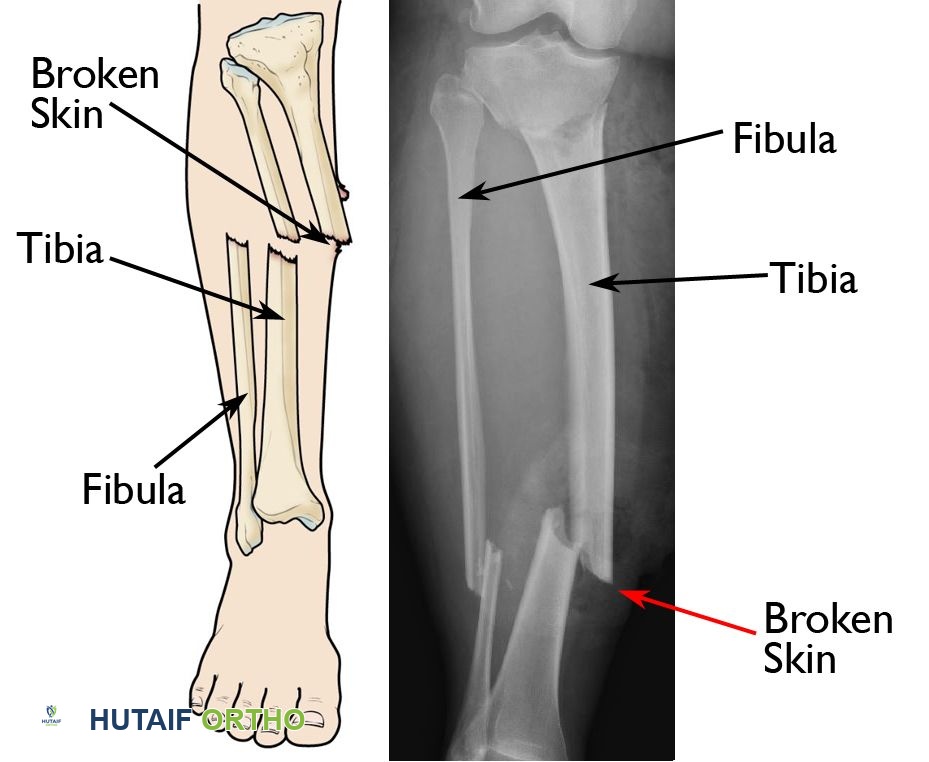
الأعراض والعلامات التحذيرية لالتهابات ما بعد الكسور
من الضروري جدًا للمرضى وأسرهم معرفة الأعراض والعلامات التي قد تشير إلى وجود عدوى بعد الكسر. إن التعرف المبكر على هذه العلامات يمكن أن يحدث فرقًا كبيرًا في نجاح العلاج والوقاية من المضاعفات الخطيرة. إذا لاحظت أيًا من هذه الأعراض، يجب عليك الاتصال بطبيبك فورًا.
الأعراض والعلامات الشائعة للعدوى:
- الألم المستمر أو المتزايد: على الرغم من أن الألم بعد الكسر أمر طبيعي، إلا أن الألم الذي يزداد سوءًا بمرور الوقت، أو الألم الشديد الذي لا يستجيب لمسكنات الألم المعتادة، أو الألم الذي يظهر بعد فترة من التحسن، قد يكون علامة على العدوى.
- الحمى والقشعريرة: ارتفاع درجة حرارة الجسم (الحمى) والشعور بالبرد أو القشعريرة هي علامات جهازية تدل على أن الجسم يحارب عدوى.
- التورم والاحمرار والدفء حول موقع الكسر: هذه هي علامات التهاب موضعي. إذا كانت المنطقة المحيطة بالجرح أو الكسر منتفخة أو حمراء أو دافئة بشكل غير طبيعي، فقد يشير ذلك إلى وجود عدوى.
- خروج صديد أو سائل كريه الرائحة من الجرح: يعتبر خروج القيح (الصديد) أو أي سائل ذي رائحة كريهة من موقع الجرح أو الشق الجراحي علامة مؤكدة على العدوى. قد يكون هذا الصديد أصفر، أخضر، أو أبيض.
- تأخر التئام الجرح أو فتحه (انفصال الجرح): إذا لم يلتئم الجرح الجراحي بشكل جيد، أو إذا انفصلت حواف الجرح بعد أن كانت مغلقة، فهذه علامة مقلقة.
- الشعور بالخمول أو التعب الشديد: قد تكون العدوى الجهازية مرهقة للجسم وتسبب شعورًا عامًا بالمرض والتعب.
- تشكل الناسور أو الجيوب الأنفية: قد تلاحظ وجود فتحة صغيرة في الجلد (ناسور أو جيب أنفي) يخرج منها صديد أو سائل، وقد تكون هذه الفتحة متصلة بالعظم المصاب.
- صعوبة في استخدام الطرف المصاب: إذا كنت تواجه صعوبة متزايدة في تحريك أو استخدام الطرف المصاب، أو إذا كان هناك ضعف غير مبرر، فقد يكون ذلك بسبب الألم أو التلف الناتج عن العدوى.
متى يجب طلب المساعدة الطبية؟
لا تنتظر إذا لاحظت أيًا من هذه الأعراض. من المهم جدًا طلب المساعدة الطبية فورًا. في صنعاء، يقدم الأستاذ الدكتور محمد هطيف خبرته في تقييم هذه الحالات وتقديم التشخيص والعلاج المناسبين. إن التدخل المبكر يمكن أن يمنع العدوى من الانتشار ويقلل من خطر المضاعفات الخطيرة، مثل الحاجة إلى عمليات جراحية متعددة أو فقدان وظيفة الطرف.
تذكر دائمًا أن صحتك هي الأولوية القصوى، ولا تتردد في طرح أي أسئلة أو مخاوف لديك على فريق الرعاية الصحية الخاص بك.

التشخيص الدقيق لالتهابات ما بعد الكسور
يُعد التشخيص الدقيق والمبكر لالتهابات ما بعد الكسور حجر الزاوية في العلاج الناجح. يتطلب الأمر نهجًا متعدد التخصصات يجمع بين التقييم السريري، والفحوصات المخبرية، والتصوير الطبي. في صنعاء، يتبع الأستاذ الدكتور محمد هطيف وفريقه بروتوكولات تشخيصية صارمة لضمان تحديد العدوى بدقة.
1. التقييم السريري الشامل
- التاريخ المرضي: جمع معلومات مفصلة حول الإصابة الأصلية، والجراحات السابقة، والأمراض المزمنة، والأدوية التي يتناولها المريض.
- الفحص البدني: تقييم الجرح أو موقع الكسر بدقة، والبحث عن علامات الالتهاب مثل الاحمرار، التورم، الدفء، الألم عند اللمس، وخروج أي إفرازات. كما يتم تقييم حالة الأنسجة الرخوة المحيطة.
2. الفحوصات المخبرية
تساعد هذه الفحوصات في تأكيد وجود العدوى وتحديد نوع البكتيريا المسببة:
- تعداد الدم الكامل (CBC): قد يُظهر ارتفاعًا في عدد كريات الدم البيضاء (Leukocytosis)، مما يشير إلى وجود عدوى.
- سرعة الترسيب (ESR) والبروتين التفاعلي C (CRP): هذه هي علامات التهاب عامة. ارتفاعهما يشير إلى وجود عملية التهابية في الجسم، وقد تكون بسبب العدوى.
- البروكالسيتونين (Procalcitonin): قد يكون مفيدًا في التمييز بين العدوى البكتيرية وغيرها من العمليات الالتهابية.
- التقييم الغذائي قبل الجراحة: (الألبومين، البري ألبومين، العدد الكلي للخلايا الليمفاوية) لتقييم حالة المريض الغذائية التي تؤثر على الشفاء.
-
المزرعة الميكروبيولوجية:
- أخذ عينات من الأنسجة العميقة أو الشفط: يُفضل أخذ عينات من الأنسجة العميقة (3-5 عينات على الأقل) بدلاً من المسحات السطحية، حيث إنها أكثر دقة. تُرسل العينات للزراعة الهوائية واللاهوائية والفطرية لتحديد نوع البكتيريا والمضادات الحيوية الفعالة ضدها.
- عينات أثناء الجراحة: تُعد ضرورية أثناء أي عملية جراحية لتنظيف العدوى.
- فحص الأنسجة (Histopathology): يمكن أن يؤكد فحص عينات العظام والأنسجة الرخوة تحت المجهر وجود التهاب العظم والنقي ويساعد في التمييز بينه وبين الحالات الالتهابية الأخرى.
3. التصوير الطبي
تُستخدم تقنيات التصوير المختلفة لتحديد مدى انتشار العدوى وتأثيرها على العظم والأنسجة المحيطة:
- الأشعة السينية العادية (Plain Radiographs): الفحص الأولي، قد تظهر علامات مثل نخر العظم (Sequestrum)، أو تكوين عظم جديد حول المنطقة المصابة (Involucrum)، أو تفاعل السمحاق، أو تآكل العظم، أو رخاوة الأدوات الجراحية. حساسيتها محدودة في الكشف عن العدوى المبكرة.
- التصوير المقطعي المحوسب (CT Scan): ممتاز لتحديد تدمير العظم القشري، ونخر العظم، وإعادة تشكيل العظم، والتفاعل بين الأدوات الجراحية والعظم. يوفر تفاصيل تشريحية دقيقة للتخطيط الجراحي.
- التصوير بالرنين المغناطيسي (MRI): حساس جدًا لتورم الأنسجة الرخوة، وتغيرات نخاع العظم، وتجمعات السوائل، والجيوب الأنفية. أقل تحديدًا في التمييز بين العدوى والحالات الالتهابية الأخرى (مثل عدم الالتئام). قد يتأثر بوجود أدوات معدنية.
-
دراسات الطب النووي:
- مسح العظام بالتقنيتيوم-99m: حساسية عالية ولكن خصوصية منخفضة للعدوى.
- مسح الكريات البيضاء الموسومة بالإنديوم-111: خصوصية أعلى للعدوى، ومفيد بشكل خاص عند التمييز بين العدوى والالتهاب غير الجرثومي أو عدم الالتئام. غالبًا ما يُجمع مع مسح كبريتيد التقنيتيوم-99m لتحسين خصوصية عدوى العظام.
- التصوير المقطعي بالإصدار البوزيتروني/المقطعي المحوسب (PET/CT) باستخدام 18F-FDG: دور ناشئ، يوفر حساسية وخصوصية عالية لالتهاب العظم والنقي، بما في ذلك حول الغرسات.
4. تصنيف العدوى (تصنيف سيرني-مادر)
يُعد هذا النظام دليلًا عمليًا للتنبؤ بالنتائج وتخطيط العلاج من خلال تصنيف العدوى بناءً على مدى انتشارها التشريحي وحالة الجهاز المناعي للمريض.
-
النوع التشريحي:
- النوع 1: التهاب العظم والنقي النخاعي (داخل العظم)
- النوع 2: التهاب العظم والنقي السطحي
- النوع 3: التهاب العظم والنقي الموضعي (يصيب جزءًا من العظم)
- النوع 4: التهاب العظم والنقي المنتشر
-
حالة المريض:
- النوع A: مريض عادي (جهاز مناعي سليم)
- النوع B: مريض ضعيف (ضعف جهازي، ضعف موضعي، أو كلاهما)
- النوع C: مريض ضعيف للغاية (العلاج قد يكون أسوأ من المرض، أو إنقاذ الطرف غير ممكن)
في صنعاء، يضمن الأستاذ الدكتور محمد هطيف وفريقه الطبي تطبيق هذه الطرق التشخيصية المتقدمة لتقديم أفضل رعاية ممكنة للمرضى الذين يعانون من التهابات ما بعد الكسور، مما يمهد الطريق لخطة علاجية فعالة ومخصصة.
العلاج الشامل لالتهابات ما بعد الكسور
يتطلب علاج التهابات ما بعد الكسور نهجًا متعدد التخصصات ومعقدًا، وغالبًا ما يشارك فيه جراحو العظام، وأخصائيو الأمراض المعدية، وجراحو التجميل، وأخصائيو العلاج الطبيعي. تعتمد مؤشرات التدخل الجراحي مقابل العلاج غير الجراحي بشكل أساسي على مدى مزمنة العدوى، ووجود الأدوات الجراحية، ومدى إصابة العظام والأنسجة الرخوة، والحالة الصحية العامة للمريض.
1. مؤشرات التدخل الجراحي
الجراحة ضرورية تقريبًا دائمًا للإدارة النهائية لالتهابات ما بعد الكسور، خاصة تلك التي تشمل الغرسات أو نخرًا كبيرًا في العظام. تشمل المؤشرات الرئيسية:
- التشخيص المؤكد للعدوى: مزارع إيجابية من الشفط أو الخزعة، وجود صديد، أو علامات سريرية واضحة للعدوى (مثل انفصال الجرح مع إفرازات، احمرار مستمر، ألم).
- وجود عظم أو أنسجة رخوة ميتة: قطع عظمية ميتة (Sequestra)، أو عظم جديد يحيط بالعدوى (Involucrum)، أو عضلات أو جلد ميت يشكل بؤرة للعدوى.
- العدوى المستمرة رغم العلاج بالمضادات الحيوية: فشل المضادات الحيوية الجهازية وحدها في السيطرة على العدوى، وغالبًا ما يشير إلى وجود طبقة حيوية (Biofilm) أو تنظيف غير كاف.
- الكسر غير المستقر أو عدم الالتئام: غالبًا ما يتطلب عدم الالتئام المرتبط بالعدوى تدخلًا جراحيًا لتحقيق السيطرة على العدوى والالتئام.
- العدوى المرتبطة بالأدوات الجراحية: في معظم الحالات، تكون إزالة الأدوات الجراحية ضرورية للق
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك


