الدليل الشامل لعملية تثبيت كسور اللقمة الفخذية الإنسية
الخلاصة الطبية
كسور اللقمة الفخذية الإنسية هي إصابات دقيقة تصيب الجزء الداخلي السفلي من عظمة الفخذ عند الركبة. يتطلب العلاج غالبا تدخلا جراحيا لتثبيت العظام باستخدام البراغي أو الشرائح المعدنية لإعادة سطح المفصل إلى وضعه الطبيعي بدقة، مما يمنع خشونة الركبة المبكرة ويضمن استعادة القدرة على المشي والحركة بأمان.
الخلاصة الطبية السريعة: كسور اللقمة الفخذية الإنسية هي إصابات دقيقة تصيب الجزء الداخلي السفلي من عظمة الفخذ عند الركبة. يتطلب العلاج غالبا تدخلا جراحيا لتثبيت العظام باستخدام البراغي أو الشرائح المعدنية لإعادة سطح المفصل إلى وضعه الطبيعي بدقة، مما يمنع خشونة الركبة المبكرة ويضمن استعادة القدرة على المشي والحركة بأمان.
مقدمة شاملة عن الإصابة
تعتبر إصابات الركبة من أكثر الحالات الطبية التي تثير القلق لدى المرضى، نظرا لأهمية هذا المفصل الحيوي في حركتنا اليومية. من بين هذه الإصابات، تبرز كسور اللقمة الفخذية الإنسية كواحدة من الحالات التي تتطلب انتباها طبيا خاصا وتدخلا جراحيا دقيقا. إذا كنت تقرأ هذا الدليل لأنك أو أحد أحبائك قد تعرضتم لهذه الإصابة، فنحن هنا لنقدم لك كل المعلومات الطبية الموثوقة التي تحتاجها بأسلوب واضح ومبسط.
اللقمة الفخذية الإنسية هي الجزء الداخلي السفلي من عظمة الفخذ، والذي يشكل النصف الداخلي لمفصل الركبة. على الرغم من أن تعرض هذا الجزء بمفرده للكسر يعتبر أمرا غير شائع نسبيا في عالم جراحة العظام، إلا أنه يمثل تحديا كبيرا. السبب الرئيسي لخطورة هذه الإصابة هو أن الجزء الداخلي من الركبة يتحمل ما يقرب من ستين بالمائة من وزن الجسم أثناء دورة المشي الطبيعية. وبالتالي، فإن أي خلل أو عدم تطابق في السطح المفصلي لهذا الجزء يمكن أن يؤدي إلى تدهور سريع في المفصل، وعدم استقرار في الركبة، وتطور سريع لمرض الفصال العظمي أو ما يعرف بخشونة الركبة الشديدة بعد الصدمة.
الهدف الأساسي من علاج هذه الكسور هو إعادة السطح المفصلي إلى شكله التشريحي الطبيعي بدقة متناهية، وتثبيت الكسر بقوة تسمح للمريض ببدء تحريك الركبة في وقت مبكر بعد الجراحة، مما يضمن أفضل النتائج الوظيفية ويقلل من المضاعفات المستقبلية.
التشريح المبسط لمفصل الركبة وعظمة الفخذ
لفهم طبيعة الإصابة وكيفية علاجها، من المهم أن نلقي نظرة مبسطة على تشريح مفصل الركبة. يتكون مفصل الركبة بشكل أساسي من التقاء ثلاث عظام رئيسية وهي عظمة الفخذ من الأعلى، وعظمة القصبة من الأسفل، وعظمة الرضفة أو الصابونة في الأمام.
نهاية عظمة الفخذ السفلية تتسع لتشكل بروزين عظميين كبيرين مغطاة بغضروف أملس، وهما اللقمة الفخذية الجانبية في الخارج واللقمة الفخذية الإنسية في الداخل. تعمل هذه اللقم كعجلات تنزلق فوق سطح عظمة القصبة لتسمح للركبة بالانثناء والفرد بسلاسة.
عندما يحدث كسر في اللقمة الفخذية الإنسية، فإن هذا السطح الأملس ينكسر ويتشوه. وبما أن هذا الجزء كما ذكرنا يتحمل العبء الأكبر من وزن الجسم، فإن ترك هذا الكسر دون إصلاح دقيق سيجعل حركة المفصل تشبه حركة عجلة مسننة مكسورة، مما يسبب ألما مبرحا واحتكاكا يدمر الغضاريف المتبقية.
الأسباب وعوامل الخطر
تحدث كسور اللقمة الفخذية الإنسية عادة نتيجة لتعرض الركبة لقوة هائلة أو صدمة مباشرة. تختلف الأسباب باختلاف الفئة العمرية والحالة الصحية للمريض.
في الشباب والأشخاص الأصحاء، غالبا ما تكون هذه الكسور نتيجة حوادث عالية الطاقة. من أبرز هذه الحوادث حوادث السيارات والدراجات النارية، حيث تتعرض الركبة لضربة قوية ومباشرة. كما يمكن أن تحدث نتيجة السقوط من ارتفاعات عالية، أو أثناء ممارسة الرياضات العنيفة التي تتطلب احتكاكا جسديا قويا أو تغييرات مفاجئة في اتجاه الحركة مع تثبيت القدم على الأرض.
أما في كبار السن، فإن السبب الرئيسي غالبا ما يكون مرتبطا بهشاشة العظام. مع تقدم العمر، تفقد العظام كثافتها وتصبح أكثر عرضة للكسر حتى مع الإصابات البسيطة أو السقوط من مستوى الوقوف العادي داخل المنزل. في هذه الحالات، يكون العظم الإسفنجي الداخلي للقمة الفخذية ضعيفا جدا، مما يجعل الكسر أكثر تعقيدا من حيث التثبيت الجراحي.
الأعراض والعلامات التحذيرية
إذا تعرضت لإصابة في الركبة وأصبت بكسر في اللقمة الفخذية الإنسية، فإن الجسم سيرسل إشارات واضحة وقوية تدل على وجود مشكلة خطيرة تتطلب تدخلا طبيا طارئا.
أول وأهم هذه الأعراض هو الألم الشديد والمفاجئ في الجزء الداخلي من الركبة، والذي يزداد بشكل لا يحتمل عند محاولة تحريك الساق أو الضغط عليها. ستلاحظ أيضا تورما سريعا وكبيرا في مفصل الركبة، وهذا التورم ناتج عن نزيف داخلي في المفصل يسمى تدمي المفصل.
بالإضافة إلى ذلك، ستفقد القدرة تماما على تحمل الوزن على الساق المصابة، ولن تتمكن من المشي أو حتى الوقوف عليها. في بعض الحالات التي يكون فيها الكسر متحركا بشدة، قد تلاحظ تشوها في شكل الركبة، حيث تبدو الساق مائلة إلى الداخل أو الخارج بشكل غير طبيعي. كما قد تشعر بفرقعة أو احتكاك عظمي عند محاولة تحريك المفصل.
التشخيص الطبي الدقيق
عند وصولك إلى قسم الطوارئ أو عيادة طبيب العظام، سيقوم الفريق الطبي بإجراء تقييم شامل لحالتك لضمان التشخيص الدقيق ووضع خطة العلاج الأنسب.
يبدأ التشخيص بالفحص السريري، حيث يقوم الطبيب بفحص الركبة بلطف لتقييم التورم، ومناطق الألم، والتحقق من سلامة الأوعية الدموية والأعصاب في الساق والقدم، للتأكد من عدم وجود إصابات مصاحبة.
بعد ذلك، تأتي الخطوة الأهم وهي التصوير الطبي. تعتبر صور الأشعة السينية العادية للركبة من زوايا مختلفة الخطوة الأولى والأساسية لتأكيد وجود الكسر. ومع ذلك، فإن الأشعة السينية وحدها غالبا ما تقلل من تقدير حجم الضرر الفعلي، خاصة فيما يتعلق بمدى تفتت السطح المفصلي أو اتجاه خطوط الكسر الدقيقة.
لذلك، يعتبر التصوير المقطعي المحوسب مع إعادة البناء ثلاثي الأبعاد المعيار الذهبي والأداة الأهم في تشخيص هذه الكسور. يوفر هذا الفحص المتقدم للطبيب الجراح خريطة دقيقة ومفصلة للكسر، مما يسمح له بتحديد شظايا العظام الصغيرة، وفهم مدى تأثر السطح المفصلي، والتخطيط الدقيق للعملية الجراحية من حيث اختيار نوع وحجم البراغي والشرائح ومسار إدخالها قبل الدخول إلى غرفة العمليات.
متى تكون الجراحة ضرورية
في عالم جراحة العظام الحديث، يعتبر العلاج التحفظي أو غير الجراحي لكسور اللقمة الفخذية الإنسية أمرا نادر الحدوث جدا. يقتصر هذا الخيار فقط على الكسور التي لم تتحرك من مكانها ولو بمليمتر واحد، وذلك في المرضى الذين لا يمشون أصلا لأسباب صحية أخرى، أو المرضى الذين يعانون من حالات طبية خطيرة تمنعهم من الخضوع للتخدير والجراحة.
بالنسبة للغالبية العظمى من المرضى، يعتبر التدخل الجراحي أمرا حتميا لضمان استعادة وظيفة الركبة. هناك دواعي مطلقة لإجراء الجراحة تشمل وجود إزاحة في السطح المفصلي تزيد عن اثنين مليمتر، حيث أن أي عدم استواء في سطح المفصل سيؤدي حتما إلى تآكل الغضاريف.
كما تعتبر الجراحة ضرورية إذا كان الكسر يسبب عدم استقرار في الركبة، أو إذا كان الكسر مفتوحا حيث يبرز العظم من الجلد، مما يتطلب تنظيفا وتثبيتا فوريا لمنع العدوى. كذلك، الكسور التي لا يمكن إعادتها إلى وضعها الطبيعي بالطرق اليدوية تتطلب فتحا جراحيا لإصلاحها.
التحضير للعملية الجراحية
التخطيط المسبق والتحضير الجيد هما مفتاح النجاح لأي تدخل جراحي. بمجرد اتخاذ قرار الجراحة، سيقوم الفريق الطبي بتجهيزك للعملية لضمان أعلى مستويات الأمان.
سيطلب منك التوقف عن تناول الطعام والشراب لفترة محددة قبل الجراحة، وعادة ما تكون ثماني ساعات. سيتم إجراء تحاليل دم شاملة وتخطيط للقلب للتأكد من جاهزيتك للتخدير. إذا كنت تتناول أدوية مسيلة للدم، سيخبرك الطبيب بمتى يجب إيقافها لتجنب النزيف الزائد أثناء الجراحة.
في غرفة العمليات، يتم إيلاء اهتمام كبير لوضعية المريض. يتم وضع المريض على ظهره على طاولة عمليات شفافة للأشعة، مما يسمح باستخدام جهاز الأشعة السينية المتحرك أثناء الجراحة. قد يتم وضع وسادة صغيرة تحت الورك لضبط زاوية الساق، ويتم استخدام عاصبة طبية حول الفخذ لتقليل النزيف المؤقت وتوفير رؤية واضحة للجراح. يتم تعقيم الساق بالكامل وتغطيتها بأغطية معقمة لضمان بيئة جراحية خالية من الميكروبات.
خطوات العملية الجراحية بالتفصيل
تهدف العملية الجراحية إلى تحقيق مبدأين أساسيين وهما الإرجاع التشريحي الدقيق للسطح المفصلي، والتثبيت القوي جدا الذي يمنع أي حركة بين شظايا الكسر.
تبدأ العملية بإجراء شق جراحي دقيق في الجزء الأمامي الداخلي من الركبة. يوفر هذا المدخل الجراحي رؤية ممتازة للقمة الفخذية الإنسية وسطح المفصل. يتم فتح كبسولة المفصل بحذر للوصول إلى منطقة الكسر.
أول خطوة يقوم بها الجراح داخل المفصل هي التنظيف الشامل. يتم غسل المفصل جيدا بمحاليل معقمة لإزالة الدم المتخثر، والفتات العظمي، وأي أنسجة متضررة. هذه الخطوة ضرورية لرؤية الكسر بوضوح وتقييم حالة الغضاريف والأربطة المحيطة.
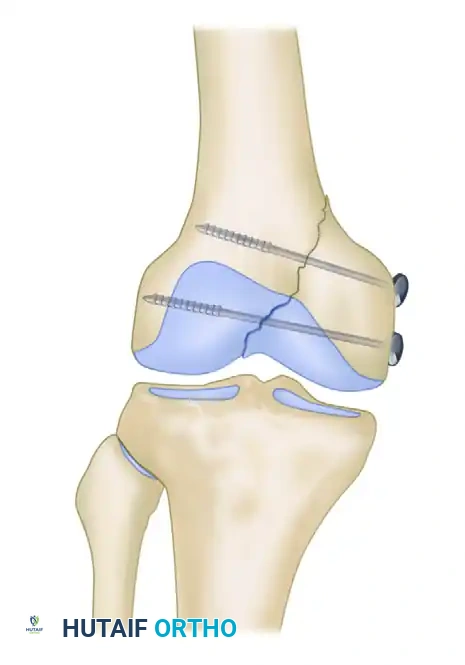
بعد ذلك، تبدأ مرحلة إعادة العظام إلى مكانها الطبيعي. يستخدم الجراح تقنيات دقيقة، مثل إدخال مسمار طبي صغير في الشظية المكسورة واستخدامه كأداة تحكم لتوجيه العظمة وتحريكها في جميع الاتجاهات حتى تتطابق تماما مع الجزء السليم من العظمة، تماما كما يتم تجميع قطع اللغز. يجب أن يكون سطح الغضروف أملسا ومستويا بنسبة مائة بالمائة.
بمجرد تحقيق الوضع المثالي، يتم تثبيت الكسر بشكل مؤقت باستخدام أسلاك معدنية رفيعة. ثم تأتي مرحلة التثبيت النهائي، والتي تعتمد على جودة عظام المريض وشكل الكسر.

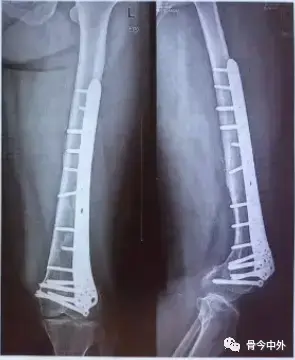
في حالات العظام القوية والكسور الكبيرة غير المفتتة، يتم استخدام براغي إسفنجية خاصة. يتم حفر مسار لهذه البراغي بحيث تكون عمودية تماما على خط الكسر، مما يضمن أقصى درجات الضغط بين الشظايا. يجب أن تخترق هذه البراغي العظم الإسفنجي الداخلي وتصل إلى القشرة العظمية الصلبة في الجانب الآخر من الفخذ لضمان ثبات قوي. إذا كانت العظام تعاني من الهشاشة، قد يستخدم الجراح حلقات معدنية صغيرة تحت رأس البرغي لمنعه من الغوص داخل العظم الضعيف.
أما في حالات الكسور المفتتة جدا، أو الكسور التي تمتد بشكل عمودي، أو في حالات هشاشة العظام الشديدة، فإن البراغي وحدها قد لا تكون كافية. في هذه الحالات، يستخدم الجراح شريحة معدنية داعمة يتم تشكيلها لتطابق انحناء عظمة الفخذ تماما. تعمل هذه الشريحة كدعامة قوية تمنع انزلاق الكسر وتحافظ على استقراره أثناء فترة الالتئام.
بعد التأكد من قوة التثبيت باستخدام الأشعة داخل غرفة العمليات، يتم غسل المفصل مرة أخيرة، وقد يتم وضع أنبوب تصريف صغير لمنع تجمع الدم، ثم يتم إغلاق الجرح بطبقات تجميلية دقيقة.
مراحل التعافي والعلاج الطبيعي
يعتبر العلاج الطبيعي والتأهيل ما بعد الجراحة جزءا لا يتجزأ من نجاح العلاج. ينقسم برنامج التعافي إلى أربع مراحل رئيسية تهدف إلى استعادة الحركة والقوة تدريجيا دون الإضرار بالكسر الذي يلتئم.
المرحلة الأولى الأيام الأولى بعد الجراحة
في الأيام الثلاثة الأولى، يكون التركيز على السيطرة على الألم وتقليل التورم. يتم وضع الساق في جبيرة أو دعامة لحمايتها. يمكن البدء فورا باستخدام جهاز الحركة السلبية المستمرة الذي يقوم بثني وفرد الركبة ببطء شديد لمنع تيبس المفصل. يسمح للمريض بالمشي باستخدام العكازات أو المشاية، ولكن يمنع منعا باتا وضع أي وزن على الساق المصابة، حيث يسمح فقط بلمس الأرض بأطراف الأصابع للحفاظ على التوازن.
المرحلة الثانية الأسابيع الأولى المبكرة
تمتد هذه المرحلة من الأسبوع الأول حتى الأسبوع السادس. بمجرد أن يقل التورم، يبدأ المريض بتمارين نشطة لتحريك الركبة وتمارين لتقوية عضلات الفخذ الأمامية والخلفية بشكل ثابت دون تحريك المفصل بقوة. هذه التمارين ضرورية لمنع ضمور العضلات وتيبس المفصل. خلال هذه الفترة بأكملها، يستمر المنع الصارم لتحمل الوزن على الساق المصابة، لإعطاء الغضروف والعظام الفرصة للالتئام دون ضغط.
المرحلة الثالثة التعافي المتوسط
تبدأ هذه المرحلة من الأسبوع الثامن وتستمر حتى الأسبوع العاشر. يتم إجراء صور أشعة سينية جديدة لتقييم مدى التئام الكسر وتكوين العظم الجديد. إذا أظهرت الأشعة التئاما جيدا وكان المريض لا يعاني من ألم في موقع الكسر، يسمح له بالبدء في تحميل الوزن جزئيا على الساق المصابة، متدرجا من خمسة وعشرين بالمائة إلى خمسين بالمائة من وزن الجسم، مع الاستمرار في استخدام العكازات.
المرحلة الرابعة التأهيل المتقدم
تأتي هذه المرحلة بين الأسبوع الثاني عشر والأسبوع الرابع عشر. في هذا الوقت، يكون المريض قادرا عادة على المشي وتحمل وزنه كاملا على الساق المصابة دون الحاجة إلى العكازات. يتحول التركيز في العلاج الطبيعي إلى تمارين التقوية المتقدمة، وتمارين التوازن، والعودة التدريجية للأنشطة اليومية الطبيعية والرياضية الخفيفة.
| مرحلة التعافي | الإطار الزمني | مستوى تحمل الوزن المسموح | أهداف العلاج الطبيعي |
|---|---|---|---|
| المرحلة الأولى | من يوم إلى ثلاثة أيام | لمس الأرض بأطراف الأصابع فقط | تقليل التورم، استخدام جهاز الحركة السلبية |
| المرحلة الثانية | من أسبوع إلى ستة أسابيع | لمس الأرض بأطراف الأصابع فقط | تمارين الحركة النشطة، منع ضمور العضلات |
| المرحلة الثالثة | من ثمانية إلى عشرة أسابيع | تحميل جزئي للوزن تدريجيا | زيادة مدى الحركة، تقوية العضلات تدريجيا |
| المرحلة الرابعة | من اثني عشر إلى أربعة عشر أسبوعا | تحمل الوزن بالكامل | تمارين التوازن، العودة للأنشطة الطبيعية |
المضاعفات المحتملة وكيفية الوقاية منها
على الرغم من أن النتائج تكون ممتازة في الغالبية العظمى من الحالات التي يتم فيها تثبيت الكسر بدقة، إلا أن أي تدخل جراحي يحمل نسبة من المخاطر التي يجب أن يكون المريض على دراية بها.
من المضاعفات المحتملة فقدان التثبيت، ويحدث هذا غالبا إذا لم تكن البراغي مثبتة بقوة في القشرة العظمية الصلبة، خاصة لدى مرضى هشاشة العظام، أو إذا قام المريض بتحميل الوزن على ساقه قبل الوقت المسموح به.
تيبس الركبة هو مضاعفة أخرى شائعة تحدث نتيجة عدم الالتزام ببرنامج العلاج الطبيعي وتأخير تحريك المفصل. لذلك، نؤكد دائما على أهمية البدء المبكر في تمارين الحركة.
خشونة الركبة المبكرة هي الخطر الأكبر على المدى الطويل، وترتبط ارتباطا وثيقا بمدى دقة إعادة السطح المفصلي أثناء الجراحة. أي بروز أو انخفاض في سطح الغضروف يزيد من الاحتكاك ويؤدي إلى تآكل المفصل بمرور الوقت.
أخيرا، قد يعاني بعض المرضى من تهيج في الأنسجة المحيطة بالركبة بسبب بروز رؤوس البراغي أو الشريحة المعدنية تحت الجلد. في هذه الحالات، وبعد التأكد من التئام الكسر تماما والذي يستغرق عادة من سنة إلى سنة ونصف، يمكن إجراء عملية بسيطة لإزالة هذه المعادن.
نصائح لتعزيز التئام العظام
لضمان أفضل نتيجة ممكنة وتسريع عملية الشفاء، يلعب المريض دورا حيويا في فترة التعافي. التغذية السليمة هي حجر الأساس، حيث يحتاج الجسم إلى كميات كافية من الكالسيوم وفيتامين د والبروتينات لبناء نسيج عظمي جديد وقوي. ينصح بتناول منتجات الألبان، والأسماك، والبيض، والخضروات الورقية الداكنة.
كما يعتبر التوقف التام عن التدخين أمرا بالغ الأهمية. النيكوتين والمواد الكيميائية الموجودة في السجائر تضيق الأوعية الدموية وتقلل من تدفق الدم والأكسجين إلى منطقة الكسر، مما يبطئ عملية الالتئام بشكل كبير ويزيد من خطر عدم التحام العظام والتهاب الجرح.
الالتزام الصارم بتعليمات الطبيب المعالج وأخصائي العلاج الطبيعي، خاصة فيما يتعلق بمواعيد تحميل الوزن واستخدام العكازات، هو الضمان الأكيد لعودتك إلى حياتك الطبيعية بأمان وفعالية.
الأسئلة الشائعة
كم تستغرق العملية الجراحية لتثبيت الكسر
تستغرق العملية عادة ما بين ساعة إلى ساعتين، ويعتمد ذلك على مدى تعقيد الكسر وما إذا كان يتطلب استخدام براغي فقط أم شريحة معدنية داعمة.
هل سأشعر بألم شديد بعد الجراحة
من الطبيعي الشعور ببعض الألم بعد العملية، ولكن سيقوم الفريق الطبي بتوفير مسكنات ألم قوية وفعالة عبر الوريد أو الأقراص للسيطرة على الألم وضمان راحتك التامة خلال الأيام الأولى.
متى يمكنني المشي بشكل طبيعي بعد الجراحة
يمكنك البدء في المشي وتحمل وزنك بالكامل على الساق المصابة عادة بعد مرور اثني عشر إلى أربعة عشر أسبوعا من الجراحة، وذلك بعد التأكد من التئام الكسر من خلال صور الأشعة.
هل سأحتاج إلى إزالة البراغي أو الشريحة المعدنية لاحقا
في معظم الحالات، تبقى المعادن في الجسم مدى الحياة ولا تسبب أي مشاكل. ولكن إذا تسببت في تهيج الأنسجة أو ألم تحت الجلد، يمكن إزالتها بعملية بسيطة بعد مرور عام إلى عام ونصف من الجراحة وبعد التأكد التام من التئام العظم.
هل يمكنني العودة لممارسة الرياضة بعد التعافي
نعم، يمكن لمعظم المرضى العودة لممارسة الرياضة بعد التعافي الكامل واكتمال برنامج العلاج الطبيعي. قد يتطلب الأمر من ستة إلى تسعة أشهر للعودة للرياضات التي تتطلب مجهودا عاليا أو احتكاكا جسديا.
هل يوجد بديل غير جراحي لعلاج هذا الكسر
العلاج غير الجراحي نادر جدا ويقتصر فقط على الكسور التي لم تتحرك من مكانها إطلاقا، أو للمرضى الذين تمنع حالتهم الصحية العامة خضوعهم للتخدير والجراحة. عدا ذلك، الجراحة هي الحل الأمثل لمنع خشونة الركبة.
ما هي أفضل وضعية للنوم بعد العملية
ينصح بالنوم على الظهر مع إبقاء الساق المصابة مفرودة ومرفوعة قليلا باستخدام وسادة تحت الكاحل لتقليل التورم. يجب تجنب وضع وسادة تحت الركبة مباشرة لمنع تيبس المفصل في وضعية الانثناء.
ما هي العلامات التي تدل على وجود التهاب أو عدوى
يجب مراجعة الطبيب فورا إذا لاحظت احمرارا شديدا حول الجرح، أو خروج إفرازات ذات رائحة كريهة، أو ارتفاعا ملحوظا في درجة حرارة الجسم، أو زيادة مفاجئة وغير مبررة في الألم والتورم.
متى يمكنني العودة لقيادة السيارة
تعتمد العودة للقيادة على الساق المصابة. إذا كانت الإصابة في الساق اليمنى، قد تحتاج إلى الانتظار حتى تتمكن من تحميل وزنك بالكامل وتحريك الركبة بقوة لردود الفعل السريعة، وهو ما يستغرق عادة حوالي ثلاثة أشهر. إذا كانت في الساق اليسرى وسيارتك أوتوماتيكية، قد تتمكن من القيادة في وقت أقرب.
لماذا يطلب الطبيب أشعة مقطعية رغم إجراء أشعة سينية
الأشعة السينية تعطي صورة ثنائية الأبعاد وقد لا تظهر تفاصيل الكسر الدقيقة. الأشعة المقطعية ثلاثية الأبعاد تعتبر ضرورية جدا لأنها تظهر للطبيب حجم وتفاصيل الشظايا العظمية بدقة، مما يساعده على التخطيط للعملية واختيار حجم ومسار البراغي بشكل مثالي قبل بدء الجراحة.
محتويات الفصل
- مقدمة شاملة عن الإصابة
- التشريح المبسط لمفصل الركبة وعظمة الفخذ
- الأسباب وعوامل الخطر
- الأعراض والعلامات التحذيرية
- التشخيص الطبي الدقيق
- متى تكون الجراحة ضرورية
- التحضير للعملية الجراحية
- خطوات العملية الجراحية بالتفصيل
- مراحل التعافي والعلاج الطبيعي
- المضاعفات المحتملة وكيفية الوقاية منها
- نصائح لتعزيز التئام العظام
- الأسئلة الشائعة
- كم تستغرق العملية الجراحية لتثبيت الكسر
- هل سأشعر بألم شديد بعد الجراحة
- متى يمكنني المشي بشكل طبيعي بعد الجراحة
- هل سأحتاج إلى إزالة البراغي أو الشريحة المعدنية لاحقا
- هل يمكنني العودة لممارسة الرياضة بعد التعافي
- هل يوجد بديل غير جراحي لعلاج هذا الكسر
- ما هي أفضل وضعية للنوم بعد العملية
- ما هي العلامات التي تدل على وجود التهاب أو عدوى
- متى يمكنني العودة لقيادة السيارة
- لماذا يطلب الطبيب أشعة مقطعية رغم إجراء أشعة سينية
العودة للدليل الرئيسي