الدليل الشامل لعملية التثبيت بالمسمار النخاعي لعلاج كسور العظام
الخلاصة الطبية
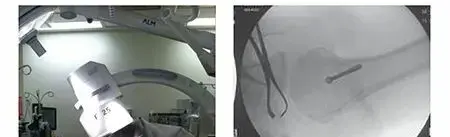
التثبيت بالمسمار النخاعي هو إجراء جراحي متقدم يُستخدم لعلاج كسور العظام الطويلة، مثل الفخذ والقصبة. يُدخل الجراح مسماراً معدنياً داخل تجويف العظم لتثبيت الكسر، مما يقلل الألم ويسمح بالتعافي السريع والحركة المبكرة مقارنة بطرق العلاج التقليدية، مع الحفاظ على التروية الدموية للعظم.
الخلاصة الطبية السريعة: التثبيت بالمسمار النخاعي هو إجراء جراحي متقدم يُستخدم لعلاج كسور العظام الطويلة، مثل الفخذ والقصبة. يُدخل الجراح مسماراً معدنياً داخل تجويف العظم لتثبيت الكسر، مما يقلل الألم ويسمح بالتعافي السريع والحركة المبكرة مقارنة بطرق العلاج التقليدية، مع الحفاظ على التروية الدموية للعظم.
مقدمة عن التثبيت بالمسمار النخاعي
تعتبر كسور العظام الطويلة، مثل كسور عظمة الفخذ أو عظمة القصبة في الساق، من الإصابات الشديدة التي تتطلب تدخلاً طبياً دقيقاً وسريعاً لضمان عودة المريض إلى حياته الطبيعية. منذ منتصف الخمسينيات من القرن الماضي، أحدثت تقنية التثبيت بالمسمار النخاعي ثورة حقيقية في عالم جراحة العظام، وأصبحت اليوم المعيار الذهبي والخيار الأول المفضل عالمياً لعلاج هذه الأنواع من الكسور.
التثبيت بالمسمار النخاعي، والذي يُعرف شعبياً باسم "السيخ النخاعي"، هو إجراء جراحي يتم فيه إدخال قضيب معدني مصنوع من سبائك التيتانيوم أو الفولاذ المقاوم للصدأ داخل التجويف النخاعي للعظمة المكسورة. يعمل هذا المسمار كدعامة داخلية قوية تحافظ على استقامة العظمة وتتحمل الأوزان والضغوط حتى يكتمل التئام الكسر بشكل طبيعي.
تتميز هذه التقنية الحديثة بأنها تحافظ على "البيئة البيولوجية" للكسر. فبدلاً من إجراء شقوق جراحية كبيرة لكشف العظم وتركيب شرائح معدنية خارجية، يتم إدخال المسمار النخاعي عبر شقوق صغيرة جداً. هذا الأسلوب المغلق يحافظ على التجمع الدموي المحيط بالكسر والتروية الدموية القادمة من السمحاق (الغشاء المغلف للعظم)، مما يسرع من عملية بناء الخلايا العظمية الجديدة ويقلل من فرص تأخر الالتئام.
الميكانيكا الحيوية للمسمار النخاعي
لفهم سبب نجاح هذه العملية، يجب أن نفهم كيف يعمل المسمار النخاعي داخل العظم. تختلف المسامير النخاعية تماماً عن الشرائح المعدنية التقليدية، وهذا الاختلاف هو سر قوتها وفعاليتها.
الفرق بين المشاركة في تحمل العبء وتحمل العبء كاملا
الشرائح المعدنية توضع على السطح الخارجي للعظم، مما يجعلها تتحمل ضغوطاً غير متوازنة قد تؤدي إلى كسر الشريحة نفسها إذا تأخر التئام العظم. أما المسمار النخاعي، فيتم وضعه في المركز الهندسي للعظم (المحور المحايد)، مما يقلل بشكل كبير من قوى الانحناء الواقعة على المعدن ويحميه من الكسر.
يعتمد نجاح التثبيت على شكل الكسر ومدى تلامس حواف العظم المكسور مع بعضها البعض.

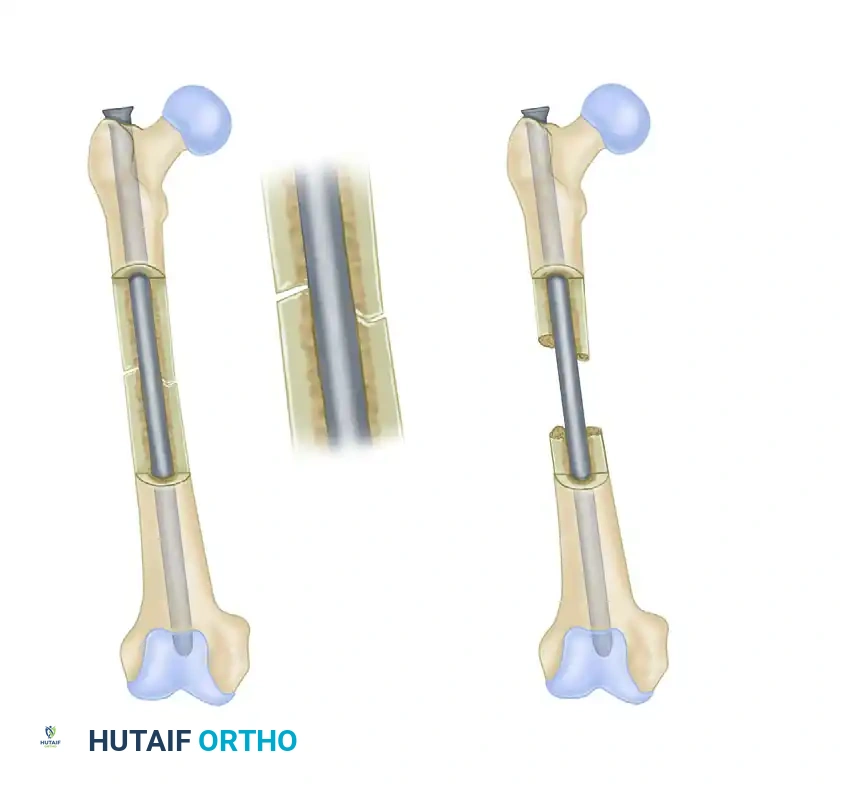
في حالات الكسور العرضية أو المائلة القصيرة حيث تتلامس حواف العظم، يتشارك المسمار المعدني والعظم في تحمل وزن الجسم والضغوط (المشاركة في تحمل العبء). هذا الانتقال الفسيولوجي للضغط يحفز نشاط الخلايا البانية للعظم ويعزز التئام الكسر بقوة.
على العكس من ذلك، في حالات الكسور المفتتة الشديدة أو فقدان جزء من العظم، يضطر المسمار النخاعي وحده إلى تحمل كامل وزن الجسم وقوى الانحناء. في هذه الحالات، يعمل المسمار كجهاز يتحمل العبء كاملاً بشكل مؤقت، ويجب على المريض الحذر من التحميل الكامل للوزن مبكراً لتجنب كسر المسمار.
التوافق التشريحي والتحكم الدوراني
العظام البشرية ليست مستقيمة تماماً، بل تمتلك انحناءات طبيعية (مثل الانحناء الأمامي لعظمة الفخذ). يتم تصميم المسامير النخاعية الحديثة لتطابق هذا الانحناء التشريحي. كما أن إدخال المسمار داخل تجويف العظم يخلق احتكاكاً وثباتاً يمنع العظم المكسور من الانحناء.
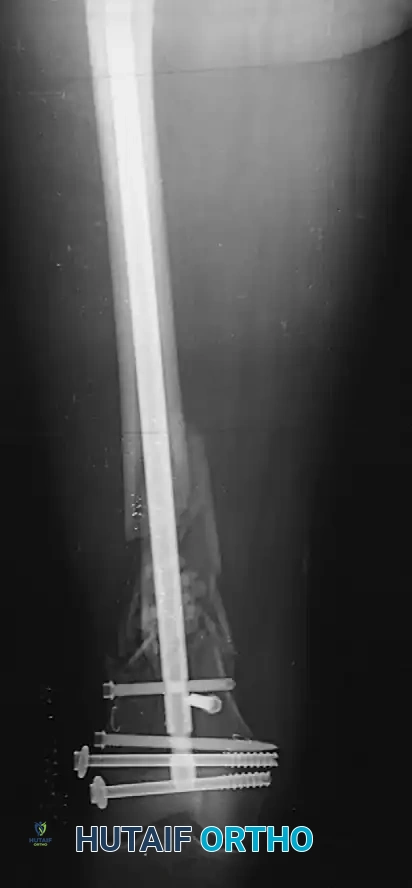
ولكن، لمنع العظم من الدوران حول المسمار أو قصر طول الطرف المكسور، يقوم الجراح باستخدام "مسامير تشابكية" (مسامير قفل) تمر عبر العظم وتخترق ثقوباً مخصصة في أعلى وأسفل المسمار النخاعي لضمان ثبات تام في جميع الاتجاهات.
دواعي اللجوء لعملية التثبيت بالمسمار النخاعي
لا تُستخدم هذه التقنية في جميع أنواع الكسور، بل هي مخصصة لحالات محددة أثبتت فيها تفوقها المطلق. من أهم دواعي استخدام المسمار النخاعي ما يلي.
- كسور منتصف عظمة الفخذ (الكسور المفتتة، العرضية، أو الحلزونية).
- كسور منتصف عظمة القصبة في الساق.
- الكسور التي تصيب مرضى الحوادث المتعددة (الإصابات المتعددة)، حيث يحتاج المريض إلى تثبيت سريع وآمن للكسور لتقليل النزيف وتسهيل العناية المركزة.
- الكسور المرضية الناتجة عن هشاشة العظام الشديدة أو الأورام الحميدة والخبيثة التي تضعف العظم.
- حالات عدم التئام الكسور السابقة، حيث يتم استبدال التثبيت القديم بمسمار نخاعي لتحفيز الالتئام.
الأعراض التي تستدعي التدخل الجراحي الفوري
عند التعرض لحادث يؤدي إلى كسر في العظام الطويلة، تظهر مجموعة من الأعراض الواضحة التي تتطلب نقلاً فورياً للمستشفى وتقييماً جراحياً.
- ألم مبرح وحاد في الفخذ أو الساق لا يُحتمل.
- تشوه واضح في شكل الطرف المصاب (قصر في الطول، أو التواء غير طبيعي).
- عدم القدرة المطلقة على تحريك الطرف أو الوقوف عليه.
- تورم شديد وسريع في منطقة الإصابة مصحوباً بكدمات زرقاء أو دموية.
- في حالة الكسور المفتوحة، يبرز العظم من خلال الجلد، وهي حالة طوارئ قصوى تتطلب تدخلاً جراحياً عاجلاً لمنع التلوث البكتيري.
التشخيص والتحضير قبل الجراحة
التخطيط الدقيق قبل الجراحة هو نصف طريق النجاح في عملية التثبيت بالمسمار النخاعي. يقوم الفريق الطبي بإجراء تقييم شامل لحالة المريض لضمان سلامته واختيار الأداة المناسبة.
الفحوصات الإشعاعية والتخطيط
يبدأ التشخيص بإجراء صور أشعة سينية (X-rays) كاملة للعظمة المصابة، تشمل المفصل الذي يعلو الكسر والمفصل الذي يليه. في بعض الكسور المعقدة، قد يطلب الجراح إجراء تصوير مقطعي محوسب (CT Scan) لفهم نمط الكسر بشكل ثلاثي الأبعاد.
يقوم الجراح باستخدام هذه الصور الإشعاعية لإجراء "تخطيط ما قبل الجراحة"، حيث يتم قياس طول العظمة وقطر التجويف النخاعي بدقة لاختيار طول وسُمك المسمار النخاعي المناسب تماماً لمقاسات المريض قبل دخوله إلى غرفة العمليات.
التقييم الطبي الشامل
نظراً لأن معظم هذه الكسور تنتج عن حوادث قوية، يتم فحص المريض بالكامل للتأكد من استقرار العلامات الحيوية، وعدم وجود إصابات في الصدر أو البطن أو الرأس. يتم إجراء تحاليل دم شاملة، وتخطيط للقلب، وتقييم لوظائف الرئة، خاصة وأن إدخال المسمار في تجويف العظم قد يؤدي إلى تحرر بعض الدهون من نخاع العظم إلى الدورة الدموية، مما يتطلب أن تكون رئتا المريض في حالة جيدة لتحمل الإجراء.
أنواع المسامير النخاعية المستخدمة
تتنوع المسامير النخاعية بناءً على نقطة دخولها في العظم وتصميمها الوظيفي لتناسب مختلف أنواع الكسور.
- المسامير النخاعية المركزية وهي المسامير الكلاسيكية التي تدخل في خط مستقيم مع القناة النخاعية وتعتمد على التلامس العظمي.
- المسامير الرأسية النخاعية وهي مسامير متطورة تمتلك جزءاً مستقيماً يدخل في تجويف الفخذ، وجزءاً علوياً مائلاً يسمح بإدخال مسامير قوية تصل إلى رأس وعنق عظمة الفخذ. تعتبر هذه المسامير الخيار الأمثل لكسور ما تحت المدور (أعلى الفخذ) والكسور المزدوجة في الفخذ.
خطوات عملية التثبيت بالمسمار النخاعي
تُجرى العملية تحت التخدير العام أو النصفي، وتتطلب غرفة عمليات مجهزة بطاولة كسور خاصة وجهاز أشعة سينية متحرك (C-arm) لمتابعة الخطوات من داخل الغرفة.
وضعية المريض ورد الكسر
يتم وضع المريض على طاولة الكسور، ويقوم الجراح بتطبيق شد طولي على الطرف المصاب لإعادة العظم المكسور إلى طوله الطبيعي وتصحيح أي التواء أو انحراف. يتم هذا الإجراء المغلق تحت توجيه الأشعة السينية دون الحاجة لفتح الكسر جراحياً، مما يحافظ على التجمع الدموي الغني بالخلايا الجذعية حول الكسر.

في أنماط الكسور البسيطة، يتم تحقيق الرد المغلق عبر الشد الطولي. ثم يتم تمرير المسمار النخاعي عبر موقع الكسر، ويتم إجراء التثبيت العلوي لضمان استقرار الغرسة المعدنية.
تحديد نقطة الدخول
تعتبر نقطة الدخول الخطوة الأكثر حساسية في العملية. يقوم الجراح بعمل شق جلدي صغير (حوالي 3-5 سم) في أعلى العظمة (عند الورك في حالة الفخذ، أو أسفل الركبة في حالة القصبة). يجب أن تكون نقطة الدخول دقيقة جداً لتجنب إحداث شروخ إضافية أو إدخال المسمار بزاوية خاطئة.
تقنية التوسيع وعدم التوسيع
بمجرد الوصول إلى التجويف النخاعي، يواجه الجراح قراراً مهماً يتمثل في توسيع القناة النخاعية أو عدم توسيعها. التوسيع يعني استخدام أداة مرنة تشبه المثقاب لتنظيف وتوسيع التجويف الداخلي للعظم قبل إدخال المسمار.
توسيع القناة النخاعية يسمح بإدخال مسمار ذو قطر أكبر، مما يجعله أقوى ميكانيكياً وأقل عرضة للكسر. كما أن نواتج التوسيع العظمية تعمل كطعم عظمي طبيعي يتراكم حول منطقة الكسر ويحفز الالتئام. أثبتت الدراسات الحديثة أن تقنية التوسيع آمنة وفعالة وتزيد من نسب نجاح التئام العظام بشكل ملحوظ.
التثبيت الديناميكي والثابت
بعد إدخال المسمار النخاعي وتجاوزه لمنطقة الكسر، يجب تثبيته بمسامير عرضية (مسامير القفل) لمنع العظم من الدوران أو القصر.
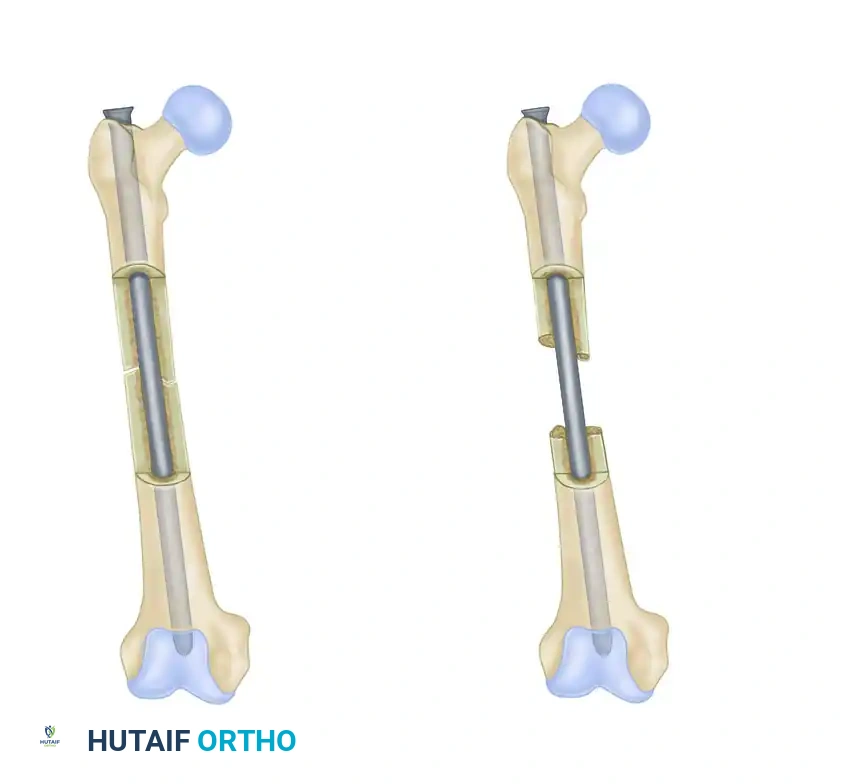
يوضح الشكل التثبيت الديناميكي والتثبيت الثابت للمسمار النخاعي. التثبيت الديناميكي يسمح بانضغاط محوري مسيطر عليه، بينما التثبيت الثابت يتحكم بصرامة في كل من الطول والدوران.
يوجد نوعان رئيسيان من التثبيت.
- التثبيت الثابت يتم إدخال المسامير في ثقوب دائرية في أعلى وأسفل المسمار النخاعي. يمنع هذا التثبيت أي حركة للعظم، وهو ضروري في الكسور المفتتة للحفاظ على طول الساق.
- التثبيت الديناميكي يتم إدخال مسمار في ثقب بيضاوي الشكل يسمح للعظم بالانزلاق قليلاً مع المشي. هذا الانزلاق البسيط يخلق ضغطاً مفيداً على حواف الكسر، مما يرسل إشارات فسيولوجية للجسم لتسريع بناء العظم.
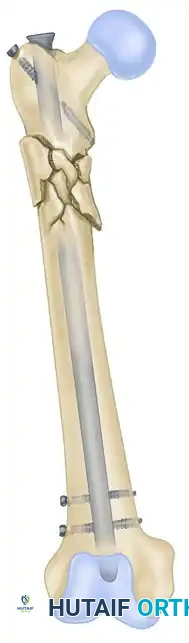
في الكسور شديدة التفتت، يعتبر التثبيت الثابت باستخدام مسامير متعددة في الأجزاء العلوية والسفلية أمراً ضرورياً للحفاظ على الطول ومنع الانهيار الدوراني خلال المراحل الأولى من الالتئام.
مرحلة التعافي وإعادة التأهيل
تعتبر مرحلة ما بعد الجراحة حاسمة لضمان عودة الوظيفة الطبيعية للطرف المصاب. بفضل الثبات الميكانيكي العالي الذي يوفره المسمار النخاعي، يمكن للمرضى البدء في الحركة في وقت مبكر جداً مقارنة بطرق العلاج القديمة.
| المرحلة الزمنية | التوقعات والتعليمات الطبية |
|---|---|
| الأيام الأولى (1-3 أيام) | البقاء في المستشفى للسيطرة على الألم. البدء في تحريك المفاصل المجاورة (الركبة والكاحل) لمنع التيبس وتجلط الدم. |
| الأسبوع الأول إلى الرابع | المشي باستخدام العكازات أو المشاية. في الكسور العرضية المستقرة، قد يُسمح بتحميل الوزن جزئياً أو كلياً حسب توجيهات الجراح. جلسات العلاج الطبيعي تبدأ لتقوية العضلات المحيطة. |
| الشهر الثاني إلى الثالث | تبدأ الأشعة السينية في إظهار تكون "الدشبذ العظمي" (الكالس)، وهو العظم الجديد الذي يربط الكسر. يتم زيادة تحميل الوزن تدريجياً. |
| الشهر الثالث إلى السادس | التئام الكسر بشكل شبه كامل. العودة إلى الأنشطة اليومية الطبيعية والمشي دون مساعدة في معظم الحالات. |
| بعد ستة أشهر | العودة للأنشطة الرياضية الخفيفة، مع استمرار العظم في إعادة تشكيل نفسه ليعود لقوته الأصلية. |
يجب على المريض الالتزام التام بتعليمات الجراح وأخصائي العلاج الطبيعي. التسرع في تحميل الوزن الكامل على كسر غير مستقر قد يؤدي إلى انحناء المسمار أو كسره.
المضاعفات والمخاطر المحتملة
على الرغم من أن التثبيت بالمسمار النخاعي هو المعيار الذهبي ونسبة نجاحه تتجاوز 95%، إلا أنه كأي تدخل جراحي كبير، قد يصاحبه بعض المضاعفات التي يجب أن يكون المريض على دراية بها.
- تأخر أو عدم التئام الكسر في بعض الحالات، قد لا يلتئم العظم في الوقت المتوقع. قد يحتاج الجراح إلى إجراء بسيط يسمى "الديناميكية" (إزالة مسمار قفل واحد للسماح للعظم بالانضغاط)، أو في حالات نادرة، استبدال المسمار بآخر أكبر وتطعيم العظم.
- الالتهاب والعدوى البكتيرية تعتبر العدوى العميقة من المضاعفات الخطيرة. تحدث بنسبة قليلة جداً، وتتطلب تدخلاً جراحياً لتنظيف الجرح، وفي حالات العدوى الشديدة قد يتم إزالة المسمار واستخدام مسامير مغلفة بالمضادات الحيوية.
- الالتئام في وضعية غير صحيحة قد يلتئم العظم مع وجود دوران بسيط أو اختلاف طفيف في الطول بين الساقين. التخطيط الجيد يقلل من هذه المخاطر بشكل كبير.
- تهيج الأنسجة الرخوة قد تسبب رؤوس مسامير القفل (خاصة القريبة من الركبة أو الورك) احتكاكاً مع الأوتار والعضلات المحيطة، مما يسبب ألماً موضعياً. يمكن إزالة هذه المسامير الصغيرة بسهولة بعد التئام الكسر في إجراء جراحي بسيط.
الأسئلة الشائعة حول المسمار النخاعي
هل عملية المسمار النخاعي خطيرة
تعتبر عملية التثبيت بالمسمار النخاعي من العمليات الآمنة والروتينية في جراحة العظام الحديثة. نسب النجاح مرتفعة جداً، والمخاطر المرتبطة بها (مثل النزيف أو العدوى) منخفضة ويتم التحكم بها عبر بروتوكولات التعقيم الصارمة والتقييم الطبي الدقيق قبل الجراحة.
متى يمكن المشي بعد عملية المسمار النخاعي
يعتمد وقت المشي على نوع الكسر ومدى ثباته. في الكسور المستقرة التي تم تثبيتها بمسمار نخاعي قوي، قد يسمح الجراح بالمشي وتحميل الوزن (بمساعدة العكازات) في اليوم التالي للعملية. أما في الكسور المفتتة، فقد يُطلب منك عدم تحميل الوزن لمدة تتراوح بين 4 إلى 6 أسابيع حتى يظهر التئام مبكر في الأشعة.
هل يجب إزالة المسمار النخاعي بعد التئام الكسر
في العادة، لا يُنصح بإزالة المسمار النخاعي إذا لم يكن يسبب أي أعراض مزعجة، حيث يمكن أن يبقى في الجسم مدى الحياة بأمان. يتم اللجوء لإزالته فقط في حالات نادرة مثل حدوث التهاب، أو شعور المريض بألم مستمر بسبب احتكاك المسامير مع الأوتار، أو لدى المرضى صغار السن جداً.
هل يسبب المسمار النخاعي ألما في الشتاء
يشتكي بعض المرضى من ألم خفيف أو عدم راحة في مكان الكسر القديم أو حول المسامير خلال الطقس البارد. يُعتقد أن هذا يحدث بسبب التغيرات في الضغط الجوي أو استجابة الأنسجة المحيطة بالمعدن لدرجات الحرارة المنخفضة، ولكنه ألم غير ضار ويمكن إدارته بالتدفئة والمسكنات البسيطة.
كم تستغرق عملية المسمار النخاعي
تستغرق العملية الجراحية عادة ما بين ساعة إلى ساعتين، وذلك يعتمد على مدى تعقيد الكسر، ونوع المسمار المستخدم، وما إذا كان الكسر يتطلب وقتاً أطول لإعادته إلى وضعه التشريحي الصحيح (الرد المغلق) قبل إدخال المسمار.
ما الفرق بين المسمار النخاعي والشرائح المعدنية
المسمار النخاعي يُدخل داخل تجويف العظم ويكون في مركزه، مما يجعله أقوى في تحمل الأوزان وأقل عرضة للكسر، ويتم إدخاله عبر شقوق صغيرة تحافظ على التروية الدموية. أما الشرائح المعدنية (البلاتين) فتثبت على السطح الخارجي للعظم، وتتطلب عادة شقوقاً جراحية أكبر، وتُستخدم غالباً في الكسور القريبة جداً من المفاصل والتي لا يمكن للمسمار النخاعي تثبيتها.
هل يمكن ممارسة الرياضة بوجود المسمار النخاعي
نعم، بمجرد أن يؤكد الطبيب التئام الكسر بشكل كامل (عادة بعد 6 إلى 9 أشهر)، يمكن للمريض العودة لممارسة كافة الأنشطة الرياضية، بما في ذلك الجري والرياضات العنيفة. المسمار النخاعي قوي جداً ويوفر دعماً إضافياً للعظم المتعافي.
ما هي علامات التهاب المسمار النخاعي
أعراض الالتهاب أو العدوى تشمل ألماً متزايداً لا يستجيب للمسكنات، احمراراً وتورماً شديداً حول الجروح، خروج إفرازات صديدية أو سوائل ذات رائحة كريهة من الشقوق الجراحية، وارتفاعاً في درجة حرارة الجسم. إذا ظهرت هذه الأعراض، يجب مراجعة الطبيب فوراً.
هل يؤثر المسمار النخاعي على الطول
الهدف الأساسي من العملية هو استعادة الطول الطبيعي للعظمة. في الغالبية العظمى من الحالات، يعود الطرف إلى طوله الأصلي. في حالات الكسور المفتتة بشدة والتي يصاحبها فقدان عظمي، قد يحدث قصر طفيف جداً (أقل من 1-2 سم) وهو أمر لا يؤثر عادة على المشي أو الوظيفة الحركية.
هل يمكن السفر والمرور عبر بوابات التفتيش بالمسمار المعدني
نعم، يمكنك السفر بأمان. المسامير النخاعية الحديثة مصنوعة من التيتانيوم أو سبائك طبية لا تتأثر بالمجالات المغناطيسية. قد تطلق بوابات التفتيش في المطارات إنذاراً في بعض الأحيان، لذا يُفضل إخبار موظف الأمن بوجود غرسة طبية معدنية، ووجود تقرير طبي يثبت ذلك قد يسهل الإجراءات.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك