التحام العظم الزورقي والكعبي: فهم شامل لأسباب وعلاج القدم المسطحة المؤلمة مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
التحام العظم الزورقي والكعبي هو اتصال غير طبيعي بين عظمتين في القدم (الكعب والعظم الزورقي)، يسبب غالبًا قدمًا مسطحة صلبة ومؤلمة، خاصةً عند الأطفال والمراهقين. يتم التشخيص عبر الفحص والأشعة، ويشمل العلاج الراحة والعلاج الطبيعي أو الجراحة لاستئصال الالتحام لتحسين حركة القدم وتخفيف الألم.
تُعد صحة القدمين أساسًا لحركتنا ونشاطنا اليومي، وأي مشكلة فيهما قد تؤثر بشكل كبير على جودة الحياة، ليس فقط على مستوى الحركة ولكن أيضًا على الصحة العامة والنفسية للفرد. من بين الحالات التي قد تصيب القدم وتسبب الألم المزمن وتحد من الحركة بشكل كبير هو "التحام العظم الزورقي والكعبي" (Calcaneonavicular Coalition). هذه الحالة، التي غالبًا ما يتم اكتشافها في مرحلة الطفولة أو المراهقة، يمكن أن تكون مصدر إزعاج وألم مستمر للعديد من المرضى، مما يؤثر على قدراتهم الرياضية، أنشطتهم اليومية، وحتى اختيار الأحذية. إنها حالة تتطلب فهمًا عميقًا وتشخيصًا دقيقًا وخطة علاجية مخصصة لتحقيق أفضل النتائج.
في هذا المقال الشامل، سنتعمق في فهم هذه الحالة المعقدة، بدءًا من تعريفها وتشريح القدم المعقد، وصولًا إلى أسبابها وأعراضها، وكيف يتم تشخيصها بأحدث التقنيات وعلاجها بأكثر الطرق فعالية، مع تسليط الضوء على الخبرة الواسعة والرائدة للأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري في اليمن، والذي يُعد مرجعًا في هذا المجال بفضل مسيرته الأكاديمية والمهنية المتميزة. الدكتور هطيف، بصفته أستاذًا بجامعة صنعاء وخبرة تتجاوز 20 عامًا في جراحة العظام، يقدم لمرضاه ليس فقط المهارة الجراحية الفائقة، بل أيضًا نهجًا يعتمد على الصدق الطبي والشفافية الكاملة، مستخدمًا أحدث التقنيات مثل الميكروسكوب الجراحي ومناظير المفاصل بتقنية 4K وجراحة استبدال المفاصل لضمان أفضل رعاية ممكنة.
فهم تشريح القدم المعقد ودور التحام العظم الزورقي والكعبي
تخيل قدمك كبناء هندسي معقد يتكون من 26 عظمة صغيرة، تعمل معًا بانسجام وتناغم لتعطيك المرونة والدعم اللازمين للمشي، الجري، والوقوف. هذه العظام منظمة في ثلاثة أقسام رئيسية: الخلفية، الوسطى، والأمامية. "التحام العظم الزورقي والكعبي" هو حالة يحدث فيها اتصال غير طبيعي أو "جسر" بين عظمتين محددتين في منتصف القدم:
- العظم الكعبي (Calcaneus): يُعرف أيضًا بعظم الكعب، وهو أكبر عظم في القدم ويشكل الجزء الخلفي منها. يلعب دورًا حاسمًا في امتصاص الصدمات وتوزيع الوزن.
- العظم الزورقي (Navicular): وهو عظم صغير على شكل قارب يقع في منتصف القدم، أمام عظم الكعب وإلى الداخل قليلاً. يُعد حجر الزاوية في القوس الطولي الإنسي للقدم.
في الوضع الطبيعي والسليم، تكون هذه العظام منفصلة وتتحرك بشكل مستقل عن طريق مفصل "تحت الكاحل" (subtalar joint) ومفاصل القدم الوسطى الأخرى. هذه الحركة المرنة ضرورية للسماح للقدم بالتكيف مع التضاريس المختلفة وامتصاص الصدمات وتوزيع الضغط أثناء المشي والأنشطة المختلفة.
لكن في حالة الالتحام، يتكون هذا الاتصال الزائد بين العظم الكعبي والزورقي. قد يكون هذا الاتصال:
- عظميًا بالكامل (Osseous Coalition): حيث تندمج العظمتان معًا بواسطة نسيج عظمي صلب، مما يمنع أي حركة بينهما.
- غضروفيًا (Cartilaginous Coalition): حيث يربط بين العظمتين نسيج غضروفي طري، يسمح ببعض الحركة المحدودة ولكنه يظل غير طبيعي.
- ليفيا (Fibrous Coalition): حيث يربط بين العظمتين نسيج ليفي (نسيج رابط)، وهو الأكثر مرونة بين الأنواع الثلاثة ولكنه لا يزال يعيق الحركة الطبيعية.
هذا الالتحام، بغض النظر عن نوعه، يعيق حركة المفصل "تحت الكاحل" (subtalar joint)، وهو مفصل محوري وحيوي للتحكم في مرونة القدم واستيعابها للحركات الدورانية (الانقلاب والانقلاب للخارج). يقع هذا المفصل بين العظم الكعبي والعظم القابي (Talus)، ويؤدي التحام الكعبي الزورقي إلى تقييد حركته بشكل كبير.
النتيجة الرئيسية لهذا الالتحام هي غالبًا "القدم المسطحة الصلبة والمؤلمة". فبدلًا من أن تكون القدم مرنة وتتكيف مع التضاريس المختلفة وتمتص الصدمات بكفاءة، تصبح صلبة ومحدودة الحركة، مما يسبب الألم المزمن، خاصة أثناء الوقوف أو المشي لفترات طويلة، ويؤثر على نمط المشي (gait) والأنشطة اليومية، وقد يؤدي إلى إجهاد في أجزاء أخرى من القدم والساق والظهر.
أسباب وتطور التحام العظم الزورقي والكعبي: نظرة معمقة
حتى الآن، لا يزال السبب الدقيق لالتحام العظم الزورقي والكعبي غير معروف بشكل كامل. ومع ذلك، يعتقد العلماء والأطباء أنه يحدث نتيجة لخلل في عملية تطور وتكوين عظام القدم أثناء نمو الجنين في الرحم. يُفترض أن العظام لم تنفصل بشكل كامل عن بعضها البعض كما ينبغي أن يحدث في التطور الطبيعي. تعتبر هذه الحالة اضطرابًا خلقيًا (congenital anomaly) أي أنها موجودة منذ الولادة.
العوامل المحتملة في التطور:
- العوامل الجينية: تشير بعض الأبحاث إلى وجود استعداد وراثي لهذه الحالة، حيث يمكن أن تنتقل داخل العائلات. إذا كان أحد الوالدين مصابًا بالتحام العظم، فإن هناك احتمالية أكبر لإصابة الأبناء.
- خلل في التطور الجنيني: خلال الأسابيع الأولى من الحمل، تتشكل هياكل القدم من الغضروف، ثم تتعظم تدريجيًا. يُعتقد أن التحام العظم يحدث عندما تفشل الخلايا الجنينية في الانفصال بشكل صحيح بين العظم الكعبي والزورقي خلال هذه المرحلة الحرجة من التطور.
تأخر ظهور الأعراض: لماذا؟
على الرغم من أن الحالة قد تكون موجودة منذ الولادة، إلا أن الأعراض لا تظهر عادة إلا في وقت لاحق من مرحلة الطفولة أو المراهقة، وتحديداً بين سن 8 و 12 عامًا. هذا التأخير في ظهور الأعراض يرجع لعدة أسباب:
- تطور العظام (Ossification): في السنوات الأولى من العمر، تكون معظم عظام القدم غضروفية جزئيًا. مع نمو الطفل، تتعظم هذه الهياكل الغضروفية وتصبح عظامًا صلبة. إذا كان الالتحام في البداية غضروفيًا أو ليفيًا، فقد لا يسبب أعراضًا ملحوظة. ولكن عندما يتعظم هذا الالتحام ويتحول إلى جسر عظمي صلب، تصبح الحركة محدودة بشكل أكبر، وتبدأ الأعراض في الظهور.
- زيادة النشاط والوزن: مع تقدم العمر، يزداد وزن الطفل ومستوى نشاطه البدني. هذا يضع ضغطًا أكبر على القدم، ويزيد من الحاجة إلى المرونة التي يفتقر إليها المفصل الملتحم، مما يؤدي إلى ظهور الألم.
- التغيرات البيوميكانيكية: مع نمو القدم، تتغير بيوميكانيكا المشي والوقوف. الالتحام يعيق قدرة القدم على التكيف مع هذه التغيرات، مما يؤدي إلى إجهاد الأنسجة المحيطة والمفاصل الأخرى، وينتج عنه الألم والالتهاب.
أنواع التحام العظم الزورقي والكعبي وتأثيرها:
كما ذكرنا، يمكن أن يكون الالتحام عظميًا، غضروفيًا، أو ليفيًا. النوع العظمي هو الأكثر صلابة ويسبب أعراضًا أكثر حدة غالبًا، بينما قد يكون الالتحام الليفي والغضروفي أقل إزعاجًا في البداية ولكنه قد يتطور ليصبح عظميًا مع مرور الوقت. فهم نوع الالتحام ضروري لتحديد خطة العلاج الأنسب.
الأعراض والعلامات: كيف تكتشف التحام العظم الزورقي والكعبي؟
تتراوح أعراض التحام العظم الزورقي والكعبي من الخفيفة إلى الشديدة، وتتأثر بعوامل مثل عمر المريض، نوع الالتحام، ومستوى نشاطه. من المهم جدًا الانتباه لهذه العلامات، خاصة في الأطفال والمراهقين، لضمان التشخيص المبكر والعلاج الفعال.
الأعراض الرئيسية:
- الألم المزمن في القدم والكاحل:
- يُعد الألم هو العرض الأكثر شيوعًا. غالبًا ما يكون موضعه في الجزء الجانبي أو الخلفي من القدم، أسفل الكاحل، وقد يمتد إلى الساق.
- يزداد الألم مع النشاط البدني، الوقوف لفترات طويلة، المشي على أسطح غير مستوية، أو ممارسة الرياضة.
- قد يكون الألم خفيفًا في البداية ثم يتفاقم تدريجيًا مع مرور الوقت.
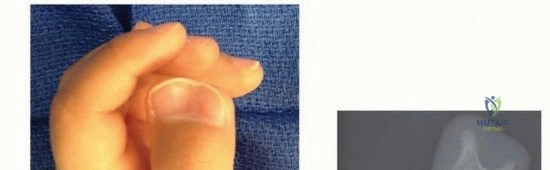
- القدم المسطحة الصلبة (Rigid Flatfoot):
- على عكس القدم المسطحة المرنة الشائعة عند الأطفال، والتي يظهر فيها القوس عند رفع القدم، فإن القدم المسطحة الناتجة عن الالتحام تكون صلبة ولا يتكون فيها القوس حتى عند عدم تحميل الوزن عليها.
- هذا الصلابة هي نتيجة مباشرة لتقييد حركة مفصل تحت الكاحل.
- تشنجات عضلية متكررة (Peroneal Spasm):
- تعتبر هذه التشنجات علامة مميزة. تحدث في عضلات الشظوية (peroneal muscles) التي تمتد على طول الجانب الخارجي من الساق والقدم.
- تتشنج هذه العضلات في محاولة لا إرادية لحماية المفصل المؤلم وتقييد حركته، مما يؤدي إلى انحراف القدم إلى الخارج (valgus deformity) ويجعلها تبدو مسطحة بشكل دائم.
- هذا التشنج يمكن أن يكون مؤلمًا جدًا ويزيد من صلابة القدم.
- صعوبة في ارتداء الأحذية:
- بسبب تشوه القدم وميلها للخارج، قد يجد المرضى صعوبة في العثور على أحذية مريحة أو قد يحتاجون إلى أحذية بمقاسات خاصة.
- تغير في نمط المشي (Gait Abnormality):
- قد يلاحظ الأهل أن طريقة مشي طفلهم غير طبيعية، قد تكون متيبسة أو يعرج بسبب الألم.
- تظهر القدم وكأنها "تتلوى" أو "تتدحرج" بشكل غير طبيعي أثناء المشي.
- تصلب وتيبس في مفصل تحت الكاحل:
- عند الفحص السريري، يجد الطبيب صعوبة في تحريك القدم جانبيًا (الانقلاب والانقلاب للخارج)، مما يؤكد صلابة المفصل.
- آلام ثانوية:
- بسبب التغيرات في بيوميكانيكا المشي والضغط غير الطبيعي على القدم، قد يعاني المريض من آلام في أجزاء أخرى من القدم (مثل مقدمة القدم)، الكاحل، الركبة، وحتى أسفل الظهر.
- يمكن أن تتطور التهابات في المفاصل المجاورة (Degenerative Arthritis) على المدى الطويل إذا لم يتم علاج الحالة.
جدول 1: قائمة الأعراض الشائعة والتحقق منها
| العرض | الوصف | شدة الألم (1-10) | تكرار الحدوث | ملاحظات للمريض |
|---|---|---|---|---|
| ألم في القدم أو الكاحل | غالبًا في الجانب الخارجي أو الخلفي، يزداد مع النشاط. | 5-10 | يومي/مع النشاط | هل يوقفك عن الأنشطة؟ هل يزداد في المساء؟ |
| صلابة القدم المسطحة | القدم لا تشكل قوسًا حتى عند رفعها عن الأرض. | لا يوجد ألم مباشر | دائم | هل تلاحظ أن قدمك تبدو مسطحة دائمًا؟ |
| تشنج العضلات الشظوية (Peroneal Spasm) | تشنجات مؤلمة في عضلات جانب الساق والقدم، مما يجعل القدم تنحرف للخارج. | 6-10 | متقطع/مع الجهد | هل تشعر بتقلصات عضلية مفاجئة ومؤلمة؟ |
| صعوبة في المشي أو العرج | تغيير في نمط المشي، قد يبدو متيبسًا أو مؤلمًا. | 4-8 | مع المشي | هل يلاحظ الآخرون تغيرًا في مشيتك؟ |
| صعوبة في ارتداء الأحذية | عدم الراحة أو الحاجة لأحذية خاصة بسبب شكل القدم. | لا يوجد ألم مباشر | دائم | هل تجد صعوبة في العثور على أحذية تناسبك؟ |
| تيبس في حركة القدم الجانبية | صعوبة في قلب القدم للداخل أو الخارج. | لا يوجد ألم مباشر | دائم | هل تشعر أن قدمك لا تتحرك بمرونة جانبية؟ |
من المهم استشارة الأستاذ الدكتور محمد هطيف فور ملاحظة أي من هذه الأعراض، خاصة إذا كانت مستمرة أو تتفاقم، حيث أن التشخيص المبكر يفتح الباب أمام خيارات علاجية أكثر فعالية ويمنع المضاعفات طويلة الأجل.
التشخيص الدقيق: مفتاح العلاج الفعال
يعتمد التشخيص الدقيق لالتحام العظم الزورقي والكعبي على مزيج من الفحص السريري المفصل والتصوير الطبي المتخصص. بفضل خبرته الواسعة التي تتجاوز 20 عامًا، وقدرته على استخدام أحدث التقنيات، يضمن الأستاذ الدكتور محمد هطيف تشخيصًا شاملًا وموثوقًا.
1. الفحص السريري (Clinical Examination):
يبدأ الأستاذ الدكتور هطيف الفحص بتقييم شامل لتاريخ المريض الطبي، بما في ذلك الأعراض التي يعاني منها، متى بدأت، وما الذي يزيدها أو يقللها. ثم يقوم بإجراء فحص بدني دقيق للقدم والكاحل يتضمن:
- ملاحظة نمط المشي (Gait Analysis): لتقييم أي تغييرات في طريقة المشي أو العرج.
- تقييم شكل القدم: ملاحظة وجود القدم المسطحة، ومدى صلابتها (هل يختفي القوس عند رفع القدم؟).
- جس القدم (Palpation): لتحديد مناطق الألم والتورم، خاصة في منطقة الالتحام.
- تقييم نطاق حركة مفصل تحت الكاحل: يقوم الدكتور هطيف بمحاولة تحريك القدم للداخل والخارج (inversion and eversion) لتقييم مدى التيبس وتقييد الحركة. غالبًا ما يكون هناك تحديد واضح في هذه الحركات.
- التحقق من تشنج العضلات الشظوية: البحث عن علامات تشنج في العضلات على الجانب الخارجي من الساق.
2. التصوير الطبي (Imaging Studies):
تُعد دراسات التصوير ضرورية لتأكيد التشخيص وتحديد نوع الالتحام ومدى انتشاره.
- الأشعة السينية (X-rays):
- هي الخطوة الأولى في التصوير. يتم أخذ صور متعددة للقدم من زوايا مختلفة (AP, lateral, oblique).
- على الرغم من أنها قد لا تظهر الالتحام الغضروفي أو الليفي بوضوح في مراحله المبكرة، إلا أنها يمكن أن تكشف عن علامات غير مباشرة مثل "علامة المنقار" (anteater sign) على العظم الكعبي، أو تضييق الفراغ المفصلي، أو علامات الالتحام العظمي الواضح.
- الدكتور هطيف يطلب عادة صورًا للقدمين كلتيهما للمقارنة.
- التصوير المقطعي المحوسب (CT Scan):
- يُعتبر التصوير المقطعي المحوسب هو المعيار الذهبي لتشخيص التحام العظم الزورقي والكعبي.
- يوفر صورًا ثلاثية الأبعاد مفصلة للعظام، مما يسمح للدكتور هطيف بتحديد موقع الالتحام بدقة، وحجمه، ونوعه (عظمي، غضروفي، أو ليفي)، ومدى تأثيره على المفصل تحت الكاحل.
- يساعد في التخطيط الجراحي بدقة متناهية.
- التصوير بالرنين المغناطيسي (MRI):
- يُستخدم التصوير بالرنين المغناطيسي لتقييم الأنسجة الرخوة المحيطة، مثل الغضاريف والأربطة والعضلات.
- يمكنه الكشف عن الالتحام الغضروفي والليفي بشكل أفضل من الأشعة السينية، كما يمكنه تحديد وجود التهاب في الأنسجة المحيطة أو تلف في الغضاريف.
- يساعد أيضًا في استبعاد الأسباب الأخرى المحتملة للألم.
بفضل خبرته الطويلة واستخدامه لأحدث تقنيات التشخيص، يتمكن الأستاذ الدكتور محمد هطيف من تقديم تشخيص دقيق وشامل، مما يضع الأساس لخطة علاجية فعالة ومصممة خصيصًا لكل مريض، مع مراعاة الصدق الطبي والشفافية في شرح الحالة وخيارات العلاج المتاحة.
خيارات العلاج: من التحفظي إلى التدخل الجراحي
يعتمد اختيار خطة العلاج لالتحام العظم الزورقي والكعبي على عدة عوامل، بما في ذلك عمر المريض، شدة الأعراض، نوع الالتحام وحجمه، ومدى تأثيره على وظيفة القدم. يتبع الأستاذ الدكتور محمد هطيف نهجًا متدرجًا، يبدأ بالعلاجات التحفظية ويتحول إلى الجراحة إذا لم تستجب الحالة.
أ. العلاج التحفظي (Non-Surgical Treatment):
يهدف العلاج التحفظي إلى تخفيف الألم وتقليل الالتهاب واستعادة بعض وظائف القدم. غالبًا ما يكون الخيار الأول، خاصة في الحالات التي لا تكون فيها الأعراض شديدة أو في المراحل المبكرة.
- الراحة وتعديل النشاط:
- تقليل أو تجنب الأنشطة التي تزيد الألم، مثل الجري أو القفز.
- إعطاء القدم فرصة للتعافي من الإجهاد.
- الأدوية المضادة للالتهاب غير الستيرويدية (NSAIDs):
- مثل الإيبوبروفين أو النابروكسين، للمساعدة في تخفيف الألم والالتهاب.
- الجبائر أو الدعامات (Orthotics and Bracing):
- التقويمات المخصصة للقدم (Custom Orthotics): يصممها الدكتور هطيف أو يوجه لتصميمها بشكل خاص لتوفير الدعم للقوس، وتحسين توزيع الوزن، وتقليل الضغط على المفصل المصاب.
- الجبائر (Casts أو Boots): في بعض الحالات، قد يتم استخدام جبيرة أو حذاء طبي صلب لفترة قصيرة (4-6 أسابيع) لتثبيت القدم وتقليل الحركة، مما يساعد على تخفيف الألم والالتهاب.
- العلاج الطبيعي (Physical Therapy):
- برامج تمارين مصممة لتقوية عضلات القدم والساق، وتحسين المرونة (قدر الإمكان)، وتحسين نمط المشي.
- يمكن أن يساعد العلاج الطبيعي في تخفيف التشنجات العضلية الشظوية.
- حقن الستيرويد (Steroid Injections):
- في بعض الحالات، يمكن حقن الستيرويد (الكورتيزون) في المنطقة المحيطة بالالتحام لتخفيف الالتهاب والألم بشكل مؤقت. يتم ذلك تحت إشراف الدكتور هطيف وبدقة عالية.
ب. العلاج الجراحي (Surgical Treatment):
يُلجأ إلى الجراحة عندما تفشل العلاجات التحفظية في تخفيف الألم أو تحسين وظيفة القدم، أو عندما يكون الالتحام كبيرًا ويسبب إعاقة شديدة. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في جراحة القدم والكاحل، ويستخدم أحدث التقنيات لضمان أفضل النتائج.
أنواع الإجراءات الجراحية:
- استئصال الالتحام (Resection of the Coalition):
- هذا هو الإجراء المفضل في معظم الحالات، خاصة إذا كان الالتحام غضروفيًا أو ليفيًا، أو إذا كان الالتحام العظمي صغيرًا (أقل من 50% من سطح المفصل تحت الكاحل) ولم يحدث تلف كبير للمفاصل المحيطة.
- يهدف إلى إزالة الجسر غير الطبيعي بين العظم الكعبي والزورقي، مما يعيد الحركة الطبيعية للمفصل تحت الكاحل.
- يتم هذا الإجراء بدقة عالية لتجنب إصابة الأعصاب والأوعية الدموية المحيطة.
- بعد إزالة الالتحام، قد يقوم الدكتور هطيف بوضع طبقة من الأنسجة الدهنية أو العضلية أو مادة صناعية (مثل الشمع العظمي) بين العظمتين لمنع إعادة الالتحام.
- دمج المفصل (Arthrodesis أو Fusion):
- يُلجأ إلى هذا الإجراء في الحالات الأكثر تعقيدًا، مثل:
- عندما يكون الالتحام كبيرًا جدًا (أكثر من 50% من المفصل).
- عندما يكون هناك تلف كبير وتغيرات تنكسية (التهاب مفاصل) في مفصل تحت الكاحل أو المفاصل المحيطة.
- عندما يفشل استئصال الالتحام في تخفيف الأعراض.
- يتضمن دمج العظم الكعبي والزورقي (وأحيانًا العظم القابي أيضًا) بشكل دائم، مما يلغي الحركة في هذه المفاصل.
- على الرغم من أنه يزيل الألم بشكل فعال، إلا أنه يقلل من مرونة القدم بشكل أكبر. يتم اللجوء إليه كخيار أخير عندما تكون الخيارات الأخرى غير مجدية.
- يُلجأ إلى هذا الإجراء في الحالات الأكثر تعقيدًا، مثل:
جدول 2: مقارنة بين العلاج التحفظي والجراحي
| الميزة/الجانب | العلاج التحفظي | العلاج الجراحي (استئصال الالتحام) | العلاج الجراحي (دمج المفصل) |
|---|---|---|---|
| الهدف الرئيسي | تخفيف الألم والالتهاب، تحسين الوظيفة مؤقتًا. | استعادة حركة المفصل، تخفيف الألم بشكل دائم. | إزالة الألم بشكل كامل، تثبيت المفصل. |
| الإجراء | راحة، أدوية، تقويمات، علاج طبيعي، حقن. | إزالة الجسر العظمي/الغضروفي/الليفي. | دمج العظام بشكل دائم باستخدام براغي أو صفائح. |
| الحالات المناسبة | أعراض خفيفة، التحام غير كامل، أطفال صغار. | التحام صغير (<50%)، عدم وجود تلف مفصلي كبير. | التحام كبير (>50%)، تلف مفصلي شديد، فشل الاستئصال. |
| المخاطر | قليلة (آثار جانبية للأدوية). | عدوى، تلف الأعصاب، عدم الشفاء، إعادة الالتحام. | عدوى، عدم الشفاء، تقييد دائم للحركة. |
| التعافي | فوري، ولكن الأعراض قد تعود. | أسابيع إلى أشهر، يتطلب إعادة تأهيل مكثفة. | أشهر، فترة طويلة من عدم تحمل الوزن، تقييد دائم. |
| المرونة بعد العلاج | قد لا تتحسن المرونة بشكل كبير. | تحسن ملحوظ في مرونة القدم. | فقدان كامل للحركة في المفصل المدمج. |
| الدكتور هطيف | يقدم توجيهات مفصلة، يصف التقويمات المناسبة. | يفضل هذا الإجراء كخيار أول جراحي، يستخدم تقنيات حديثة. | يلجأ إليه كخيار أخير للحالات المعقدة جدًا. |
يؤكد الأستاذ الدكتور محمد هطيف دائمًا على الصدق الطبي في شرح جميع الخيارات العلاجية، ومزاياها وعيوبها، وتوقعات النتائج، لتمكين المريض وأهله من اتخاذ القرار الأفضل بناءً على معلومات كاملة وشفافة.
الإجراء الجراحي: استئصال التحام العظم الزورقي والكعبي خطوة بخطوة
يُعد استئصال التحام العظم الزورقي والكعبي هو التدخل الجراحي الأكثر شيوعًا وفعالية لاستعادة وظيفة القدم وتخفيف الألم في معظم الحالات. بفضل خبرته الطويلة واستخدامه لأحدث التقنيات الجراحية، يضمن الأستاذ الدكتور محمد هطيف إجراءً آمنًا ودقيقًا.
التحضير قبل الجراحة:
- التقييم الشامل: يقوم الدكتور هطيف بإجراء فحص سريري مفصل وطلب فحوصات دم شاملة وصور شعاعية (CT/MRI) للتأكد من التشخيص والتخطيط الدقيق للجراحة.
- المناقشة والتثقيف: يشرح الدكتور هطيف للمريض وأهله تفاصيل الإجراء الجراحي، والمخاطر المحتملة، وفوائد الجراحة، وخطة التعافي المتوقعة. يُعد هذا جزءًا أساسيًا من التزامه بالصدق الطبي.
- التوقف عن الأدوية: قد يطلب الدكتور هطيف من المريض التوقف عن بعض الأدوية (مثل مميعات الدم) قبل الجراحة بأيام قليلة.
أثناء الجراحة:
تُجرى الجراحة عادة تحت تخدير عام، وقد تستغرق من ساعة إلى ساعتين حسب تعقيد الحالة.
- الوصول الجراحي:
- يقوم الدكتور هطيف بعمل شق جراحي صغير (عادة حوالي 4-6 سم) على الجانب الخارجي من القدم، في المنطقة التي يقع فيها الالتحام. يتم اختيار هذا الموقع لتقليل مخاطر إصابة الأعصاب والأوعية الدموية.
- يتم فصل الأنسجة الرخوة بعناية للوصول إلى العظم الكعبي والزورقي.
- تحديد الالتحام:
- باستخدام خبرته التشريحية الدقيقة، يحدد الدكتور هطيف موقع الالتحام غير الطبيعي بين العظم الكعبي والزورقي.
- قد يستخدم أدوات خاصة أو الميكروسكوب الجراحي لضمان رؤية واضحة ودقيقة، خاصة في حالات الالتحام الغضروفي أو الليفي الدقيقة.
- استئصال الالتحام:
- باستخدام أدوات جراحية دقيقة (مثل المناشير العظمية الصغيرة أو الأزاميل)، يتم إزالة الجسر العظمي أو الغضروفي أو الليفي الذي يربط بين العظمتين.
- يحرص الدكتور هطيف على إزالة ما يكفي من الالتحام لضمان استعادة حركة المفصل تحت الكاحل بشكل كامل، مع الحفاظ على استقرار القدم.
- منع إعادة الالتحام (Interposition Arthroplasty):
- بعد إزالة الالتحام، تكون هناك فجوة بين العظمتين. لمنع إعادة الالتحام، قد يقوم الدكتور هطيف بوضع مادة فاصلة في هذه الفجوة. يمكن أن تكون هذه المادة عبارة عن:
- نسيج دهني من نفس المريض: يتم أخذه من موقع قريب.
- نسيج عضلي: مثل جزء من عضلة الشظية القصيرة.
- مواد صناعية حيوية: مثل الشمع العظمي أو مواد أخرى مصممة لمنع نمو العظام.
- هذه الخطوة حاسمة لضمان نجاح الجراحة على المدى الطويل.
- بعد إزالة الالتحام، تكون هناك فجوة بين العظمتين. لمنع إعادة الالتحام، قد يقوم الدكتور هطيف بوضع مادة فاصلة في هذه الفجوة. يمكن أن تكون هذه المادة عبارة عن:
- إغلاق الجرح:
- بعد التأكد من استعادة حركة المفصل واستقرار المنطقة، يتم إغلاق الأنسجة والجلد بالغرز الجراحية.
- يتم وضع ضمادة معقمة وجبيرة خفيفة أو حذاء طبي لتثبيت القدم.
بعد الجراحة مباشرة:
- سيتم مراقبة المريض في غرفة الإفاقة.
- سيتم إعطاء مسكنات للألم للتحكم في أي إزعاج.
- يتم رفع القدم لتقليل التورم.
يؤكد الأستاذ الدكتور محمد هطيف على أن دقة الإجراء الجراحي والخبرة في التعامل مع التفاصيل التشريحية هي مفتاح النجاح، وأن استخدام أحدث التقنيات يساهم بشكل كبير في تحقيق أفضل النتائج للمرضى.
برنامج إعادة التأهيل الشامل: استعادة الحركة والقوة
تُعد مرحلة إعادة التأهيل بعد جراحة استئصال التحام العظم الزورقي والكعبي حاسمة لنجاح الجراحة على المدى الطويل واستعادة كامل وظيفة القدم. يضع الأستاذ الدكتور محمد هطيف برامج إعادة تأهيل مخصصة لكل مريض، بالتعاون مع أخصائيي العلاج الطبيعي، لضمان تعافٍ آمن وفعال.
المرحلة الأولى: الحماية والراحة (الأسابيع 0-4)
- عدم تحميل الوزن: بعد الجراحة مباشرة، يتم وضع جبيرة أو حذاء طبي صلب (cast or walking boot)، ويُطلب من المريض عدم تحميل أي وزن على القدم المصابة. يتم استخدام العكازات للمساعدة في الحركة.
- رفع القدم: يجب إبقاء القدم مرفوعة قدر الإمكان لتقليل التورم والألم، خاصة في الأيام الأولى بعد الجراحة.
- التحكم في الألم: تناول الأدوية المسكنة الموصوفة بانتظام.
- العناية بالجرح: الحفاظ على الجرح نظيفًا وجافًا، واتباع تعليمات الدكتور هطيف لتغيير الضمادات.
- بدء تمارين خفيفة (بإذن الطبيب): قد يسمح الدكتور هطيف ببعض تمارين تحريك أصابع القدم أو الكاحل (في حدود معينة
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
