الدليل الشامل لجراحة مراجعة الرباط الصليبي الأمامي: الأسباب والخيارات الجراحية والتعافي
الخلاصة الطبية
جراحة مراجعة الرباط الصليبي الأمامي هي إجراء طبي معقد يهدف إلى استبدال رقعة الرباط التالفة بعد فشل العملية الأولى. يعتمد العلاج على تحديد سبب الفشل بدقة، وقد يتطلب التدخل الجراحي مرحلة واحدة أو مرحلتين لضمان استقرار الركبة واستعادة وظيفتها الطبيعية.
الخلاصة الطبية السريعة: جراحة مراجعة الرباط الصليبي الأمامي هي إجراء طبي معقد يهدف إلى استبدال رقعة الرباط التالفة بعد فشل العملية الأولى. يعتمد العلاج على تحديد سبب الفشل بدقة، وقد يتطلب التدخل الجراحي مرحلة واحدة أو مرحلتين لضمان استقرار الركبة واستعادة وظيفتها الطبيعية.
مقدمة عن جراحة مراجعة الرباط الصليبي الأمامي
يعد التعرض لإصابة في الرباط الصليبي الأمامي والخضوع لعملية جراحية تجربة شاقة لأي مريض، ولذلك فإن اكتشاف فشل العملية الأولى والحاجة إلى جراحة مراجعة قد يكون أمراً محبطاً للغاية. أصبحت جراحة مراجعة الرباط الصليبي الأمامي تحدياً متزايداً في مجال جراحة العظام والطب الرياضي. تشير التقارير الوبائية الحديثة إلى أن معدل فشل عملية الرباط الصليبي الأمامي الأولى يتراوح بشكل عام بين 10% إلى 25%. ومع ذلك، فإن تحديد معدل فشل دقيق ومتفق عليه عالمياً يظل أمراً صعباً لأن التعريف السريري "للفشل" يختلف من حالة لأخرى. وعند استخدام معيار صارم يتمثل في تكرار عدم الاستقرار المصحوب بأعراض نتيجة فشل هيكلي للرقعة، فإن النسبة تقدر بحوالي 0.7% إلى 8% من إجمالي العمليات الأولية.
تعتبر جراحة مراجعة الرباط الصليبي الأمامي أكثر تعقيداً بطبيعتها من الجراحة الأولى. فهي تتطلب من الجراح فهماً شاملاً ودقيقاً للميكانيكا الحيوية للركبة، وتخطيطاً دقيقاً قبل الجراحة، وكفاءة جراحية متقدمة. يجب على جراح العظام التعامل مع الأنسجة الرخوة المتضررة، والتغيرات في تشريح العظام، والمثبتات المعدنية أو البلاستيكية المتبقية من الجراحة السابقة، بالإضافة إلى احتمالية وجود إصابات مصاحبة في الغضروف الهلالي أو الغضروف المفصلي.
إن الهدف الأساسي من جراحة المراجعة ليس مجرد استبدال الرقعة الممزقة برقعة جديدة، بل هو تحديد السبب الجذري الذي أدى إلى فشل العملية الأولى بشكل منهجي وتصحيحه، وذلك لمنع تكرار الفشل الكارثي مرة أخرى وضمان عودة المريض إلى حياته الطبيعية بأمان.
أسباب فشل عملية الرباط الصليبي الأمامي الأولى
إن تحديد السبب الدقيق لفشل عملية إعادة بناء الرباط الصليبي الأمامي الأولى هو الخطوة الأكثر أهمية في التقييم قبل الجراحة. نادراً ما يكون الفشل ناتجاً عن عوامل متعددة في نفس الوقت، بل يتطلب الأمر نهجاً منهجياً لتصنيف سبب الفشل إلى عوامل تقنية، أو بيولوجية، أو ناتجة عن صدمة جديدة.
توقيت الفشل ودلالاته
يوفر توقيت فشل الرقعة أدلة تشخيصية حيوية حول الأسباب الكامنة وراءه، ويمكن تقسيمه إلى فترتين رئيسيتين:
- الفشل المبكر: يحدث هذا الفشل خلال الأشهر الستة الأولى بعد الجراحة. وغالباً ما يكون ناتجاً عن أسباب علاجية أو متعلقة ببرنامج إعادة التأهيل. تشمل الأسباب الشائعة الأخطاء التقنية الجسيمة (مثل الوضع الخاطئ الشديد للأنفاق العظمية)، أو برامج التأهيل العدوانية جداً أو عدم التزام المريض بالتعليمات، أو العودة المبكرة إلى الرياضات التي تتطلب التواءات قوية، أو فشل أساسي في الاندماج البيولوجي للرقعة مع العظم.
- الفشل المتأخر: يحدث هذا الفشل بعد مرور أكثر من عام على الجراحة، ويكون عادةً نتيجة لحدث صادم جديد (إصابة جديدة قوية). بمجرد أن تخضع الرقعة لعملية "التحول إلى رباط طبيعي" وإعادة التشكيل بالكامل، فإن الميكانيكا الحيوية لفشلها تتطابق بشكل وثيق مع تلك الخاصة بالرباط الصليبي الأمامي الطبيعي.
الأخطاء التقنية والجراحية
تظل التقنية الجراحية هي السبب الأكثر شيوعاً والأكثر قابلية للتجنب لفشل عملية الرباط الصليبي الأمامي الأولى.
يعد الوضع الخاطئ للنفق الفخذي هو الخطأ التقني الأكثر تكراراً والذي يؤدي إلى فشل الرقعة. إذا تم وضع النفق الفخذي في موضع أمامي أكثر من اللازم، فإن الرقعة تكون مشدودة بشكل مفرط عند ثني الركبة ومرتخية عند فردها، مما يؤدي إلى تقييد نطاق الحركة وتمدد الرقعة أو تمزقها في النهاية. أما إذا تم وضع النفق بشكل عمودي جداً (مرتفع في الشق بين اللقمتين)، فإنه يفشل في التحكم في الارتخاء الدوراني للركبة، مما يؤدي إلى استمرار ظاهرة عدم الاستقرار الدوراني على الرغم من نجاح الفحوصات السريرية الأساسية.
تشمل الأخطاء التقنية الأخرى ما يلي:
* عدم توسيع الشق الفخذي بشكل كافٍ: الفشل في تنظيف وتوسيع الشق بين اللقمتين بشكل كافٍ يمكن أن يؤدي إلى اصطدام الرقعة بعظم الفخذ أو بسقف الشق أثناء الفرد الكامل للركبة، مما يسبب تآكلاً ميكانيكياً وتمزقاً في النهاية.
* الشد غير الصحيح للرقعة: تثبيت الرقعة بشد مفرط يمكن أن يؤدي إلى تيبس المفصل وتآكل الغضروف المفصلي، بينما يؤدي الشد غير الكافي إلى استمرار الارتخاء السريري وعدم ثبات الركبة.
* فشل التثبيت: فقدان ثبات المسامير قبل حدوث الاندماج البيولوجي يمكن أن ينتج عن ضعف جودة العظام، أو اختيار حجم غير مناسب للمثبتات، أو وضع مسمار التداخل بشكل مائل بعيداً عن مسار الرقعة.
العوامل البيولوجية والتشريحية
تشمل الإخفاقات البيولوجية مشاكل تتعلق باندماج الرقعة، مثل تأخر تحولها إلى نسيج رباطي، أو تحلل العظم الموضعي حول النفق، أو الالتهابات الخفيفة غير الظاهرة. علاوة على ذلك، فإن الفشل في التعرف على الإصابات المتزامنة في الأربطة الداعمة الأخرى وعلاجها يضع ضغطاً ميكانيكياً غير متناسب على رقعة الرباط الصليبي الأمامي المركزية. من أمثلة هذه الأربطة: الرباط الأمامي الجانبي، أو الزاوية الخلفية الجانبية، أو الرباط الجانبي الإنسي. تجاهل هذه الإصابات يؤدي حتماً إلى تمدد الرقعة وفشلها المبكر.
الأعراض التي تشير إلى فشل العملية السابقة
من المهم للمريض أن يدرك العلامات التي قد تدل على فشل عملية الرباط الصليبي الأمامي الأولى، والتي تستدعي استشارة الطبيب لتقييم الحاجة إلى جراحة المراجعة. تشمل هذه الأعراض:
- الشعور بعدم استقرار الركبة أو "خيانة" الركبة أثناء المشي أو ممارسة الرياضة.
- ألم مستمر في الركبة لا يتحسن مع الراحة أو العلاج الطبيعي.
- تورم متكرر في مفصل الركبة، خاصة بعد المجهود البدني.
- نقص في المدى الحركي للركبة، سواء في القدرة على الفرد الكامل أو الثني الكامل.
- سماع صوت طقطقة أو الإحساس باحتكاك غير طبيعي داخل المفصل.
التشخيص والتقييم قبل الجراحة
يعد أخذ التاريخ المرضي المفصل وإجراء الفحص السريري الدقيق أمرين في غاية الأهمية. يجب على الجراح الحصول على جميع الملاحظات والتقارير الخاصة بالعملية الجراحية السابقة لتحديد نوع الرقعة المستخدمة، وطرق التثبيت التي تم توظيفها، وأي إجراءات إضافية تم إجراؤها خلال الجراحة الأولى (مثل خياطة الغضروف).
الفحص السريري والتاريخ الطبي
يقوم الطبيب بإجراء سلسلة من الاختبارات السريرية لتقييم مدى ثبات الركبة، مثل اختبار لاكمان واختبار التحول المحوري. كما يتم تقييم قوة العضلات المحيطة بالركبة ومقارنتها بالركبة السليمة.
التصوير الطبي المتقدم
تعتبر الصور الشعاعية القياسية (الأشعة السينية) مع تحمل الوزن ضرورية لتقييم تضيق مساحة المفصل، ومحاذاة الطرف السفلي، وموضع المثبتات المعدنية المتبقية. يتم استخدام التصوير بالرنين المغناطيسي لتقييم سلامة الرقعة الأولية، وحالة الغضاريف الهلالية، وحالة الغضروف المفصلي.
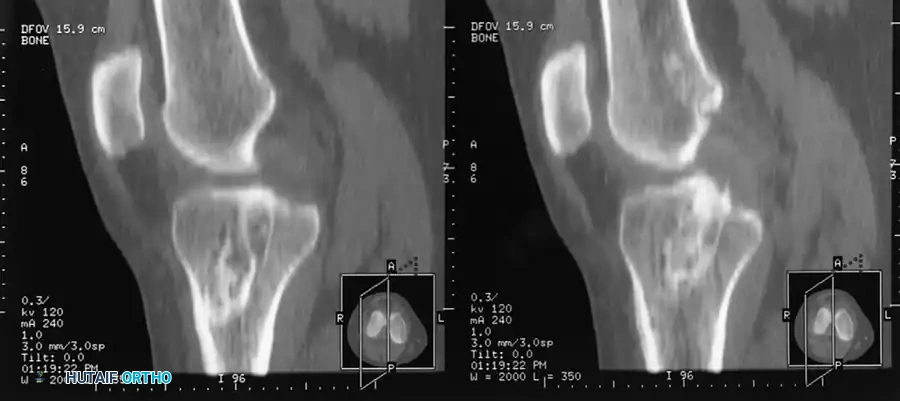
ومع ذلك، يعتبر التصوير المقطعي المحوسب هو المعيار الذهبي لتقييم تشريح الأنفاق العظمية في حالات جراحة المراجعة.

يتيح التصوير المقطعي المحوسب للجراح قياس مدى اتساع النفق (تحلل العظم) بدقة وتحديد ما إذا كانت الأنفاق الحالية موضوعة بشكل تشريحي صحيح. يحدد هذا ما إذا كان يمكن إعادة استخدام الأنفاق القديمة، أو ما إذا كان يجب حفر أنفاق جديدة بمسار مختلف، أو ما إذا كان إجراء الترقيع العظمي على مراحل أمراً إلزامياً.
متى نحتاج إلى جراحة المراجعة على مرحلتين
إن اتخاذ القرار بإجراء جراحة المراجعة في مرحلة واحدة مقابل مرحلتين هو أحد أهم نقاط اتخاذ القرار في جراحة مراجعة الرباط الصليبي الأمامي.
تيبس الركبة ونقص الحركة
يجب التفكير بقوة في إجراء جراحة المراجعة على مرحلتين إذا كان المريض يعاني من نقص كبير في الحركة قبل الجراحة. على وجه التحديد، إذا كان هناك نقص بمقدار 5 درجات في الفرد النهائي للركبة أو كانت زاوية الثني أقل من 120 درجة (نقص بمقدار 20 درجة عن الطبيعي)، فإن ذلك يمنع إجراء المراجعة الفورية. في هذه السيناريوهات، تتكون المرحلة الأولى من التدخل بالمنظار لفك الالتصاقات، وتوسيع الشق الفخذي، وإزالة المثبتات القديمة، يليه علاج طبيعي مكثف لاستعادة النطاق الكامل للحركة قبل محاولة إجراء مراجعة الرقعة الفعلية في المرحلة الثانية.
اتساع الأنفاق العظمية
إن وجود تحلل عظمي هائل أو وضع خاطئ شديد للنفق يتقاطع مع المسار التشريحي المخطط له يستلزم اتباع نهج من مرحلتين.
كقاعدة سريرية هامة، يوصى بإجراء عملية ترقيع عظمي على مراحل إذا كان قطر النفق العظمي الحالي يتجاوز 15 ملم. إن محاولة وضع رقعة جديدة في نفق متسع بشكل هائل يضعف التثبيت ويدعو إلى تكرار الفشل.
خلال المرحلة الأولى، يتم إزالة المثبتات الحالية، ويتم تنظيف جدران النفق المتصلبة بقوة للوصول إلى العظم الإسفنجي النازف، ويتم تعبئة الفراغات بعظم ذاتي أو عظم من متبرع (مثل رقائق العظم الإسفنجي، أو بدائل العظام الاصطناعية). يتم تأجيل المرحلة الثانية (إعادة بناء الرباط الصليبي الأمامي النهائية) لمدة 4 إلى 6 أشهر للسماح بالاندماج الإشعاعي والسريري الكامل للرقعة العظمية.
الخطوات الجراحية والتعامل مع المثبتات القديمة
تتطلب جراحة مراجعة الرباط الصليبي الأمامي تخطيطاً جراحياً دقيقاً للتعامل مع التحديات التشريحية التي خلفتها الجراحة الأولى.
التعامل مع الشقوق الجراحية
يجب استخدام الشقوق الجراحية الموجودة مسبقاً أو توسيعها بحذر كلما أمكن ذلك. يجب تجنب إنشاء جسور جلدية ضيقة (أقل من 7 سم) بشكل صارم لمنع حدوث نخر جلدي مدمر ومضاعفات في التئام الجروح. عند الدخول إلى المفصل، يتم إجراء تنظير مفصلي تشخيصي شامل. يجب معالجة أي تمزقات متزامنة في الغضروف الهلالي أو آفات في الغضروف المفصلي في نفس الوقت. يجب تنظيف بقايا رقعة الرباط الصليبي الأمامي الأولية الفاشلة بدقة لتصور البصمات التشريحية الأصلية لعظم الفخذ والقصبة.
استخراج المسامير والمثبتات السابقة
تعد إدارة المثبتات المتبقية جانباً يتطلب مهارة فنية عالية في جراحة المراجعة. القاعدة الأساسية هي أنه يجب إزالة المثبتات فقط إذا لزم الأمر. الإزالة غير الضرورية للمثبتات الثابتة جيداً والتي لا تسبب أعراضاً ولا تتداخل مع الأنفاق التشريحية الجديدة تخلق عيوباً عظمية تجويفية كبيرة تعقد عملية التثبيت اللاحقة.
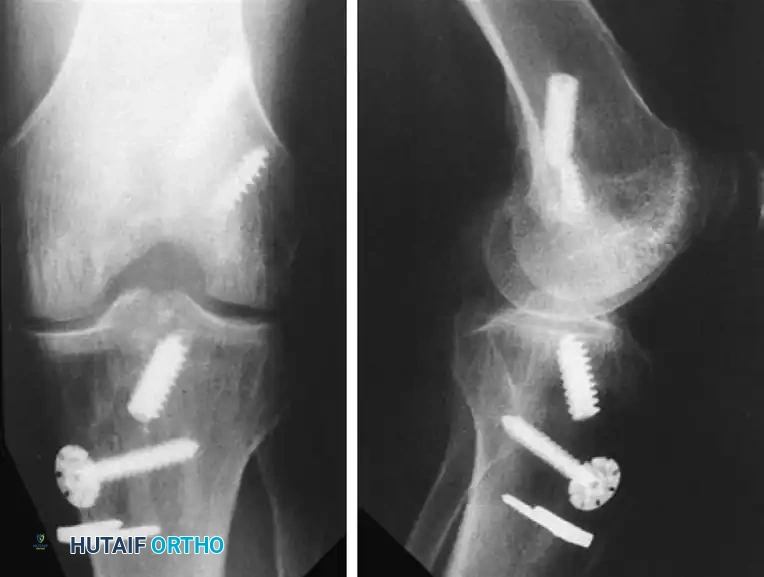
عندما تكون إزالة المثبتات أمراً إلزامياً (على سبيل المثال، عند تقاطعها مع مسار النفق الجديد)، يتم تطبيق المبادئ التالية:
* مثبتات الفخذ: من المعروف أن استخراج مسامير التداخل الفخذية أمر صعب، خاصة إذا كانت مدفونة بعمق أو مغطاة بطبقة من العظام الجديدة. إذا كان المسمار المعدني في مكانه لفترة طويلة، فقد يكون المعدن قد أصبح ليناً. دورة واحدة بمفك براغي غير مثبت بشكل صحيح يمكن أن تتلف رأس المسمار، مما يجعل الاستخراج صعباً للغاية.
* الأنظمة المجوفة: إذا كان المسمار المتبقي مجوفاً، يجب على الجراح أولاً تمرير دبوس توجيه صلب عبر التجويف المركزي. يضمن ذلك بقاء مفك البراغي في نفس المحور تماماً مع المسمار، مما يقلل بشكل كبير من خطر تلف الرأس.
* مثبتات القصبة: عادة ما يكون الوصول إلى مثبتات القصبة أسهل. يوصى بشدة باستخدام التنظير التألقي (الأشعة السينية) أثناء الجراحة لتحديد موقع المسامير التي غطاها العظم.
* المسامير القابلة للامتصاص: يجب أن يدرك الجراحون أن المسامير القابلة للامتصاص الحيوي تتحلل ببطء شديد. يمكن أن تظل سليمة هيكلياً لمدة 2 إلى 5 سنوات بعد الجراحة. غالباً ما تؤدي محاولة استخراج مسمار قابل للامتصاص متحلل جزئياً إلى تفتته. من الأفضل عموماً ترك هذه المسامير سليمة إذا كانت لا تتداخل، أو ببساطة الحفر مباشرة عبر المادة القابلة للامتصاص عند إنشاء النفق الجديد.
خيارات الرقعة في جراحة المراجعة
يعد اختيار الرقعة في حالة المراجعة أمراً معقداً ويجب تخصيصه بناءً على تشريح المريض، ومواقع أخذ الرقع السابقة، وأحجام الأنفاق، وتوقعات المريض. يجب أن يكون لدى الجراح دائماً خطة أساسية وخيار رقعة احتياطي واحد على الأقل متاح في غرفة العمليات.
الرقع الذاتية من المريض
- وتر الرضفة من نفس الركبة: لا يوصى عموماً بإعادة أخذ رقعة من وتر الرضفة في نفس الجانب. في حين تشير بعض دراسات الموجات فوق الصوتية والرنين المغناطيسي إلى تجدد مرضي للرباط بعد 18 شهراً من الاستئصال، فقد أثبتت النماذج الحيوانية الدقيقة باستمرار وجود خصائص ميكانيكية حيوية أدنى بكثير، وانخفاض في الصلابة، ومعدلات أعلى للفشل في الأوتار التي تم إعادة أخذها.
- وتر الرضفة من الركبة المعاكسة: يعد استخدام رقعة وتر الرضفة من الركبة المعاكسة (السليمة) خياراً ميكانيكياً حيوياً ممتازاً، حيث يوفر رقعة أصلية مع كتل عظمية لتثبيت صلب. ومع ذلك، فإنه يحمل عيباً كبيراً يتمثل في إدخال ألم ومضاعفات (ألم الركبة الأمامي، خطر كسر الرضفة) إلى ركبة المريض الطبيعية السليمة.
- أوتار المأبض: تعتبر رقع أوتار المأبض (الوتر شبه الوترى والرشيق) المزدوجة أو الثلاثية أو الرباعية خيارات قابلة للتطبيق. ومع ذلك، هناك قيد حاسم في جراحة المراجعة وهو عدم التطابق بين الرقعة والنفق. نظراً لأن أنفاق المراجعة غالباً ما تكون متسعة، فقد يكون قطر رقعة أوتار المأبض القياسية صغيراً جداً. يضعف هذا عدم التطابق من التثبيت ويؤدي إلى "تأثير مساحة الزجاج" (حركة البندول للرقعة داخل النفق) مما يؤدي إلى تفاقم تحلل العظم وتأخير الاندماج البيولوجي.
الرقع المأخوذة من متبرع
تستخدم الرقع المأخوذة من متبرع (Allografts) بكثرة في جراحة مراجعة الرباط الصليبي الأمامي. تشمل الخيارات الأكثر شيوعاً رقع وتر الرضفة، ورقع وتر أخيل مع كتلة عظمية، والرقع النسيجية الرخوة القوية.
مزايا الرقع من متبرع:
* انعدام الألم والمضاعفات في موقع أخذ الرقعة من المريض.
* أوقات جراحية أقصر.
* توفر كتل عظمية كبيرة لملء الأنفاق المتسعة (على سبيل المثال، استخدام الكتلة العظمية للعقب من رقعة وتر أخيل لملء عيب كبير في القصبة).
* لا توجد قيود على الحجم، مما يسمح للجراح بمطابقة الرقعة بدقة مع قطر النفق الحالي.
العيوب والاعتبارات البيولوجية:
* التكلفة: عبء مالي مرتفع.
* انتقال الأمراض: على الرغم من ندرة ذلك للغاية مع بنوك الأنسجة الحديثة، إلا أن هناك خطراً ضئيلاً لانتقال الفيروسات أو البكتيريا.
* تأثيرات التعقيم: تؤثر طريقة تعقيم الرقعة بشدة على سلامتها الهيكلية. يؤدي التشعيع بجرعات عالية من أشعة جاما إلى تدهور كبير في الروابط المتقاطعة للكولاجين، مما يؤدي إلى خصائص ميكانيكية أدنى ومعدل فشل سريري أعلى.
* تأخر الاندماج البيولوجي: أثبتت الدراسات بشكل قاطع أن الرقع المأخوذة من متبرع تخضع لعملية اندماج بيولوجي وإعادة تشكيل متأخرة بشكل كبير مقارنة بالرقع الذاتية. الاستجابة المناعية الالتهابية، على الرغم من أنها عادة ما تكون خفيفة، تبطئ إعادة التروية الدموية وتكاثر الخلايا في الرقعة.
بسبب تأخر الاندماج البيولوجي للرقع المأخوذة من متبرع، يجب إبطاء بروتوكول إعادة التأهيل بعد الجراحة. العودة المبكرة إلى الرياضة قبل التحول الكامل للرقعة إلى رباط طبيعي هي المحرك الأساسي لفشل جراحات المراجعة المتأخرة.
برنامج التأهيل والتعافي بعد الجراحة
يجب أن يكون بروتوكول إعادة التأهيل بعد جراحة مراجعة الرباط الصليبي الأمامي مخصصاً للغاية، مع الأخذ في الاعتبار نوع الرقعة، وقوة التثبيت، وأي إجراءات مصاحبة (مثل إصلاح الغضروف الهلالي، أو ترميم الغضروف المفصلي).
العلاج الطبيعي والعودة للرياضة
بشكل عام، يكون إعادة التأهيل في جراحة المراجعة أكثر تحفظاً وبطئاً بشكل ملحوظ من بروتوكولات الجراحة الأولية. قد يتم تقييد تحمل الوزن إذا تم استخدام رقع عظمية كبيرة أو إذا كان التثبيت ضعيفاً بسبب سوء جودة العظام.
عادة ما يتم تأخير العودة إلى الرياضات التي تتطلب تغيير الاتجاه والالتفاف حتى 9 إلى 12 شهراً بعد الجراحة، ويتوقف ذلك على استعادة القوة المتماثلة لعضلة الفخذ الرباعية، والتحكم العصبي العضلي الممتاز، والاستعداد النفسي للمريض.
توقعات النتائج على المدى الطويل
في حين أن التقنيات الجراحية الحديثة قد حسنت بشكل كبير من نتائج جراحة مراجعة الرباط الصليبي الأمامي، يجب توعية المرضى قبل الجراحة بأن النتائج السريرية - بما في ذلك التقييم الشخصي للركبة، والعودة إلى مستوى الرياضة قبل الإصابة، والحفاظ على المفصل على المدى الطويل - تعتبر إحصائياً أقل من نتائج الجراحات الأولية الناجحة. إن التنفيذ الدقيق للمبادئ الموضحة في هذا الدليل ضروري لزيادة استقرار المفصل إلى أقصى حد وتحسين التعافي الوظيفي للمريض.
الأسئلة الشائعة حول مراجعة الرباط الصليبي
ما هي جراحة مراجعة الرباط الصليبي الأمامي
هي عملية جراحية ثانية (أو ثالثة) يتم إجراؤها لاستبدال رقعة الرباط الصليبي الأمامي التي تعرضت للتمزق أو الفشل بعد جراحة سابقة.
لماذا فشلت عملية الرباط الصليبي الأولى
تتعدد الأسباب، فقد يكون الفشل بسبب أخطاء تقنية أثناء الجراحة الأولى (مثل الوضع الخاطئ للأنفاق)، أو أسباب بيولوجية (عدم التئام الرقعة)، أو تعرض الركبة لإصابة قوية جديدة، أو عدم الالتزام ببرنامج العلاج الطبيعي.
هل جراحة المراجعة أصعب من الجراحة الأولى
نعم، تعتبر جراحة المراجعة أكثر تعقيداً لأن الجراح يتعامل مع أنسجة متندبة، وأنفاق عظمية سابقة، ومسامير تثبيت قديمة يجب التعامل معها بحذر شديد.
كم يجب أن أنتظر إذا كنت بحاجة لترقيع عظمي
إذا كانت الأنفاق العظمية القديمة متسعة جداً (أكثر من 15 ملم)، سيقوم الجراح بوضع طعوم عظمية ويجب الانتظار لمدة تتراوح بين 4 إلى 6 أشهر قبل إجراء عملية زراعة الرباط الجديد لضمان التئام العظم.
ما هي أفضل رقعة لاستخدامها في جراحة المراجعة
لا توجد إجابة واحدة تناسب الجميع. يعتمد الاختيار على حالة الركبة وعمر المريض. الرقعة من الركبة السليمة قوية ولكنها تسبب ألماً، بينما الرقعة من متبرع توفر حجماً ممتازاً ولا تسبب ألماً إضافياً ولكنها تستغرق وقتاً أطول للالتئام.
هل سيقوم الجراح بإزالة المسامير القديمة
القاعدة الطبية هي ترك المسامير القديمة في مكانها إذا كانت ثابتة ولا تعيق مسار الرباط الجديد، وذلك لتجنب إحداث فجوات عظمية. يتم إزالتها فقط إذا كانت ضرورية.
هل يمكنني استخدام رقعة من متبرع متوفى
نعم، استخدام الأنسجة من بنوك العظام (Allografts) شائع جداً في جراحات المراجعة ويعتبر خياراً ممتازاً لتجنب إحداث جروح إضافية في جسم المريض.
كم تستغرق فترة التعافي بعد جراحة المراجعة
فترة التعافي تكون أبطأ وأكثر تحفظاً من الجراحة الأولى. يستغرق الأمر عادة من 9 إلى 12 شهراً
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك