الدليل الشامل لعلاج القدم المشقوقة وانعدام الأصابع الجزئي
الخلاصة الطبية
القدم المشقوقة هي تشوه خلقي نادر يتميز بانقسام القدم على شكل حرف V وغياب بعض الأصابع الوسطى. يهدف العلاج الجراحي المبكر، ويفضل في عمر ستة أشهر، إلى إغلاق الشق، تضييق القدم، وتحسين المظهر والوظيفة لضمان نمو الطفل وحركته بشكل طبيعي وارتداء الأحذية العادية دون ألم.
الخلاصة الطبية السريعة: القدم المشقوقة هي تشوه خلقي نادر يتميز بانقسام القدم على شكل حرف V وغياب بعض الأصابع الوسطى. يهدف العلاج الجراحي المبكر، ويفضل في عمر ستة أشهر، إلى إغلاق الشق، تضييق القدم، وتحسين المظهر والوظيفة لضمان نمو الطفل وحركته بشكل طبيعي وارتداء الأحذية العادية دون ألم.
مقدمة شاملة عن القدم المشقوقة
تعتبر القدم المشقوقة، والتي تُعرف طبياً بمصطلحات متعددة مثل انعدام الأصابع الجزئي أو تشوه انقسام القدم، واحدة من الحالات الطبية النادرة والمعقدة التي تصيب الأطفال منذ الولادة. تاريخياً، كان يُطلق على هذه الحالة اسم "قدم جراد البحر"، ولكن هذا المصطلح لم يعد مستخدماً في الأوساط الطبية الحديثة نظراً لعدم دقته ولتأثيره النفسي السلبي على المرضى وعائلاتهم. بدلاً من ذلك، نستخدم مصطلحات تصف الحالة التشريحية بدقة أكبر.
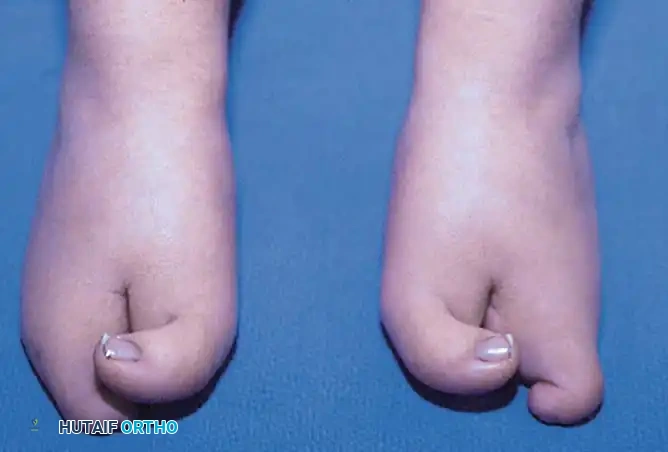
تتميز هذه الحالة بوجود شق مركزي عميق يأخذ شكل حرف V يمتد من مقدمة القدم باتجاه الخلف، وقد يصل في بعض الحالات الشديدة إلى منتصف القدم أو حتى مؤخرتها. هذا التشوه ليس مجرد اختلاف شكلي، بل يعكس نقصاً في التكوين الجنيني للعظام والأنسجة، مما يتطلب تقييماً طبياً دقيقاً وتدخلاً جراحياً متخصصاً لضمان حصول الطفل على حياة طبيعية ومستقبل خالٍ من الإعاقات الحركية.
نحن ندرك تماماً حجم القلق الذي قد ينتاب الآباء والأمهات عند تشخيص طفلهم بهذه الحالة. لذلك، تم إعداد هذا الدليل الطبي الشامل ليكون بمثابة مرجع موثوق ومفصل، يشرح كل جوانب الحالة بدءاً من التشريح والأسباب، وصولاً إلى أحدث التقنيات الجراحية المتبعة عالمياً ومراحل التعافي، لتمكينكم من اتخاذ القرارات الطبية السليمة بثقة وطمأنينة.
التشريح وفهم طبيعة تشوه القدم المشقوقة
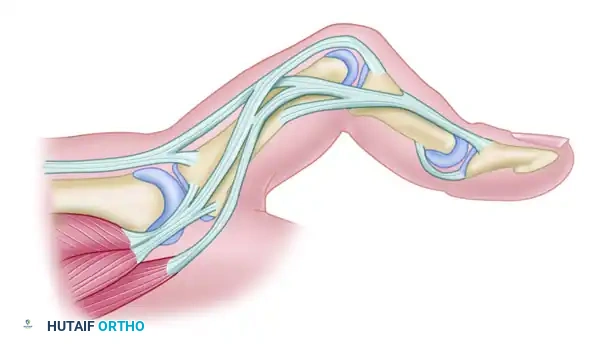
لفهم طبيعة القدم المشقوقة، يجب أولاً أن نلقي نظرة مبسطة على تشريح القدم الطبيعية. تتكون القدم من خمسة أصابع، يمتد خلف كل إصبع عظمة طويلة تُسمى "عظمة المشط". في حالة القدم المشقوقة، يحدث خلل في هذا التكوين التشريحي.
السمة التشريحية الأساسية لهذا التشوه هي غياب إصبع واحد أو أكثر من الأصابع الوسطى للقدم، وغالباً ما يصاحب ذلك غياب عظام المشط المرتبطة بها. في بعض الحالات، قد تكون عظام الرصغ (العظام الموجودة في منتصف ومؤخرة القدم) مشوهة أو غير مكتملة النمو.
على الرغم من التباين الكبير في شكل وشدة التشوه من طفل لآخر، إلا أن هناك سمة مشتركة تتمثل في الحفاظ على الشعاع الأول (الإصبع الكبير وعظمة المشط الخاصة به من الجهة الداخلية) والشعاع الخامس (الإصبع الصغير وعظمة المشط الخاصة به من الجهة الخارجية). هذا الحفظ للأطراف الخارجية مع غياب الجزء الأوسط هو ما يعطي القدم المظهر المميز الذي يشبه الكماشة.
يؤدي هذا النقص المركزي إلى فقدان القوس المستعرض للقدم، وهو الهيكل الداعم الذي يحافظ على تماسك مقدمة القدم. ونتيجة لذلك، تبدأ الأعمدة الداخلية والخارجية للقدم في التباعد والانتشار تدريجياً، خاصة عندما يبدأ الطفل في الوقوف وتحميل وزنه على قدميه، مما يزيد من تعقيد المشكلة الميكانيكية للقدم.
الأسباب وعوامل الخطر المرتبطة بالقدم المشقوقة
القدم المشقوقة هي نتيجة لخلل في التطور الجنيني خلال الأسابيع الأولى من الحمل. يمكن أن تظهر هذه الحالة كتشوه معزول (أي أن الطفل لا يعاني من أي مشاكل صحية أخرى)، أو قد تكون جزءاً من متلازمة جينية أوسع.
من أبرز المتلازمات المرتبطة بهذه الحالة هي "متلازمة تشوه اليد والقدم المشقوقة". تتميز هذه المتلازمة بنمط وراثة جسمية سائدة، مما يعني أنه إذا كان أحد الوالدين يحمل الجين المسبب، فهناك احتمال بنسبة خمسين بالمائة لانتقال الحالة إلى الطفل في كل حمل. ومع ذلك، فإن هذه المتلازمة تتسم بما يُعرف بـ "النفوذية المتغيرة"، أي أن شدة التشوه يمكن أن تختلف بشكل كبير حتى بين أفراد العائلة الواحدة المصابين بنفس الجين؛ فقد يظهر لدى أب تشوه خفيف جداً، بينما يعاني ابنه من تشوه شديد، أو العكس.
نصيحة طبية هامة
نوصي دائماً بإجراء فحص شامل للطفل المصاب بالقدم المشقوقة للبحث عن أي تشوهات أخرى قد تكون مرتبطة بالمتلازمات الجينية. يشمل ذلك فحص الأطراف العلوية للتأكد من عدم وجود "اليد المشقوقة"، وكذلك فحص الوجه والجمجمة لاستبعاد وجود شق في الشفة أو الحنك. كما يُعتبر الاستحصال على استشارة وراثية (Genetic counseling) خطوة بالغة الأهمية للعائلات لفهم احتمالات تكرار الحالة في الأحمال المستقبلية.
الأعراض والعلامات السريرية للقدم المشقوقة
تتفاوت الأعراض السريرية للقدم المشقوقة بشكل كبير بناءً على شدة النقص العظمي وعمق الشق. ومع ذلك، يمكن تلخيص أبرز العلامات التي يلاحظها الأهل والطبيب المعالج في النقاط التالية:
- المظهر الخارجي: وجود شق واضح على شكل حرف V في منتصف القدم، مع غياب إصبع أو أكثر من الأصابع الوسطى.
- تباعد مقدمة القدم: بسبب غياب الدعم المركزي، تميل مقدمة القدم إلى التباعد والانتشار عند وقوف الطفل، مما يجعل القدم تبدو عريضة جداً من الأمام.
- صعوبة ارتداء الأحذية: نتيجة للتباعد الشديد وشكل القدم غير المعتاد، يواجه الأهل صعوبة كبيرة في إيجاد أحذية عادية تناسب الطفل، وقد يسبب ارتداء الأحذية العادية ألماً وضغطاً على أطراف القدم.
- تشوهات زاوية ثانوية: مع مرور الوقت والنمو، قد تتطور تشوهات إضافية في الأصابع المتبقية، مثل انحراف إصبع القدم الكبير (إبهام القدم الأروح) أو بروز عظمة الإصبع الصغير (وكعة الخياط).

التشخيص والتقييم الطبي للقدم المشقوقة
يعتمد التشخيص الدقيق للقدم المشقوقة على مزيج من التقييم السريري الدقيق والتصوير الشعاعي المتقدم. يهدف هذا التقييم إلى فهم التشريح الفريد لقدم الطفل لوضع خطة جراحية مخصصة له.
التقييم السريري
يقوم جراح العظام المتخصص بفحص القدم بعناية فائقة. يتضمن هذا الفحص:
* تقييم مرونة مقدمة القدم: هل يمكن ضم جزئي القدم معاً بسهولة باليد، أم أن التشوه صلب وثابت؟
* فحص حالة الجلد والأنسجة الرخوة المحيطة بالشق.
* البحث عن أي تشوهات زاوية في الأصابع المتبقية.
* تقييم التروية الدموية والأعصاب في القدم.
التقييم الشعاعي
تُعد الأشعة السينية (X-rays) أداة لا غنى عنها في تقييم القدم المشقوقة. يجب التقاط صور الأشعة في وضعيات متعددة (أمامية خلفية، جانبية، ومائلة)، ويُفضل أن تكون أثناء وقوف الطفل (تحميل الوزن) إذا كان عمره يسمح بذلك. تساعد هذه الصور في:
* تحديد العدد الدقيق لعظام المشط والسلاميات الموجودة.
* اكتشاف العظام ناقصة النمو (الهيبوبلاستيك) أو العظام المشوهة.
* تقييم بنية عظام الرصغ ومفاصل القدم.
التصنيفات الطبية للقدم المشقوقة
لتسهيل التواصل الطبي ووضع خطط العلاج المناسبة، قام العلماء بتقسيم القدم المشقوقة إلى عدة فئات بناءً على التصوير الشعاعي والمظهر السريري. نعتمد في الممارسة الطبية على نظامين رئيسيين للتصنيف:
التصنيف الشعاعي
يعتمد هذا التصنيف، الذي وضعه العالمان بلاوث وبوريش، بشكل صارم على عدد عظام المشط الموجودة في القدم، بناءً على دراسة شاملة لمئات الحالات:
* النوع الأول: وجود خمس عظام مشط طبيعية الشكل، مع شق بسيط في الأنسجة الرخوة فقط.
* النوع الثاني: وجود خمس عظام مشط، ولكن واحدة أو أكثر منها تعاني من نقص جزئي في النمو.
* النوع الثالث: وجود أربع عظام مشط فقط.
* النوع الرابع: وجود ثلاث عظام مشط فقط.
* النوع الخامس: وجود عظمتي مشط فقط.
* النوع السادس: وجود عظمة مشط واحدة فقط (وهي حالة نادرة وشديدة من انعدام الأصابع).
التصنيف السريري
قام فريق من الجراحين بتطوير تصنيف سريري مبسط يركز على توجيه قرار العلاج الجراحي بناءً على عمق الشق ودرجة تباعد مقدمة القدم:
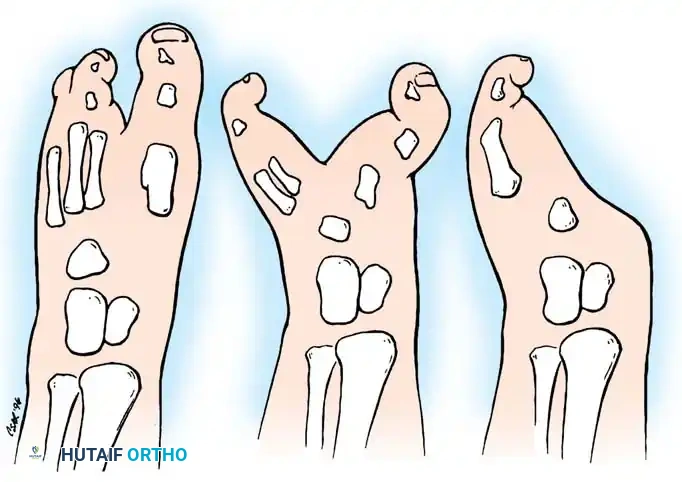
- النوع الأول: يتميز بوجود شق مركزي يمتد حتى منتصف عظام المشط، والأهم من ذلك أنه لا يوجد تباعد كبير في الأشعة الداخلية أو الخارجية للقدم.
- النوع الثاني: يتميز بشق عميق يمتد حتى مستوى عظام الرصغ، ويصاحبه تباعد وانتشار كبير في مقدمة القدم.
- النوع الثالث: يتميز بالغياب التام للأشعة (الأصابع وعظام المشط) من الأول إلى الثالث، أو حتى الرابع.
العلاج الجراحي للقدم المشقوقة
إن الهدف الأساسي من التدخل الجراحي ليس تجميلياً فحسب، بل هو تحسين الميكانيكا الحيوية للقدم ووظيفتها. تتمثل الأهداف الرئيسية للجراحة في: إغلاق الشق، تضييق مقدمة القدم للسماح بارتداء الأحذية العادية دون ألم، تصحيح أي انحرافات في الأصابع الجانبية، وتوفير قدم ذات مظهر مقبول ومريح للطفل.
التوصيات العلاجية بناءً على التصنيف السريري
تختلف الخطة الجراحية باختلاف نوع وشدة التشوه:
- تشوهات النوع الأول: عادة ما يكون العلاج الموصى به هو إجراء جراحة لضم الأنسجة الرخوة (Syndactylism). إذا كان هناك انحراف بسيط في إصبع القدم الكبير، يتم تصحيحه في نفس العملية.
- تشوهات النوع الثاني: تتطلب تدخلاً جراحياً أكثر تعقيداً. لا يقتصر الأمر على الأنسجة الرخوة، بل يتطلب عملاً دقيقاً على العظام. غالباً ما نحتاج إلى إجراء "خزع عظمي" (قص وإعادة توجيه العظام) لتصحيح التباعد. يُنصح بشدة بإجراء هذه الجراحة قبل بلوغ الطفل سن الخامسة، حيث تكون القدم لا تزال مرنة. تأخير الجراحة في هذا النوع يؤدي إلى تصلب القدم، مما قد يستدعي لاحقاً إجراءات قاسية مثل بتر بعض الأجزاء بسبب التغيرات التنكسية والتباعد المستعصي.
- تشوهات النوع الثالث: في معظم هذه الحالات الشديدة، لا يُنصح بالتدخل الجراحي. فالأجزاء المتبقية من القدم تتكيف بمرور الوقت لتوفير منصة ثابتة لتحميل الوزن، على الرغم من كونها ضيقة.
التوقيت الأمثل لإجراء الجراحة
يُجمع كبار جراحي عظام الأطفال على أهمية التدخل الجراحي المبكر. يُعتبر عمر ستة أشهر هو الوقت المثالي لإجراء الجراحة، وذلك لعدة أسباب جوهرية:
1. أمان التخدير: تطور التخدير الخاص بالأطفال بشكل كبير، وأصبح آمناً للغاية في عمر ستة أشهر.
2. مرونة الأنسجة: في هذا العمر المبكر، تكون الأنسجة الرخوة والأربطة شديدة المرونة، مما يسمح للجراح بإغلاق الشق دون وضع شد أو توتر مفرط على الجلد.
3. الوقاية من تشوهات النمو: إن إعادة محاذاة عظام المشط في وقت مبكر يمنع التطور التدريجي للتشوهات الزاوية (مثل الانحراف الشديد لإصبع القدم الكبير) التي تحدث حتماً عندما يبدأ الطفل في المشي وتحميل وزنه على قدم متباعدة.
تحذير جراحي بالغ الأهمية
إن تأخير الجراحة في تشوهات النوع الثاني إلى ما بعد مرحلة الطفولة المبكرة يؤدي إلى تصلب شديد في مقدمة القدم. تنكمش الأربطة بين عظام المشط، وتتغير أشكال الأسطح المفصلية، مما يجعل عمليات إعادة التمركز التي تحافظ على المفاصل صعبة للغاية وعرضة للفشل.
المبادئ الجراحية والميكانيكا الحيوية
بغض النظر عن التقنية الجراحية المحددة التي يختارها الطبيب، هناك مبادئ عالمية يجب الالتزام بها لضمان نجاح عملية إصلاح القدم المشقوقة:
* استئصال جلد الشق: يجب إزالة الجلد المبطن للشق الداخلي بالكامل لخلق أسطح قابلة للالتئام والاندماج معاً.
* الحفاظ على الشرائح الجلدية: يجب تصميم الشرائح الجلدية العلوية والسفلية بعناية فائقة للحفاظ على التروية الدموية، وإغلاق الشق دون إحداث توتر على الجلد.
* إزالة العظام غير المدعومة: إذا كانت هناك عظمة مشط موجودة ولكن لا يوجد إصبع (سلاميات) متصل بها، فيجب إزالة الجزء الأمامي من هذه العظمة لضمان الحصول على مقدمة قدم ضيقة وناعمة.
* تصحيح الأشعة الجانبية: أي تشوه عظمي أو مفصلي في الشعاع الأول (الإصبع الكبير) أو الخامس (الإصبع الصغير) يجب تصحيحه في نفس الوقت باستخدام تقنيات الخزع العظمي.
* استعادة القوس المستعرض: يجب تثبيت المسافة بين عظام المشط لمنع عودة التباعد في المستقبل. يتطلب هذا إعادة بناء قوية للرباط المستعرض بين عظام المشط.
التقنيات الجراحية خطوة بخطوة
نستعرض هنا التقنيات الجراحية الأكثر شيوعاً وفعالية، والتي يتم اختيارها بناءً على حالة كل طفل.
تقنية دمج الأنسجة الرخوة
تُستخدم هذه التقنية في حالات النوع الأول والحالات المرنة من النوع الثاني، وتعطي نتائج وظيفية وتجميلية ممتازة.
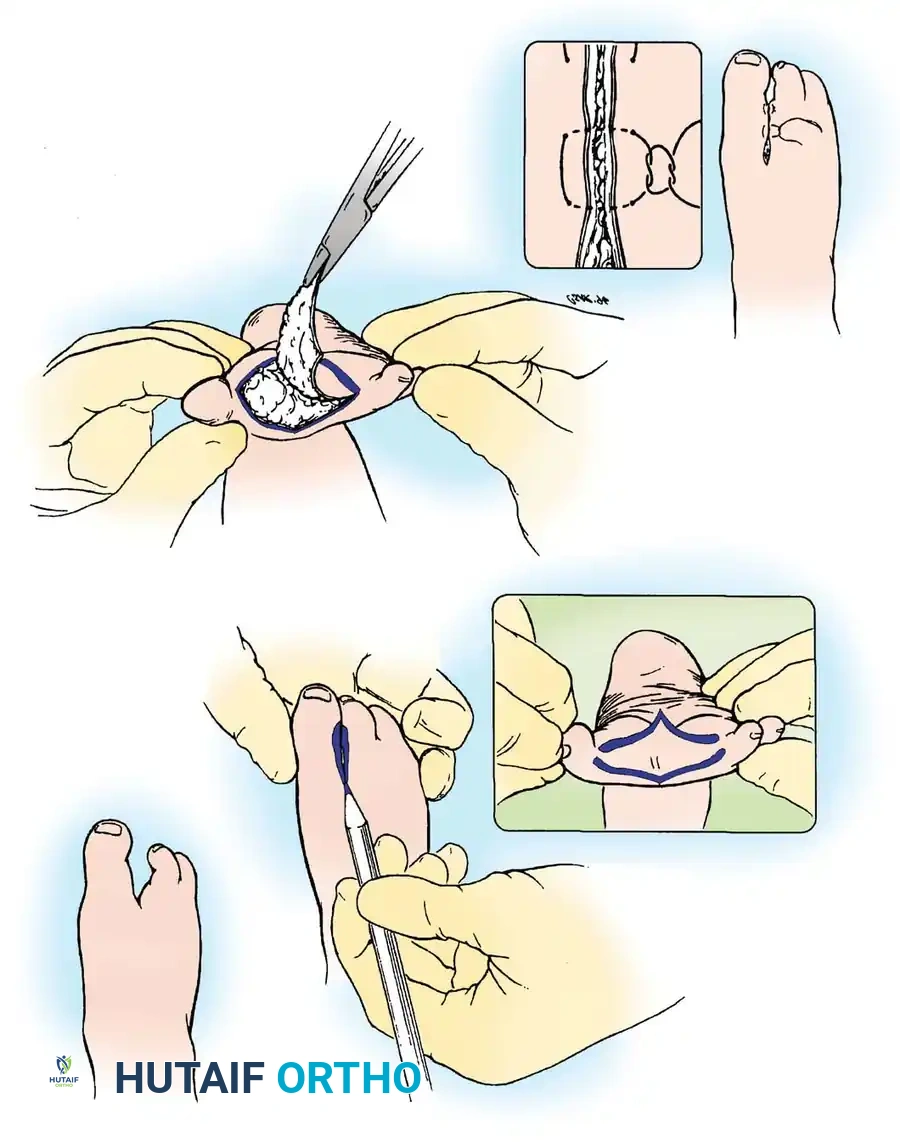
- التخطيط قبل الجراحة: يقوم الجراح بضم الشق يدوياً لتقييم كمية الجلد الزائد. يتم رسم خطوط دقيقة بقلم جراحي معقم على ظهر وباطن القدم لتحديد المنطقة التي سيتم استئصالها.
- الشق والاستئصال: يتم إزالة الجلد وجزء بسيط من الأنسجة الدهنية تحت الجلد بدقة متناهية، مع الحرص الشديد على حماية الأوعية الدموية والأعصاب التي تغذي الأصابع المتبقية.
- التحرير: يتم تحرير حواف الجلد المحيطة لضمان تقاربها دون أي شد.
- الإغلاق: تُجمع الأسطح المتقابلة وتُخاط حواف الجلد باستخدام غرز خاصة تساعد على التئام الجرح بشكل أولي وسريع.
تقنية الشريحة المستطيلة
تُعد هذه التقنية من التقنيات المتطورة التي تبسط عملية إغلاق الشق وتتجنب التعقيدات الهندسية للشرائح المتعددة، مما يقلل من احتمالية انكماش الندبات ويحسن المظهر التجميلي. يشترط لتطبيقها وجود عظمتي مشط على الأقل كقاعدة عظمية ثابتة.
- الخطوة الأولى: يتم رفع شريحة جلدية مستطيلة من الجانب الخارجي للشق (عادة من جهة الإصبع الخامس). يجب أن تكون الشريحة سميكة وتحتوي على الدهون لضمان وصول الدم إليها بشكل جيد.
- الخطوة الثانية: يتم رفع شريحة مستطيلة مقابلة من الجانب الداخلي للشق (جهة الإصبع الكبير)، ولكن في اتجاه معاكس. تتكرر هذه العملية بالتناوب حتى يتم تغطية كامل منطقة الشق.
- الخطوة الثالثة: يتم تصميم شريحة جلدية صغيرة من أطول إصبع مجاور للشق لبناء مساحة طبيعية بين الأصابع (Web space)، مما يمنع زحف الندبة نحو الأمام بمرور الوقت.
التصحيح العظمي والخزع (Osteotomies)
الإغلاق الجلدي وحده لا يكفي إذا كان هناك تباعد في العظام الأساسية. الفشل في معالجة هذا التباعد العظمي سيؤدي حتماً إلى فشل العملية وفتح الجرح أو عودة التشوه.
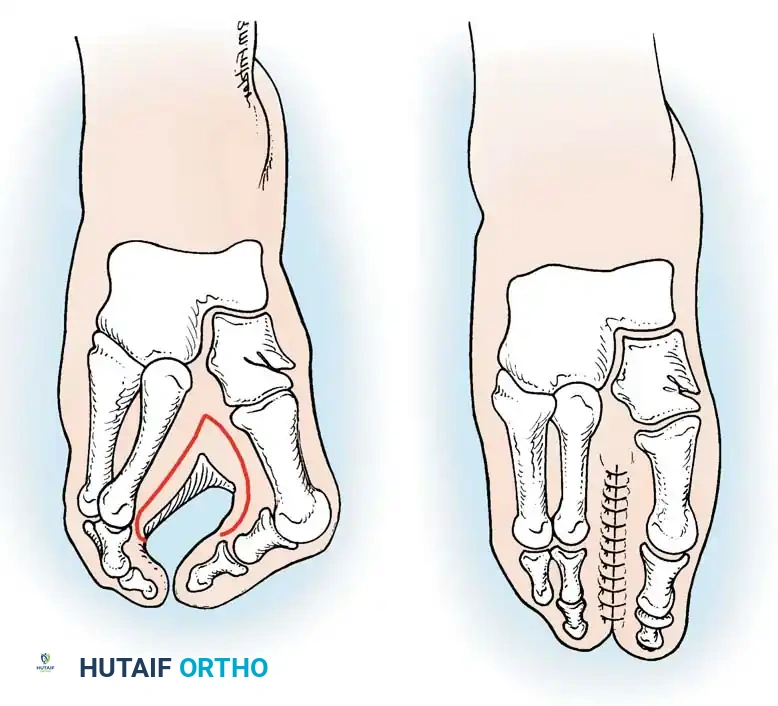
- الخزع العظمي: إذا تباعدت الأصابع عند محاولة ضمها يدوياً، فإن إعادة التنظيم العظمي تصبح ضرورية. يقوم الجراح بعمل قطع عظمي (خزع) في قاعدة عظام المشط المتباعدة (عادة الأول والخامس) بشكل وتدي، بحيث يتم توجيه العظام نحو المركز لتضييق القدم.
- التثبيت: يتم تثبيت العظام في وضعها الجديد والمستقيم باستخدام أسلاك معدنية طبية ملساء (أسلاك كيرشنر - K-wires). تُترك هذه الأسلاك لفترة مؤقتة حتى تلتئم العظام.
- إعادة بناء الأربطة: لتقليل الضغط على الجلد المخاط وتثبيت العظام بشكل دائم، يقوم الجراح بإعادة بناء الرباط الذي يربط بين عظام المشط. يمكن استخدام أنسجة محلية من القدم نفسها، أو أخذ رقعة وترية من مكان آخر في الجسم إذا لزم الأمر.
التعافي ومرحلة ما بعد جراحة القدم المشقوقة
إن الالتزام الصارم ببروتوكول ما بعد الجراحة هو المفتاح لضمان التئام العظام ونجاح العملية وبقاء الأنسجة حية وصحية.
- من الأسبوع الأول إلى الثالث: يتم وضع قدم الطفل في جبس مبطن جيداً يمتد إلى أسفل الركبة مباشرة بعد الجراحة. يُمنع منعاً باتاً تحميل أي وزن على القدم المريضة في هذه المرحلة. يجب إبقاء القدم مرفوعة قدر الإمكان لتقليل التورم وحماية الدورة الدموية الدقيقة في الجلد المخاط.
- من الأسبوع الثالث إلى السادس: في الأسبوع الثالث، قد يتم تغيير الجبس لفحص الجروح والتأكد من سلامتها. إذا كان الالتئام يسير بشكل طبيعي، يتم وضع جبس جديد مخصص للمشي. في هذه المرحلة، يُسمح للطفل بتحميل الوزن على قدمه، بل ويُشجع على ذلك، لأن الضغط الخفيف يساعد في تحفيز التئام العظام المقطوعة.
- الأسبوع السادس: يتم إزالة جبس المشي بشكل نهائي. يتم إجراء صور أشعة سينية للتأكد من التئام العظام بشكل كامل. في هذه الزيارة، يقوم الطبيب بإزالة الأسلاك المعدنية (K-wires) في العيادة، وهو إجراء بسيط لا يتطلب تخديراً كاملاً.
- ما بعد الأسبوع السادس: بناءً على مدى استقرار القدم وعمر الطفل، قد يُنصح بارتداء حذاء طبي ذو نعل صلب لمدة 4 إلى 6 أسابيع إضافية لحماية الأربطة التي تم إعادة بنائها، بينما يعود الطفل تدريجياً إلى نشاطه الكامل والطبيعي.
المضاعفات المحتملة وكيفية الوقاية منها
كما هو الحال مع أي تدخل جراحي معقد، هناك احتمالية لحدوث بعض المضاعفات. يقوم الجراحون المتمرسون باتخاذ كافة التدابير الوقائية لتجنبها:
- نخر الشرائح الجلدية (موت الأنسجة): هو الخطر المباشر والأكثر أهمية بعد الجراحة. يحدث نتيجة وجود شد زائد على الجلد أثناء الإغلاق، أو بسبب تجمع دموي تحت الجلد. الوقاية: يعتمد الجراح على تضييق العظام بشكل كافٍ من خلال الخزع العظمي بحيث يتم إغلاق الجلد دون أي توتر أو شد.
- عودة التباعد (Recurrent Splaying): يحدث غالباً إذا لم يتم إعادة بناء الأربطة بين عظام المشط بشكل قوي، أو عند إجراء الجراحة لطفل كبير في السن يعاني من تصلب في القدم دون إزالة العظام اللازمة.
- عدم التئام العظام: يُعد نادراً جداً لدى الأطفال الصغار نظراً لسرعة التئام العظام لديهم، ولكنه قد يحدث إذا لم يكن التثبيت بالأسلاك المعدنية كافياً، أو إذا سُمح للطفل بالمشي وتحميل الوزن في وقت مبكر جداً قبل الأسبوع الثالث.
- زحف الندبة (Web Creep): هو تحرك الندبة الجراحية تدريجياً نحو أطراف الأصابع مع نمو الطفل. الوقاية: استخدام تقنيات الشرائح الجلدية الحديثة لبناء مساحة واسعة وطبيعية بين الأصابع.
الأسئلة الشائعة حول القدم المشقوقة
ما هي القدم المشقوقة بالضبط؟
القدم المشقوقة هي عيب خلقي يولد به الطفل، يتميز بوجود شق عميق في منتصف القدم يشبه حرف V، مع غياب بعض الأصابع الوسطى وعظامها، مما يعطي القدم مظهراً منقسماً.
هل القدم المشقوقة حالة وراثية؟
نعم، في كثير من الحالات تكون وراثية، خاصة إذا كانت مرتبطة بمتلازمات أخرى مثل متلازمة اليد والقدم المشقوقة. تنتقل عادة بنمط وراثة سائد، مما يعني أن جيناً واحداً مصاباً من أحد الوالدين يكفي لانتقال الحالة.
ما هو العمر الأفضل لإجراء الجراحة لطفلي؟
يُجمع الخبراء على أن التوقيت المثالي للجراحة هو في عمر 6 أشهر. في هذا العمر، تكون الأنسجة مرنة جداً، والتخدير آمناً، وتساعد الجراحة المبكرة في منع تطور تشوهات أخرى مع نمو الطفل وبدء المشي.
هل سيتمكن طفلي من المشي والركض بشكل طبيعي بعد الجراحة؟
نعم، الهدف الأساسي من الجراحة هو إعادة بناء قدم مستقرة وظيفياً. بعد التعافي التام والتأهيل المناسب، يتمكن الغالبية الع
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك