الدليل الشامل لمتلازمة الحيز الحادة الأسباب والأعراض والعلاج
الخلاصة الطبية
متلازمة الحيز الحادة هي حالة طبية طارئة وخطيرة تحدث نتيجة زيادة الضغط داخل حجرات العضلات المغلقة في الجسم، مما يمنع تدفق الدم ويسبب تلفاً سريعاً للأعصاب والعضلات. يتطلب العلاج تدخلاً جراحياً فورياً يُعرف بعملية بضع اللفافة لتخفيف الضغط وإنقاذ الطرف المصاب.
الخلاصة الطبية السريعة: متلازمة الحيز الحادة هي حالة طبية طارئة وخطيرة تحدث نتيجة زيادة الضغط داخل حجرات العضلات المغلقة في الجسم، مما يمنع تدفق الدم ويسبب تلفاً سريعاً للأعصاب والعضلات. يتطلب العلاج تدخلاً جراحياً فورياً يُعرف بعملية بضع اللفافة لتخفيف الضغط وإنقاذ الطرف المصاب.
مقدمة شاملة عن متلازمة الحيز الحادة
تعتبر متلازمة الحيز الحادة واحدة من أخطر الحالات الطارئة في طب جراحة العظام والإصابات. تحدث هذه الحالة الكارثية عندما يرتفع الضغط الداخلي ضمن مساحة مغلقة وغير قابلة للتمدد في الجسم، والتي تُعرف باسم "الحيز العضلي" أو "المقصورة العضلية". هذا الارتفاع المفاجئ والشديد في الضغط يؤدي إلى إعاقة الدورة الدموية الدقيقة للأنسجة الموجودة داخل هذا الحيز، مما يطلق سلسلة من التفاعلات المدمرة التي تؤدي إلى انقطاع الدم والأكسجين عن العضلات والأعصاب.
بالنسبة للمرضى وعائلاتهم، من الضروري جداً فهم أن هذه الحالة تتطلب تدخلاً طبياً فورياً. التأخير في التشخيص أو العلاج لساعات قليلة قد يؤدي إلى أضرار لا يمكن إصلاحها، مثل موت الأنسجة العضلية، وتلف الأعصاب الدائم، وفي الحالات الشديدة، قد يصل الأمر إلى الحاجة لبتر الطرف المصاب لإنقاذ حياة المريض. يهدف هذا الدليل الشامل إلى تقديم معلومات طبية دقيقة وموثوقة بلغة واضحة، لمساعدة المرضى على فهم طبيعة هذه الحالة، والتعرف على علاماتها التحذيرية، ومعرفة الخطوات العلاجية المتبعة.
التشريح وفهم طبيعة العضلات
لفهم كيف تحدث متلازمة الحيز الحادة، يجب أولاً أن نفهم كيف يتم تنظيم العضلات في أجسادنا، خاصة في الأطراف مثل الساقين والذراعين والفخذين. تتجمع العضلات، والأعصاب، والأوعية الدموية في مجموعات تُسمى "الأحياز" أو "المقصورات". كل حيز من هذه الأحياز مُغلف بطبقة من الأنسجة الضامة القوية والسميكة جداً تُسمى "اللفافة".
اللفافة تشبه إلى حد كبير غلافاً بلاستيكياً متيناً غير قابل للتمدد. وظيفتها الأساسية هي الحفاظ على العضلات في مكانها وتوفير الدعم الهيكلي لها أثناء الانقباض والانبساط. ولكن، لأن هذه اللفافة لا تتمدد، فإن أي زيادة في حجم المكونات داخل هذا الحيز المغلق ستؤدي حتماً إلى ارتفاع الضغط الداخلي.
كيف تحدث الإصابة
تعتمد الآلية المرضية لمتلازمة الحيز الحادة على نظرية تدرج الضغط الشرياني الوريدي. عندما يرتفع الضغط داخل الحيز العضلي، سواء كان ذلك بسبب زيادة الحجم من الداخل (مثل النزيف الداخلي، أو التورم الشديد، أو تجمع السوائل) أو بسبب ضغط خارجي (مثل الجبس الضيق جداً أو الضمادات الدائرية المحكمة)، يحدث الآتي:
- انسداد الأوردة: الأوردة هي الأوعية الدموية الرقيقة التي تحمل الدم العائد إلى القلب. بسبب جدرانها الرقيقة، تكون أول ما ينضغط وينسد عندما يرتفع الضغط داخل الحيز.
- تراكم السوائل: عندما تنسد الأوردة، لا يستطيع الدم الخروج من العضلة، مما يؤدي إلى احتقان الشعيرات الدموية وتسرب السوائل منها إلى الأنسجة المحيطة، وهذا يزيد من التورم والضغط في حلقة مفرغة ومدمرة.
- انهيار الشعيرات الدموية: عندما يتجاوز الضغط الداخلي ضغط تروية الشعيرات الدموية، تنهار هذه الشعيرات تماماً، وينقطع تدفق الدم المحمل بالأكسجين عن الخلايا العضلية والعصبية.
تشير الدراسات الطبية إلى أن التلف الذي لا يمكن إصلاحه في العضلات والأعصاب يمكن أن يبدأ خلال 4 إلى 8 ساعات فقط من استمرار انقطاع الدم. لذلك، يُعد التعرف السريري السريع وتخفيف الضغط الجراحي الطارئ أمراً بالغ الأهمية للحفاظ على حيوية الطرف ووظيفته.
الأسباب وعوامل الخطر
تحدث متلازمة الحيز الحادة عادةً بعد تعرض الجسم لصدمة أو إصابة شديدة، ولكنها يمكن أن تحدث أيضاً بسبب عوامل خارجية تضغط على الطرف. من المهم للأطباء والمرضى على حد سواء أن يكونوا على دراية عالية بالحالات التي تزيد من خطر الإصابة بهذه المتلازمة.
أسباب شائعة للمتلازمة
تتنوع الأسباب التي قد تؤدي إلى هذه الحالة الطارئة، وتشمل ما يلي:
- الكسور العظمية: تعتبر كسور العظام، وخاصة كسور عظمة القصبة في الساق (الظنبوب)، هي السبب الأكثر شيوعاً لمتلازمة الحيز الحادة. النزيف الناتج عن الكسر وتورم الأنسجة المحيطة يؤديان إلى زيادة الضغط بسرعة.
- الإصابات السحقية: مثل سقوط جسم ثقيل جداً على الساق أو الذراع، مما يؤدي إلى تدمير الأنسجة العضلية وتورمها بشدة.
- إصابات الأوعية الدموية: عند حدوث تمزق في شريان رئيسي ونزيفه داخل الحيز العضلي.
- إعادة التروية بعد انقطاع الدم: إذا انقطع الدم عن طرف معين لفترة طويلة (بسبب انسداد شرياني أو وضع عاصبة طبية لفترة طويلة) ثم عاد فجأة، فإن الأنسجة تتورم بشكل هائل وسريع.
- العوامل الخارجية المقيدة: وتشمل وضع جبس طبي ضيق جداً، أو جبائر محكمة الإغلاق، أو حتى الحروق الدائرية العميقة التي تجعل الجلد قاسياً وغير قابل للتمدد.
- الضغط لفترات طويلة: مثل الأشخاص الذين يفقدون الوعي (بسبب إصابات الرأس أو الجرعات الزائدة من الأدوية) ويبقون مستلقين بوضعية تضغط على أحد أطرافهم لعدة ساعات.
الأعراض والعلامات التحذيرية
يعتمد التشخيص الأولي لمتلازمة الحيز الحادة بشكل أساسي على الفحص السريري وتقييم الأعراض التي يشعر بها المريض. يجب على المريض أو مرافقيه إبلاغ الفريق الطبي فوراً إذا ظهرت أي من هذه العلامات، خاصة بعد التعرض لكسر أو وضع جبس جديد.
علامات الخطر المبكرة والمتأخرة
في الطب الكلاسيكي، يتم وصف الأعراض من خلال ست علامات رئيسية، وتُعرف باللغة الإنجليزية بـ "6 Ps"، وهي تختلف في مدى موثوقيتها وتوقيت ظهورها:
| العرض الطبي | الوصف والتفاصيل | الأهمية السريرية |
|---|---|---|
| الألم الشديد غير المتناسب | ألم عميق، مستمر، ولا يمكن تحديده في نقطة معينة. لا يستجيب لمسكنات الألم القوية المعتادة. | العلامة الأبكر والأكثر حساسية. يجب أخذها بجدية تامة. |
| الألم عند التمدد السلبي | ألم حاد ومبرح يحدث عندما يقوم الطبيب بتحريك أصابع المريض أو قدمه بلطف لشد العضلات المصابة. | العلامة الأكثر موثوقية في الفحص البدني. |
| الخدر والوخز | شعور بالتنميل أو ضعف الإحساس في الجلد الذي تغذيه الأعصاب المارة عبر الحيز المضغوط. | علامة مبكرة تدل على بدء تأثر الأعصاب بنقص الأكسجين. |
| التوتر والصلابة | عند لمس المنطقة المصابة (مثل الساق)، تبدو قاسية جداً ومشدودة وكأنها قطعة من الخشب. | علامة واضحة على ارتفاع الضغط الداخلي. |
| الشحوب وانعدام النبض | يصبح لون الجلد باهتاً أو أزرق، ويختفي النبض في القدم أو اليد. | علامات متأخرة جداً. تدل على انقطاع الدم الشرياني بالكامل. |
| الشلل | عدم القدرة على تحريك العضلات أو الأصابع في الطرف المصاب. | علامة متأخرة جداً. تشير إلى تلف عصبي وعضلي لا رجعة فيه. |
ملاحظة طبية هامة جداً: يبدأ نقص التروية (انقطاع الدم) في العضلات والأعصاب قبل وقت طويل من اختفاء النبض الشرياني. وجود نبض محسوس في القدم أو اليد، أو عودة اللون الطبيعي للجلد عند الضغط عليه، لا ينفي وجود متلازمة الحيز الحادة. انعدام النبض هو علامة متأخرة تشير إلى أن الضغط داخل الحيز قد تجاوز ضغط الدم الانقباضي.
هناك تحذير جراحي هام: قد يتأخر تشخيص هذه الحالة أو يكون صعباً في مرضى الإصابات المتعددة، أو الأشخاص الذين يعانون من تغير في مستوى الوعي (مثل إصابات الدماغ أو التسمم)، أو المرضى الذين يتلقون تخديراً فوق الجافية، أو الأطفال الصغار. في هذه الفئات، يجب أن يكون الطبيب في حالة تأهب قصوى لاستخدام أجهزة قياس الضغط الداخلية.
التشخيص والتقييم الطبي
نظراً لأن الأعراض السريرية قد تتفاوت وقد يكون من الصعب تقييمها في بعض المرضى (مثل المرضى فاقدي الوعي)، فإن الفحص البدني وحده قد لا يكون كافياً لتأكيد التشخيص بشكل قاطع. عندما تكون النتائج السريرية غير واضحة، أو عندما لا يكون المريض قادراً على التواصل بشكل موثوق، فإن قياس الضغط داخل الحيز العضلي هو المعيار الذهبي للتشخيص.
قياس الضغط داخل الحيز
يعتمد الأطباء على أجهزة دقيقة لقياس الضغط داخل العضلات. القاعدة الطبية الحديثة تعتمد على مفهوم "فرق الضغط" أو "Delta P". يتم حساب هذا الفرق بطرح الضغط داخل الحيز من ضغط الدم الانبساطي للمريض. إذا كان هذا الفرق أقل من 30 ملم زئبقي، فهذا يعتبر مؤشراً مؤكداً لضرورة إجراء جراحة طارئة لإنقاذ الطرف.
تتوفر مجموعة متنوعة من الأجهزة الغازية لقياس ضغط الحيز. يجب أخذ القياسات في حدود 5 سم من منطقة الإصابة القصوى أو موقع الكسر، حيث يتبدد الضغط كلما ابتعدنا عن مركز الصدمة.
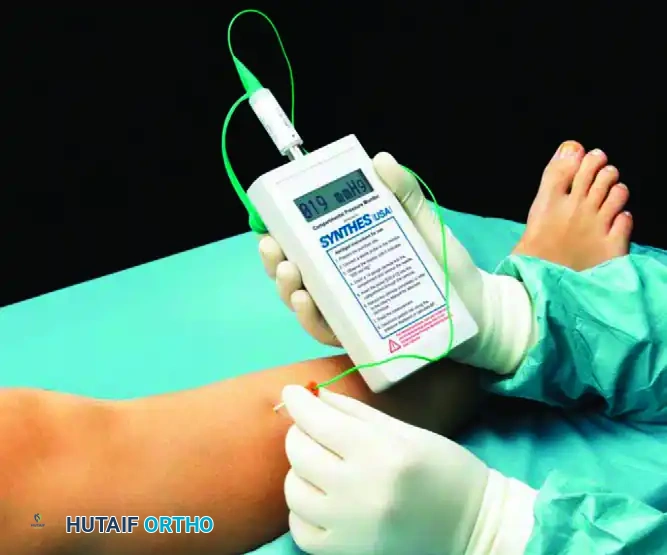
1. جهاز مراقبة ضغط الحيز المحمول
هذا جهاز رقمي حديث ومستقل يوفر قياسات سريعة ودقيقة ومستمرة أو نقطية للضغط داخل العضلات، وهو شائع الاستخدام في غرف الطوارئ.
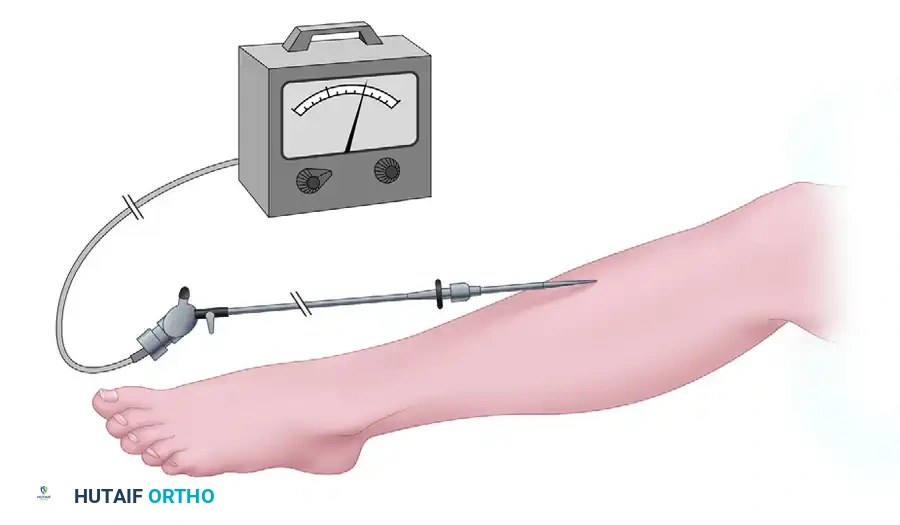
2. جهاز وايتسايدس التقليدي
طريقة كلاسيكية وفعالة من حيث التكلفة، تستخدم صماماً ثلاثياً، ومقياس ضغط زئبقي (أو جهاز ضغط دم حديث)، وحقنة، ومحلول ملحي. يتم قياس ضغط الأنسجة عن طريق تحديد مقدار الضغط المطلوب للتغلب على الضغط داخل الحيز وحقن كمية دقيقة من المحلول الملحي.

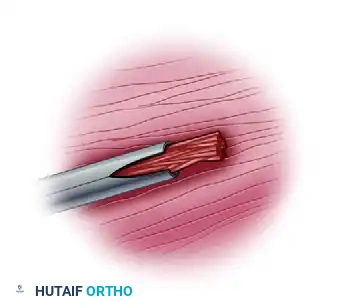
3. تقنية القسطرة الفتيلية
تسمح القسطرة الفتيلية بالمراقبة المستمرة لضغوط الحيز، وهو أمر مفيد بشكل خاص في وحدة العناية المركزة لمرضى الإصابات المتعددة الفاقدين للوعي.
نظرة عن قرب لطرف القسطرة الفتيلية، والمصممة خصيصاً لمنع انسدادها بالأنسجة أثناء المراقبة المستمرة للضغط.
العلاج والتدخل الجراحي
علاج متلازمة الحيز الحادة هو سباق مع الزمن. الهدف الأساسي هو تخفيف الضغط بأسرع وقت ممكن لاستعادة تدفق الدم الطبيعي ومنع موت الخلايا.
الإسعافات الأولية والتدابير المؤقتة
بمجرد الاشتباه في وجود متلازمة الحيز الحادة، يجب البدء فوراً في اتخاذ تدابير مؤقتة أثناء التحضير للتدخل الجراحي النهائي:
- إزالة أي قيود خارجية: يجب إزالة أي ضمادات دائرية ضاغطة أو جبائر أو جبس بالكامل. إن مجرد شق الجبس والبطانة الموجودة تحته وصولاً إلى الجلد يمكن أن يقلل من ضغط الحيز بنسبة تتراوح بين 50% إلى 85%.
- تعديل وضعية الطرف المصاب: يجب وضع الطرف المصاب في مستوى القلب تماماً.
- التفسير الطبي: وضع الطرف في مستوى القلب يحسن من تدرج الضغط الشرياني الوريدي. رفع الطرف أعلى من مستوى القلب يقلل من تدفق الدم الشرياني (الدم الداخل) دون أن يحسن بشكل كبير من التدفق الوريدي (الدم الخارج)، مما يؤدي إلى تفاقم نقص التروية. وعلى العكس، فإن وضع الطرف أسفل مستوى القلب يزيد من الاحتقان الوريدي.
إذا لم تتحسن الأعراض خلال 30 إلى 60 دقيقة بعد هذه التدابير الأولية المناسبة، أو إذا كانت العلامات السريرية مستمرة، فإن الجراحة الطارئة تصبح حتمية.
عملية بضع اللفافة
التدخل الجراحي المنقذ في هذه الحالة يُسمى "بضع اللفافة" (Fasciotomy). يقوم الجراح بإجراء شقوق طولية عميقة في الجلد واللفافة المحيطة بالعضلات لفتح الحيز المغلق والسماح للعضلات المتورمة بالتمدد للخارج، مما يؤدي إلى انخفاض الضغط فوراً وعودة تدفق الدم.
متلازمة الحيز في مناطق محددة من الجسم
يمكن أن تحدث هذه المتلازمة في أي مكان يحتوي على عضلات محاطة بلفافة، ولكن هناك مناطق تعتبر الأكثر عرضة للإصابة.
متلازمة الحيز في الساق
الساق (المنطقة بين الركبة والكاحل) هي الموقع التشريحي الأكثر شيوعاً للإصابة بمتلازمة الحيز الحادة، وغالباً ما ترتبط بكسور عظمة القصبة.
تنقسم الساق إلى أربع مقصورات (أحياز) عظمية ليفية صلبة ومتميزة:
1. الحيز الأمامي: يحتوي على العضلات المسؤولة عن رفع القدم للأعلى، ويمر به العصب الشظوي العميق والشريان الظنبوبي الأمامي.
2. الحيز الجانبي: يحتوي على العضلات المسؤولة عن قلب القدم للخارج، ويمر به العصب الشظوي السطحي.
3. الحيز الخلفي السطحي: يحتوي على عضلات الساق الخلفية الكبيرة (السمانة).
4. الحيز الخلفي العميق: يحتوي على العضلات العميقة المسؤولة عن ثني الأصابع للأسفل، ويمر به العصب الشريان الظنبوبي الخلفي.
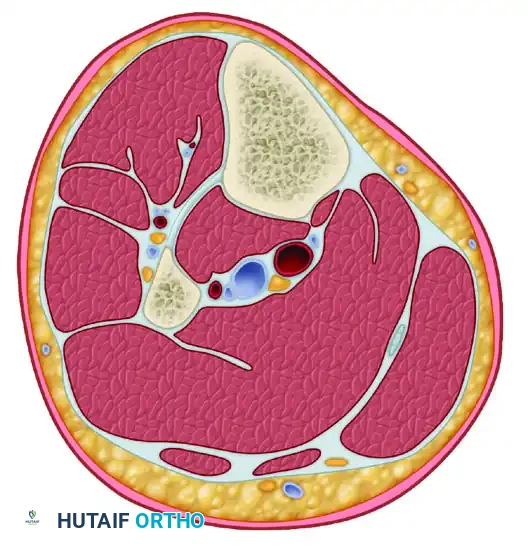
المعيار الذهبي لعلاج متلازمة الحيز في الساق هو إجراء شقين جراحيين طوليين (واحد من الخارج والآخر من الداخل) لفتح المقصورات الأربع بالكامل والتأكد من تحرير الضغط عنها جميعاً.
متلازمة الحيز في الفخذ
حدوث متلازمة الحيز في الفخذ أقل شيوعاً بكثير من الساق، وذلك بسبب الحجم الكبير والقدرة الاستيعابية العالية لمقصورات العضلات في الفخذ. ومع ذلك، عندما تحدث، فإنها ترتبط بمضاعفات خطيرة جداً.
ينقسم الفخذ إلى ثلاث مقصورات متميزة:
1. الحيز الأمامي: يحتوي على مجموعة عضلات الفخذ الرباعية، وهو محاط بجدران صلبة جداً، مما يجعله الأكثر عرضة للإصابة.
2. الحيز الإنسي (الداخلي): يحتوي على مجموعة العضلات المقربة للفخذ.
3. الحيز الخلفي: يحتوي على عضلات أوتار الركبة والعصب الوركي.
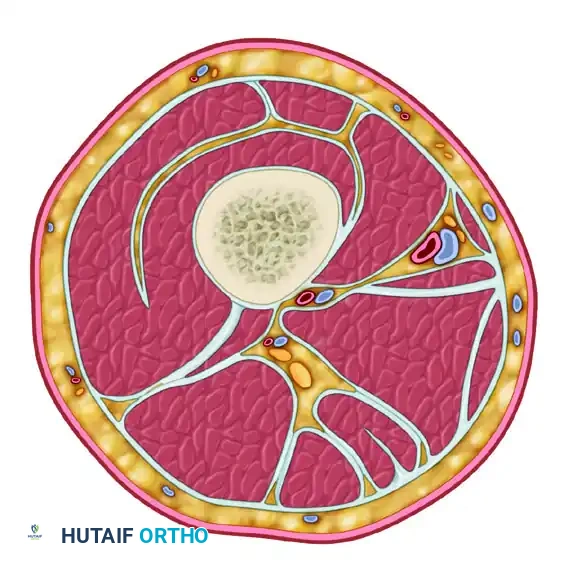
يتطلب تخفيف الضغط في الفخذ عادةً شقاً جراحياً طويلاً وواسعاً على الجانب الخارجي للفخذ للوصول إلى الحيزين الأمامي والخلفي اللذين يكونان الأكثر تضرراً في العادة.
التعافي وإدارة الجروح بعد الجراحة
بعد إجراء عملية بضع اللفافة، تبدأ مرحلة حرجة من العناية الطبية لضمان سلامة الطرف ومنع التلوث.
- إدارة الجرح المفتوح: بعد الجراحة، لا يتم إغلاق الجروح الجراحية بالخياطة على الإطلاق. يتم تركها مفتوحة للسماح للعضلات بالاستمرار في التورم دون التسبب في عودة الضغط. يتم تغطية الجروح بضمادات معقمة خاصة، وغالباً ما يُفضل استخدام أجهزة "العلاج بالضغط السلبي" (VAC)، والتي تساعد في سحب السوائل الزائدة وتقليل التورم.
- العودة لغرفة العمليات: يتم التخطيط لعودة المريض إلى غرفة العمليات بعد 48 إلى 72 ساعة لغسل الجرح، وإزالة أي أنسجة عضلية ميتة، وإعادة التقييم.
- إغلاق الجرح النهائي: عندما يزول التورم تماماً (عادة بعد 5 إلى 7 أيام)، يحاول الجراح إغلاق الجرح تدريجياً. إذا كان الجلد لا يكفي لتغطية الجرح بسبب اتساعه، فمن الضروري إجراء عملية "ترقيع جلدي" باستخدام طبقة رقيقة من الجلد تؤخذ من منطقة أخرى في جسم المريض (مثل الفخذ السليم) لتغطية الجرح المفتوح.
المضاعفات المحتملة عند تأخر العلاج
إذا تم إجراء الجراحة خلال 6 إلى 12 ساعة من بداية الأعراض، فإن فرص الشفاء التام ممتازة. ولكن التأخير يؤدي إلى مضاعفات كارثية:
- موت العضلات والعدوى: العضلات الميتة تشكل بيئة مثالية لنمو البكتيريا الخطيرة، مما قد يؤدي إلى الغرغرينا. في الحالات المتأخرة جداً، قد يكون بتر الطرف هو الخيار الوحيد لإنقاذ حياة المريض من التسمم الدموي.
- تقلص فولكمان الإقفاري: هو النتيجة النهائية لمتلازمة الحيز غير المعالجة، حيث يتم استبدال العضلات الميتة بنسيج ندبي ليفي قاسي وغير مرن، مما يؤدي إلى تشوه شديد في الطرف وفقدان كامل لوظيفته.
- المضاعفات الجهازية (الفشل الكلوي): عندما تموت العضلات، تفرز بروتيناً يسمى الميوجلوبين في مجرى الدم. هذا البروتين سام جداً للكلى ويمكن أن يسبب فشلاً كلوياً حاداً، مما يتطلب إعطاء المريض كميات كبيرة من السوائل الوريدية لحماية الكلى.
الأسئلة الشائعة
ما هي متلازمة الحيز الحادة
هي حالة طبية طارئة وخطيرة تحدث عندما يرتفع الضغط بشكل كبير داخل مساحة مغلقة من العضلات (الحيز)، مما يؤدي إلى انقطاع تدفق الدم والأكسجين عن العضلات والأعصاب الموجودة داخل هذا الحيز، ويسبب تلفاً سريعاً فيها.
هل يمكن الشفاء من هذه الحالة تماما
نعم، إذا تم التشخيص وإجراء التدخل الجراحي (بضع اللفافة) بسرعة وفي غضون الساعات الأولى (يفضل خلال 6 ساعات) من بدء الأعراض، فإن فرص الشفاء الكامل وعودة الطرف لوظيفته الطبيعية تكون ممتازة جداً.
كم من الوقت يستغرق تلف العضلات
تشير الدراسات الطبية إلى أن التلف الدائم الذي لا يمكن إصلاحه في العضلات والأعصاب يبدأ بالحدوث بعد مرور 4 إلى 8 ساعات فقط من استمرار انقطاع الدم عن الحيز العضلي. لذا يعتبر الوقت هو العامل الحاسم في العلاج.
هل الجبس الضيق يسبب هذه المشكلة
نعم، يعتبر الجبس الضيق جداً أو الضمادات الدائرية المحكمة من الأسباب الخارجية الشائعة لمتلازمة الحيز الحادة، لأنها تمنع الأنسجة من التمدد الطبيعي عند حدوث التورم بعد الكسور، مما يعكس الضغط إلى الداخل نحو العضلات.
ما الفرق بين متلازمة الحيز الحادة والمزمنة
المتلازمة الحادة هي حالة طارئة تحدث فجأة غالباً بعد إصابة أو كسر وتتطلب جراحة فورية. أما المتلازمة المزمنة (أو الجهدية) فتحدث عادة للرياضيين أثناء ممارسة الرياضة وتختفي عند الراحة، ولا تعتبر حالة طارئة تهدد بفقدان الطرف.
هل يمكن علاج الحالة بدون جراحة
في المراحل المبكرة جداً، قد يكفي إزالة الجبس الضيق أو الضمادات ووضع الطرف في مستوى القلب. ولكن إذا استمرت الأعراض أو كان الضغط الداخلي مرتفعاً، فإن الجراحة (بضع اللفافة) هي العلاج الوحيد الممكن لإنقاذ الطرف، ولا يوجد بديل دوائي لها.
كيف يتم العناية بالجرح بعد العملية
يُترك الجرح الجراحي مفتوحاً لعدة أيام للسماح للتورم بالزوال. يتم تغطيته بضمادات معقمة، وغالباً ما يُستخدم جهاز الشفط بالضغط السلبي (VAC). بعد زوال التورم، يتم إغلاق الجرح إما بالخياطة المباشرة أو باستخدام رقعة جلدية.
متى يمكن العودة للمشي بعد عملية الساق
تعتمد العودة للمشي على السبب الأساسي للمتلازمة (مثل وجود كسر يحتاج للالتئام) ومدى الضرر الذي لحق بالعضلات. عادةً ما يبدأ العلاج الطبيعي بمجرد التئام الجروح، وقد يستغرق الأمر عدة أسابيع إلى أشهر لاستعادة القوة الكاملة.
ما هي متلازمة فولكمان
تقلص فولكمان الإقفاري هو مضاعفة خطيرة ومرحلة نهائية تحدث عندما لا يتم علاج متلازمة الحيز. تموت العضلات وتتحول إلى أنسجة ندبية قاسية ومنكمشة، مما يؤدي إلى تشوه دائم في الطرف (مثل التواء اليد أو القدم) وفقدان القدرة على الحركة.