الدليل الشامل للوقاية من الكزاز وإدارة الجروح في إصابات العظام
الخلاصة الطبية
الكزاز (التيتانوس) بعد إصابات العظام هو عدوى بكتيرية خطيرة تصيب الجهاز العصبي نتيجة تلوث الجروح المفتوحة. تعتمد الوقاية والعلاج على التنظيف الجراحي العميق، إعطاء مصل التيتانوس، وتثبيت الكسور بدقة، بالإضافة إلى بروتوكولات حماية الأنسجة الرخوة والوقاية من الجلطات الدموية لضمان الشفاء التام.
الخلاصة الطبية السريعة: الكزاز (التيتانوس) بعد إصابات العظام هو عدوى بكتيرية خطيرة تصيب الجهاز العصبي نتيجة تلوث الجروح المفتوحة. تعتمد الوقاية والعلاج على التنظيف الجراحي العميق، إعطاء مصل التيتانوس، وتثبيت الكسور بدقة، بالإضافة إلى بروتوكولات حماية الأنسجة الرخوة والوقاية من الجلطات الدموية لضمان الشفاء التام.
مقدمة عن الكزاز وإصابات العظام
عند التعرض لحادث شديد ينتج عنه كسور مفتوحة أو إصابات بالغة في الأنسجة الرخوة، فإن التركيز الأول للمريض وعائلته ينصب عادة على شكل الكسر وكيفية إصلاحه. ومع ذلك، يدرك جراحو العظام المتميزون أن الإدارة الناجحة لمثل هذه الإصابات تتطلب نهجاً استراتيجياً شاملاً يمتد إلى ما هو أبعد من مجرد تثبيت العظام. من بين أهم الاعتبارات الطبية الحيوية في حالات الصدمات الحادة، والتي قد يغفل عنها الكثيرون، هي الوقاية الصارمة من مرض الكزاز (التيتانوس).
على الرغم من أن برامج التطعيم واسعة النطاق جعلت من الكزاز مضاعفة نادرة في العديد من الدول، إلا أن العواقب العصبية الكارثية التي تسببها عدوى "المطثية الكزازية" تتطلب يقظة لا تتزعزع. في هذا الدليل الشامل، نضع بين يديك كل ما تحتاج لمعرفته حول بروتوكولات الوقاية من الكزاز، وكيفية تقييم الأنسجة الرخوة المعرضة للخطر، وكيف تتكامل هذه المبادئ مع خطة علاج الكسور والوقاية من الجلطات الدموية، لضمان عودتك إلى حياتك الطبيعية بأمان تام.
طبيعة بكتيريا الكزاز وتأثيرها على الجسم
لفهم أهمية الإجراءات الطبية المتبعة بعد الإصابات، من الضروري التعرف على العدو الخفي الذي يواجهه الأطباء. تشير الإحصائيات إلى أن معدلات الإصابة بالكزاز منخفضة بفضل اللقاحات، لكن الخطورة السريرية للمرض تظل عميقة، حيث ترتفع معدلات الوفيات بشكل ملحوظ لدى كبار السن بسبب ضعف المناعة وعدم تلقي الجرعات المنشطة.
البكتيريا المسببة للمرض
تُعرف البكتيريا المسببة للكزاز باسم "المطثية الكزازية" (Clostridium tetani). وهي بكتيريا لاهوائية (تعيش في بيئات خالية من الأكسجين)، إيجابية الجرام، ومُشكلة للأبواغ (الجراثيم). تتواجد هذه الأبواغ في كل مكان حولنا؛ في التربة، والغبار، وفضلات الحيوانات. وتتميز بمرونة هائلة وقدرة على البقاء حية في درجات حرارة قاسية ومقاومة للمطهرات الكيميائية.
كيف يحدث التسمم الكزازي
عندما تدخل هذه الأبواغ إلى بيئة لاهوائية داخل الجسم — مثل الأنسجة الميتة، أو المفتقرة للتروية الدموية، أو المتنخرة والتي تعتبر نموذجية في حالات الكسور المفتوحة الناتجة عن حوادث عالية الطاقة — فإنها تنشط وتبدأ في التكاثر. أثناء تكاثرها، تفرز البكتيريا سموماً عصبية قوية جداً تُعرف باسم "تيتانوسباسمين" (Tetanospasmin).
ينتقل هذا السم عبر الأعصاب وصولاً إلى الجهاز العصبي المركزي، حيث يمنع إطلاق النواقل العصبية المثبطة (مثل GABA والجلايسين). النتيجة المباشرة لهذا التدخل هي حدوث تشنجات عضلية قاسية، وشلل تشنجي، واضطرابات في الجهاز العصبي اللاإرادي، وهي العلامات المميزة والخطيرة لمرض الكزاز.
أسباب الإصابة وعوامل الخطر
المبدأ الأساسي للوقاية من الكزاز في حالات الحوادث هو التعرف المبكر على بيئة الجرح التي تسهل نمو البكتيريا. ليست كل الجروح متساوية في درجة الخطر؛ فقد وضع الخبراء في مجال دعم الحياة المتقدم في الإصابات (ATLS) معايير صارمة لتحديد الجروح التي تعتبر بيئة خصبة للكزاز.
مواصفات الجروح المعرضة للكزاز
يُصنف الجرح على أنه "معرض للكزاز" إذا ظهرت عليه أي من الخصائص التالية:
* عمر الجرح: مرور أكثر من 6 ساعات على وقت وقوع الإصابة دون تلقي رعاية طبية.
* شكل الجرح: الجروح النجمية (المتفرعة)، أو الجروح القلعية (انسلاخ الجلد)، أو السحجات الشديدة.
* عمق الجرح: اختراق الجسم لأكثر من 1 سنتيمتر.
* آلية الإصابة: الإصابات الناتجة عن المقذوفات (الطلقات النارية)، أو حوادث السحق، أو الحروق، أو لسعات الصقيع.
* حيوية الأنسجة: وجود أنسجة ميتة، أو مصابة بالعدوى، أو فاقدة للإمداد الدموي والعصبي.
* التلوث المرئي: وجود ملوثات واضحة داخل الجرح مثل الأوساخ، أو التربة، أو الفضلات، أو اللعاب.
التحذير الجراحي وأهمية التنظيف
إن وجود عضلات ميتة أو تعرض الطرف لعملية سحق شديدة يزيد بشكل كبير من خطر تكوين بيئة لاهوائية (خالية من الأكسجين). لذلك، فإن عملية التنظيف الجراحي الجذري (Debridement) وإزالة الأنسجة الميتة ليست مجرد إجراء للسيطرة على العدوى العادية، بل هي خط الدفاع الميكانيكي الأول والأهم لمنع بكتيريا الكزاز من النمو والتكاثر.
تقييم الجروح والأنسجة الرخوة
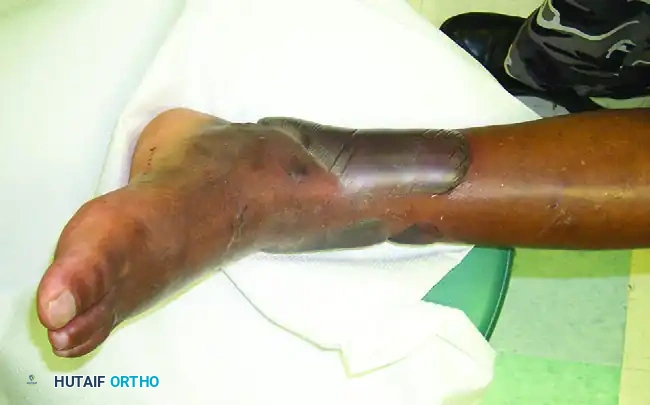
حالة الأنسجة الرخوة (الجلد، العضلات، الأوعية الدموية) المحيطة بالكسر هي التي تملي على الجراح توقيت واستراتيجية التدخل الجراحي. غالباً ما تؤدي الحوادث عالية الطاقة إلى نقص تروية الجلد واحتقان الأوردة، وهو ما يظهر سريرياً على شكل ما يُعرف بـ "بثور الكسور" (Fracture Blisters).
أنواع بثور الكسور ودلالاتها
تمثل بثور الكسور انفصالاً في الوصلة بين البشرة والأدمة في الجلد. وتُصنف بشكل عام إلى نوعين رئيسيين:
- البثور المليئة بالسائل الشفاف: تشير إلى انفصال سطحي حيث تظل طبقة الأدمة (الطبقة العميقة من الجلد) سليمة وحية إلى حد كبير.
- البثور الدموية: تمثل إصابة أعمق مع تمزق كامل للوصلة بين البشرة والأدمة، ونقص شديد في التروية الدموية للجلد. يُعد إجراء شق جراحي عبر بثرة دموية مخاطرة كبيرة قد تؤدي إلى موت الجلد بالكامل وحدوث عدوى عميقة.

يشير وجود بثور الكسور المليئة بالدم إلى صدمة شديدة في الأنسجة الرخوة الكامنة، مما يستلزم تأخير التثبيت الداخلي النهائي للكسر حتى تستقر حالة الأنسجة الرخوة المحيطة.
بروتوكولات العلاج والوقاية من الكزاز
تعتمد إدارة الوقاية من الكزاز على عاملين أساسيين: حالة الجرح (نظيف مقابل معرض للكزاز) وتاريخ التحصين (التطعيم) الخاص بالمريض. يقوم الفريق الطبي باتباع بروتوكولات دقيقة لضمان الحماية القصوى.
المرضى المحصنون بالكامل
المرضى الذين أكملوا سلسلة التطعيم الأساسية ضد الكزاز يحتاجون فقط إلى جرعة منشطة من ذوفان الكزاز (Tetanus Toxoid) في الحالات التالية:
* إذا مرت أكثر من 5 سنوات على آخر جرعة (في حالة الجروح المعرضة للكزاز).
* إذا مرت أكثر من 10 سنوات على آخر جرعة (في حالة الجروح النظيفة والبسيطة).
لقد ثبت طبياً أن الحماية التي يوفرها التطعيم النشط قوية وتدوم طويلاً، وتنشط الذاكرة المناعية بفعالية لمدة تتراوح بين 6 إلى 10 سنوات.
المرضى غير المحصنين أو مجهولي التاريخ المناعي
المرضى الذين لم يكملوا سلسلة التطعيم الأساسية، أو أولئك الذين لا يتذكرون تاريخ تطعيمهم، يحتاجون إلى وقاية هجومية ومكثفة، خاصة عند وجود جرح معرض للكزاز.
* الجروح النظيفة: يتم إعطاء لقاح ذوفان الكزاز لبدء أو إكمال سلسلة التطعيم الأساسية.
* الجروح المعرضة للكزاز: يتم إعطاء المصل المناعي البشري للكزاز (HTIG) بجرعة 250 وحدة عن طريق الحقن العضلي، بالإضافة إلى البدء في سلسلة التطعيم النشط.
الفروق الدوائية بين المصل البشري والمصل الحيواني
تاريخياً، كان يُستخدم مضاد سموم الكزاز المستخرج من الخيول لعلاج الجروح المفتوحة الشديدة. ومع ذلك، أصبح المصل المناعي البشري للكزاز (HTIG) هو المعيار الذهبي المطلق للرعاية في الوقت الحاضر. يوفر المصل البشري مستويات حماية من الأجسام المضادة تدوم لفترة أطول بكثير من المصل الحيواني، كما أنه يقلل بشكل كبير من خطر الإصابة بصدمة الحساسية المفرطة أو داء المصل. بحلول الوقت الذي تبدأ فيه المناعة السلبية (المؤقتة) التي يوفرها المصل البشري في التلاشي، يكون التطعيم النشط الذي تلقاه المريض قد بدأ في العمل وتوفير الحماية الدائمة.
قاعدة الحقن المنفصلة
لا يتداخل المصل المناعي البشري مع التطعيم النشط المتزامن؛ ولكن لمنع إبطال مفعوليهما داخل الجسم، يجب على الكادر الطبي استخدام محاقن منفصلة وحقن كل منها في مواقع تشريحية مختلفة (على سبيل المثال، حقن كل جرعة في كتف مختلف).
التطعيم طويل الأمد وظاهرة الأبواغ الكامنة
بالنسبة للمرضى غير المحصنين، يجب أن تتبع الجرعة الأولى من اللقاح جرعة ثانية بعد 4 أسابيع، وجرعة ثالثة بعد 6 إلى 12 شهراً. إذا كان من الضروري إجراء تدخل جراحي إضافي على الجرح أو الكسر بعد شهر إلى شهرين من الإصابة، يجب تكرار جرعة المصل المناعي البشري (HTIG).
هناك نقطة جراحية بالغة الأهمية: الكسر المفتوح القديم الذي شُفي وظل خالياً من أي إفرازات لعدة أشهر أو حتى سنوات قد يظل يحتوي على أبواغ حية وكامنة من بكتيريا الكزاز، مغلفة داخل النسيج الندبي أو العظم المتصلب. وبالتالي، فإن الإجراءات الجراحية الترميمية اللاحقة — مثل علاج عدم التئام العظام أو الترقيع العظمي — يجب ألا تُجرى أبداً حتى يتأكد الجراح من أن المريض محصن بنشاط بجرعة منشطة حديثة من لقاح الكزاز.
إدارة الكسور وإعادة البناء
تعتبر إدارة الكسور في ظل وجود إصابات شديدة في الأنسجة الرخوة من أصعب التحديات التي يواجهها جراح العظام. يتطلب الأمر نهجاً يجمع بين الاستراتيجية (الأهداف الوظيفية طويلة المدى) والتكتيك (التثبيت الفوري للأنسجة الرخوة والعظام).
تعزيز قوة التحمل لهيكل التثبيت
في حالات الكسور المفتوحة الشديدة، يُعد تأخر الالتئام وعدم الالتئام من المضاعفات الشائعة بسبب تجريد السمحاق (الغشاء المغلف للعظم) ونقص التروية الدموية. الهدف البيوميكانيكي الأساسي أثناء إعادة البناء هو زيادة العمر الافتراضي وقوة التحمل لهيكل تثبيت الكسر.
- الترقيع العظمي الذاتي: يُعد المعيار الذهبي لتحفيز تكوين العظام في البيئات الضعيفة. فهو يوفر سقالة لنمو العظام، وعوامل نمو محفزة، وخلايا عظمية نشطة مأخوذة من جسم المريض نفسه.
- تحميل الوزن المبكر: يجب البدء في طرق تحميل الوزن التدريجي والمدروس في أقرب وقت يسمح به نمط الكسر ونوع التثبيت. يؤدي التحميل المحوري (الضغط على العظم) إلى تحفيز التئام العظام الثانوي من خلال تكوين الدشبذ العظمي (Callus) وفقاً لقانون وولف (Wolff's Law)، ويمنع هشاشة العظام الناتجة عن عدم الاستخدام، مما يحمي الغرسات المعدنية من الفشل نتيجة الإجهاد المتكرر.
الوقاية من الجلطات الدموية في إصابات العظام
إلى جانب خطر العدوى وعدم التئام العظام، تفرض المتطلبات الجهازية على المريض المصاب بصدمات متعددة خطراً بالغاً يتمثل في الإصابة بتجلط الأوردة العميقة (DVT) والانسداد الرئوي (PE). ما يُعرف بـ "الثالوث المميت" للصدمات (اعتلال التخثر، انخفاض درجة حرارة الجسم، والحماض) يعقد عملية الإدارة القياسية للوقاية الكيميائية.
معضلة سيولة الدم
لا يوجد علاج لمضاعفات الجلطات الدموية يخلو من مخاطر كبيرة. يجب على الجراح أن يوازن باستمرار بين:
1. مضاعفات النزيف: الناتجة عن إعطاء مسيلات الدم المبكرة لمريض يعاني من إصابات متعددة، أو تلف في الأعضاء الصلبة، أو إصابات في الدماغ.
2. خطر الانسداد التجلطي: التهديد الكارثي المتمثل في انسداد رئوي مميت لدى مريض يعاني من فرط التخثر وملازم للفراش.
طرق الوقاية من الجلطات
| طريقة الوقاية | الوصف والاستخدام | المزايا والقيود |
|---|---|---|
| الوقاية الميكانيكية | تشمل الجوارب الضاغطة ومضخات القدم الهوائية المتقطعة. | هي الخطوة الأولى الأكثر أماناً، لكن يصعب استخدامها في حالات الكسور الشديدة في الأطراف السفلية، أو عند وجود مثبتات خارجية، أو انسلاخ واسع في الأنسجة الرخوة. |
| الوقاية الكيميائية | استخدام الهيبارين منخفض الوزن الجزيئي (مسيلات الدم). | المعيار الدوائي المعتمد. يُفضل دمجها مع مضخات القدم (إن أمكن) والبدء بها فور زوال خطر النزيف الحاد لضمان أعلى مستويات الأمان والفعالية. |
| فلاتر الوريد الأجوف | شبكة معدنية تُزرع في الوريد الرئيسي لمنع انتقال الجلطات للرئة. | تُستخدم للمرضى المعرضين لمخاطر عالية والذين يمنع طبياً إعطاؤهم مسيلات الدم (مثل حالات النزيف الدماغي أو كسور الحوض غير المستقرة). يجب إزالتها بمجرد أن يصبح المريض قادراً على تلقي مسيلات الدم لتجنب مضاعفاتها طويلة الأمد. |
مراحل التعافي وإعادة التأهيل
رحلة التعافي من إصابات العظام المعقدة التي تتطلب وقاية من الكزاز وإدارة دقيقة للأنسجة الرخوة هي رحلة تتطلب الصبر والالتزام.
- المرحلة الأولى (العناية الحادة): تركز على السيطرة على الألم، مراقبة الجروح والأنسجة الرخوة (مثل بثور الكسور)، التأكد من فعالية المضادات الحيوية ومصل الكزاز، والبدء في الوقاية من الجلطات.
- المرحلة الثانية (الاستقرار والالتئام): بعد إجراء العمليات الجراحية النهائية (مثل التثبيت الداخلي أو الترقيع العظمي)، يبدأ التركيز على العلاج الطبيعي الخفيف لمنع تيبس المفاصل.
- المرحلة الثالثة (إعادة التأهيل الوظيفي): تتضمن البدء في تحميل الوزن التدريجي، تقوية العضلات المحيطة بالكسر، واستعادة المدى الحركي الكامل. المتابعة الدورية مع جراح العظام ضرورية للتأكد من التئام العظام بشكل سليم وفقاً للصور الشعاعية.
الأسئلة الشائعة
ما هو الكزاز (التيتانوس) وكيف يرتبط بكسور العظام؟
الكزاز هو عدوى بكتيرية خطيرة تصيب الجهاز العصبي وتسبب تشنجات عضلية قاسية. يرتبط بكسور العظام المفتوحة لأن البكتيريا المسببة له تعيش في التربة والبيئة المحيطة، وتجد في الجروح العميقة والأنسجة المتضررة بيئة مثالية للنمو وإفراز سمومها.
ما الذي يجعل الجرح "معرضاً للكزاز"؟
يُعتبر الجرح معرضاً للكزاز إذا مر عليه أكثر من 6 ساعات دون علاج، أو كان أعمق من 1 سم، أو ناتجاً عن طلق ناري أو سحق، أو إذا كان ملوثاً بالتراب أو اللعاب، أو يحتوي على أنسجة ميتة.
لماذا تظهر بثور على الجلد بعد الكسور الشديدة؟
تظهر "بثور الكسور" نتيجة للصدمة الشديدة التي تتعرض لها الأنسجة الرخوة، مما يؤدي إلى ضعف التروية الدموية واحتقان الأوردة تحت الجلد. ظهورها، خاصة البثور الدموية، يعني أن الجلد متضرر بشدة ويحتاج إلى وقت للتعافي قبل إجراء الجراحة النهائية.
هل سيقوم الطبيب بإجراء العملية فوراً إذا كان لدي بثور دموية؟
غالباً لا. يُفضل جراحو العظام تأخير التثبيت الداخلي النهائي للكسر حتى تتعافى الأنسجة الرخوة وتختفي البثور الدموية، لأن الجراحة الفورية في هذه الحالة تزيد من خطر موت الجلد وحدوث التهابات عميقة.
ما الفرق بين لقاح الكزاز ومصل الكزاز (HTIG)؟
لقاح الكزاز (التطعيم النشط) يحفز جسمك على إنتاج أجسام مضادة خاصة به تدوم لسنوات. أما مصل الكزاز (HTIG) فهو أجسام مضادة جاهزة تُعطى للمريض لتوفير حماية فورية ومؤقتة في حالات الجروح الخطيرة، خاصة لمن لم يتلقوا التطعيم مسبقاً.
لماذا يتم حقن اللقاح والمصل في ذراعين مختلفين؟
يُعرف هذا بـ "قاعدة الحقن المنفصلة". يتم حقنهما في أماكن مختلفة (مثل الكتف الأيمن والكتف الأيسر) باستخدام إبر مختلفة لمنع المصل (الأجسام المضادة الجاهزة) من مهاجمة اللقاح وإبطال مفعوله قبل أن يستفيد منه الجسم.
هل يمكن لبكتيريا الكزاز أن تبقى في الجسم بعد التئام الجرح؟
نعم، هذه ظاهرة تُعرف بـ "الأبواغ الكامنة". يمكن لجراثيم الكزاز أن تغلف نفسها داخل النسيج الندبي أو العظم القديم وتبقى غير نشطة لسنوات. لذلك، قبل إجراء أي جراحة ترميمية مستقبلية في نفس المكان، سيطلب منك الطبيب أخذ جرعة منشطة من لقاح الكزاز.
ما هو الترقيع العظمي ولماذا قد أحتاجه؟
الترقيع العظمي هو إجراء جراحي يتم فيه أخذ قطعة عظمية (غالباً من حوض المريض) ووضعها في مكان الكسر. يُستخدم في حالات الكسور المفتوحة الشديدة لتحفيز نمو العظام وتسريع الالتئام عندما تكون البيئة العظمية ضعيفة.
لماذا يطلب مني الطبيب المشي أو الضغط على رجلي المكسورة رغم وجود مثبتات؟
يُعرف هذا بـ "تحميل الوزن المبكر". الضغط المدروس على العظم يحفز الخلايا العظمية على بناء عظم جديد وأقوى (قانون وولف)، مما يسرع من عملية الشفاء ويمنع ضعف العظام وهشاشتها نتيجة قلة الحركة.
كيف يتم وقايتي من الجلطات الدموية أثناء فترة العلاج؟
يقوم الفريق الطبي باستخدام عدة طرق متكاملة، تبدأ بالجوارب الضاغطة ومضخات الهواء للقدمين لتنشيط الدورة الدموية، ثم إعطاء أدوية مسيلة للدم (مثل الهيبارين) بمجرد زوال خطر النزيف. في الحالات المعقدة جداً، قد يتم تركيب فلتر مؤقت في الوريد الرئيسي لمنع وصول الجلطات للرئة.
===
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك