الدليل الشامل لعلاج خلع مفصل الركبة: الأسباب والأعراض والجراحة
الخلاصة الطبية
خلع مفصل الركبة هو إصابة خطيرة تحدث نتيجة تمزق أربطة الركبة المتعددة، مما يؤدي إلى فقدان استقرار المفصل. يتطلب الأمر تدخلاً طبياً عاجلاً لتقييم الأوعية الدموية والأعصاب، يليه عادة جراحة دقيقة لإعادة بناء الأربطة المتمزقة لضمان استعادة الحركة الطبيعية وتجنب المضاعفات.
الخلاصة الطبية السريعة: خلع مفصل الركبة هو إصابة خطيرة تحدث نتيجة تمزق أربطة الركبة المتعددة، مما يؤدي إلى فقدان استقرار المفصل. يتطلب الأمر تدخلاً طبياً عاجلاً لتقييم الأوعية الدموية والأعصاب، يليه عادة جراحة دقيقة لإعادة بناء الأربطة المتمزقة لضمان استعادة الحركة الطبيعية وتجنب المضاعفات.
مقدمة عن خلع مفصل الركبة
يُعد خلع مفصل الركبة واحداً من أشد الإصابات التي يمكن أن يتعرض لها الجهاز الحركي، وهو يختلف تماماً عن خلع صابونة الركبة (الرضفة) الشائع والبسيط نسبياً. في حالة خلع الركبة الحقيقي، تفقد عظمة الفخذ وعظمة الساق (الظنبوب) اتصالهما ببعضهما البعض تماماً، مما يعني حدوث انهيار كارثي في الدعائم الأساسية التي تثبت المفصل.
تعتبر هذه الإصابة من حالات الطوارئ القصوى في جراحة العظام، حيث لا تقتصر خطورتها على تمزق الأربطة المتعددة فحسب، بل تمتد لتشمل خطراً داهماً يهدد الأوعية الدموية والأعصاب المارة خلف الركبة. تاريخياً، كان يُعتقد أن هذه الإصابة نادرة الحدوث، ولكن الدراسات الحديثة تشير إلى أن معدلات الإصابة أعلى مما كان متوقعاً، حيث أن العديد من حالات الخلع تعود إلى مكانها تلقائياً قبل وصول المريض إلى المستشفى، مما قد يخدع الطبيب غير المتمرس. لذلك، يتطلب التعامل مع هذه الحالات مستوى عالياً من الشك السريري، وتقييماً دقيقاً، ونهجاً طبياً متكاملاً لإنقاذ الطرف المصاب ومنع المضاعفات الكارثية التي قد تصل في أسوأ الحالات إلى بتر الطرف.
تشريح مفصل الركبة وأهمية الأربطة
لفهم مدى فداحة إصابة خلع مفصل الركبة، يجب أولاً التعرف على الهندسة التشريحية المعقدة التي تحافظ على استقرار هذا المفصل الحيوي. يعتمد مفصل الركبة على تفاعل دقيق بين مجموعة من الأربطة القوية التي تعمل كحبال تثبيت تمنع العظام من الانزلاق بعيداً عن مسارها الطبيعي.
تشمل هذه الدعائم الأساسية ما يلي:
- الرباط الصليبي الأمامي: يمنع عظمة الساق من الانزلاق للأمام بالنسبة لعظمة الفخذ.
- الرباط الصليبي الخلفي: يمنع عظمة الساق من الانزلاق للخلف، ويعتبر أقوى أربطة الركبة والأساس الذي يُبنى عليه استقرار المفصل.
- الرباط الجانبي الداخلي: يحمي الركبة من القوى التي تدفعها نحو الداخل.
- الرباط الجانبي الخارجي: يحمي الركبة من القوى التي تدفعها نحو الخارج.
- الزاوية الخلفية الخارجية: مجموعة معقدة من الأنسجة التي تمنع الدوران المفرط للركبة.
لكي يحدث خلع كامل في مفصل الركبة، يجب أن تتمزق اثنتان على الأقل من هذه الهياكل الرئيسية، وفي معظم الحالات، تتمزق ثلاثة أو حتى أربعة أربطة في وقت واحد، مما يترك المفصل في حالة من عدم الاستقرار التام (إصابة الأربطة المتعددة).
أسباب خلع مفصل الركبة
تتنوع الآليات التي تؤدي إلى حدوث هذه الإصابة البالغة، ويصنفها أطباء العظام عادة بناءً على مقدار الطاقة أو السرعة التي تسببت في الحادث. فهم آلية الإصابة يساعد الفريق الطبي في توقع حجم الضرر الداخلي.
الإصابات عالية السرعة
تحدث غالباً نتيجة حوادث السيارات المروعة، أو حوادث الدراجات النارية، أو الإصابات الصناعية الشديدة. تتميز هذه الحالات بوجود طاقة هائلة مدمرة، وغالباً ما تصاحبها جروح مفتوحة، وتهتك شديد في الأنسجة الرخوة، وكسور عظمية مرافقة، بالإضافة إلى ارتفاع كبير في احتمالية تضرر الأوعية الدموية والأعصاب.
الإصابات منخفضة السرعة
تُشاهد هذه الإصابات عادة في الملاعب الرياضية، خاصة في الرياضات التي تتطلب احتكاكاً عنيفاً أو تغييرات مفاجئة في الاتجاه مثل كرة القدم، والتزلج، والفنون القتالية. تنشأ الإصابة هنا نتيجة قوى التواء دورانية معقدة تؤدي إلى تمزق الأربطة المتتالية حتى ينهار المفصل.
الإصابات منخفضة السرعة جدا
هذا النوع يحظى باهتمام متزايد في الأوساط الطبية، خاصة لدى المرضى الذين يعانون من السمنة المفرطة. في هذه الحالات، يمكن لخطأ بسيط في المشي أو تعثر خفيف أن يولد قوى قص هائلة على مفصل الركبة بسبب وزن الجسم الكبير. النتيجة هي تمزق عميق في الأربطة المتعددة، والمفارقة الخطيرة هنا هي أن معدل إصابة الشريان المأبضي في هذه الحوادث البسيطة ظاهرياً يكون مرتفعاً جداً.
أنواع وتصنيفات خلع الركبة
يستخدم جراحو العظام أنظمة تصنيف محددة لتوحيد لغة التواصل بينهم، وتوجيه خطة العلاج الجراحي، وتوقع النتائج المستقبلية للمريض. يتم تصنيف الخلع بطريقتين رئيسيتين.
التصنيف الموضعي
يعتمد هذا النظام القديم على اتجاه إزاحة عظمة الساق (الظنبوب) بالنسبة لعظمة الفخذ لحظة الإصابة:
- الخلع الأمامي: يمثل حوالي أربعين بالمائة من الحالات، ويحدث عادة بسبب فرط التمدد القسري للركبة. يتمزق الكبسول الخلفي أولاً، يليه الرباط الصليبي الخلفي ثم الأمامي.
- الخلع الخلفي: يمثل حوالي ثلاثة وثلاثين بالمائة من الحالات، ويحدث غالباً بسبب ضربة مباشرة على مقدمة الساق أثناء انثناء الركبة (مثل الاصطدام بلوحة القيادة في حوادث السيارات).
- الخلع الداخلي والخارجي: يحدثان نتيجة قوى جانبية عنيفة، ويمثلان نسباً أقل.
- الخلع الدوراني: نوع معقد وخطير، خاصة الخلع الدوراني الخلفي الخارجي، والذي غالباً ما يكون مستحيلاً إعادته إلى مكانه بالطرق اليدوية بسبب انحشار عظمة الفخذ داخل الأنسجة الممزقة.
التصنيف التشريحي
هو المعيار الذهبي الحديث في الأوساط الطبية، حيث يركز على تحديد الأربطة المتمزقة بدقة، مما يوجه الجراح مباشرة نحو خطة إعادة البناء. يُعرف هذا التصنيف بتصنيف شينك:
- الدرجة الأولى: تمزق أربطة متعددة مع بقاء أحد الأربطة الصليبية (الأمامي أو الخلفي) سليماً.
- الدرجة الثانية: تمزق كلا الرباطين الصليبيين (الأمامي والخلفي)، مع بقاء الأربطة الجانبية سليمة.
- الدرجة الثالثة: تمزق كلا الرباطين الصليبيين بالإضافة إلى تمزق أحد الأربطة الجانبية (إما الداخلي أو الخارجي).
- الدرجة الرابعة: الكارثة الشاملة، حيث تتمزق جميع الأربطة الأربعة الرئيسية للركبة.
- الدرجة الخامسة: أي خلع في الركبة يترافق مع كسر في العظام المحيطة بالمفصل (مثل كسر هضبة الظنبوب أو أسفل الفخذ).
أعراض خلع مفصل الركبة
عند التعرض لهذه الإصابة، تكون الأعراض دراماتيكية وواضحة في معظم الأحيان، وتشمل:
- ألماً مبرحاً وحاداً لا يحتمل في منطقة الركبة بأكملها.
- تشوهاً بصرياً واضحاً في شكل الساق، حيث تبدو الركبة ملتوية أو خارجة عن مسارها الطبيعي.
- تورماً سريعاً وهائلاً نتيجة النزيف الداخلي من الأربطة والكبسول الممزق.
- عدم القدرة المطلقة على تحمل الوزن أو تحريك الساق.
- ظهور كدمات وتلون شديد في الجلد المحيط بالركبة نزولاً إلى الساق.
- في بعض الحالات المعقدة، قد يلاحظ الطبيب وجود انخساف أو تجعد أفقي في الجلد من الناحية الداخلية للركبة، وهو علامة مؤكدة على انحشار العظم داخل الأنسجة وعدم إمكانية رد الخلع يدوياً.
التشخيص والتقييم الطبي
يبدأ التقييم الطبي لمريض يشتبه في إصابته بخلع في مفصل الركبة باتباع بروتوكولات دعم الحياة المتقدمة في الإصابات، حيث أن العديد من هؤلاء المرضى يكونون قد تعرضوا لحوادث مروعة قد تهدد حياتهم. بمجرد استقرار الحالة العامة للمريض، يوجه الفريق الطبي تركيزه نحو الطرف المصاب.
التقييم السريري الأولي
يقوم الطبيب بفحص الركبة بصرياً ويدوياً لتقييم مدى التورم والتشوه. يتم إجراء اختبارات التراخي الرباطي بحذر شديد، رغم أن الألم والتشنج العضلي قد يجعلان هذا الفحص صعباً في البداية. من الضروري أيضاً الفحص المتكرر للطرف لاستبعاد تطور متلازمة الحيز، وهي حالة خطيرة تتراكم فيها الدماء داخل عضلات الساق مما يؤدي إلى اختناق الأنسجة وتلفها.
التقييم الإشعاعي
تعتبر الأشعة السينية (أشعة إكس) الخطوة الأولى والأساسية. يتم التقاط صور من زوايا متعددة قبل وبعد محاولة إعادة المفصل إلى مكانه (الرد المغلق). تساعد هذه الصور في تأكيد اتجاه الخلع واكتشاف أي كسور مصاحبة.
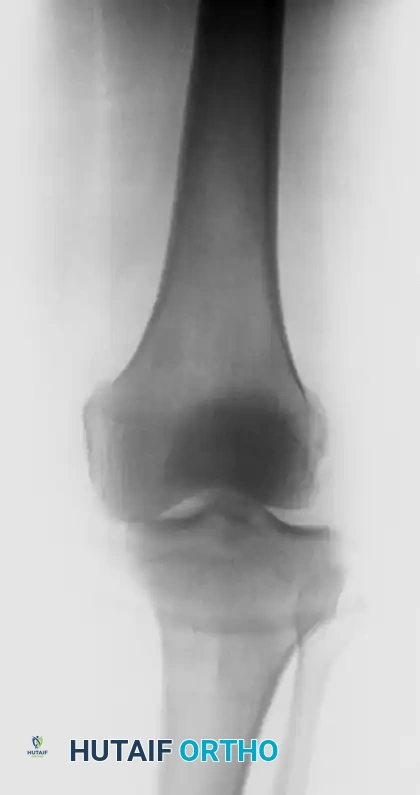
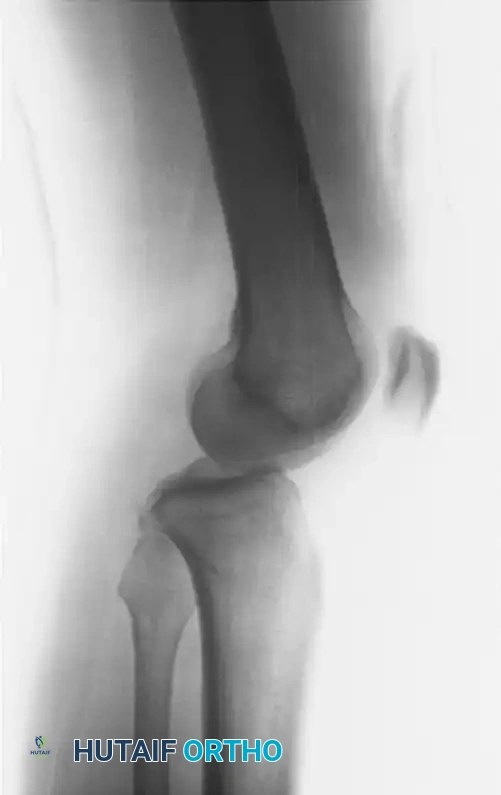
بعد تثبيت المفصل بشكل مبدئي، يصبح التصوير بالرنين المغناطيسي أمراً لا غنى عنه. يعتبر الرنين المغناطيسي المعيار الذهبي لتقييم الأنسجة الرخوة، حيث يوضح بدقة متناهية حالة كل رباط، والغضاريف الهلالية، والكبسول المفصلي، مما يشكل خريطة الطريق للجراح قبل العملية. قد يُطلب أيضاً التصوير المقطعي المحوسب إذا كان هناك اشتباه في وجود كسور دقيقة تحتاج إلى تثبيت معدني.
المضاعفات الخطيرة لخلع الركبة
الخطر الأكبر في خلع مفصل الركبة لا يكمن في العظام أو الأربطة بحد ذاتها، بل في الهياكل الحيوية التي تمر خلف الركبة مباشرة.
إصابات الأوعية الدموية
تعتبر حالة الأوعية الدموية للطرف المصاب هي الأولوية المطلقة والقصوى. الشريان المأبضي (الشريان الرئيسي الذي يغذي الساق والقدم) يمر خلف الركبة مباشرة، وهو مثبت تشريحياً من الأعلى والأسفل. عند حدوث الخلع، يتعرض هذا الشريان لقوى شد هائلة تؤدي إلى تمزق بطانته الداخلية أو انسداده بجلطة دموية.
تتراوح نسبة إصابة هذا الشريان بين سبعة إلى خمسة وعشرين بالمائة في حالات خلع الركبة. من المعلومات الطبية البالغة الأهمية أن وجود نبض محسوس في القدم لا ينفي أبداً وجود إصابة خطيرة في الشريان؛ فقد يسمح التمزق الداخلي بمرور الدم في البداية، ليتخثر وينسدد الشريان بالكامل بعد عدة ساعات.
يستخدم الأطباء مؤشر الكاحل والعضد لتقييم تدفق الدم. إذا كان المؤشر منخفضاً، أو إذا ظهرت علامات نقص التروية الحادة (مثل برودة القدم، شحوب اللون، غياب النبض، ألم مبرح، أو شلل في أصابع القدم)، يجب نقل المريض فوراً إلى غرفة العمليات لإجراء تصوير وعائي وتدخل جراحي عاجل بواسطة جراح الأوعية الدموية. التأخر لأكثر من ست إلى ثماني ساعات قد يؤدي إلى ارتفاع معدلات بتر الطرف لتصل إلى خمسة وثمانين بالمائة.
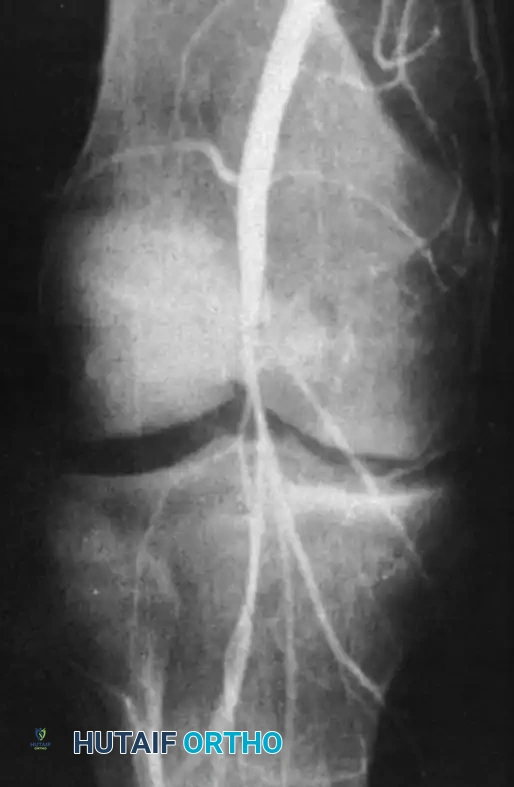
الإصابات العصبية
يحدث تلف في الأعصاب في نسبة تتراوح بين عشرة إلى أربعين بالمائة من حالات خلع الركبة. العصب الشظوي المشترك هو الأكثر عرضة للإصابة، خاصة عندما تندفع الركبة بقوة نحو الخارج. يتعرض العصب للشد العنيف حول عنق عظمة الشظية، مما يؤدي إلى فقدان وظيفته.
تتجلى هذه الإصابة سريرياً فيما يُعرف بـ "سقوط القدم"، حيث يفقد المريض القدرة على رفع قدمه للأعلى. للأسف، ما يقرب من نصف هذه الإصابات العصبية قد يترك أثراً دائماً. يتم التعامل معها مبدئياً عن طريق الجبائر الداعمة، وإذا لم يحدث تحسن بعد عدة أشهر، قد يلجأ الجراحون إلى عمليات تحرير العصب أو نقل الأوتار لاستعادة وظيفة القدم.
علاج خلع مفصل الركبة
لقد تطور علاج هذه الإصابات المعقدة بشكل كبير عبر العقود الماضية. في الماضي، كان العلاج يقتصر على وضع الساق في جبس لفترات طويلة، مما كان يؤدي إلى تيبس مزمن وألم مستمر. أما اليوم، فالأدلة الطبية تدعم بقوة التدخل الجراحي الدقيق لإعادة بناء الأربطة، واستعادة حركة المفصل الطبيعية، ومنع ظهور الخشونة المبكرة.
التوقيت المناسب للجراحة
- الجراحة الطارئة: تُجرى فوراً في حالات إصابة الشريان المأبضي، أو الكسور المفتوحة، أو الخلع الذي لا يمكن رده يدوياً، أو عند تطور متلازمة الحيز. في هذه الحالات، يضع جراح العظام مثبتاً خارجياً معدنياً لحماية المفصل، بينما يقوم جراح الأوعية الدموية بإنقاذ الشريان.
- الجراحة المجدولة: التوقيت المثالي لإجراء جراحة إعادة بناء الأربطة هو بين أسبوعين إلى ثلاثة أسابيع بعد الإصابة. إجراء الجراحة مبكراً جداً يزيد من خطر التيبس الشديد ومضاعفات التورم، بينما التأخر لأكثر من شهر يجعل العثور على الأنسجة الممزقة والمنكمشة أمراً في غاية الصعوبة.
خطوات الجراحة لإعادة بناء الأربطة
تُعد جراحة إعادة بناء الركبة المتعددة الأربطة واحدة من أطول وأعقد العمليات في جراحة العظام. غالباً ما يستخدم الجراحون رقعاً وترية (أوتار مأخوذة من متبرع أو من أجزاء أخرى من جسم المريض) لتعويض الأربطة التالفة.
- المنظار التشخيصي وتنظيف المفصل: يبدأ الجراح بإدخال كاميرا دقيقة (المنظار) لتنظيف المفصل من التجمعات الدموية وبقايا الأربطة المتمزقة، ومعالجة أي تمزقات في الغضاريف الهلالية.
- إعادة بناء الرباط الصليبي الخلفي: يُعتبر هذا الرباط حجر الأساس لاستقرار الركبة. يتم حفر أنفاق عظمية دقيقة في الساق والفخذ، وتمرير الرقعة الوترية الجديدة لتثبيت المحور المركزي للمفصل.
- إعادة بناء الرباط الصليبي الأمامي: يتم حفر أنفاق إضافية وتمرير رقعة أخرى لتعويض الرباط الأمامي، ولكن لا يتم شدها بشكل نهائي إلا بعد اكتمال باقي الخطوات.
- إصلاح الأربطة الجانبية: يتم إجراء شقوق جراحية على جانبي الركبة. إذا كانت الأنسجة بحالة جيدة، قد يتم خياطتها وتثبيتها بخطاطيف معدنية (مثبتات عظمية). أما إذا كانت متهتكة، فيتم استخدام رقع وترية إضافية لإعادة بناء الرباط الجانبي الداخلي والزاوية الخلفية الخارجية بطريقة تشريحية دقيقة.
- الشد والتثبيت النهائي: هذه هي الخطوة الأكثر حساسية. يجب على الجراح شد كل رباط في زاوية انثناء محددة للركبة لضمان عدم حدوث تيبس أو ارتخاء مستقبلي. يتم تثبيت الأوتار داخل العظام باستخدام مسامير تداخلية قابلة للامتصاص أو أزرار معدنية.
مراحل التعافي والعلاج الطبيعي
عملية إعادة التأهيل بعد جراحة خلع مفصل الركبة هي رحلة طويلة تتطلب صبراً كبيراً والتزاماً صارماً بتعليمات الفريق الطبي. الهدف هو تحقيق توازن دقيق بين حماية الأربطة الجديدة المزروعة، وبين منع المفصل من التيبس.
- المرحلة الأولى (من صفر إلى أربعة أسابيع): تُقفل الركبة في وضع الاستقامة الكاملة باستخدام دعامة مفصلية. يُمنع المريض تماماً من تحميل وزنه على الساق المصابة. يتم البدء بالتحريك السلبي للركبة (بمساعدة المعالج) لمنع التيبس، مع تجنب أي انقباض نشط لعضلات الفخذ الخلفية لحماية الرباط الصليبي الخلفي الجديد.
- المرحلة الثانية (من أربعة إلى ثمانية أسابيع): يُسمح للمريض بالبدء في تحميل الوزن جزئياً باستخدام العكازات. يتم فتح الدعامة تدريجياً للسماح بالمشي إذا كانت السيطرة العضلية كافية، مع زيادة مدى الانثناء تدريجياً.
- المرحلة الثالثة (من ثمانية إلى ستة عشر أسبوعاً): الانتقال إلى تحميل الوزن بالكامل. تبدأ تمارين التقوية العضلية المتقدمة، وتمارين التوازن، واستعادة الإحساس العميق بالمفصل.
- المرحلة الرابعة (من أربعة إلى ستة أشهر فما فوق): العودة التدريجية للأنشطة الحياتية المعتادة. يبدأ المريض برياضة الهرولة الخفيفة وتمارين الرشاقة. العودة إلى الرياضات العنيفة أو التنافسية نادراً ما تحدث قبل مرور تسعة إلى اثني عشر شهراً من الجراحة، وتتطلب اجتياز اختبارات وظيفية صارمة.
الأسئلة الشائعة
ما الفرق بين خلع صابونة الركبة وخلع مفصل الركبة الحقيقي؟
خلع الصابونة (الرضفة) يحدث عندما تنزلق العظمة الصغيرة الموجودة في مقدمة الركبة من مجراها، وهي إصابة شائعة وبسيطة نسبياً. أما خلع مفصل الركبة الحقيقي فهو انفصال كامل بين عظمة الفخذ وعظمة الساق الرئيسية، مما يعني تمزق عدة أربطة رئيسية، وهو حالة طوارئ طبية خطيرة.
هل يمكن علاج خلع الركبة بدون جراحة؟
في الماضي كان ذلك يحدث باستخدام الجبس، ولكن النتائج كانت سيئة جداً وتؤدي إلى تيبس وألم مزمن. في الطب الحديث، الجراحة هي العلاج القياسي والوحيد تقريباً لاستعادة استقرار ووظيفة الركبة، إلا في حالات نادرة جداً للمرضى كبار السن غير القادرين على تحمل الجراحة.
هل خطر بتر الساق حقيقي في هذه الإصابات؟
نعم، للأسف. إذا تسبب الخلع في تمزق أو انسداد الشريان المأبضي المغذي للساق، ولم يتم اكتشاف ذلك وعلاجه جراحياً خلال 6 إلى 8 ساعات، فإن الأنسجة تموت، وقد يصل معدل الحاجة لبتر الطرف إلى نسب عالية جداً. لذلك تقييم الأوعية الدموية هو الأولوية القصوى.
كم تستغرق عملية إعادة بناء أربطة الركبة المتعددة؟
تعتبر هذه الجراحة من العمليات المعقدة والطويلة، وقد تستغرق ما بين 3 إلى 6 ساعات، اعتماداً على عدد الأربطة المتمزقة، وحالة الغضاريف، وما إذا كان سيتم استخدام رقع وترية متعددة.
متى يمكنني المشي بشكل طبيعي بعد الجراحة؟
التعافي يحتاج وقتاً. لن يُسمح لك بتحميل وزنك كاملاً قبل مرور شهرين إلى ثلاثة أشهر. المشي الطبيعي بدون عكازات أو دعامات قد يستغرق من 3 إلى 4 أشهر، مع استمرار العلاج الطبيعي.
ما هي الرقعة الوترية ومن أين يتم الحصول عليها؟
الرقعة الوترية هي نسيج بديل يستخدم لتعويض الرباط المتمزق. يمكن أخذها من جسم المريض نفسه (مثل أوتار المأبض أو وتر الرضفة)، ولكن في حالات خلع الركبة حيث نحتاج لأربطة كثيرة، يفضل الجراحون غالباً استخدام أوتار من بنك الأنسجة (من متبرعين متوفين) لتقليل الجروح والألم لدى المريض.
هل سأصاب بخشونة الركبة في المستقبل بسبب هذا الخلع؟
بسبب شدة الصدمة التي يتعرض لها الغضروف المفصلي وقت الحادث، فإن احتمالية الإصابة بخشونة الركبة المبكرة (التهاب المفاصل التنكسي) تكون أعلى من الشخص الطبيعي. الجراحة الدقيقة وإعادة الاستقرار للمفصل تقلل من هذا الخطر وتؤخر ظهوره بشكل كبير.
ما هو "سقوط القدم" ولماذا يحدث بعد خلع الركبة؟
سقوط القدم هو عدم القدرة على رفع مشط القدم للأعلى، ويحدث نتيجة تضرر العصب الشظوي المشترك الذي يمر خلف الركبة من الخارج. يتمدد هذا العصب وينسحق أثناء الخلع، وقد يحتاج إلى أشهر للتعافي، وفي بعض الحالات قد يكون الضرر دائماً.
هل يمكنني العودة لممارسة الرياضة التنافسية بعد التعافي؟
العودة للرياضة ممكنة، لكنها تتطلب التزاماً استثنائياً ببرنامج العلاج الطبيعي. عادة لا يُسمح بالعودة للرياضات التي تتطلب احتكاكاً أو تغيير اتجاه مفاجئ قبل مرور 9 إلى 12 شهراً، وبعد اجتياز اختبارات قوة وثبات دقيقة.
لماذا ينتظر الأطباء أسبوعين إلى ثلاثة أسابيع لإجراء الجراحة؟
الانتظار ليس إهمالاً، بل هو استراتيجية طبية مدروسة. في الأيام الأولى، تكون الركبة متورمة بشدة ومليئة بالسوائل والالتهابات. إجراء الجراحة في هذا الوقت يزيد من خطر حدوث "متلازمة الحيز" والتيبس الشديد بعد العملية. الانتظار يسمح للركبة بالهدوء واستعادة بعض مرونتها قبل التدخل الجراحي.
===
