كسر مفصل إبهام اليد (CMC): دليلك الشامل للتعافي على يد أفضل الخبراء في اليمن
الخلاصة الطبية
كسر مفصل إبهام اليد (CMC) هو إصابة شائعة تؤثر على قاعدة الإبهام، وغالبًا ما تنتج عن صدمة وتسبب الألم وضعف في الإمساك. يتم علاجه إما بالتجبير أو بالجراحة لإعادة محاذاة العظام وتثبيتها، بهدف استعادة وظيفة الإبهام بالكامل من خلال إعادة التأهيل الموجهة.
إن إصابة الإبهام قد تبدو بسيطة للوهلة الأولى، لكنها في الحقيقة قد تحمل تأثيرات عميقة على قدرتنا على أداء أبسط المهام اليومية. فكيف لنا أن نكتب، نأكل، نمسك، أو حتى نرسل رسالة نصية دون استخدام إبهامنا؟ هذا المفصل الصغير، الذي يربط إبهامنا بالرسغ، هو حجر الزاوية في وظيفة اليد ككل، وأي كسر فيه يمكن أن يقلب الحياة رأسًا على عقب. نحن هنا لنتحدث عن أحد أكثر أنواع كسور الإبهام شيوعًا وتعقيدًا: كسور مفصل الإبهام الرسغي السنعي، المعروف اختصارًا بـ CMC.
تُعد هذه الكسور، وإن كانت شائعة، تحديًا يتطلب خبرة طبية متخصصة لضمان التشخيص الدقيق والعلاج الفعال. فإذا كنت تعاني من ألم في قاعدة الإبهام بعد سقوط أو إصابة، أو تشعر بضعف وقصور في حركة الإبهام، فمن الضروري أن تدرك أنك لست وحدك، وأن هناك طرقًا فعالة جدًا للعودة إلى حياتك الطبيعية.
في هذا الدليل الشامل، سنأخذك في رحلة تفصيلية لفهم كل ما يتعلق بكسور مفصل الإبهام (CMC)، بدءًا من تشريحه المعقد، مرورًا بالأسباب والأعراض التي قد تدل على الإصابة، وصولاً إلى خيارات العلاج المتوفرة، سواء كانت جراحية أو غير جراحية، ومرحلة التعافي وإعادة التأهيل التي تُعد مفتاح العودة الكاملة للوظيفة. هدفنا هو تزويدك بالمعلومات الوافية والموثوقة، مع التأكيد على أهمية استشارة الخبراء. وفي هذا السياق، يبرز اسم الأستاذ الدكتور محمد هطيف، بصفته قامة علمية وخبرة عملية لا تضاهى في مجال جراحة العظام والإصابات في اليمن، ليقدم لك أرقى مستويات الرعاية والاطمئنان.
نظرة معمقة على تشريح مفصل الإبهام الرسغي السنعي (CMC)
لفهم كسور مفصل الإبهام (CMC) حقًا، يجب أن نغوص أولاً في تعقيدات هذا المفصل الفريد الذي يمنح الإبهام قدرته المذهلة على الحركة والتكيف. يُعرف هذا المفصل علميًا باسم "المفصل الرسغي السنعي للإبهام" (Carpometacarpal Joint of the Thumb)، ويشكل نقطة التقاء عظمين رئيسيين:
- العظم المربعي (Trapezium Bone): وهو أحد عظام الرسغ الصغيرة، ويقع في قاعدة الإبهام.
- العظم السنعي الأول (First Metacarpal Bone): وهو العظم الطويل الذي يشكل الجزء الأكبر من إبهام اليد.
ما يميز هذا المفصل هو شكله "السرجي" (Saddle-shaped)، حيث يتناسب سطح أحد العظمين مع تقعر الآخر بطريقة تسمح بحركات متعددة الاتجاهات. هذا التصميم الهندسي الرائع يمنح الإبهام خمس حركات أساسية لا غنى عنها:
- الثني (Flexion) والمد (Extension): حركة الإبهام نحو راحة اليد وبعيدًا عنها.
- التبعيد (Abduction) والتقريب (Adduction): حركة الإبهام بعيدًا عن اليد ونحوها.
- المقابلة (Opposition): وهي الحركة الأكثر أهمية، حيث يسمح الإبهام بلمس أطراف الأصابع الأخرى، مما يمكننا من الإمساك بالأشياء والقيام بالمهام الدقيقة.
أهمية الأربطة والأوتار:
لا تقتصر قوة المفصل على العظام وحدها، بل تلعب مجموعة معقدة من الأربطة القوية (Ligaments) والأوتار (Tendons) دورًا حاسمًا في استقراره وحركته. هذه الأربطة تعمل كأشرطة مطاطية طبيعية، تربط العظام ببعضها وتمنعها من الانزلاق أو الخلع، بينما تسمح الأوتار للعضلات بتحريك المفصل بسلاسة.
لماذا يعتبر هذا المفصل عرضة للإصابة؟
على الرغم من قوة تصميمه، فإن المفصل الرسغي السنعي للإبهام معرض للكسور لعدة أسباب:
* موقعه البارز: الإبهام هو الجزء الأكثر بروزًا في اليد، مما يجعله عرضة للصدمات المباشرة أثناء السقوط أو الأنشطة الرياضية.
* الضغط المرتفع: يتعرض المفصل لضغوط هائلة أثناء الإمساك والقرص، خاصة عند حمل الأشياء الثقيلة أو استخدام الأدوات.
* الآليات المعقدة: طبيعة الحركة المتعددة الاتجاهات تجعله عرضة لإجهادات التفافية أو قصية قد تؤدي إلى كسور معقدة، خاصة عند قاعدة العظم السنعي الأول.
إن فهم هذه التركيبة المعقدة يساعدنا على تقدير مدى أهمية التشخيص الدقيق والعلاج المتخصص للحفاظ على وظيفة الإبهام كاملة بعد الكسر، وهو ما يبرع فيه الأستاذ الدكتور محمد هطيف بخبرته الطويلة ومعرفته العميقة بتشريح اليد.
أسباب وعوامل خطر كسور مفصل الإبهام (CMC)
كسور مفصل الإبهام الرسغي السنعي (CMC) ليست مجرد حوادث عشوائية، بل غالبًا ما تكون نتيجة لتفاعل معقد بين عوامل خطر معينة وآليات إصابة محددة. فهم هذه الأسباب والعوامل يساعد في الوقاية والتشخيص المبكر.
1. آليات الإصابة المباشرة والشائعة:
- السقوط على اليد الممدودة: هذا هو السبب الأكثر شيوعًا. عندما يسقط الشخص ويحاول منع السقوط بمد يده، يمكن أن تنتقل قوة الصدمة عبر الرسغ إلى الإبهام، مما يؤدي إلى كسر في قاعدة العظم السنعي الأول. غالبًا ما يحدث هذا في الرياضات مثل التزلج، ركوب الدراجات، أو حتى مجرد التعثر.
- الإصابات الرياضية: الرياضات التي تتطلب استخدام اليدين بقوة أو التي تنطوي على احتكاك مباشر، مثل كرة القدم، كرة السلة، الرياضات القتالية، أو حتى التزلج على الجليد، يمكن أن تسبب كسور CMC.
- حوادث السيارات والدراجات النارية: الصدمات عالية الطاقة الناتجة عن حوادث المركبات يمكن أن تؤدي إلى كسور خطيرة ومعقدة في مفصل الإبهام.
- الصدمات المباشرة: ضربة قوية مباشرة على الإبهام أو قاعدة اليد يمكن أن تسبب الكسر.
- إصابات العمل: بعض المهن التي تتطلب استخدام أدوات ثقيلة أو التعرض لصدمات متكررة يمكن أن تزيد من خطر الإصابة.
2. عوامل الخطر التي تزيد من احتمالية الكسر:
- هشاشة العظام (Osteoporosis): تؤدي هذه الحالة إلى ضعف العظام وجعلها أكثر عرضة للكسور حتى من الصدمات الخفيفة. كبار السن، وخاصة النساء بعد انقطاع الطمث، هم الأكثر عرضة لهشاشة العظام.
- العمر: كبار السن عمومًا أكثر عرضة للكسور بسبب ضعف العظام وتراجع التنسيق الحركي مما يزيد من احتمالية السقوط.
- الجنس: تشير بعض الدراسات إلى أن كسور الإبهام قد تكون أكثر شيوعًا لدى الرجال بسبب طبيعة الأنشطة البدنية والمهنية.
- التاريخ المرضي للكسور: الأشخاص الذين تعرضوا لكسور سابقة قد يكونون أكثر عرضة للإصابة بكسور أخرى.
- التغذية غير السليمة: نقص الكالسيوم وفيتامين D يمكن أن يضعف العظام ويزيد من خطر الكسور.
- بعض الحالات الطبية: مثل التهاب المفاصل الروماتويدي الذي يمكن أن يضعف بنية العظام والمفاصل.
إن إدراك هذه العوامل يمكن أن يساعد الأفراد على اتخاذ تدابير وقائية، مثل ارتداء معدات الحماية المناسبة أثناء ممارسة الرياضة، والحفاظ على صحة العظام من خلال التغذية السليمة وممارسة الرياضة. وعند حدوث أي إصابة، فإن الاستشارة الفورية لطبيب متخصص مثل الأستاذ الدكتور محمد هطيف أمر بالغ الأهمية لضمان التشخيص السريع والعلاج الفعال.
الأعراض والعلامات الدالة على كسر مفصل الإبهام (CMC)
التعرف المبكر على أعراض كسر مفصل الإبهام (CMC) أمر حيوي للحصول على العلاج المناسب وتجنب المضاعفات طويلة الأمد. غالبًا ما تكون الأعراض واضحة ومباشرة بعد الإصابة، ولكنها قد تتطور تدريجيًا في بعض الحالات الأقل شدة.
الأعراض الشائعة بعد كسر مفصل الإبهام:
- الألم الحاد والفوري: يظهر ألم شديد ومتركز في قاعدة الإبهام، ويزداد سوءًا عند محاولة تحريك الإبهام أو الإمساك بالأشياء.
- التورم (Swelling): يحدث تورم ملحوظ حول قاعدة الإبهام والرسغ نتيجة للالتهاب والنزيف الداخلي.
- الكدمات (Bruising): قد تظهر كدمات زرقاء أو بنفسجية حول المنطقة المصابة بعد ساعات أو أيام من الإصابة، نتيجة لتجمع الدم تحت الجلد.
- التشوه المرئي: في بعض الحالات الشديدة، قد يكون هناك تشوه واضح في شكل الإبهام أو القاعدة، أو قد يبدو الإبهام "خارج مكانه" (خلع جزئي).
- صعوبة أو عدم القدرة على تحريك الإبهام: يصبح تحريك الإبهام مؤلمًا جدًا أو مستحيلاً، خاصة عند محاولة القيام بحركة المقابلة (لمس الإبهام للأصابع الأخرى).
- الضعف في الإمساك أو القرص: يشعر المريض بضعف كبير في قوة الإمساك (Grip Strength) أو قوة القرص (Pinch Strength)، مما يؤثر على القدرة على حمل الأشياء أو استخدام الأدوات.
- الإيلام عند اللمس (Tenderness): المنطقة المحيطة بالمفصل المصاب تكون حساسة جدًا ومؤلمة عند لمسها أو الضغط عليها.
- الشعور بعدم الاستقرار: قد يشعر المريض بأن المفصل غير مستقر أو "يتحرك" بشكل غير طبيعي عند محاولة تحريكه.
متى يجب طلب المساعدة الطبية فورًا؟
يجب عدم تجاهل أي من هذه الأعراض، وخاصة إذا كانت ناتجة عن صدمة واضحة. إن التأخر في التشخيص والعلاج يمكن أن يؤدي إلى:
* سوء التئام الكسر (Malunion).
* عدم التئام الكسر (Nonunion).
* تطور التهاب المفاصل التنكسي (Osteoarthritis) في وقت لاحق.
* فقدان دائم لوظيفة الإبهام وقوة اليد.
لذا، إذا كنت تعاني من أي من هذه الأعراض بعد إصابة في الإبهام، فمن الضروري استشارة طبيب متخصص في جراحة العظام في أقرب وقت ممكن. الأستاذ الدكتور محمد هطيف، بخبرته الواسعة، قادر على تشخيص حالتك بدقة وسرعة ووضع خطة علاجية فعالة.
جدول 1: قائمة فحص أعراض كسر مفصل الإبهام (CMC) ومستوى شدتها
| العرض | الوصف | مستوى الشدة المحتمل | ملاحظات هامة |
|---|---|---|---|
| ألم حاد في قاعدة الإبهام | ألم فوري ومتركز، يزداد مع الحركة أو الضغط. | شديد | مؤشر قوي على وجود إصابة خطيرة. |
| تورم ملحوظ | انتفاخ حول المفصل الرسغي السنعي. | متوسط إلى شديد | يشير إلى التهاب وتجمع سوائل أو دم. |
| كدمات وتغير لون الجلد | ظهور بقع زرقاء أو بنفسجية في المنطقة المصابة. | متوسط إلى شديد | دليل على نزيف داخلي، قد لا تظهر فورًا. |
| تشوه أو عدم محاذاة الإبهام | تغير واضح في شكل الإبهام أو موضعه الطبيعي. | شديد جدًا | يتطلب تدخل طبي عاجل، قد يشير إلى خلع مع كسر. |
| صعوبة/عدم القدرة على تحريك الإبهام | صعوبة في الثني، المد، التبعيد، التقريب، أو المقابلة. | شديد | يؤثر بشكل كبير على الوظيفة اليومية. |
| ضعف في الإمساك والقرص | عدم القدرة على الإمساك بالأشياء بقوة أو استخدام الإبهام للقرص. | متوسط إلى شديد | يعيق أداء المهام اليومية الدقيقة. |
| إيلام عند اللمس | حساسية وألم شديد عند لمس أو الضغط على قاعدة الإبهام. | متوسط إلى شديد | علامة مباشرة على وجود إصابة في العظم أو الأنسجة المحيطة. |
| الشعور بعدم الاستقرار | إحساس بأن المفصل "يتحرك" أو "يتخلخل" عند محاولة استخدامه. | شديد | يشير إلى عدم استقرار المفصل، وغالبًا ما يتطلب تثبيتًا. |
تشخيص كسر مفصل الإبهام (CMC)
يعتمد التشخيص الدقيق لكسر مفصل الإبهام (CMC) على مزيج من الفحص السريري الدقيق والتصوير الطبي المتخصص. هذه الخطوات حاسمة لتحديد نوع الكسر وشدته، وبالتالي تحديد أفضل مسار علاجي.
1. الفحص السريري:
يبدأ الأستاذ الدكتور محمد هطيف بفحص شامل لليد والإبهام، والذي يتضمن:
- أخذ التاريخ المرضي: يسأل الطبيب عن كيفية حدوث الإصابة (آلية الصدمة)، توقيتها، الأعراض التي يشعر بها المريض، وأي حالات طبية سابقة أو أدوية يتناولها المريض.
- المعاينة البصرية: يبحث عن أي علامات واضحة للتورم، الكدمات، التشوه، أو الجروح المفتوحة.
- جس المنطقة المصابة: يتحسس الطبيب منطقة قاعدة الإبهام والرسغ لتحديد نقاط الألم والإيلام، وأي حواف غير طبيعية للعظام.
- تقييم مدى الحركة (Range of Motion): يطلب من المريض تحريك إبهامه في اتجاهات مختلفة (الثني، المد، التبعيد، التقريب، المقابلة) لتقييم مدى الألم والقيود الحركية.
- اختبارات الثبات (Stability Tests): يقوم الطبيب بإجراء اختبارات خاصة لتقييم ثبات المفصل، حيث إن بعض كسور CMC قد تكون مصحوبة بخلع أو عدم استقرار في المفصل.
- فحص الأعصاب والأوعية الدموية: يتأكد الطبيب من عدم وجود تلف في الأعصاب أو الأوعية الدموية المحيطة بالإصابة، عن طريق فحص الإحساس والنبض في الإبهام.
2. التصوير الطبي:
تُعد الأشعة التصويرية ضرورية لتأكيد التشخيص وتحديد خصائص الكسر بدقة:
- الأشعة السينية (X-rays): هي أول وأهم خطوة تصويرية. يتم التقاط عدة صور من زوايا مختلفة (أمامية، جانبية، مائلة، ووضعية خاصة للإبهام تسمى Robert's view أو Betts view) لتقييم العظام وتحديد موقع الكسر، نوعه (داخل المفصل أم خارجه)، ومدى تشرده (Displacement).
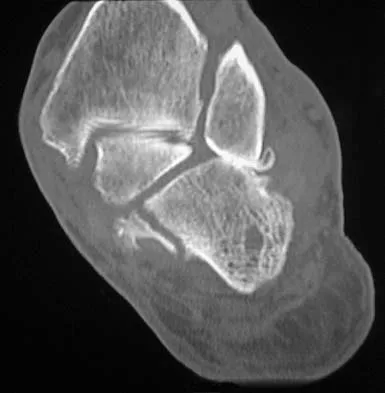
- التصوير المقطعي المحوسب (CT Scan): في حالات الكسور المعقدة أو داخل المفصل، يوفر التصوير المقطعي صورًا ثلاثية الأبعاد مفصلة للعظام. هذا يساعد الأستاذ الدكتور محمد هطيف في فهم التفتت العظمي (Comminution)، وتخطيط الجراحة بدقة متناهية، خاصة إذا كان هناك تأثير على سطح المفصل.
- التصوير بالرنين المغناطيسي (MRI): يُستخدم بشكل أقل شيوعًا للكسور العظمية الصريحة، ولكنه مفيد جدًا لتقييم الأنسجة الرخوة المحيطة، مثل الأربطة والأوتار والغضاريف، والتي قد تكون تضررت بالتزامن مع الكسر.
إن الجمع بين خبرة الأستاذ الدكتور محمد هطيف في الفحص السريري وقدرته على تفسير الصور الطبية المعقدة يضمن تشخيصًا دقيقًا وشاملاً، مما يمهد الطريق لخطط علاجية مخصصة وفعالة تحقق أفضل النتائج للمرضى.
تصنيف كسور مفصل الإبهام (CMC): فهم أنواع الإصابات
تُصنف كسور مفصل الإبهام (CMC) بناءً على موقع الكسر وخصائصه، ويُعد هذا التصنيف أمرًا حيويًا لتحديد العلاج الأنسب. الكسر الأكثر شيوعًا في هذا المفصل هو كسر قاعدة العظم السنعي الأول (First Metacarpal Bone).
1. كسر بينيت (Bennett's Fracture):
- الوصف: يُعد كسر بينيت هو النوع الأكثر شيوعًا لكسور مفصل الإبهام. وهو كسر مائل داخل المفصل (Intra-articular oblique fracture) لقاعدة العظم السنعي الأول. ما يميز هذا الكسر هو وجود شظية عظمية صغيرة (Fragment) تبقى في مكانها مرتبطة بالرباط الأمامي المائل (Anterior Oblique Ligament) الذي يربط العظم السنعي الأول بالعظم المربعي.
- الآلية: يحدث عادةً نتيجة ضربة محورية على إبهام مثني جزئيًا.
- التحدي: بسبب وجود الشظية الثابتة، فإن باقي العظم السنعي الأول يميل إلى الخلع جزئيًا (Subluxation) بسبب سحب الأوتار والعضلات، مما يجعله كسرًا غير مستقر.
- العلاج: غالبًا ما يتطلب التدخل الجراحي لإعادة تثبيت الكسر وضمان استقرار المفصل.
2. كسر رولاندو (Rolando's Fracture):
- الوصف: يُعتبر كسر رولاندو نوعًا أكثر شدة وتعقيدًا من كسر بينيت. وهو كسر داخل المفصل أيضًا، ولكنه يتميز بوجود شظايا متعددة (Comminuted fracture) على شكل حرف "Y" أو "T" في قاعدة العظم السنعي الأول.
- الآلية: يحدث عادةً نتيجة صدمة محورية قوية جدًا على الإبهام.
- التحدي: بسبب التفتت العظمي الكبير، يكون هذا الكسر غير مستقر جدًا، ويصعب إعادة بنائه بشكل دقيق، مما يزيد من خطر سوء التئام المفصل وتطور التهاب المفاصل لاحقًا.
- العلاج: يتطلب دائمًا تقريبًا التدخل الجراحي، وغالبًا ما يكون أكثر تعقيدًا، بهدف إعادة بناء سطح المفصل قدر الإمكان.
3. كسور خارج المفصل (Extra-articular Fractures):
- الوصف: هذه الكسور لا تمتد إلى سطح المفصل الرسغي السنعي. يمكن أن تكون كسورًا عرضية (Transverse) أو مائلة (Oblique) في عنق أو جسم العظم السنعي الأول، ولكنها لا تؤثر مباشرة على المفصل.
- الآلية: تحدث نتيجة صدمة مباشرة أو غير مباشرة.
- التحدي: على الرغم من أنها قد تكون أقل تعقيدًا من كسور بينيت ورولاندو، إلا أنها لا تزال تتطلب تشخيصًا وعلاجًا دقيقًا لضمان التئام صحيح وتجنب التشوهات.
- العلاج: في كثير من الحالات، يمكن علاجها تحفظيًا بالتجبير، ولكن الكسور المتشرّدة قد تحتاج إلى جراحة.
4. كسور خلع الإبهام (Thumb Metacarpal Dislocation Fractures):
- الوصف: في بعض الأحيان، يمكن أن يحدث خلع كامل أو جزئي لمفصل الإبهام (CMC) مع أو بدون كسر مصاحب. في هذه الحالات، ينفصل العظم السنعي الأول عن العظم المربعي.
- الآلية: غالبًا ما تكون نتيجة قوة قصية أو التوائية قوية.
- العلاج: يتطلب رد الخلع وإعادة تثبيت المفصل، وغالبًا ما يكون ذلك جراحيًا إذا كان غير مستقر.
إن فهم هذه التصنيفات يسمح للأستاذ الدكتور محمد هطيف بتحديد الأسلوب الأمثل للعلاج، سواء كان تحفظيًا أو جراحيًا، وبتوقعات التعافي، مع الأخذ في الاعتبار أن كل كسر فريد ويتطلب تقييمًا فرديًا.
خيارات العلاج الشاملة لكسور مفصل الإبهام (CMC)
يعتمد تحديد خطة العلاج المناسبة لكسر مفصل الإبهام (CMC) على عدة عوامل، بما في ذلك نوع الكسر، مدى تشرده، استقرار المفصل، عمر المريض، ومستوى نشاطه. يقدم الأستاذ الدكتور محمد هطيف تقييمًا دقيقًا وشاملًا لكل حالة لتحديد الخيار الأفضل، والذي يتراوح بين العلاج التحفظي والجراحي المتطور.
أولاً: العلاج التحفظي (غير الجراحي)
يُعتبر العلاج التحفظي الخيار الأول للكسور المستقرة، غير المتشرّدة، أو الكسـور خارج المفصل التي لا تؤثر على سطح المفصل.
- التجبير أو التثبيت (Immobilization):
- الجبيرة أو الجبس: يتم استخدام جبيرة خاصة بالإبهام (Thumb Spica Cast/Splint) لتثبيت الإبهام والرسغ ومنع الحركة التي قد تعيق التئام الكسر.
- المدة: تتراوح مدة التجبير عادةً بين 4 إلى 6 أسابيع، ولكنها قد تختلف حسب نوع الكسر وسرعة التئامه.
- الهدف: توفير بيئة مستقرة للعظام للالتئام بشكل صحيح، وتقليل الألم والتورم.
- إدارة الألم والالتهاب:
- مسكنات الألم: يمكن وصف مسكنات الألم التي لا تستلزم وصفة طبية (مثل الإيبوبروفين أو الباراسيتامول) أو مسكنات أقوى للتحكم في الألم.
- الكمادات الباردة: تساعد على تقليل التورم والألم في الأيام الأولى بعد الإصابة.
- الراحة ورفع اليد: إراحة اليد المصابة ورفعها فوق مستوى القلب يساعد في تقليل التورم.
- المتابعة الدورية:
- يتم إجراء أشعة سينية متكررة (كل أسبوع أو أسبوعين) خلال فترة التجبير للتأكد من أن الكسر يلتئم بشكل صحيح ولم يحدث أي تشرّد.
- تعديل الجبيرة إذا لزم الأمر.
موانع العلاج التحفظي ومخاطره:
* لا يُنصح به للكسور المتشرّدة، غير المستقرة، أو كسور رولاندو المعقدة.
* المخاطر المحتملة: تصلب المفصل، سوء التئام الكسر، عدم التئام الكسر، وتطور التهاب المفاصل لاحقًا.
ثانياً: العلاج الجراحي
يُصبح التدخل الجراحي ضروريًا في حالات الكسور المتشرّدة (Displaced Fractures)، غير المستقرة (Unstable Fractures)، الكسور داخل المفصل (Intra-articular Fractures) مثل كسور بينيت ورولاندو، أو عندما يفشل العلاج التحفظي. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في إجراء هذه الجراحات المعقدة باستخدام أحدث التقنيات.
- الرد المغلق والتثبيت بالأسلاك عبر الجلد (CRPP - Closed Reduction and Percutaneous Pinning):
- الاستخدام: يُستخدم لكسور بينيت المستقرة نسبيًا أو الكسور المتشرّدة التي يمكن ردها يدويًا دون الحاجة لفتح الجلد.
- الإجراء: يتم رد الكسر يدويًا تحت التخدير، ثم يتم إدخال أسلاك معدنية رفيعة (K-wires) عبر الجلد لتثبيت العظام في وضعها الصحيح. تظل الأسلاك بارزة من الجلد وتتم إزالتها بعد عدة أسابيع.
- الرد المفتوح والتثبيت الداخلي (ORIF - Open Reduction and Internal Fixation):
- الاستخدام: الخيار الأمثل للكسور المتشرّدة بشدة، غير المستقرة، كسور رولاندو المعقدة، أو الكسور التي لا يمكن ردها مغلقًا.
- الإجراء: يتم إجراء شق جراحي لفتح الجلد والأنسجة، ثم يتم إعادة محاذاة شظايا العظم يدويًا تحت الرؤية المباشرة. تُستخدم صفائح (Plates) صغيرة، براغي (Screws)، أو أسلاك (Wires) لتثبيت العظام بإحكام.
- ميزات الأستاذ الدكتور محمد هطيف: يشتهر بمهارته في هذا الإجراء، مستخدمًا تقنيات دقيقة لضمان إعادة بناء سطح المفصل بأقصى قدر من الدقة، مما يقلل من خطر التهاب المفاصل ما بعد الصدمة.
- التثبيت الخارجي (External Fixation):
- الاستخدام: يُستخدم في حالات الكسور المفتوحة المعقدة، أو الكسور التي يصاحبها فقدان كبير للأنسجة، أو عندما يكون هناك خطر كبير للعدوى.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
