الدليل الشامل لعلاج كسور الفخذ تحت المدور بالمسمار النخاعي
الخلاصة الطبية
كسور ما تحت المدور في عظمة الفخذ هي إصابات شديدة تحدث أسفل مفصل الورك، وتتأثر بقوة العضلات المحيطة التي تسحب العظام في اتجاهات مختلفة. يعتبر التثبيت الجراحي باستخدام المسمار النخاعي في وضعية إعادة البناء هو العلاج الذهبي لضمان التئام العظام واستعادة الحركة الطبيعية.
الخلاصة الطبية السريعة: كسور ما تحت المدور في عظمة الفخذ (Subtrochanteric Femoral Fractures) هي إصابات عظمية شديدة التعقيد تحدث أسفل مفصل الورك مباشرة. تتأثر هذه المنطقة بقوة العضلات المحيطة الهائلة التي تسحب أجزاء العظم المكسور في اتجاهات مختلفة، مما يؤدي إلى تشوهات حادة وصعوبة بالغة في الالتئام التلقائي. يُعد التثبيت الجراحي باستخدام المسمار النخاعي في وضعية إعادة البناء (Reconstruction Intramedullary Nailing) هو المعيار الذهبي والعلاج الأنجع عالمياً لضمان التئام العظام، استعادة الطول الطبيعي للطرف، والعودة السريعة للحركة الطبيعية.

مقدمة شاملة عن كسور الفخذ تحت المدور: التحدي الطبي الأكبر
تعتبر عظمة الفخذ أطول وأقوى عظمة في الهيكل العظمي البشري، حيث صُممت هندسياً لتتحمل الجزء الأكبر من وزن الجسم والضغوط الحركية اليومية القاسية بدءاً من المشي العادي وصولاً إلى الركض والقفز. من بين جميع الإصابات التي قد تلحق بهذه العظمة المحورية، تمثل كسور ما تحت المدور (Subtrochanteric Fractures) واحدة من أكثر التحديات الطبية تعقيداً في تخصص جراحة العظام والكسور.
تقع هذه المنطقة جغرافياً أسفل مفصل الورك مباشرة (وتمتد من أسفل المدور الأصغر بحوالي 5 سنتيمترات نزولاً)، وهي منطقة تتعرض لأعلى مستويات الإجهاد الميكانيكي والحيوي في جسم الإنسان. عند حدوث كسر في هذه المنطقة الحساسة، لا يقتصر الأمر على مجرد انقطاع في استمرارية العظم، بل يصاحبه تشوه شديد ومعقد بسبب القوى العضلية الهائلة المحيطة بالورك والفخذ والتي تفقد توازنها بمجرد انكسار الدعامة العظمية.

لفهم خطورة هذه الإصابة وطرق علاجها الجذرية، قمنا بإعداد هذا الدليل الطبي الشامل والمفصل، ليكون مرجعاً علمياً موثوقاً للمرضى وذويهم. يشرح هذا الدليل بدقة متناهية كل ما يتعلق بهذه الكسور، بدءاً من لحظة الإصابة المروعة، مروراً بالتشخيص الدقيق، وصولاً إلى التقنية الجراحية الأحدث والأكثر فعالية المتمثلة في استخدام المسمار النخاعي التشريحي، وانتهاءً ببرامج التأهيل الحركي.

لماذا تعتبر منطقة "ما تحت المدور" بالغة التعقيد تشريحياً وميكانيكياً؟
لفهم سبب صعوبة علاج هذه الكسور، يجب أن نغوص في التشريح العضلي والميكانيكا الحيوية لهذه المنطقة. عظمة الفخذ في هذا الجزء محاطة بمجموعات عضلية من أقوى عضلات الجسم. عندما ينكسر العظم، تقوم هذه العضلات بشد الأجزاء المكسورة بقوة هائلة، مما يؤدي إلى تشوه كلاسيكي مميز:
- الجزء العلوي من الكسر (Proximal Fragment):
- تسحبه عضلة الحرقفية القطنية (Iliopsoas) إلى الأمام (انثناء - Flexion).
- تسحبه العضلات الألوية (Gluteus Medius & Minimus) إلى الخارج (تبعيد - Abduction).
- تسحبه العضلات الدوارة القصيرة (Short External Rotators) للدوران للخارج (External Rotation).
- الجزء السفلي من الكسر (Distal Fragment):
- تسحبه العضلات المقربة (Adductors) إلى الداخل.
- تسحبه عضلات الفخذ الخلفية والأمامية إلى الأعلى، مما يسبب قصراً شديداً في طول الساق.
هذا الشد العضلي المتعاكس يجعل من المستحيل تقريباً إعادة العظم إلى مكانه الطبيعي والحفاظ عليه باستخدام الجبس أو الجبائر الخارجية، مما يجعل التدخل الجراحي ضرورة حتمية لا بديل لها. بالإضافة إلى ذلك، فإن قشرة العظم (Cortical Bone) في هذه المنطقة سميكة جداً والتروية الدموية فيها أقل مقارنة بالمناطق الإسفنجية، مما يجعل التئام العظم أبطأ ويزيد من احتمالية تأخر الالتئام أو عدمه إذا لم يتم التثبيت الجراحي بصلابة ودقة متناهية.
أسباب وعوامل خطر الإصابة بكسور الفخذ تحت المدور
تحدث كسور الفخذ تحت المدور نتيجة لآليتين رئيسيتين، وتختلف باختلاف الفئة العمرية للمريض:
1. إصابات الطاقة العالية (High-Energy Trauma)
تحدث غالباً لدى الشباب والبالغين الأصحاء، وتتطلب قوة هائلة لكسر عظمة الفخذ الصلبة. من أبرز الأسباب:
* حوادث السير المروعة: سواء للسيارات أو الدراجات النارية.
* السقوط من ارتفاعات شاهقة: مثل حوادث مواقع البناء أو السقوط من الشرفات.
* الإصابات الرياضية العنيفة: أو الحوادث الصناعية.
في هذه الحالات، غالباً ما يكون الكسر مفتتاً (Comminuted) وقد يصاحبه إصابات أخرى في الجسم تتطلب تدخلاً منقذاً للحياة.

2. إصابات الطاقة المنخفضة (Low-Energy Trauma)
وتحدث غالباً لدى كبار السن، وتحديداً النساء بعد سن اليأس، نتيجة لهشاشة العظام (Osteoporosis). قد يحدث الكسر نتيجة:
* سقوط بسيط على الأرض: أثناء المشي أو التعثر في المنزل.
* الكسور غير النمطية (Atypical Femoral Fractures): وهي ظاهرة طبية هامة تحدث لدى المرضى الذين يتناولون أدوية علاج هشاشة العظام من عائلة "البايفوسفونيت" (Bisphosphonates) لفترات طويلة جداً (أكثر من 5 سنوات). هذه الأدوية تزيد من كثافة العظم ولكنها قد تجعله أكثر هشاشة وقابلية للكسر العرضي في منطقة تحت المدور.
الأعراض والعلامات السريرية: كيف تعرف أن هناك كسراً؟
بمجرد حدوث الكسر في منطقة تحت المدور، تظهر على المريض مجموعة من العلامات والأعراض الحادة التي لا يمكن تجاهلها:
- ألم مبرح وصادم: ألم شديد جداً في منطقة الورك والفخذ يمنع المريض من القيام بأي حركة.
- عدم القدرة المطلقة على تحمل الوزن: المريض لا يستطيع الوقوف أو حتى تحريك الساق المصابة.
- تشوه واضح في الطرف السفلي: تظهر الساق المصابة أقصر بوضوح من الساق السليمة، وتكون القدم ملتوية بالكامل نحو الخارج (External Rotation).
- تورم وكدمات شديدة: نتيجة النزيف الداخلي من العظم المكسور والعضلات المتمزقة المحيطة به، وقد ينتشر التورم ليصل إلى الركبة.
- تشنجات عضلية قوية ومؤلمة: حيث تحاول عضلات الفخذ الانقباض كرد فعل للإصابة.
الأستاذ الدكتور محمد هطيف: الخبير الأول والأفضل لعلاج أعقد الكسور في اليمن
عندما يتعلق الأمر بكسور معقدة وخطيرة مثل كسور الفخذ تحت المدور، فإن اختيار الجراح المناسب هو القرار الأهم الذي يحدد مصير المريض، وقدرته على العودة للمشي، وتجنب الإعاقة الدائمة.
يُعد الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، المرجعية الطبية الأولى والاسم الأبرز في اليمن في مجال جراحة العظام المتقدمة. بخبرة تمتد لأكثر من 20 عاماً، ومسيرة أكاديمية وعلمية حافلة بالإنجازات، يمثل الدكتور هطيف الوجهة الأولى للحالات المستعصية والكسور المعقدة التي تتطلب دقة ومهارة استثنائية.
لماذا يُصنف أ.د. محمد هطيف كأفضل دكتور عظام في صنعاء واليمن؟
- أعلى الدرجات الأكاديمية: بصفته أستاذاً جامعياً في كلية الطب بجامعة صنعاء، فهو يجمع بين أحدث ما توصل إليه العلم الطبي الأكاديمي والتطبيق الجراحي العملي.
- خبرة جراحية شاملة ومتقدمة: رائد في استخدام التقنيات الحديثة مثل الجراحة الميكروسكوبية، مناظير المفاصل بتقنية 4K، المفاصل الصناعية المعقدة، وتقنيات التثبيت النخاعي المغلق للكسور.
- الأمانة الطبية الصارمة: يُعرف الأستاذ الدكتور محمد هطيف بالتزامه المطلق بأخلاقيات المهنة؛ فهو يضع مصلحة المريض فوق كل اعتبار، ولا يوصي بالتدخل الجراحي إلا إذا كان هو الحل الأمثل والوحيد المثبت علمياً.
- نسب نجاح تضاهي المراكز العالمية: بفضل التخطيط الجراحي الدقيق (Pre-operative Planning) واستخدام أحدث المعدات، يتمتع مرضاه بأعلى نسب الالتئام وأقل معدلات المضاعفات.
التشخيص الدقيق: خطوة الأساس نحو العلاج الناجح
فور وصول المريض إلى الطوارئ، يقوم الفريق الطبي بقيادة أ.د. محمد هطيف بإجراء تقييم شامل. يبدأ التقييم بالتأكد من استقرار العلامات الحيوية (خاصة في حوادث السير)، ثم الانتقال للتشخيص العظمي الدقيق:
- الفحص السريري: فحص النبض والأعصاب في القدم لضمان عدم وجود إصابات وعائية أو عصبية مصاحبة للكسر.
- الأشعة السينية (X-rays): هي حجر الزاوية في التشخيص. يتم أخذ صور أمامية وخلفية وجانبية للحوض وعظمة الفخذ بالكامل لتحديد موقع الكسر، درجة التفتت، واتجاه الإزاحة.
- الأشعة المقطعية (CT Scan): في حالات الكسور المفتتة جداً أو تلك التي تمتد صعوداً نحو عنق عظمة الفخذ، يطلب الدكتور هطيف إجراء أشعة مقطعية ثلاثية الأبعاد لبناء تصور جراحي دقيق وتحديد مقاسات المسمار النخاعي المطلوب.
الخيارات العلاجية: لماذا الجراحة هي الحل الأمثل؟
تاريخياً، كانت بعض الكسور تُعالج بالشد العظمي والجبس لفترات طويلة. أما في الطب الحديث، فقد أصبح هذا الخيار شبه معدوم لكسور الفخذ، نظراً للمضاعفات الكارثية للبقاء في السرير لأشهر (مثل الجلطات الرئوية، تقرحات الفراش، والتهابات الرئة).
جدول (1): مقارنة بين العلاج التحفظي والعلاج الجراحي لكسور ما تحت المدور
| وجه المقارنة | العلاج التحفظي (الشد والجبس) | العلاج الجراحي (التثبيت الداخلي) |
|---|---|---|
| دواعي الاستعمال | حالات نادرة جداً (مرضى حالتهم الصحية تمنع التخدير تماماً). | المعيار الأساسي لـ 99% من الحالات. |
| مدة البقاء في السرير | من 8 إلى 12 أسبوعاً على الأقل. | أيام قليلة، ويبدأ المريض بالحركة فوراً. |
| نسبة التئام العظم | ضعيفة جداً، مع احتمالية عالية للالتئام الخاطئ والتشوه. | عالية جداً (تتجاوز 95%) مع استعادة الطول الطبيعي. |
| المضاعفات الواردة | جلطات دموية، تقرحات الفراش، تيبس كامل في المفاصل، قصر الساق. | مخاطر جراحية اعتيادية (التهاب، نزيف) يتم السيطرة عليها طبياً. |
| العودة للحياة الطبيعية | قد تستغرق عاماً كاملاً مع إعاقة حركية في الغالب. | سريعة، مع برامج تأهيل تبدأ في اليوم التالي للجراحة. |
المسمار النخاعي التشريحي (Reconstruction Nail): المعيار الذهبي عالمياً
في عيادة الأستاذ الدكتور محمد هطيف، يتم تطبيق أحدث البروتوكولات العالمية. يُعد المسمار النخاعي المقفل في وضعية إعادة البناء (Reconstruction Intramedullary Nailing) هو الخيار الجراحي الأقوى والأكثر تطوراً لعلاج هذه الكسور.

ما هو المسمار النخاعي؟ ولماذا يتفوق على الشرائح المعدنية؟
المسمار النخاعي هو وتد معدني مصنوع من التيتانيوم الطبي عالي الصلابة، يتم إدخاله داخل التجويف النخاعي (القلب المجوف) لعظمة الفخذ.
يتفوق المسمار النخاعي على الشرائح والمسامير التقليدية (Plates and Screws) في عدة جوانب ميكانيكية وبيولوجية:
* ميكانيكياً (Load Sharing): المسمار النخاعي يقع في المركز الميكانيكي للعظمة، مما يجعله يتقاسم وزن الجسم مع العظم بدلاً من تحمل الوزن بالكامل (كما تفعل الشرائح التي توضع على السطح الخارجي للعظم). هذا يقلل بشكل كبير من احتمالية كسر المسمار أو فشل التثبيت.
* بيولوجياً (Biological Fixation): إدخال المسمار النخاعي يتم عبر جروح صغيرة جداً (Minimally Invasive) دون الحاجة لفتح الكسر بالكامل أو كشف العظم وتدمير الأنسجة الدموية المحيطة به. الحفاظ على التروية الدموية (Hematoma) حول الكسر هو السر وراء سرعة الالتئام.
خطوات العملية الجراحية بالتفصيل (خطوة بخطوة)
تُجرى هذه العملية المعقدة تحت التخدير النصفي أو الكلي، وتتطلب غرفة عمليات مجهزة بطاولة شد العظام وجهاز الأشعة المرئية (C-arm). إليكم تفاصيل الخطوات التي يقوم بها أ.د. محمد هطيف وفريقه:
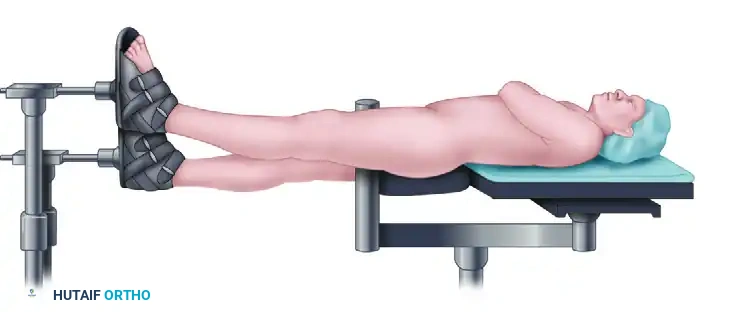
1. تجهيز المريض والشد (Positioning and Traction):
يتم وضع المريض على طاولة جراحة العظام الخاصة. يتم تطبيق شد طولي على الساق المصابة للتغلب على قوة العضلات واستعادة طول الساق الطبيعي.
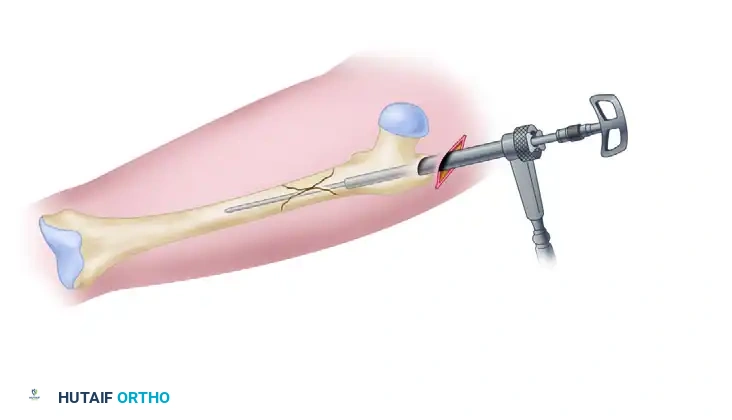
2. الرد المغلق (Closed Reduction):
باستخدام جهاز الأشعة المرئية في غرفة العمليات، يقوم الجراح بمحاذاة العظم المكسور دون فتح الجلد فوق الكسر. هذه الخطوة تتطلب مهارة فائقة لضمان عودة العظم لوضعه التشريحي.
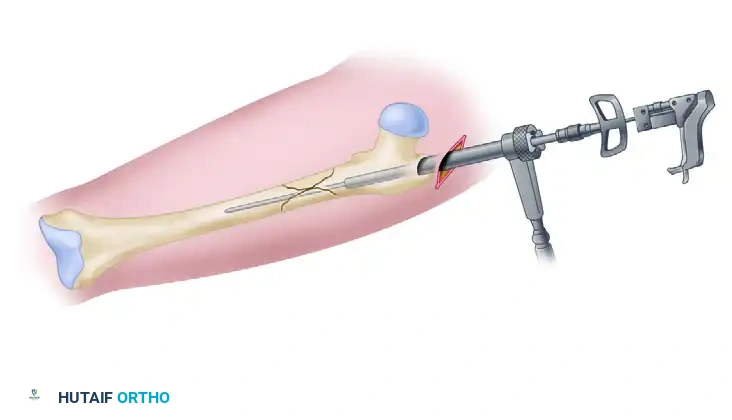
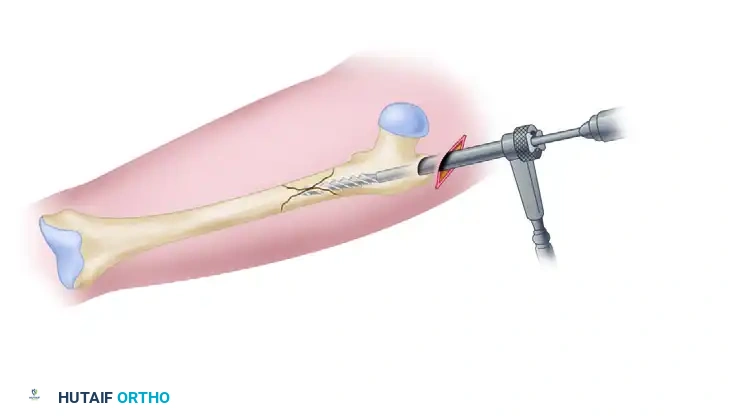
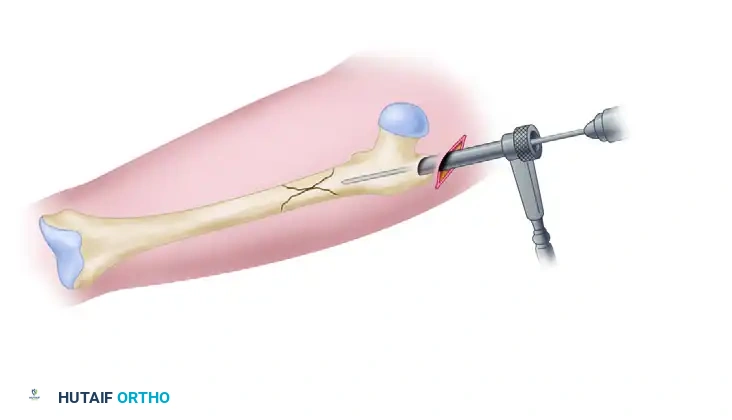
3. فتحة الدخول (Entry Point):
يتم عمل جرح صغير (حوالي 3-5 سم) أعلى الفخذ فوق منطقة المدور الأكبر (Greater Trochanter) أو الحفرة الكمثرية (Piriformis Fossa)، لفتح مسار داخل القناة النخاعية للعظم.
4. توسيع القناة النخاعية (Reaming):
يتم إدخال أداة توسيع مرنة لتنظيف وتوسيع القناة النخاعية لتستوعب المسمار المصنوع من التيتانيوم بحجم يتناسب مع عظمة المريض.
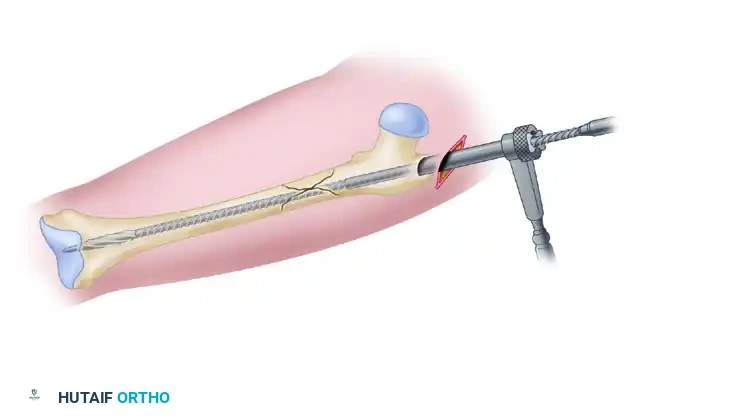
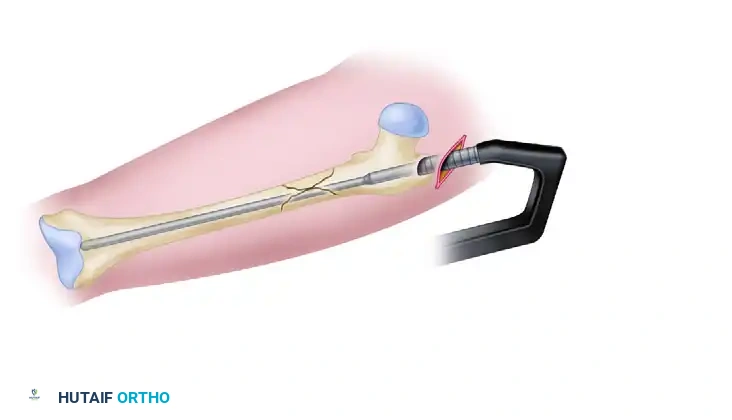
5. إدخال المسمار النخاعي (Nail Insertion):
يتم إدخال المسمار النخاعي ببطء وحذر عبر القناة حتى يعبر منطقة الكسر ويستقر في الجزء السفلي من عظمة الفخذ.

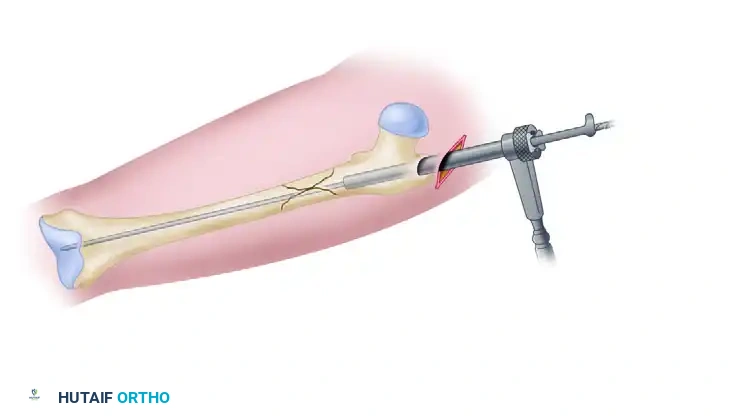
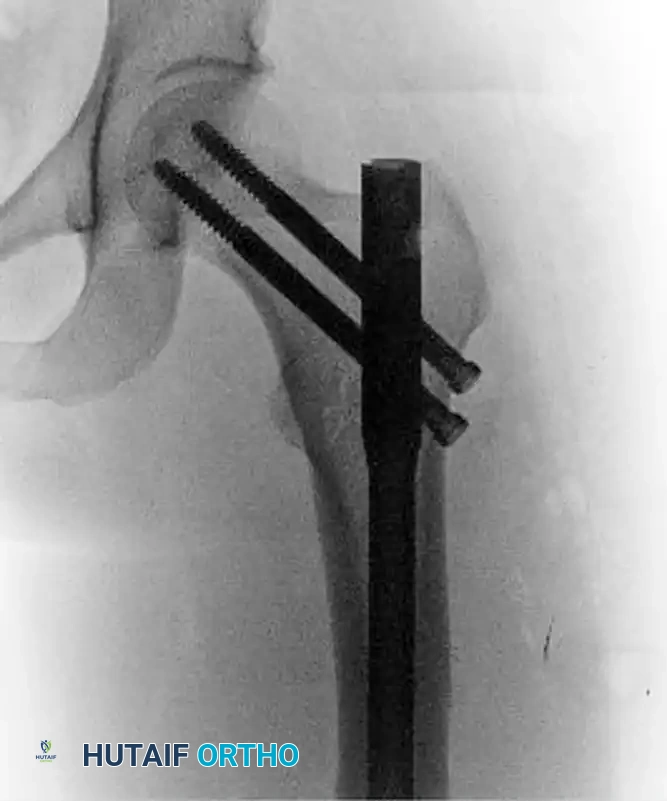
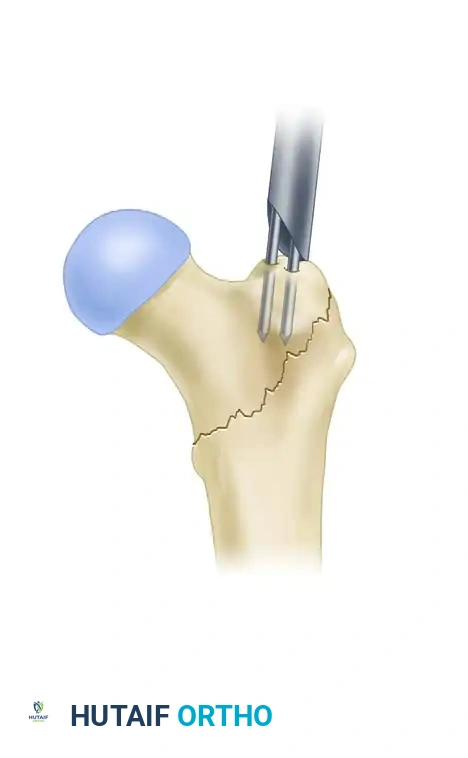
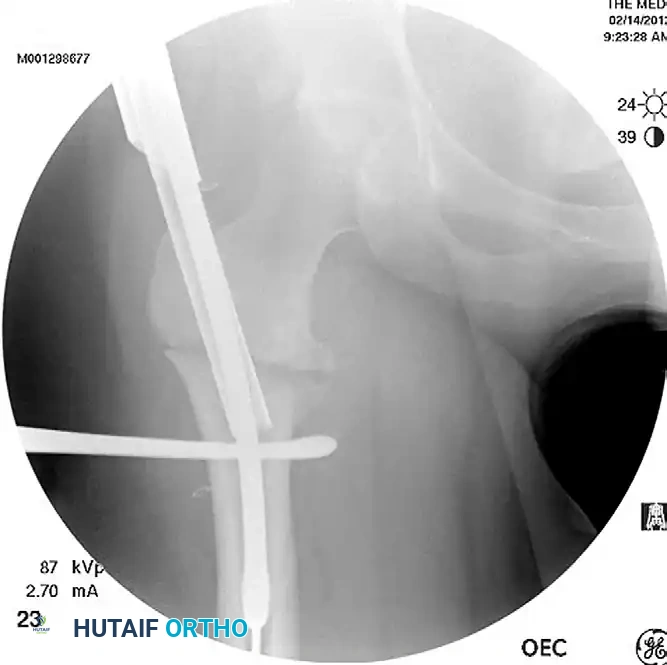
6. التثبيت العلوي (Proximal Locking - Reconstruction Mode):
في وضعية إعادة البناء (Reconstruction Mode)، يتم توجيه مسمارين طويلين من خلال الجزء العلوي للمسمار النخاعي ليعبرا عنق عظمة الفخذ ويستقرا داخل رأس عظمة الفخذ. هذا التثبيت يوفر أقوى دعم ممكن لمنطقة تحت المدور ويمنع دوران العظم.

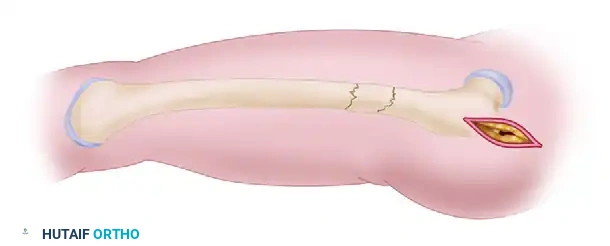
7. التثبيت السفلي (Distal Locking):
أخيرا
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
