نقل وتر الظنبوب الخلفي الديناميكي لعلاج تدلي القدم: استعادة الحركة والحياة الطبيعية مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
نقل وتر الظنبوب الخلفي الديناميكي هو إجراء جراحي حيوي لاستعادة حركة رفع القدم وتدويرها للخارج لدى مرضى تدلي القدم. يهدف العلاج إلى تحويل وتر سليم وظيفيًا ليقوم بوظيفة الأوتار المصابة، مما يعيد للمريض القدرة على المشي بشكل طبيعي ويقلل من خطر السقوط، ويتم بأعلى معايير الدقة على يد الأستاذ الدكتور محمد هطيف في صنعاء.
الخلاصة الطبية السريعة: ثورة جراحية في علاج تدلي القدم
يُعد إجراء نقل وتر الظنبوب الخلفي الديناميكي (Dynamic Posterior Tibial Tendon Transfer) ثورة طبية حقيقية في مجال جراحة العظام وتقويم الأعصاب الطرفية. إنه ليس مجرد إجراء جراحي تقليدي، بل هو تدخل دقيق يهدف إلى استعادة حركة رفع القدم (العطف الظهري - Dorsiflexion) وتدويرها للخارج لدى المرضى الذين يعانون من حالة "تدلي القدم" أو "القدم الساقطة" (Drop Foot).
تعتمد الفكرة العبقرية لهذا العلاج المتقدم على تحويل مسار وتر سليم وظيفياً وقوي ميكانيكياً (وهو وتر الظنبوب الخلفي) ليقوم بوظيفة الأوتار والعضلات الأمامية التي أُصيبت بالشلل التام نتيجة تلف العصب الشظوي. النتيجة؟ استعادة المريض لقدرته على المشي بشكل طبيعي، التخلص النهائي من الأجهزة التقويمية البلاستيكية المزعجة (الجبائر)، والحد بشكل جذري من خطر التعثر والسقوط المتكرر.
إن هذه الجراحة تعيد الأمل للمرضى الذين فقدوا القدرة على ممارسة حياتهم اليومية بشكل طبيعي، وتمنحهم استقلالية حركية كاملة.
من هو الأستاذ الدكتور محمد هطيف؟ (المرجعية الطبية الأولى في اليمن)
عندما يتعلق الأمر بالجراحات الدقيقة والمعقدة مثل نقل الأوتار وإصلاح الأعصاب الطرفية، فإن اختيار الجراح هو العامل الأهم والمحوري في نجاح العملية. هنا يبرز اسم الأستاذ الدكتور محمد هطيف كأفضل وأمهر استشاري جراحة العظام والمفاصل في صنعاء واليمن بلا منازع.
يعتبر الأستاذ الدكتور محمد هطيف قامة طبية وعلمية يشار إليها بالبنان، وتستند موثوقيته (E-E-A-T) إلى أسس متينة تجعله الخيار الأول للمرضى:
- المكانة الأكاديمية الرفيعة: يشغل منصب أستاذ جراحة العظام والمفاصل بجامعة صنعاء، مما يجعله مرجعاً علمياً وأكاديمياً للأجيال الجديدة من الأطباء، ومطلعاً دائماً على أحدث الأبحاث والدراسات الطبية العالمية.
- الخبرة السريرية الطويلة: يمتلك خبرة واسعة تتجاوز الـ 20 عاماً في تشخيص وعلاج أعقد حالات العظام والمفاصل، وإصابات الأعصاب الطرفية، وجراحات القدم والكاحل.
- ريادة التقنيات الحديثة: هو رائد في استخدام أحدث التقنيات العالمية في اليمن، بما في ذلك الجراحات الميكروسكوبية الدقيقة (Microsurgery)، ومناظير المفاصل بتقنية 4K (Arthroscopy)، وجراحات استبدال المفاصل (Arthroplasty).
- الأمانة الطبية والمصداقية: يُعرف الأستاذ الدكتور محمد هطيف بالتزامه الصارم بأخلاقيات المهنة، حيث يقدم تقييماً صادقاً وشفافاً لحالة المريض، ولا يلجأ للتدخل الجراحي إلا عندما يكون هو الخيار الأمثل والوحيد لضمان شفاء المريض.
الفهم العميق لحالة "تدلي القدم" (Drop Foot)
لفهم أهمية جراحة نقل وتر الظنبوب الخلفي، يجب أولاً أن نفهم ماهية المشكلة التي نعالجها. تدلي القدم ليس مرضاً بحد ذاته، بل هو عرض لمشكلة عصبية أو عضلية أو تشريحية أساسية.
ما هو تدلي القدم؟
يحدث تدلي القدم عندما يواجه الشخص صعوبة في رفع الجزء الأمامي من قدمه. يؤدي هذا إلى جر مقدمة القدم على الأرض أثناء المشي. لتعويض ذلك، يضطر المريض إلى رفع فخذه بشكل مبالغ فيه أثناء المشي (مشية الخطوة العالية - Steppage Gait) لتجنب التعثر.
الأسباب الرئيسية لتدلي القدم:
- إصابات العصب الشظوي (Peroneal Nerve Injury): وهو السبب الأكثر شيوعاً. هذا العصب مسؤول عن تغذية العضلات التي ترفع القدم. يمكن أن يتضرر بسبب:
- الكسور الشديدة في الركبة أو عظمة الشظية.
- الخلع في مفصل الركبة.
- الضغط المباشر والمستمر على العصب (مثل الجبائر الضيقة جداً).
- الإصابات القطعية أو النافذة (حوادث السير أو الطلق الناري).
- اضطرابات الدماغ والحبل الشوكي: مثل التصلب المتعدد (MS)، السكتة الدماغية، أو الشلل الدماغي.
- الانزلاق الغضروفي الشديد: ضغط شديد على جذور الأعصاب القطنية (L4-L5) في أسفل الظهر.
- الأمراض العضلية والعصبية: مثل الحثل العضلي أو مرض شاركو-ماري-توث.
التأثير النفسي والجسدي لتدلي القدم:
لا يقتصر تأثير هذه الحالة على الجانب الحركي فقط. المرضى الذين يعانون من تدلي القدم يواجهون تحديات نفسية كبيرة. الخوف المستمر من السقوط، الإحراج من شكل المشية غير الطبيعي، والاعتماد الدائم على الجبائر البلاستيكية (AFO) التي تقيد اختيار الأحذية وتسبب تقرحات جلدية، كل ذلك يؤدي إلى تراجع جودة الحياة والانعزال الاجتماعي.
الخيارات العلاجية: التحفظي مقابل الجراحي
قبل اتخاذ قرار الجراحة، يقوم الأستاذ الدكتور محمد هطيف بتقييم شامل لحالة المريض. في بعض الحالات التي يكون فيها تلف العصب جزئياً أو حديثاً، قد يتم البدء بالعلاج التحفظي. ولكن عندما يكون الشلل دائماً (مرور أكثر من 12 إلى 18 شهراً دون تحسن)، يصبح التدخل الجراحي هو الحل الجذري الوحيد.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي (نقل الأوتار)
| وجه المقارنة | العلاج التحفظي (الجبائر - AFO) | العلاج الجراحي (نقل وتر الظنبوب الخلفي) |
|---|---|---|
| آلية العمل | تثبيت القدم خارجياً لمنع سقوطها ميكانيكياً. | إعادة توجيه وتر سليم ليعمل كرافعة طبيعية للقدم. |
| الاستمرارية | حل مؤقت يتطلب ارتداء الجبيرة مدى الحياة. | حل دائم وجذري. |
| الراحة الوظيفية | مزعج، يسبب تقرحات، يقيد حركة الكاحل الطبيعية. | مريح، يعيد الحركة الديناميكية الطبيعية للكاحل. |
| المظهر الجمالي | ظاهر للعيان، يفرض قيوداً على نوع الأحذية. | مخفي تماماً (داخلي)، يسمح بارتداء الأحذية العادية وحتى المشي حافياً. |
| القدرة على المشي | مشية غير متناسقة نوعاً ما، خطر التعثر ما زال موجوداً. | استعادة مشية شبه طبيعية إلى طبيعية تماماً. |
| الحاجة إلى المتابعة | تغيير الجبيرة دورياً بسبب التلف أو تغير المقاس. | متابعة مكثفة في فترة التأهيل فقط، ثم استقرار دائم. |
الميكانيكا الحيوية: لماذا وتر الظنبوب الخلفي (Tibialis Posterior)؟
لفهم عبقرية هذا الإجراء، يجب أن نغوص قليلاً في علم التشريح. العضلة الظنبوبية الخلفية هي عضلة قوية تقع في الجزء الخلفي العميق من الساق. وظيفتها الأساسية هي ثني القدم لأسفل (العطف الأخمصي) وتدويرها للداخل.
عندما يصاب العصب الشظوي بالشلل، تفقد العضلات الأمامية (المسؤولة عن رفع القدم) وظيفتها. هنا تأتي الفكرة: نأخذ وتر العضلة الظنبوبية الخلفية القوية، ونفصله من مكان التصاقه الأصلي في باطن القدم، ثم نمرره عبر "الغشاء بين العظمين" (Interosseous Membrane) - وهو غشاء يربط بين عظمتي الساق - لنصل به إلى الجزء الأمامي من القدم، ونقوم بتثبيته في عظام ظهر القدم.
لماذا هذا الوتر تحديداً؟
1. القوة: العضلة الظنبوبية الخلفية قوية جداً وقادرة على تحمل عبء رفع القدم.
2. طول الوتر: الوتر طويل بما يكفي ليتم تحويل مساره دون الحاجة إلى ترقيع.
3. التوافق الحركي (Phase of Gait): بفضل العلاج الطبيعي و"الارتجاع البيولوجي" (Biofeedback)، يمكن للدماغ أن يتعلم بسرعة كيف يرسل الإشارات لهذه العضلة لتقوم بوظيفة الرفع بدلاً من وظيفتها القديمة، وهذا ما يسمى بـ "المرونة العصبية" (Neuroplasticity).
4. تقليل التشوه: في حالة الشلل، يؤدي شد العضلة الظنبوبية الخلفية السليمة دون وجود عضلات أمامية تعاكسها إلى انحراف القدم للداخل (Equinovarus deformity). نقل هذا الوتر يزيل هذه القوة المشوهة ويعيد التوازن للقدم.
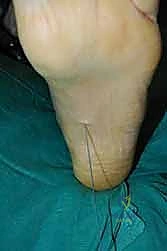
التحضير ما قبل الجراحة: التقييم الدقيق
النجاح يبدأ من التخطيط السليم. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يمر المريض بسلسلة من التقييمات الدقيقة:
- الفحص السريري الشامل: تقييم قوة العضلات المتبقية، مدى حركة مفصل الكاحل (للتأكد من عدم وجود تيبس مفصلي يمنع رفع القدم)، وفحص الإحساس.
- تخطيط الأعصاب والعضلات (EMG/NCS): لتأكيد التشخيص، وتحديد مدى التلف العصبي، والتأكد من أن العضلة الظنبوبية الخلفية تعمل بكفاءة 100%.
- التصوير الشعاعي: صور الأشعة السينية (X-rays) والرنين المغناطيسي (MRI) لتقييم حالة العظام والمفاصل والأوتار.
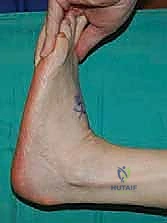
- التهيئة الفيزيائية: قد ينصح الدكتور هطيف بجلسات علاج طبيعي قبل الجراحة للحفاظ على مرونة مفصل الكاحل ومنع قصر وتر أخيل (Achilles Tendon)، حيث أن الكاحل المتيبس سيفشل عملية نقل الأوتار.
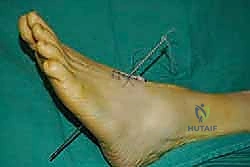
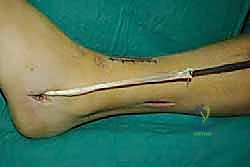
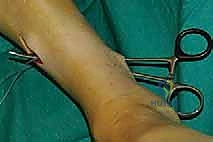
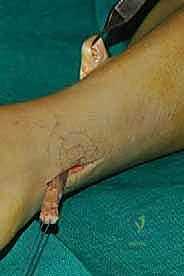
تفاصيل الإجراء الجراحي: خطوة بخطوة مع الأستاذ الدكتور محمد هطيف
جراحة نقل وتر الظنبوب الخلفي الديناميكي هي عمل فني يجمع بين المعرفة التشريحية العميقة والمهارة اليدوية الدقيقة. تستغرق العملية عادة من ساعتين إلى ثلاث ساعات، وتتم تحت التخدير النصفي أو العام.
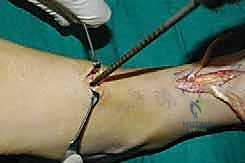
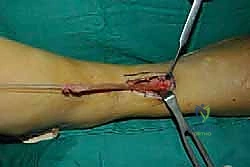
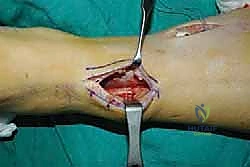
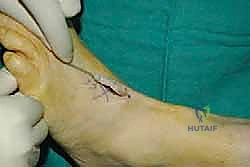
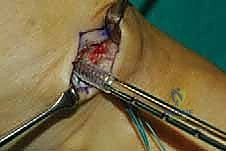
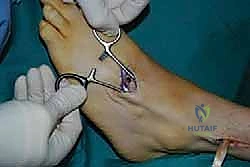
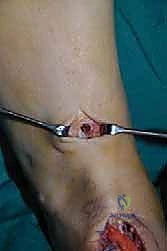
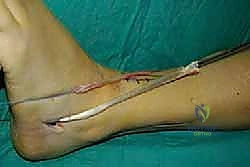
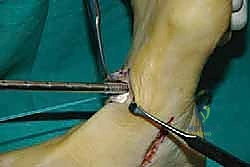
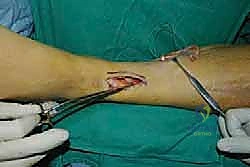
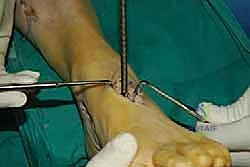
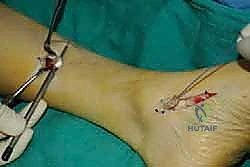
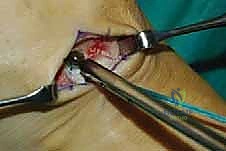
الخطوة الأولى: تحرير الوتر (Tendon Harvesting)
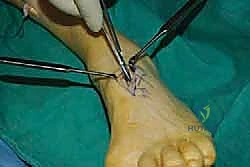
يقوم الدكتور هطيف بعمل شق جراحي دقيق في الجانب الداخلي للقدم (منتصف القدم) للوصول إلى نقطة التصاق وتر الظنبوب الخلفي بالعظمة الزورقية (Navicular bone). يتم فصل الوتر بعناية فائقة مع الحفاظ على أقصى طول ممكن له.
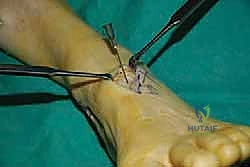
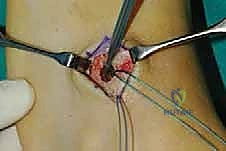
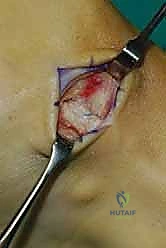
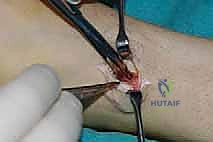
الخطوة الثانية: سحب الوتر إلى الساق
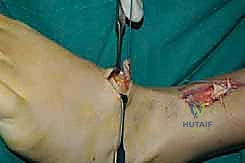
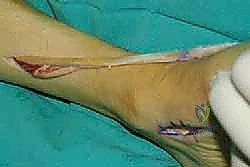
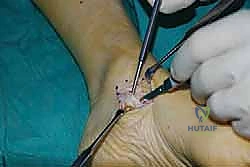
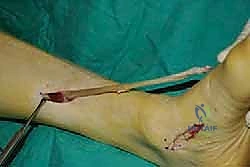
يتم عمل شق جراحي آخر في الجزء الخلفي الداخلي للساق، فوق الكاحل بقليل. من خلال هذا الشق، يتم سحب الوتر الذي تم فصله من الأسفل إلى الأعلى.
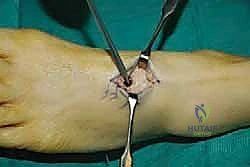
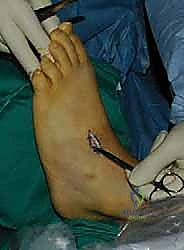
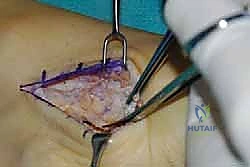
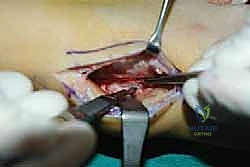
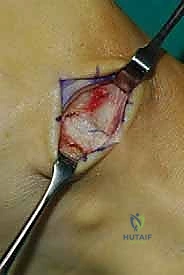
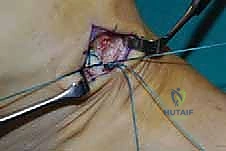
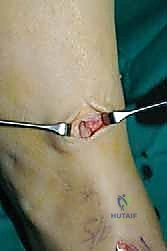
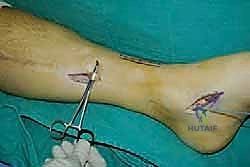
الخطوة الثالثة: إنشاء النفق عبر الغشاء بين العظمين
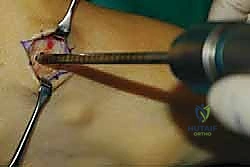
هذه هي الخطوة الأكثر دقة. باستخدام أدوات جراحية خاصة، يقوم الدكتور هطيف بفتح نافذة واسعة في الغشاء الذي يربط بين عظمة القصبة (Tibia) وعظمة الشظية (Fibula). يجب أن تكون النافذة واسعة بما يكفي لضمان انزلاق الوتر بحرية تامة دون أي احتكاك أو التصاقات مستقبلية.
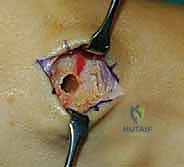
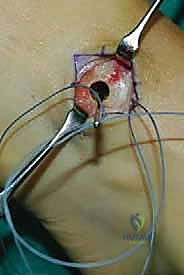
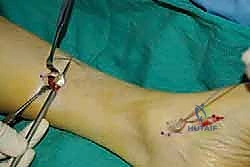
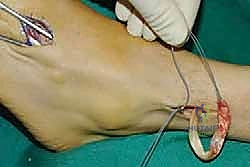
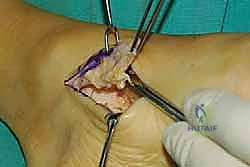
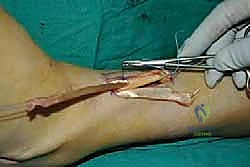
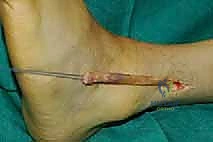
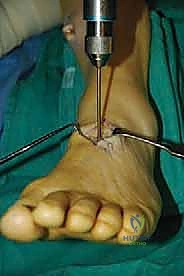
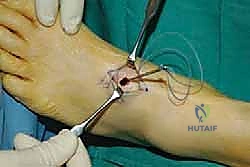
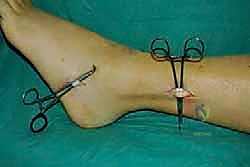
الخطوة الرابعة: توجيه الوتر إلى مقدمة القدم
يتم عمل شق ثالث على ظهر القدم (Dorsum of the foot). يتم تمرير الوتر من الجزء الخلفي للساق، عبر النافذة في الغشاء، نزولاً تحت الجلد (Subcutaneous routing) أو تحت قيد الأوتار (Retinaculum) ليصل إلى ظهر القدم. مسار الوتر هنا يحدد كفاءته الميكانيكية اللاحقة.

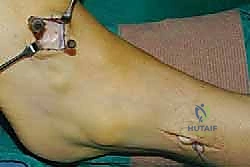
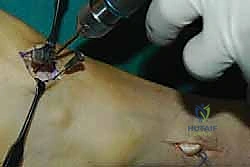
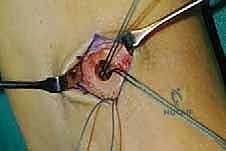
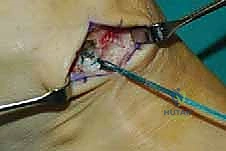
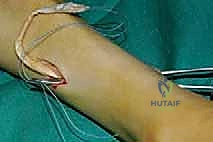
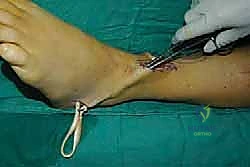
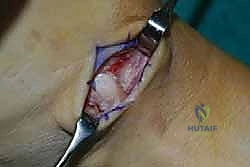
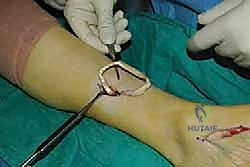
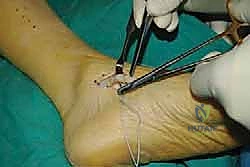
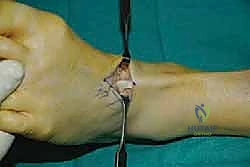
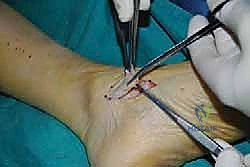
الخطوة الخامسة: التثبيت الديناميكي (Tendon Fixation)
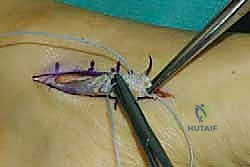
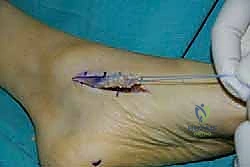
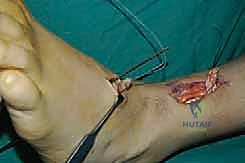
وهي الخطوة الحاسمة. يتم حفر نفق صغير في إحدى عظام ظهر القدم (غالباً العظمة الإسفينية الجانبية Lateral Cuneiform أو قاعدة مشط القدم). يتم إدخال الوتر في هذا النفق وتثبيته بقوة وشدّ مثالي.
يستخدم الأستاذ الدكتور محمد هطيف أحدث تقنيات التثبيت العالمية، مثل "المسامير التداخلية الحيوية" (Bio-tenodesis screws) أو مثبتات الخيوط (Suture anchors)، والتي تضمن تثبيتاً صخرياً يسمح ببدء التأهيل المبكر. يتم ضبط شد الوتر (Tensioning) بينما تكون القدم في وضعية العطف الظهري الكامل (مرفوعة لأعلى)، لضمان أفضل نتيجة وظيفية.
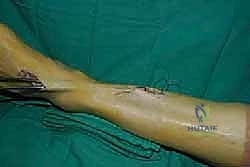
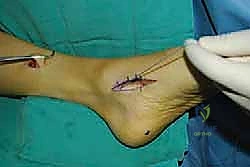
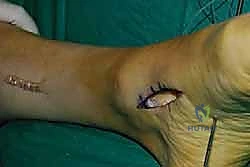
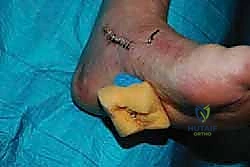
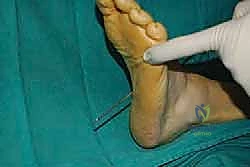
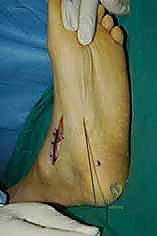
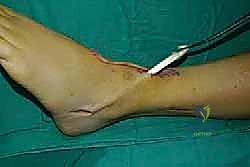
الخطوة السادسة: الإغلاق والتجبير
بعد التأكد من التثبيت ووقف أي نزيف، يتم إغلاق الشقوق الجراحية تجميلياً. توضع القدم في جبيرة جبسية تحت الركبة (Short leg cast) بحيث تكون القدم مرفوعة بزاوية 90 درجة أو أكثر قليلاً لحماية الوتر المنقول من أي شد مبكر.
رحلة التعافي والتأهيل: مفتاح النجاح الحقيقي
يؤكد الأستاذ الدكتور محمد هطيف دائماً لمرضاه أن الجراحة تمثل 50% من العلاج، بينما الـ 50% الأخرى تعتمد على التزام المريض ببرنامج التأهيل والعلاج الطبيعي. إعادة برمجة الدماغ لاستخدام عضلة كانت تدفع القدم للأسفل لتصبح عضلة ترفع القدم لأعلى هو تحدٍ عصبي حركي يحتاج إلى صبر وتدريب.
المرحلة الأولى: الحماية التامة (الأسابيع 0 - 6)
- الجبيرة: تبقى القدم في الجبيرة الجبسية أو الحذاء الطبي القاسي (CAM boot) لحماية التثبيت.
- تحمل الوزن: يمنع المشي على القدم المصابة تماماً. يتم استخدام العكازات.
- العناية بالجرح: يتم فك الغرز بعد أسبوعين تقريباً من الجراحة.
المرحلة الثانية: بداية الحركة (الأسابيع 6 - 8)
- يتم إزالة الجبيرة الجبسية والاعتماد على الحذاء الطبي القابل للنزع.
- يبدأ العلاج الطبيعي بحركات سلبية (يقوم المعالج بتحريك القدم) لمنع التيبس.
- البدء بالتمارين الإدراكية العصبية (Biofeedback): يُطلب من المريض محاولة ثني أصابع قدمه للأسفل وللداخل (العمل القديم للعضلة)، مما يؤدي إلى انقباض الوتر المنقول ورفع القدم لأعلى. تدريجياً، يربط الدماغ بين هذه الحركة ورفع القدم.

المرحلة الثالثة: تقوية العضلات والمشي (الأسابيع 8 - 12)
- يتم التخلص التدريجي من العكازات والبدء بتحمل الوزن الجزئي ثم الكلي.
- تمارين تقوية الوتر المنقول باستخدام أحبال المقاومة المطاطية.
- تدريب المشي (Gait training) لاستعادة المشية الطبيعية والتخلص من مشية الخطوة العالية.
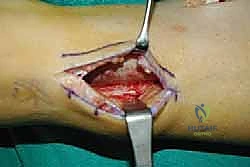
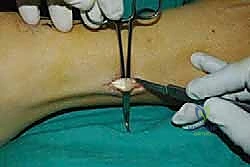
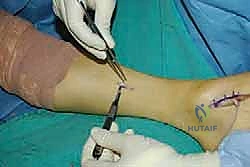
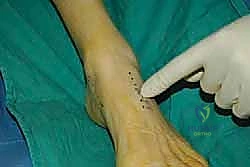
المرحلة الرابعة: العودة للحياة الطبيعية (بعد 3 إلى 6 أشهر)
- يستطيع المريض ارتداء الأحذية العادية.
- المشي لمسافات طويلة دون تعثر.
- العودة
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
