تحسين مشية الأطفال المصابين بالشلل الدماغي: دليل شامل لعملية نقل العضلة المستقيمة الفخذية مع الأستاذ الدكتور محمد هطيف

الخلاصة الطبية
عملية نقل العضلة المستقيمة الفخذية هي إجراء جراحي مهم يساعد الأطفال المصابين بالشلل الدماغي على تحسين نمط مشيهم، وتصحيح انثناء الركبة غير الطبيعي. يقوم الأستاذ الدكتور محمد هطيف بهذا الإجراء لضمان مشية أكثر استقرارًا وفاعلية، ويعد الأفضل في اليمن والخليج لمثل هذه الحالات الدقيقة.
يُعدّ المشي المستقل والواثق حجر الزاوية في نمو الطفل وتطوره، فهو ليس مجرد حركة، بل هو بوابة للاستكشاف، والتفاعل الاجتماعي، وتنمية الثقة بالنفس. ولكن بالنسبة للعديد من الأطفال المصابين بالشلل الدماغي، قد تكون هذه الخطوات محفوفة بالتحديات الجسيمة، وتحول دون تحقيق إمكاناتهم الكاملة. من أبرز المشاكل التي تؤثر على نمط مشي هؤلاء الأطفال هي النشاط الزائد وغير الطبيعي في عضلة محددة في الفخذ تُعرف بـ "العضلة المستقيمة الفخذية"، مما يؤدي إلى ما يُعرف بـ "مشية الركبة المتيبسة" أو "مشية الركبة المستقيمة". هذه الحالة لا تعيق المشي فحسب، بل تزيد من خطر السقوط وتستهلك طاقة هائلة من الطفل، مما يؤثر على جودة حياته بشكل عام.
لحسن الحظ، يقدم الطب الحديث حلولاً فعّالة ومبتكرة يمكن أن تُحدث فرقًا هائلاً في جودة حياة طفلك. من هذه الحلول الرائدة "عملية نقل العضلة المستقيمة الفخذية" (Rectus Femoris Transfer)، وهي إجراء جراحي دقيق يهدف إلى تصحيح الخلل الوظيفي في هذه العضلة واستعادة نمط مشي أكثر طبيعية وسلاسة.
في هذا الدليل الشامل والمفصل، سنتعمق في فهم الشلل الدماغي وتأثيره على المشي، وسنشرح الدور المحوري للعضلة المستقيمة الفخذية في هذه المشكلة. سنتناول بالتفصيل عملية نقل العضلة المستقيمة الفخذية، بدءًا من التقييم الدقيق قبل الجراحة، مرورًا بخطوات الإجراء الجراحي نفسه، وصولاً إلى برنامج إعادة التأهيل الشامل بعد العملية. والأهم من ذلك، سنسلط الضوء على الخبرة الفريدة والريادة التي يتمتع بها الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل في جامعة صنعاء، والذي يُعد الخيار الأمثل والوجهة الأولى لعلاج هذه الحالات الدقيقة في اليمن والمنطقة، بفضل خبرته التي تتجاوز العقدين، واستخدامه لأحدث التقنيات، والتزامه بأعلى معايير النزاهة الطبية.
فهم الشلل الدماغي وتأثيره على المشي
الشلل الدماغي (Cerebral Palsy - CP) هو مجموعة من الاضطرابات العصبية المزمنة التي تؤثر على قدرة الشخص على الحركة، والتوازن، والوقفة. يحدث بسبب تلف أو تطور غير طبيعي في الدماغ لم يكتمل نموه بعد، أو بسبب إصابة في الدماغ تحدث قبل الولادة، أو أثناءها، أو خلال السنوات الأولى من الحياة. هذا التلف يؤثر على مناطق الدماغ المسؤولة عن التحكم في العضلات، مما يؤدي إلى مجموعة واسعة من الأعراض التي تختلف في شدتها من طفل لآخر.
أنواع الشلل الدماغي الرئيسية
يصنف الشلل الدماغي بناءً على نوع الاضطراب الحركي والمناطق المتأثرة في الجسم:
* الشلل الدماغي التشنجي (Spastic CP): وهو النوع الأكثر شيوعًا (حوالي 80% من الحالات)، ويتميز بزيادة توتر العضلات (التشنج)، مما يجعل العضلات متصلبة وصعبة الحركة.
* الشلل النصفي التشنجي (Spastic Hemiplegia): يؤثر على جانب واحد من الجسم.
* الشلل الشقي التشنجي (Spastic Diplegia): يؤثر بشكل أساسي على الساقين، مع تأثير أقل على الذراعين. هذا النوع هو الأكثر ارتباطًا بمشاكل المشي التي تتطلب نقل العضلة المستقيمة الفخذية.
* الشلل الرباعي التشنجي (Spastic Quadriplegia): يؤثر على جميع الأطراف الأربعة والجذع.
* الشلل الدماغي الرنحي (Ataxic CP): يؤثر على التوازن والتنسيق.
* الشلل الدماغي الكنعاني/اللاإرادي (Athetoid/Dyskinetic CP): يتميز بحركات لا إرادية وغير منضبطة.
* الشلل الدماغي المختلط (Mixed CP): يجمع بين أعراض أكثر من نوع واحد.
كيف يؤثر الشلل الدماغي على الجهاز العضلي الهيكلي؟
التلف الدماغي في الشلل الدماغي يؤدي إلى:
1. التشنج (Spasticity): زيادة في مقاومة العضلات للتمدد السريع. هذا يجعل العضلات متصلبة وتتسبب في حركات غير طبيعية.
2. ضعف العضلات (Muscle Weakness): على الرغم من التشنج، قد تكون العضلات المتأثرة ضعيفة في قدرتها على توليد القوة.
3. خلل في التنسيق الحركي (Coordination Impairment): صعوبة في أداء حركات سلسة ومتناسقة.
4. التقلصات (Contractures): تقصير دائم في العضلات والأنسجة الرخوة حول المفاصل، مما يحد من نطاق الحركة.
5. تشوهات العظام والمفاصل (Skeletal Deformities): على المدى الطويل، يمكن أن تؤدي قوى العضلات غير المتوازنة إلى تشوهات في العظام والمفاصل، مثل خلع الورك أو تشوهات القدم.
أنماط المشي الشائعة لدى أطفال الشلل الدماغي
تتأثر أنماط المشي بشكل كبير بهذه التحديات، وتشمل بعض الأنماط الشائعة:
* مشية المقص (Scissor Gait): تتقاطع الساقان أثناء المشي بسبب تشنج العضلات المقربة للفخذ.
* مشية الانحناء (Crouch Gait): يظل الطفل منحنيًا في الوركين والركبتين والكاحلين أثناء المشي.
* المشي على أطراف الأصابع (Toe Walking): يرفع الطفل كعبيه عن الأرض ويمشي على مقدمة قدمه بسبب تشنج عضلات الساق الخلفية.
* مشية الركبة المتيبسة (Stiff-Knee Gait): وهي النمط الذي يركز عليه هذا المقال. تتميز بعدم قدرة الركبة على الانثناء بشكل كافٍ أثناء مرحلة التأرجح للساق، مما يجعل الساق تبدو متصلبة ومستقيمة. هذا النمط يزيد من خطر السقوط ويستهلك طاقة كبيرة.
العضلة المستقيمة الفخذية: تشريح ووظيفة ودورها في المشي غير الطبيعي
لفهم عملية نقل العضلة المستقيمة الفخذية، دعنا نبسط فهم هذه العضلة المهمة ودورها المحوري في نمط المشي الطبيعي وغير الطبيعي.
التشريح الدقيق للعضلة المستقيمة الفخذية (Rectus Femoris)
العضلة المستقيمة الفخذية (Rectus Femoris): هي إحدى عضلات الفخذ الأمامية الأربع التي تشكل مجموعة العضلات الرباعية (Quadriceps Femoris). تقع في مقدمة الفخذ، وهي العضلة الأكثر سطحية في هذه المجموعة.
ما يميز هذه العضلة بشكل خاص هو أنها العضلة الوحيدة في مجموعة العضلات الرباعية التي تعبر مفصلين:
1. مفصل الورك (Hip Joint): حيث تنشأ من الشوكة الحرقفية الأمامية السفلية (Anterior Inferior Iliac Spine) وفوق الحافة الحرقفية (Ilium).
2. مفصل الركبة (Knee Joint): حيث تندغم في الرضفة (Patella) عبر الوتر الرباعي، ثم إلى الحدبة الظنبوبية (Tibial Tuberosity) عبر الرباط الرضفي.
هذا التكوين التشريحي الفريد يمنحها دورًا حيويًا في كل من:
* ثني الورك (Hip Flexion): رفع الفخذ باتجاه الجذع.
* بسط الركبة (Knee Extension): فرد الركبة.
وظيفتها الطبيعية في المشي
في نمط المشي الطبيعي، تعمل العضلة المستقيمة الفخذية بالتنسيق مع العضلات الأخرى. تكون نشطة بشكل رئيسي في بداية مرحلة التأرجح (Swing Phase) للمساعدة في ثني الورك، ثم تصبح أقل نشاطًا للسماح للركبة بالانثناء بشكل طبيعي (Knee Flexion) استعدادًا لمرحلة الوقوف التالية. هذا الانثناء الطبيعي للركبة ضروري لتجنب احتكاك القدم بالأرض ولتوفير مساحة كافية للساق لتتأرجح للأمام بسلاسة.
الخلل الوظيفي في الشلل الدماغي: النشاط الديناميكي الزائد
عند الأطفال المصابين بالشلل الدماغي، يمكن أن تصاب العضلة المستقيمة الفخذية بـ "نشاط ديناميكي زائد" (Dynamic Rectus Femoris Spasticity). هذا يعني أنها تعمل بشكل مفرط وغير منسق أثناء المشي، وتحديداً خلال مرحلة "التأرجح" للساق (عندما تكون الساق في الهواء وتتحرك للأمام). بدلاً من أن تسترخي وتسمح للركبة بالانثناء، تظل العضلة المستقيمة الفخذية نشطة بشكل غير طبيعي، مما يقاوم انثناء الركبة.
النتيجة المباشرة لهذا الخلل هي "مشية الركبة المتيبسة" (Stiff-Knee Gait)، والتي تتسم بالتالي:
* تأخر وقلة في انثناء الركبة (Delayed and Reduced Knee Flexion): بدلاً من أن تنثني الركبة بشكل طبيعي وكافٍ (حوالي 30-40 درجة) لإتاحة مساحة للساق للتأرجح بحرية، تظل شبه مفرودة أو متصلبة (أقل من 20 درجة انثناء).
* نمط مشي غير طبيعي وغير فعال: يُصبح مشي الطفل متقطعًا وغير متوازن، وقد يبدو وكأنه "يلتقط" قدمه أو يسحبها بدلاً من رفعها بسلاسة.
* زيادة استهلاك الطاقة (Increased Energy Expenditure): تتطلب هذه المشية جهدًا عضليًا أكبر بكثير، مما يؤدي إلى إرهاق سريع للطفل.
* مخاطر السقوط المتكرر (Increased Risk of Falls): بسبب عدم كفاية رفع القدم عن الأرض، يزداد خطر التعثر والسقوط.
* صعوبة في الحفاظ على التوازن (Difficulty in Maintaining Balance): تؤثر المشية غير المستقرة على قدرة الطفل على التوازن.
* مشاكل في التنسيق الحركي العام (General Motor Coordination Problems).
* تطور تشوهات ثانوية (Secondary Deformities): على المدى الطويل، يمكن أن يؤدي هذا النمط غير الطبيعي إلى مشاكل أخرى في المفاصل والعضلات.
أهمية التشخيص الدقيق للخلل الوظيفي
التشخيص الدقيق للنشاط الزائد في العضلة المستقيمة الفخذية أمر بالغ الأهمية قبل اتخاذ قرار العلاج. يعتمد هذا التشخيص على:
* الفحص السريري الدقيق: يقيم فيه الأستاذ الدكتور محمد هطيف نطاق حركة المفاصل، وقوة العضلات، ووجود التشنج.
* تحليل المشي بالفيديو (Video Gait Analysis): وهو أداة تشخيصية لا غنى عنها. يتم تسجيل مشي الطفل من زوايا متعددة وتحليله لتحديد أنماط الحركة غير الطبيعية بدقة، وتوقيت نشاط العضلات.
* دراسة تخطيط كهربائية العضل (Electromyography - EMG): خاصة تخطيط كهربائية العضل الديناميكي (Dynamic EMG)، والذي يقيس النشاط الكهربائي للعضلات أثناء المشي. هذا يساعد في تأكيد ما إذا كانت العضلة المستقيمة الفخذية نشطة بشكل غير طبيعي خلال مرحلة التأرجح.
خيارات العلاج المتاحة لتحسين مشي أطفال الشلل الدماغي
تهدف جميع استراتيجيات العلاج إلى تحسين وظيفة المشي، وتقليل الألم، وزيادة الاستقلالية، وتحسين نوعية حياة الطفل. يمكن تقسيم خيارات العلاج إلى تحفظية وجراحية.
العلاج التحفظي (Conservative Management)
العلاج التحفظي هو الخط الأول للعلاج في معظم حالات الشلل الدماغي، ويهدف إلى تحسين قوة العضلات، والمرونة، والتنسيق، وتقليل التشنج.
1. العلاج الطبيعي (Physical Therapy):
* تمارين التمدد (Stretching): للحفاظ على مرونة العضلات ومنع التقلصات.
* تمارين التقوية (Strengthening): لتعزيز العضلات الضعيفة وتحسين التوازن العضلي.
* تدريب المشي (Gait Training): باستخدام تقنيات محددة لتحسين نمط المشي والتوازن.
* العلاج المائي (Hydrotherapy): يمكن أن يكون مفيدًا لتقليل الحمل على المفاصل وتسهيل الحركة.
2. العلاج الوظيفي (Occupational Therapy): يركز على مساعدة الأطفال على تطوير المهارات اللازمة للأنشطة اليومية والاستقلالية.
3. الجبائر والأجهزة المساعدة (Orthotics and Assistive Devices):
* جبائر الكاحل والقدم (AFOs - Ankle-Foot Orthoses): تساعد على دعم الكاحل والقدم، وتحسين وضعية القدم أثناء المشي، ومنع التقلصات.
* المشايات والعكازات (Walkers and Crutches): لتوفير الدعم والتوازن.
4. الأدوية الفموية (Oral Medications):
* مرخيات العضلات (Muscle Relaxants): مثل الباكلوفين (Baclofen) والديازيبام (Diazepam)، لتقليل التشنج العام في العضلات. غالبًا ما تكون فعاليتها محدودة للنشاط الزائد في عضلة واحدة.
5. حقن البوتوكس (Botulinum Toxin Injections):
* الآلية: يتم حقن توكسين البوتولينوم مباشرة في العضلة المتشنجة (مثل العضلة المستقيمة الفخذية) لشل جزء من الأعصاب التي تحفزها، مما يقلل من نشاطها.
* دواعي الاستعمال: مفيدة بشكل خاص للحالات التي يكون فيها التشنج موضعيًا.
* القيود: تأثيرها مؤقت (يستمر عادة من 3 إلى 6 أشهر) ويتطلب تكرار الحقن، وقد يفقد فعاليته بمرور الوقت.
الجدول 1: مقارنة بين خيارات العلاج التحفظي والجراحي
| الميزة/الخيار | العلاج الطبيعي والوظيفي | حقن البوتوكس | الأدوية الفموية | عملية نقل العضلة المستقيمة الفخذية |
|---|---|---|---|---|
| الهدف الأساسي | تحسين الوظيفة والمرونة | تقليل التشنج الموضعي | تقليل التشنج العام | تصحيح الخلل الوظيفي الدائم |
| المدة | مستمر | مؤقت (3-6 أشهر) | مستمر | دائم (مع إعادة التأهيل) |
| التدخل | غير جراحي | غير جراحي (حقن) | غير جراحي (حبوب) | جراحي |
| الفعالية للـ RF الزائد | تحسين جزئي، دعم | فعال مؤقتًا | محدود الفعالية | عالية وفعالة على المدى الطويل |
| المخاطر/الآثار الجانبية | قليلة جدًا | كدمات، ضعف مؤقت | نعاس، دوخة، ضعف | مخاطر الجراحة (نادرة) |
| التكلفة | متوسطة إلى عالية (مستمرة) | متوسطة (متكررة) | منخفضة إلى متوسطة | عالية (مرة واحدة) |
| التعافي | لا يوجد فترة تعافي حادة | فوري، لا يوجد تعافي | فوري، لا يوجد تعافي | يتطلب فترة تعافي وإعادة تأهيل مكثفة |
| دواعي الاستعمال | جميع الحالات | التشنج الموضعي | التشنج العام | فشل العلاج التحفظي، نشاط ديناميكي زائد مؤكد |
العلاج الجراحي (Surgical Management)
عندما تفشل خيارات العلاج التحفظي في تحقيق تحسن كافٍ في وظيفة المشي، أو عندما يكون هناك نشاط ديناميكي زائد واضح ومؤكد في العضلة المستقيمة الفخذية يؤثر بشكل كبير على مشية الطفل، يصبح التدخل الجراحي ضروريًا.
متى يكون التدخل الجراحي ضروريًا؟
* فشل العلاج الطبيعي وحقن البوتوكس في تصحيح مشية الركبة المتيبسة.
* تأكيد وجود نشاط ديناميكي زائد في العضلة المستقيمة الفخذية من خلال تحليل المشي وتخطيط كهربائية العضل.
* تأثير كبير على قدرة الطفل على المشي، وزيادة خطر السقوط، واستهلاك الطاقة المفرط.
* عدم وجود تقلصات ثابتة في عضلة الركبة الخلفية (Hamstrings) قد تتعارض مع نتائج العملية.
مقدمة لعملية نقل العضلة المستقيمة الفخذية (Rectus Femoris Transfer - RFT):
عملية نقل العضلة المستقيمة الفخذية هي إجراء جراحي يهدف إلى تغيير وظيفة العضلة المستقيمة الفخذية من باسطة للركبة إلى عضلات مساعدة لثني الركبة، أو على الأقل تحييد تأثيرها الباسط للركبة خلال مرحلة التأرجح. هذا يسمح للركبة بالانثناء بشكل طبيعي، مما يحسن نمط المشي بشكل كبير.
- الهدف الرئيسي من الجراحة: استعادة انثناء الركبة الطبيعي أثناء مرحلة التأرجح، وتحسين كفاءة المشي، وتقليل استهلاك الطاقة، وبالتالي تحسين جودة حياة الطفل.
- التاريخ والتطور: تم تطوير هذه العملية على مر السنين، وأثبتت فعاليتها كحل دائم لمشية الركبة المتيبسة الناتجة عن النشاط الزائد في العضلة المستقيمة الفخذية.
عملية نقل العضلة المستقيمة الفخذية: دليل تفصيلي
تُعد عملية نقل العضلة المستقيمة الفخذية إجراءً دقيقًا يتطلب خبرة جراحية عالية وتقييمًا شاملًا قبل الجراحة لضمان أفضل النتائج.
التقييم قبل الجراحة: حجر الزاوية في النجاح
قبل أي تدخل جراحي، يتبع الأستاذ الدكتور محمد هطيف منهجية شاملة ودقيقة للتقييم، تضمن أن العملية هي الخيار الأنسب للطفل وتزيد من فرص النجاح.
1. الفحص السريري الشامل: يقوم الدكتور هطيف بتقييم نطاق حركة الورك والركبة والكاحل، وقوة العضلات، ووجود التقلصات، وتقييم نمط المشي العام للطفل.
2. تحليل المشي بالفيديو (Video Gait Analysis): كما ذكرنا سابقًا، هذه الأداة حاسمة. يتم تحليل مشية الطفل بدقة لتأكيد وجود مشية الركبة المتيبسة، وتحديد مدى تأثير العضلة المستقيمة الفخذية.
3. دراسة تخطيط كهربائية العضل الديناميكي (Dynamic EMG): يقيس هذا الاختبار النشاط الكهربائي للعضلات أثناء المشي، وهو ضروري لتأكيد فرط نشاط العضلة المستقيمة الفخذية في مرحلة التأرجح.
4. الاستشارات متعددة التخصصات (Multidisciplinary Team Approach): يتعاون الدكتور هطيف مع فريق من المتخصصين يشمل أخصائيي العلاج الطبيعي، وأطباء الأعصاب، وأخصائيي العلاج الوظيفي، لضمان خطة علاج متكاملة وشاملة.
5. مناقشة التوقعات والمخاطر مع الأهل: يحرص الأستاذ الدكتور هطيف على شرح تفاصيل العملية، والنتائج المتوقعة، والمخاطر المحتملة، وفترة التعافي بشكل واضح وشفاف للأهل، للإجابة على جميع استفساراتهم وبناء الثقة.
التقنيات الجراحية المختلفة لنقل العضلة المستقيمة الفخذية
هناك عدة طرق لإجراء عملية نقل العضلة المستقيمة الفخذية، ولكن المبدأ الأساسي هو فصل العضلة من مكان اندغامها الأصلي في الرضفة وإعادة توصيلها إلى موقع جديد يسمح لها بالمساعدة في ثني الركبة بدلاً من بسطها أثناء التأرجح.
- نقل العضلة إلى الوتر المأبضي (Hamstring Tendon Transfer): هذه هي التقنية الأكثر شيوعًا وفعالية. يتم فيها فصل الوتر البعيد للعضلة المستقيمة الفخذية من الرضفة وإعادة توصيله إلى أحد أوتار العضلات المأبضية (عضلات الفخذ الخلفية) مثل الوتر نصف الوترية (Semitendinosus) أو الوتر نصف الغشائية (Semimembranosus) أو الوتر الرقيقة (Gracilis). هذا يغير خط سحب العضلة، مما يسمح لها بالمساعدة في ثني الركبة.
- نقل العضلة إلى عضلة الفخذ الوحشية (Vastus Lateralis Transfer): يتم توصيل العضلة المستقيمة الفخذية إلى عضلة الفخذ الوحشية، وهي إحدى عضلات المجموعة الرباعية الأخرى، لتقليل تأثيرها الباسط.
- نقل العضلة إلى الساق (Distal Tibial Transfer): أقل شيوعًا، حيث يتم توصيل العضلة إلى الساق.
الأستاذ الدكتور محمد هطيف يفضل التقنيات التي أثبتت فعاليتها وسلامتها على المدى الطويل، مثل نقل العضلة إلى الوتر المأبضي، مع التركيز على الدقة الجراحية لضمان أفضل النتائج.
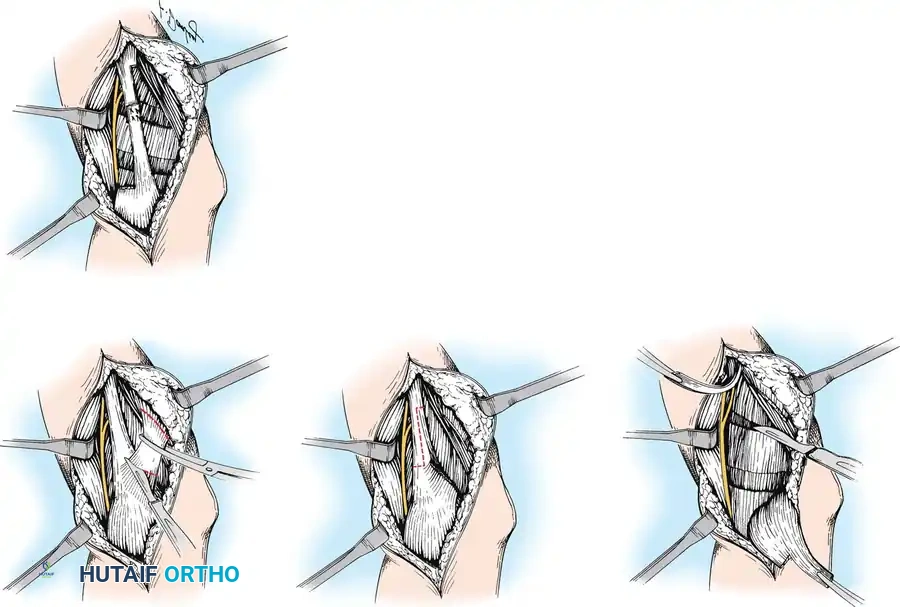
خطوات العملية الجراحية (نقل العضلة إلى الوتر المأبضي - التقنية الأكثر شيوعًا)
تُجرى العملية عادة تحت التخدير العام، وتستغرق حوالي 1-2 ساعة لكل ساق.
1. التخدير (Anesthesia): يتم تخدير الطفل بشكل كامل بواسطة فريق متخصص في التخدير.
2. الشِق الجراحي (Incision): يتم إجراء شق صغير (حوالي 3-5 سم) على الجانب الداخلي أو الخارجي للركبة، اعتمادًا على التقنية المحددة. يحرص الدكتور هطيف على أن يكون الشق تجميليًا قدر الإمكان.
3. **تحرير العضلة المستقيمة الف
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك