الدليل الشامل لعلاج الجنف والميلان الحوضي لدى مرضى الشلل الدماغي
الخلاصة الطبية
الجنف والميلان الحوضي لدى مرضى الشلل الدماغي هو تشوه عصبي عضلي يؤدي إلى انحناء العمود الفقري وعدم توازن الحوض. يتطلب العلاج تقييما دقيقا، وغالبا ما يتم التدخل الجراحي عبر دمج العمود الفقري وتثبيت الحوض لتحسين الجلوس وتخفيف الألم ومنع المضاعفات التنفسية.
الخلاصة الطبية السريعة: الجنف والميلان الحوضي لدى مرضى الشلل الدماغي هو تشوه عصبي عضلي يؤدي إلى انحناء العمود الفقري وعدم توازن الحوض. يتطلب العلاج تقييما دقيقا، وغالبا ما يتم التدخل الجراحي عبر دمج العمود الفقري وتثبيت الحوض لتحسين الجلوس وتخفيف الألم ومنع المضاعفات التنفسية.
مقدمة عن تشوهات العمود الفقري العصبية العضلية
يمثل المزيج المعقد من خلع مفصل الورك والميلان الحوضي والجنف ثلاثية كلاسيكية شديدة التأثير على المرضى المصابين بالشلل الدماغي، وخاصة أولئك الذين يعتمدون على الكراسي المتحركة. هذه التشوهات المترابطة لا تؤثر فقط على الشكل الخارجي للجسد، بل تسبب صعوبات بالغة تتمثل في الألم المزمن وفقدان توازن الجلوس وتراجع الاستقلالية العامة للمريض.
بالنسبة للطفل القادر على المشي، يمكن أن يؤدي التشوه التدريجي في العمود الفقري وعدم التوازن الإكليلي أو السهمي إلى جعل الوقوف بشكل مستقيم أمرا بالغ الصعوبة، إن لم يكن مستحيلا. أما في حالة الطفل غير القادر على المشي، فإن الجنف العصبي العضلي الشديد يؤدي إلى توزيع غير طبيعي لوزن الجسم أثناء الجلوس. هذا الخلل في توزيع الضغط ينتج عنه تقرحات جلدية في منطقة العجز أو الإسك، وفي الحالات المتقدمة، قد يؤدي إلى مضاعفات قلبية ورئوية تهدد حياة المريض.
إن فهم طبيعة هذه التشوهات العصبية العضلية هو الخطوة الأولى نحو تقديم رعاية طبية متكاملة تهدف إلى تحسين جودة حياة المريض وتخفيف العبء عن كاهل الأسرة ومقدمي الرعاية.
طبيعة الجنف والميلان الحوضي في الشلل الدماغي
يختلف التشريح المرضي للجنف لدى مرضى الشلل الدماغي اختلافا جذريا عن الجنف الغامض أو مجهول السبب الذي يصيب المراهقين الأصحاء. هذا الاختلاف يتطلب استراتيجيات علاجية وفهما ميكانيكيا حيويا مختلفا تماما.
الفرق بين الجنف العصبي العضلي والجنف مجهول السبب
في حين أن الجنف مجهول السبب لدى المراهقين يظهر عادة على شكل انحناءات بؤرية وتعويضية تشبه حرف الإس باللغة الإنجليزية، فإن الانحناءات العصبية العضلية في الشلل الدماغي تميل إلى أن تكون طويلة وممتدة وتشمل المنطقتين الصدرية والقطنية لتأخذ شكل حرف السي باللغة الإنجليزية. هذه الانحناءات الطويلة غالبا ما تكون مصحوبة بميلان حوضي شديد، مما يؤدي إلى تثبيت التشوه وجعل عمليات الجلوس وتعديل الوضعية أمرا في غاية التعقيد.
العلاقة بين خلع الورك والجنف
لطالما كانت العلاقة الميكانيكية الحيوية بين خلع الورك والميلان الحوضي والجنف موضوعا لنقاش واسع في الأوساط الطبية لجراحة العظام، خاصة فيما يتعلق بتسلسل التدخل الجراحي.
في الماضي، كان يعتقد أن الميلان الحوضي هو نتيجة مباشرة لمزيج من تقلص الورك من جانب واحد والجنف، وكان يوصى بتصحيح تشوه الحوض والعمود الفقري قبل معالجة الورك. ومع ذلك، أثبتت الدراسات الحديثة والمراجعات السريرية الشاملة أنه لا يوجد ارتباط إحصائي بين تكرار خلع الورك ووجود أو شدة الميلان الحوضي. الإجماع الطبي الحالي يؤكد أن أمراض الورك تنتج بشكل أساسي عن عدم توازن العضلات الموضعي حول مفصل الورك نفسه، في حين أن الميلان الحوضي والجنف يرتبطان بعدم التوازن العضلي العام في الجذع.
تشوهات المستوى السهمي للعمود الفقري
كثيرا ما يظهر مرضى الشلل الدماغي تشوهات عميقة في المستوى السهمي للعمود الفقري، والتي يجب معالجتها أثناء التخطيط الجراحي:
- فرط الحداب: هو التشوه السهمي الأكثر شيوعا، وينتشر بشكل خاص بين الأطفال الصغار الذين يعانون من ضعف في عضلات العمود الفقري الباسطة وضعف في التحكم في الرأس. هذا الانحناء الأمامي يتداخل بشكل كبير مع توازن الجلوس والتواصل البصري.
- فرط القعس: يحدث بشكل أقل تكرارا وعادة ما يكون تشوها ثانويا تعويضيا. يرتبط غالبا بتقلصات شديدة في ثني الورك، وعادة ما يتحسن أو يختفي تماما عند علاج التشوه الأساسي.
الأسباب وعوامل الخطر المرتبطة بالمرض
يرتبط معدل الإصابة بالجنف في الشلل الدماغي ارتباطا طرديا ومباشرا بشدة الإصابة العصبية والحركية. كلما زاد التلف العصبي وضعف التحكم العضلي، زادت احتمالية تطور تشوهات العمود الفقري.
| الفئة السريرية للمريض | معدل انتشار الجنف التقريبي | ملاحظات إضافية |
|---|---|---|
| المرضى القادرون على المشي | 7 بالمائة | غالبا ما تكون الانحناءات خفيفة إلى متوسطة |
| المرضى غير القادرين على المشي | 35 بالمائة | انحناءات شديدة وسريعة التطور |
| الشلل الرباعي التشنجي | 50 إلى 75 بالمائة | الفئة الأكثر عرضة للتشوهات المعقدة |
| الشلل النصفي | أقل من 5 بالمائة | نادرا ما يتطلب تدخلا جراحيا كبيرا |
تظهر الدراسات الوبائية أن نسبة كبيرة من المرضى الذين يعيشون في مؤسسات الرعاية المتخصصة بسبب شدة الإعاقة يطورون الجنف، مما يؤكد التأثير العميق للضعف العصبي العضلي الشديد على استقامة العمود الفقري.
الأعراض والعلامات التحذيرية
لا يقتصر تأثير الجنف والميلان الحوضي على التغيرات الشكلية، بل يمتد ليشمل مجموعة من الأعراض التي تؤثر بعمق على صحة المريض اليومية:
- فقدان توازن الجلوس: يضطر المريض إلى استخدام يديه أو الاستناد بشكل دائم على حواف الكرسي المتحرك للحفاظ على وضعية الجلوس، مما يفقده القدرة على استخدام يديه في الأنشطة اليومية.
- تقرحات الضغط الجلدية: بسبب الميلان الحوضي، يتركز وزن الجسم على نقطة عظمية واحدة في الحوض، مما يؤدي إلى انهيار الجلد وتكون تقرحات مؤلمة وخطيرة.
- الألم المزمن: ينتج عن احتكاك الأضلاع بعظام الحوض في الحالات الشديدة، بالإضافة إلى الشد العضلي المستمر.
- صعوبات التنفس: يؤدي انحناء العمود الفقري الشديد إلى الضغط على الرئتين وتقليل سعتهما، مما يعرض المريض لالتهابات رئوية متكررة وصعوبة في التنفس.
- تدهور وظائف الجهاز الهضمي: قد يؤدي الضغط على تجويف البطن إلى تفاقم مشكلة الارتجاع المعدي المريئي وصعوبات التغذية.
التشخيص والتقييم الطبي الشامل
يتطلب تقييم مريض الشلل الدماغي المصاب بالجنف نهجا متعدد التخصصات، لا يقتصر على فحص العمود الفقري فحسب، بل يشمل تقييم الحالة الغذائية، ووظائف الرئة، والتحكم في النوبات التشنجية، وكثافة العظام.
التقييم السريري متعدد التخصصات
يبدأ التشخيص بفحص سريري دقيق يجريه جراح العظام المتخصص في تشوهات العمود الفقري، بالتعاون مع أطباء الأعصاب وأطباء الأطفال وأخصائيي العلاج الطبيعي. يتم تقييم مرونة العمود الفقري، ومقدار التشنج العضلي، وتأثير وضعية الورك على الحوض. كما يتم تقييم قدرة المريض على الجلوس ومدى الحاجة إلى تعديلات في الكرسي المتحرك.
الفحوصات الإشعاعية والتصوير الطبي
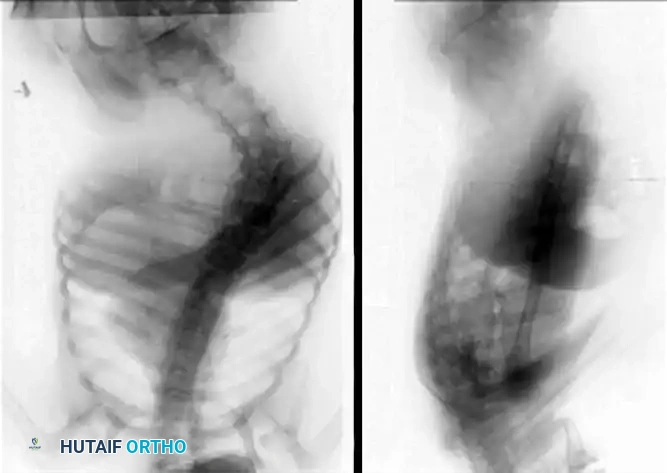
تعتبر الصور الشعاعية حجر الزاوية في التقييم الدقيق والتخطيط الجراحي. يجب أن تشمل التقييمات الإشعاعية صورا كاملة الطول للعمود الفقري من الأمام والخلف ومن الجانب.
بالنسبة للمرضى غير القادرين على المشي، يجب التقاط هذه الصور في وضع الجلوس لتقييم تأثير الجاذبية على الانحناء وللقياس الدقيق لمقدار الميلان الحوضي. كما تعتبر الصور المأخوذة أثناء الشد أو الانحناء حاسمة لتقييم مدى مرونة الانحناء، وهو ما يحدد الحاجة إلى تحرير أمامي أو عمليات قطع عظمي خلفية قوية أثناء الجراحة.

كما هو موضح في التصوير أعلاه، تتطور الانحناءات الصدرية القطنية الشديدة في الشلل الرباعي التشنجي بسرعة إلى ميلان حوضي هيكلي، مما يؤدي إلى ضغوط جلوس غير متماثلة وخطر كبير للإصابة بتقرحات الفراش.
العلاج والتدخلات الطبية المتاحة
مقارنة بالانحناءات في الجنف مجهول السبب، تميل الانحناءات العصبية العضلية لدى مرضى الشلل الدماغي إلى الحدوث في سن أصغر، وتكون شديدة التطور، وتتطلب في الغالب علاجا جراحيا. الانحناءات التي تتجاوز ثلاثين إلى أربعين درجة في هذه الفئة من المرضى تميل إلى التقدم بلا هوادة، حتى بعد اكتمال النمو العظمي.
العلاج التحفظي ودوره المحدود
لقد ثبت بشكل قاطع أن العلاج بالدعامات والأحزمة التقويمية غير فعال في منع تطور الجنف العصبي العضلي. يقتصر استخدام هذه الدعامات بشكل صارم على تحسين توازن الجلوس مؤقتا أو تأخير الجراحة لدى الأطفال غير الناضجين هيكليا للسماح بمزيد من النمو الصدري والرئوي قبل إجراء التدخل الجراحي النهائي.
دواعي التدخل الجراحي
يجب التفكير في العلاج الجراحي للمرضى الذين يتداخل لديهم الجنف أو الميلان الحوضي مع الوظيفة العامة، بدلا من الاعتماد فقط على الحجم المطلق لزاوية الانحناء. في جميع المرضى الذين يعانون من الجنف العصبي العضلي، يجب أن تكون أهداف العلاج موجهة نحو تحسين الوظائف الحياتية.
تشمل الدواعي الجراحية الأولية ما يلي:
* فقدان توازن الجلوس الذي يتطلب استخدام الأطراف العلوية للدعم المستمر.
* الميلان الحوضي التدريجي المسبب لجلوس غير متماثل وانهيار وشيك للجلد.
* آلام الظهر المستعصية أو الألم الناتج عن اصطدام الأضلاع بالحوض.
* تطور الانحناء الموثق لأكثر من أربعين إلى خمسين درجة في طفل في مرحلة النمو.
* تدهور وظائف الرئة الذي يعزى مباشرة إلى التشوه الصدري.
خطوات عملية دمج العمود الفقري وتثبيت الحوض
الأهداف الشاملة للجراحة هي منع المزيد من التشوه، وتوفير عمود فقري متوازن ومستقر في كلا المستويين الإكليلي والسهمي، وتصحيح أي ميلان حوضي أساسي لاستعادة حوض مستوٍ من أجل جلوس مريح.
بالنسبة للغالبية العظمى من مرضى الشلل الدماغي غير القادرين على المشي والذين يعانون من الميلان الحوضي، يجب أن يمتد الدمج الجراحي من الجزء العلوي من العمود الفقري الصدري وصولا إلى الحوض. التوقف قبل الحوض يحمل خطرا غير مقبول لتطور تشوه إضافي وميلان تدريجي. الفشل في تحقيق تثبيت صلب للحوض سيؤدي إلى فشل الهيكل الجراحي وتكرار التشوه.
تتضمن الخطوات الجراحية الأساسية:
1. وضعية المريض: يوضع المريض على طاولة جراحية مخصصة للعمود الفقري مع حماية جميع البروزات العظمية. يجب أن تظل البطن حرة لتقليل الضغط الوريدي والحد من النزيف.
2. التعريض الجراحي: يتم إجراء شق طولي في خط الوسط لكشف العناصر الخلفية للعمود الفقري من المنطقة الصدرية العلوية إلى العجز.
3. استئصال المفاصل الوجيهية: يتم إجراؤه في كل مستوى سيتم دمجه لتوفير تحرير للعمود الخلفي لتصحيح التشوه وإنشاء سرير دموي لتطعيم العظام.
4. وضع نقاط التثبيت: يتم إدخال براغي عنيقية باستخدام المعالم التشريحية أو التنظير التألقي أو التوجيه الآلي. توضع براغي خاصة في الحوض لتثبيت الهيكل بقوة.
5. مناورات التصحيح: يتم استخدام قضبان معدنية مسبقة التشكيل لتصحيح الانحناء وتدوير العمود الفقري. يتم تصحيح الميلان الحوضي عن طريق تطبيق قوى تشتيت وضغط مدروسة.
6. الدمج العظمي: يتم وضع كميات وفيرة من الطعوم العظمية الذاتية والصناعية لضمان التحام الفقرات مع بعضها لتصبح كتلة عظمية واحدة صلبة بمرور الوقت.
7. الإغلاق: يتم إغلاق طبقات اللفافة العميقة بإحكام فوق أنابيب التصريف لمنع تجمع الدم وتقليل خطر العدوى.
الإجراءات الجراحية المساعدة للأطراف السفلية
في حين أن استقامة العمود الفقري هي الركيزة الأساسية لتوازن الجذع، فإن الإدارة الشاملة لمريض الشلل الدماغي تتطلب غالبا تصحيحا متزامنا أو مرحليا للتشوهات التشنجية الشديدة في الأطراف السفلية. يمكن أن تؤدي التقلصات التشنجية في القدم والكاحل إلى إعاقة وضعية الكرسي المتحرك والقدرة على النقل والتوازن.
عند وجود تشوهات تشنجية شديدة في مقدمة القدم، يشار إلى تحرير الأنسجة الرخوة لتوفير قدم قابلة لوضعها في دعامات وتلامس الأرض بشكل مسطح. يتم ذلك عبر استئصال جزء من العضلات والأوتار المتشنجة لمنع التقييد المتكرر، مع خياطة وتجبير القدم في الوضعية الصحيحة لضمان الشفاء السليم.
التعافي والرعاية ما بعد الجراحة
تتطلب رعاية ما بعد الجراحة لمريض الشلل الدماغي الذي يخضع لعملية دمج كبرى للعمود الفقري مراقبة حثيثة في وحدة العناية المركزة.
العناية المركزة والتأهيل المبكر
قد يتأخر نزع أنبوب التنفس اعتمادا على وظيفة الرئة قبل الجراحة وفقدان الدم أثناء العملية. تعتبر العناية الرئوية المكثفة، والدعم الغذائي (غالبا عبر أنبوب فغر المعدة الموجود مسبقا)، والتعبئة المبكرة والجلوس في كرسي متحرك مخصص أمورا حاسمة لمنع المضاعفات مثل الالتهاب الرئوي وتجلط الأوردة العميقة.
يتم التركيز في الأيام الأولى على إدارة الألم باستخدام الأدوية الوريدية، ثم الانتقال التدريجي إلى الأدوية الفموية. يبدأ فريق العلاج الطبيعي العمل مع المريض مبكرا لتعليمه كيفية الانتقال الآمن من السرير إلى الكرسي المتحرك والتأقلم مع الوضعية الجديدة والمستقيمة للعمود الفقري.
النتائج المتوقعة وتحسن جودة الحياة
إن قرار المضي قدما في جراحة العمود الفقري الكبرى لمريض مصاب بشلل دماغي شديد هو قرار معقد، ولكن الأدبيات الطبية تدعم بقوة هذا التدخل لتحسين جودة الحياة.
أظهرت دراسات تقييم عبء الرعاية أنه على الرغم من أن الجراحة قد لا تقلل بالضرورة من الوقت المطلق المطلوب للرعاية اليومية، إلا أن الغالبية العظمى من العاملين في مجال الرعاية الصحية ومقدمي الرعاية الأسرية يعتقدون أن المرضى الذين خضعوا للدمج أصبحوا أكثر راحة وأسهل بكثير في وضعيات الجلوس والنقل.
علاوة على ذلك، كشفت استبيانات شاملة أجريت على آباء وأمهات الأطفال الذين خضعوا للجراحة عن رضا ساحق؛ حيث صرحت الغالبية العظمى بأنهم يوصون بإجراء جراحة العمود الفقري، مشيرين إلى تحسينات عميقة في توازن جلوس الطفل، والحد من الألم بشكل ملحوظ، والارتقاء العام بجودة حياة المريض والأسرة على حد سواء.
الأسئلة الشائعة حول الجنف والشلل الدماغي
هل يمكن علاج الجنف لمرضى الشلل الدماغي بدون جراحة
العلاج التحفظي مثل ارتداء الدعامات البلاستيكية لا يمنع تطور انحناء العمود الفقري في حالات الشلل الدماغي. يقتصر دور هذه الدعامات على توفير دعم مؤقت لتحسين وضعية الجلوس أو لتأجيل التدخل الجراحي حتى يصل الطفل إلى مرحلة نمو تسمح بإجراء العملية بأمان.
متى يصبح التدخل الجراحي ضروريا للطفل
يصبح التدخل الجراحي ضروريا عندما يتجاوز الانحناء أربعين إلى خمسين درجة، أو عندما يفقد الطفل القدرة على الجلوس المتوازن، أو عند ظهور تقرحات جلدية بسبب الميلان الحوضي، أو إذا بدأ التشوه يؤثر سلبا على وظائف الرئة والقلب ويسبب آلاما مستمرة.
ما هي نسبة نجاح عملية دمج العمود الفقري
تعتبر عمليات دمج العمود الفقري وتثبيت الحوض ناجحة للغاية في تحقيق أهدافها المتمثلة في استعادة توازن الجلوس، ومنع تدهور الانحناء، وتقليل الألم. تشير الدراسات إلى معدلات رضا تتجاوز التسعين بالمائة بين أهالي المرضى ومقدمي الرعاية بعد استقرار حالة المريض.
كم تستغرق فترة التعافي بعد الجراحة
يحتاج المريض عادة للبقاء في المستشفى لمدة تتراوح بين أسبوع إلى أسبوعين، يقضي الأيام الأولى منها في وحدة العناية المركزة. يستغرق التعافي الأولي وعودة المريض للجلوس براحة في كرسيه المتحرك حوالي ستة إلى ثمانية أسابيع، بينما يكتمل الاندماج العظمي التام خلال ستة إلى اثني عشر شهرا.
هل تؤثر الجراحة على قدرة الطفل على الجلوس
نعم، الجراحة تؤثر بشكل إيجابي وجذري على قدرة الطفل على الجلوس. من خلال تصحيح الميلان الحوضي واستقامة العمود الفقري، يتمكن الطفل من الجلوس بثبات دون الحاجة لاستخدام يديه للدعم المستمر، مما يحرر يديه للقيام بأنشطة أخرى كاللعب أو تناول الطعام.
ما هو الميلان الحوضي وكيف يؤثر على المريض
الميلان الحوضي هو حالة يكون فيها أحد جانبي الحوض أعلى من الآخر، مما يؤدي إلى عدم توازن قاعدة الجلوس. يؤدي هذا إلى تركز وزن المريض على جهة واحدة، مما يسبب ألما شديدا، ويزيد من خطر الإصابة بتقرحات الفراش العميقة التي قد تلتهب وتهدد حياة المريض.
هل يمكن أن يعود انحناء العمود الفقري بعد الجراحة
إذا تم إجراء دمج العمود الفقري بشكل صحيح وصولا إلى الحوض باستخدام التقنيات الحديثة والبراغي القوية، فإن احتمال عودة الانحناء يكون نادرا جدا. يحدث الفشل عادة فقط إذا لم يتم تثبيت الهيكل الجراحي بقوة في عظام الحوض لدى المرضى غير القادرين على المشي.
ما هي المخاطر المحتملة لعملية تثبيت العمود الفقري
كأي جراحة كبرى، تشمل المخاطر النزيف، والعدوى، ومشاكل تنفسية بعد الجراحة، وتأخر التئام الجرح. يتم تقليل هذه المخاطر عبر التحضير الطبي الشامل قبل الجراحة، واستخدام تقنيات جراحية حديثة، وتوفير رعاية مركزة متخصصة في فترة ما بعد العملية.
كيف يتم التعامل مع الألم بعد العملية الجراحية
يتم التحكم في الألم بعد الجراحة بفعالية من خلال فريق متخصص في إدارة الألم. يتم استخدام الأدوية المسكنة القوية عبر الوريد في الأيام الأولى، بالإضافة إلى مرخيات العضلات للسيطرة على التشنجات، ثم يتم الانتقال تدريجيا إلى المسكنات الفموية مع تحسن حالة المريض.
ما دور العلاج الطبيعي بعد جراحة الجنف
يلعب العلاج الطبيعي دورا حيويا في مرحلة التعافي. يساعد أخصائي العلاج الطبيعي المريض على التكيف مع الوضعية الجديدة، ويعلمه كيفية الانتقال الآمن بين السرير والكرسي، ويقدم تمارين تنفسية هامة للحفاظ على صحة الرئتين، بالإضافة إلى تمارين للحفاظ على مرونة الأطراف.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك