الدليل الشامل لعلاج تشنج الطرف العلوي واليد الجراحة والتأهيل
الخلاصة الطبية
يعتمد علاج تشنج الطرف العلوي على نهج متكامل يبدأ بالعلاجات التحفظية مثل العلاج الطبيعي، الجبائر الديناميكية، وحقن البوتكس لتخفيف الشد العضلي. وفي الحالات المتقدمة أو عند حدوث تقلصات ثابتة، يتم اللجوء للتدخل الجراحي الترميمي لتحسين وظيفة اليد ومظهرها.
الخلاصة الطبية السريعة: يعتمد علاج تشنج الطرف العلوي واليد على نهج طبي متكامل وشامل يبدأ بالتقييم الدقيق، ثم المرور بالعلاجات التحفظية مثل العلاج الطبيعي المكثف، الجبائر الديناميكية والثابتة، وحقن البوتكس (البوتولينوم) لتخفيف الشد العضلي المفرط. وفي الحالات المتقدمة أو عند حدوث تقلصات عضلية ومفصلية ثابتة، يتم اللجوء للتدخل الجراحي الترميمي (مثل إطالة الأوتار، نقل الأوتار، أو الجراحات الميكروسكوبية للأعصاب) لتحسين وظيفة اليد ومظهرها بشكل جذري. يعتبر التقييم المبكر من قبل جراح عظام متخصص هو المفتاح لمنع التشوهات الدائمة.
مقدمة شاملة حول تشنج الطرف العلوي واليد
يعد تشنج الطرف العلوي واليد (Upper Extremity Spasticity) من الحالات الطبية المعقدة وذات التأثير العميق، والتي تؤثر بشكل كبير ومباشر على جودة حياة المريض وقدرته على أداء المهام اليومية باستقلالية تامة. غالباً ما يظهر هذا التشنج نتيجة لإصابات في الجهاز العصبي المركزي (الدماغ والحبل الشوكي)، مثل الشلل الدماغي (Cerebral Palsy) عند الأطفال، أو السكتات الدماغية، أو إصابات الدماغ الرضية، أو التصلب المتعدد. في هذه الحالات، تفقد العضلات التوازن الطبيعي الدقيق بين الانقباض والانبساط، مما يؤدي إلى شد عضلي مستمر، مقاومة للحركة السلبية، وحركات لاإرادية تعيق وظيفة الطرف.
نحن ندرك تماماً حجم التحديات الجسدية والنفسية، وحتى الاجتماعية، التي يواجهها المرضى وعائلاتهم عند التعامل مع هذه الحالة المزمنة. فعدم القدرة على فتح اليد للسلام، أو صعوبة ارتداء الملابس، أو حتى التحديات المتعلقة بالنظافة الشخصية بسبب انقباض الأصابع المستمر، كلها أمور تتطلب تدخلاً طبياً ذكياً ومدروساً.
لذلك، يهدف هذا الدليل الطبي الشامل والموسع إلى تقديم رؤية واضحة، علمية، ومفصلة حول أحدث الاستراتيجيات الطبية المتبعة في علاج تشنج الطرف العلوي. بدءاً من الخيارات التحفظية غير الجراحية، وصولاً إلى أحدث تقنيات الجراحة الترميمية الدقيقة. إن الهدف الأسمى لأي تدخل طبي في هذه الحالات ليس بالضرورة إعادة اليد إلى حالتها الطبيعية بنسبة 100%، بل هو تحسين القدرة الوظيفية، تسهيل أنشطة الحياة اليومية، العناية بالنظافة الشخصية لمنع التقرحات، وتخفيف الألم، وتحسين المظهر العام للطرف المصاب لتعزيز ثقة المريض بنفسه.
التشريح الميكانيكي والعصبي للطرف العلوي واليد
لفهم طبيعة التشنج وكيفية علاجه بشكل جذري، من الضروري التعمق في التشريح الأساسي للطرف العلوي، والذي يعتبر من أعقد الآليات الحيوية في جسم الإنسان. تعمل اليد والساعد من خلال نظام هندسي معقد من العظام، المفاصل، الأعصاب، العضلات والأوتار التي تنقسم بشكل رئيسي إلى مجموعتين متضادتين:
- المجموعة القابضة (Flexors): وهي العضلات القوية الموجودة في الجزء الداخلي (الأمامي) من الساعد. وظيفتها الأساسية هي ثني المعصم، إغلاق الأصابع لتكوين قبضة، وثني الكوع.
- المجموعة الباسطة (Extensors): وهي العضلات الموجودة في الجزء الخارجي (الخلفي) من الساعد، والمسؤولة عن فرد المعصم، فتح الأصابع، وبسط الكوع.
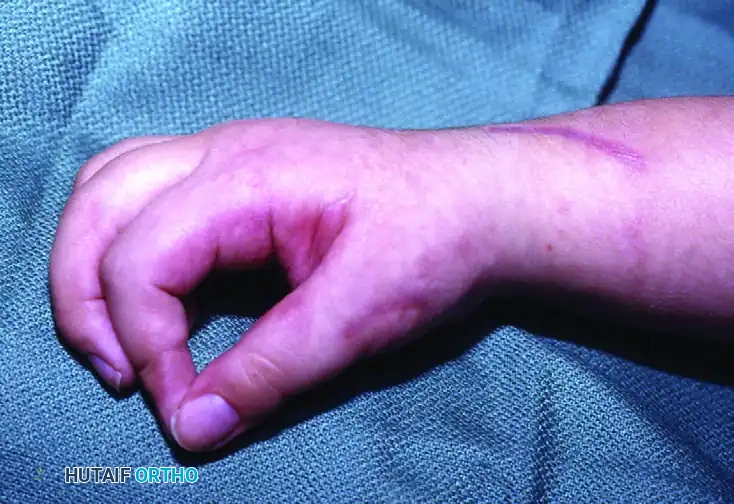
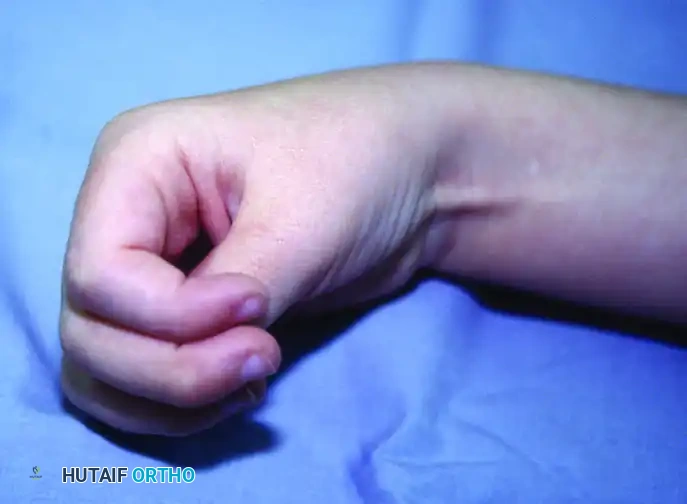
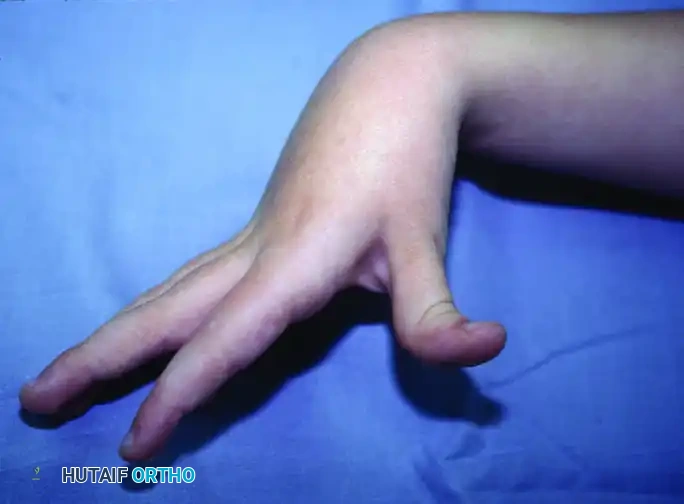
في الحالة الفسيولوجية الطبيعية، يرسل الدماغ إشارات عصبية متوازنة عبر "العصبونات الحركية العليا" تسمح بانقباض مجموعة واسترخاء الأخرى بسلاسة تامة (Inhibition). ولكن في حالات التشنج، يحدث تلف في هذه المسارات العصبية، مما يؤدي إلى غياب إشارات "التثبيط" أو الاسترخاء. النتيجة هي فرط نشاط العضلات القابضة (لأنها أقوى بطبيعتها) وتغلبها التام على العضلات الباسطة الضعيفة. هذا الخلل الميكانيكي المستمر هو ما يسبب التشوهات النمطية الشائعة مثل انثناء المعصم المستمر (Flexed Wrist)، انطواء الإبهام داخل راحة اليد (Thumb-in-Palm Deformity)، وانقباض الأصابع (Clenched Fist).
الأسباب وعوامل الخطر المؤدية لتشنج الطرف العلوي
ينتج تشنج الطرف العلوي بشكل أساسي عن تلف في الخلايا العصبية الحركية العليا في الدماغ أو الحبل الشوكي. هذا التلف يمكن أن يحدث في مراحل عمرية مختلفة ولأسباب متعددة، من أبرزها:
- الشلل الدماغي (Cerebral Palsy): وهو السبب الأكثر شيوعاً عند الأطفال، ويحدث نتيجة نقص الأكسجين أو تلف الدماغ أثناء الحمل، الولادة، أو في الأشهر الأولى من الحياة.
- السكتة الدماغية (Stroke): السبب الرئيسي للتشنج عند البالغين وكبار السن، حيث يؤدي انقطاع التروية الدموية عن جزء من الدماغ إلى تلف المراكز المسؤولة عن التحكم الحركي.
- إصابات الدماغ الرضية (Traumatic Brain Injury): الناتجة عن حوادث السيارات، السقوط من ارتفاع، أو الإصابات الرياضية العنيفة.
- إصابات الحبل الشوكي (Spinal Cord Injuries): خاصة الإصابات في منطقة العنق (الفقرات العنقية).
- التصلب المتعدد (Multiple Sclerosis): مرض مناعي ذاتي يؤدي إلى تآكل الغلاف المياليني للأعصاب، مما يسبب تشنجات عضلية متفرقة.
- الأورام الدماغية والتهابات الدماغ (Encephalitis/Meningitis): والتي قد تضغط على أو تدمر المسارات الحركية.
الأعراض والعلامات السريرية: كيف يظهر التشنج؟
تتفاوت شدة الأعراض من مريض لآخر بناءً على حجم التلف العصبي وموقعه. تشمل الأعراض والعلامات الكلاسيكية ما يلي:
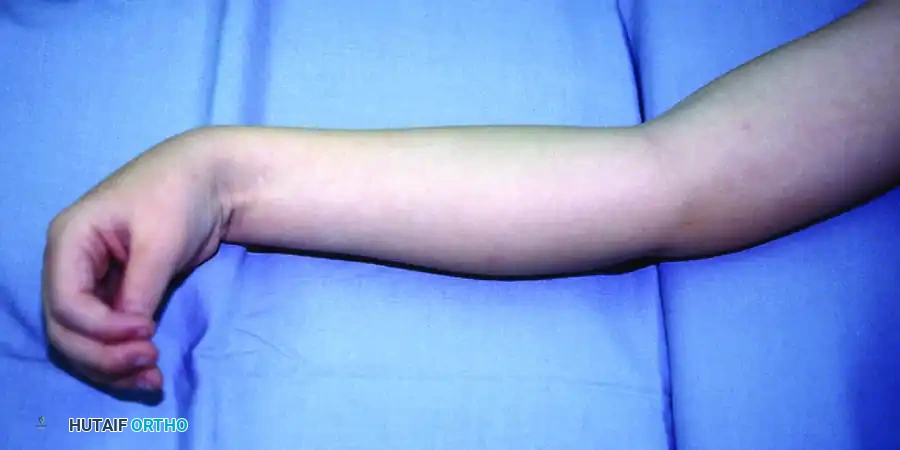
* وضعية الطرف غير الطبيعية: الكوع المثني، الساعد الملتف للداخل (Pronation)، المعصم المنثني بشدة، والأصابع المقبوضة.
* مقاومة الحركة (Spastic Catch): عند محاولة الطبيب أو المعالج فرد ذراع المريض بسرعة، يواجه مقاومة شديدة تشبه "موس الكباس" (Clasp-knife response).
* الألم المزمن: نتيجة الشد العضلي المستمر وتيبس المفاصل.
* صعوبة النظافة الشخصية: انقباض الأصابع المستمر وضم الإبهام للداخل يجعل من الصعب تنظيف باطن اليد، مما يؤدي إلى تراكم الفطريات والبكتيريا، وانبعاث روائح كريهة، وتقرحات جلدية خطيرة.
* فقدان المهارات الحركية الدقيقة: مثل الكتابة، تزرير القميص، أو الإمساك بكوب من الماء.
جدول (1): تصنيف شدة التشنج وتأثيره على الوظيفة (مقياس أشوورث المعدل المبسط)
| درجة التشنج | الوصف السريري لحالة الطرف العلوي | التأثير الوظيفي على المريض |
|---|---|---|
| الدرجة 0 | لا توجد زيادة في التوتر العضلي (طبيعي). | وظيفة طبيعية بالكامل لليد والذراع. |
| الدرجة 1 | زيادة طفيفة في التوتر العضلي، تظهر كإعاقة بسيطة عند نهاية الحركة (القبض أو البسط). | تأثير طفيف، المريض قادر على أداء معظم المهام اليومية مع بعض البطء. |
| الدرجة 2 | زيادة ملحوظة في التوتر العضلي في معظم نطاق الحركة، لكن لا يزال يمكن تحريك الطرف بسهولة. | صعوبة في المهارات الدقيقة، الحاجة إلى وقت أطول لارتداء الملابس أو تناول الطعام. |
| الدرجة 3 | زيادة كبيرة في التوتر العضلي، الحركة السلبية للطرف صعبة وتتطلب جهداً من المعالج. | فقدان كبير للوظيفة، اليد غالباً مغلقة، صعوبة في النظافة الشخصية. |
| الدرجة 4 | الطرف صلب تماماً (Rigid) في وضعية الانثناء أو البسط، لا يمكن تحريكه. | انعدام الوظيفة تماماً، خطر عالي للتقرحات الجلدية، ألم مزمن، تشوه ثابت. |
التقييم والتشخيص الطبي الدقيق
إن الخطوة الأولى نحو العلاج الناجح هي التقييم الدقيق. يعتمد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والمفاصل، على منهجية علمية صارمة للتفريق بين "التشنج الديناميكي" (الذي يختفي تحت التخدير أو أثناء النوم) و"التقلص الثابت أو الانكماش" (Contracture - حيث تقصر الأوتار والعضلات وتتصلب المفاصل بشكل دائم ولا تنفرد حتى أثناء النوم).
يتم التقييم من خلال:
* الفحص السريري الدقيق: تقييم نطاق الحركة الإيجابي (الذي يقوم به المريض) والسلبي (الذي يقوم به الطبيب).
* اختبارات إحصار العصب (Diagnostic Nerve Blocks): حقن مخدر موضعي حول أعصاب معينة لمعرفة أي العضلات هي المسببة للمشكلة، وما إذا كانت الجراحة ستفيد المريض.
* التخطيط الكهربائي للعضلات (EMG): لتحديد العضلات المفرطة النشاط بدقة.
* الأشعة السينية (X-rays): لاستبعاد وجود خلع أو تشوهات عظمية في مفاصل الرسغ والأصابع.
الخيارات العلاجية الشاملة: من التحفظي إلى الجراحي
لا يوجد حل "سحري" واحد لتشنج الطرف العلوي؛ بل هو برنامج علاجي مصمم خصيصاً لكل مريض. ينقسم العلاج إلى مسارين رئيسيين:
أولاً: العلاج التحفظي (غير الجراحي)
يُستخدم في المراحل المبكرة، أو للحالات الخفيفة إلى المتوسطة، أو كتحضير قبل الجراحة:
- العلاج الطبيعي والوظيفي (Physical & Occupational Therapy): هو حجر الأساس. يركز على تمارين الإطالة المستمرة لمنع قصر الأوتار، وتقوية العضلات الباسطة (الضعيفة) لمواجهة العضلات القابضة.
- الجبائر والأجهزة التقويمية (Splinting & Orthotics): استخدام جبائر ثابتة (أثناء الليل) للحفاظ على اليد في وضعية وظيفية مفتوحة، وجبائر ديناميكية (أثناء النهار) لتوفير إطالة مستمرة ولطيفة للأوتار المتشنجة.
- العلاج الدوائي الفموي: استخدام أدوية مرخية للعضلات مثل الباكلوفين (Baclofen) أو الديازيبام (Diazepam). عيبها الرئيسي هو تأثيرها المهدئ العام على الجسم والذي قد يسبب النعاس.
- حقن البوتولينوم توكسين (البوتكس - Botox): ثورة في علاج التشنج. يتم حقن البوتكس مباشرة في العضلات المفرطة النشاط (مثل قابضات الرسغ والأصابع). يعمل البوتكس على إعاقة الإشارات العصبية التي تسبب الانقباض، مما يؤدي إلى استرخاء العضلة لمدة تتراوح بين 3 إلى 6 أشهر. هذه النافذة الزمنية تسمح للعلاج الطبيعي بأن يكون أكثر فعالية.
ثانياً: التدخل الجراحي الترميمي للطرف العلوي
عندما تفشل العلاجات التحفظية، أو عندما يتحول التشنج الديناميكي إلى تقلص وتشوه ثابت (Fixed Contracture) يعيق الوظيفة أو يسبب ألماً شديداً ومشاكل في النظافة، يصبح التدخل الجراحي هو الحل الأمثل والضروري.
تشمل الخيارات الجراحية التي يجريها الجراح المتمرس ما يلي:
1. إطالة الأوتار والعضلات (Tendon Lengthening): مثل إطالة أوتار العضلات القابضة للرسغ والأصابع (Fractional lengthening). يتم عمل شقوق دقيقة في الوتر للسماح له بالتمدد، مما يخفف الشد ويسمح بفتح اليد.
2. تحرير العضلات (Muscle Release): فصل العضلة المتشنجة من منشأها العظمي لتقليل قوتها والسماح للمفصل بالعودة لوضعه الطبيعي (مثل تحرير العضلات المقربة للإبهام).
3. نقل الأوتار (Tendon Transfers): إجراء عبقري يتم فيه فصل وتر عضلة قوية (ولكنها تساهم في التشوه) ونقله وربطه بوتر عضلة ضعيفة لتحسين الوظيفة. مثال: نقل وتر العضلة القابضة الزندية للرسغ (FCU) إلى العضلة الباسطة الكعبرية القصيرة للرسغ (ECRB) لمساعدة المريض على رفع معصمه بدلاً من انثنائه للأسفل.
4. الاستئصال الانتقائي للأعصاب الحركية (Selective Motor Neurectomy): باستخدام تقنيات الجراحة الميكروسكوبية، يتم قطع فروع عصبية صغيرة جداً تغذي العضلات المتشنجة، مما يقلل من قوتها الانقباضية مع الحفاظ على الإحساس والوظيفة الأساسية.
5. دمج المفاصل (Arthrodesis): في الحالات الشديدة جداً والمتقدمة حيث تتلف المفاصل تماماً، يتم دمج مفصل الرسغ في وضعية مستقيمة (وظيفية) لتسهيل العناية باليد وتحسين مظهرها.
جدول (2): مقارنة شاملة بين العلاج التحفظي (البوتكس/الجبائر) والتدخل الجراحي
| وجه المقارنة | العلاج التحفظي (البوتكس + العلاج الطبيعي) | التدخل الجراحي الترميمي |
|---|---|---|
| الهدف الرئيسي | تخفيف التشنج المؤقت، تسهيل العلاج الطبيعي، وتأخير الجراحة. | تصحيح التشوهات الثابتة، إطالة الأوتار المقصرة، وتحسين الميكانيكا الحيوية بشكل دائم. |
| مدة الفعالية | مؤقتة (3 إلى 6 أشهر للبوتكس)، يتطلب تكرار الحقن. | دائمة (في معظم الحالات إذا تم الالتزام بالتأهيل). |
| نوع التشنج المستهدف | التشنج الديناميكي (العضلة تنقبض بشدة لكن المفصل لا يزال مرناً). | التقلص الثابت (Contractures) (العضلة والمفصل متصلبان ولا يمكن فردهما). |
| فترة التعافي | فورية إلى أيام قليلة، يمكن العودة للنشاط مباشرة. | أسابيع إلى أشهر، يتطلب جبس وتأهيل مكثف بعد الجراحة. |
| المخاطر والمضاعفات | ضعف مؤقت في العضلات المجاورة، ألم موضعي مكان الحقن. | مخاطر التخدير، العدوى، الالتصاقات الوترية (نادرة مع الجراح الخبير). |
خطوات الإجراء الجراحي: رحلة المريض خطوة بخطوة
إذا قرر الطبيب والمريض المضي قدماً في الخيار الجراحي، فإن العملية تمر بمراحل دقيقة لضمان أعلى نسب النجاح:
- التحضير ما قبل الجراحة: تقييم شامل للحالة الصحية، إيقاف مميعات الدم، ومناقشة التوقعات الواقعية مع المريض وأسرته.
- التخدير: غالباً ما يتم الإجراء تحت التخدير العام أو التخدير الناحي (إحصار الضفيرة العضدية) لضمان راحة المريض تماماً.
- التدخل الجراحي الميكروسكوبي: يقوم الجراح بعمل شقوق تجميلية دقيقة. يتم استخدام أدوات الجراحة الميكروسكوبية للتعامل مع الأوتار والأعصاب بمنتهى الدقة. يتم إطالة الأوتار القابضة، أو نقل الأوتار حسب الخطة الجراحية الموضوعة مسبقاً.
- الإغلاق والتثبيت: يتم إغلاق الجروح بخيوط تجميلية، ثم توضع اليد والساعد في جبيرة أو جبس في "الوضعية التصحيحية الجديدة" (غالباً مع فرد المعصم والأصابع) للسماح للأوتار بالالتئام في طولها الجديد.
الدليل الشامل للتأهيل ما بعد الجراحة (Rehabilitation)
نجاح الجراحة يمثل 50% فقط من العلاج؛ الـ 50% الأخرى تعتمد كلياً على برنامج التأهيل والعلاج الطبيعي. ينقسم التأهيل إلى ثلاث مراحل:
- المرحلة الأولى (أول 3-4 أسابيع): مرحلة التثبيت. تبقى اليد في الجبس لحماية الأوتار التي تم إصلاحها أو نقلها. يركز المريض على تحريك الكتف لتجنب التيبس.
- المرحلة الثانية (الأسابيع 4-8): إزالة الجبس واستبداله بجبيرة متحركة. يبدأ العلاج الطبيعي اللطيف (Passive Range of Motion) لمنع الالتصاقات حول الأوتار. يتم تعليم المريض كيفية تنشيط الأوتار المنقولة في وظيفتها الجديدة (إعادة تدريب الدماغ - Neuroplasticity).
- المرحلة الثالثة (من الشهر الثاني فصاعداً): تمارين التقوية النشطة (Active Strengthening). التركيز على المهارات الوظيفية الدقيقة مثل الإمساك بالأشياء، الكتابة، واستخدام اليد في أنشطة الحياة اليومية بشكل طبيعي قدر الإمكان.
لماذا تختار الأستاذ الدكتور محمد هطيف لرحلة علاجك؟
عندما يتعلق الأمر بجراحات الطرف العلوي واليد، خاصة في الحالات العصبية المعقدة مثل التشنج، فإن اختيار الجراح هو العامل الحاسم في نجاح العلاج. يبرز اسم الأستاذ الدكتور محمد هطيف كأفضل وأهم مرجعية طبية في هذا التخصص الدقيق في العاصمة صنعاء واليمن بشكل عام.
يتمتع البروفيسور هطيف بمكانة أكاديمية مرموقة كأستاذ جراحة العظام والمفاصل في جامعة صنعاء، مدعوماً بخبرة عملية تتجاوز الـ 20 عاماً في غرف العمليات. ما يميز عيادته هو الاعتماد الكامل على أحدث ما توصلت إليه التكنولوجيا الطبية العالمية، بما في ذلك:
* الجراحة الميكروسكوبية الدقيقة (Microsurgery): للتعامل مع الأعصاب والأوتار الدقيقة في اليد بأعلى درجات الأمان.
* مناظير المفاصل بتقنية 4K: للتشخيص والعلاج بأقل تدخل جراحي ممكن.
* جراحات المفاصل الصناعية (Arthroplasty): للحالات المتقدمة التي تتطلب استبدال المفصل.
ولعل أهم ما يشتهر به الأستاذ الدكتور محمد هطيف، إلى جانب مهارته الجراحية الفذة، هو الأمانة الطبية المطلقة. فهو يضع مصلحة المريض أولاً، ولا ينصح بالتدخل الجراحي إلا إذا كان هو الخيار الأمثل والوحيد لتحسين جودة حياة المريض، مع تقديم شرح وافٍ وشفاف لكل خطوة من خطوات العلاج.

قصص نجاح ملهمة من عيادة الدكتور هطيف
- حالة "أحمد" (ناجٍ من سكتة دماغية): عانى أحمد (55 عاماً) من تشنج شديد في يده اليمنى بعد سكتة دماغية، مما أدى إلى انطواء أصابعه بقوة داخل راحة يده، مسبباً ألماً مستمراً وتقرحات جلدية. بعد تقييم دقيق من قبل د. هطيف، خضع أحمد لجراحة إطالة الأوتار القابضة. اليوم، وبفضل الجراحة وبرنامج التأهيل، تمكن أحمد من فتح يده، تخلص من الألم تماماً، وعاد لاستخدام يده في مهامه اليومية الأساسية.
- حالة الطفلة "سارة" (شلل دماغي): كانت سارة (8 سنوات) تعاني من تشوه المعصم المنثني وإبهام متداخل يمنعها من الإمساك بأقلام التلوين. أجرى لها د. هطيف عملية نقل أوتار ناجحة. بعد أشهر من العلاج الطبيعي، أصبحت سارة قادرة على فرد معصمها واستخدام يدها في المدرسة بثقة، مما حسن من حالتها النفسية بشكل لا يوصف.
الأسئلة الشائعة (FAQ): إجابات وافية لكل استفساراتكم
1. هل يمكن الشفاء من تشنج الطرف العلوي بشكل نهائي؟
التشنج الناتج عن إصابة في الدماغ (مثل الشلل الدماغي أو السكتة) هو حالة عصبية مزمنة. لا يوجد "علاج شافٍ" يعيد المسارات العصبية التالفة في الدماغ، ولكن التدخلات الطبية والجراحية تنجح بشكل كبير في إدارة الأعراض، تصحيح التشوهات، وتحسين وظيفة اليد بشكل يغير حياة المريض.
2. متى يصبح التدخل الجراحي أمراً حتمياً؟
نلجأ للجراحة عندما تفشل العلاجات التحفظية (مثل البوتكس والجبائر) في السيطرة على التشنج، أو عندما تتحول العضلات إلى حالة "التقلص الثابت" (Contracture) حيث تتصلب المفاصل ولا يمكن فردها حتى بالقوة، أو عندما يعاني المريض من ألم مبرح وصعوبة في الحفاظ على نظافة اليد مما ينذر بحدوث تقرحات خطيرة.
3. أيهما أفضل: حقن البوتكس أم الجراحة؟
لا يوجد أحدهما أفضل من الآخر بالمطلق؛ فلكل منهما دوره في مراحل مختلفة. البوتكس ممتاز للتشنج الديناميكي (المرن) ويوفر راحة مؤقتة تساعد في العلاج الطبيعي. أما الجراحة فهي الحل الأمثل والنهائي للتقلصات الثابتة والتشوهات الهيكلية التي لا تستجيب للبوتكس.
4. ما هي نسبة نجاح جراحات ترميم اليد التشنجية؟
نسب النجاح عالية جداً (تتجاوز 85-90%) فيما يتعلق بتحقيق الأهداف الموضوعة مسبقاً، مثل تخفيف الألم، تسهيل النظافة الشخصية، وتحسين المظهر. أما تحسن الوظيفة الدقيقة (مثل الكتابة) فيعتمد على مقدار التحكم العصبي المتبقي لدى المريض قبل الجراحة.
5. هل هناك حد عمري لإجراء هذه الجراحات؟
لا يوجد حد عمري صارم. تُجرى هذه العمليات للأطفال (غالباً بعد سن 4-6 سنوات لضمان تعاونهم في العلاج الطبيعي)، وتُجرى للبالغين وكبار السن (بعد السكتات الدماغية) طالما أن حالتهم الصحية العامة تسمح بالتخدير.
6. هل ستعود يدي طبيعية 100% بعد الجراحة؟
من المهم وضع توقعات واقعية. الجراحة تحسن الوظيفة والمظهر بشكل كبير وتمنع تدهور الحالة، لكنها قد لا تعيد اليد إلى حالتها الطبيعية بنسبة 100% بسبب التلف العصبي الأساسي في الدماغ. سيناقش معك الدكتور هطيف التوقعات بدقة قبل العملية.
7. كم تستغرق فترة التأهيل والعلاج الطبيعي بعد الجراحة؟
تعتبر فترة التأهيل حاسمة. تتطلب عادة من 3 إلى 6 أشهر من الالتزام ببرنامج العلاج الطبيعي والوظيفي لتدريب العضلات والأوتار على وضعيتها ووظيفتها الجديدة.
8. هل يمكن أن يعود التشنج أو التشوه بعد الجراحة؟
إذا تم إجراء الجراحة بشكل صحيح (مثل نقل الأوتار لموازنة القوى) والتزم المريض ب
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
