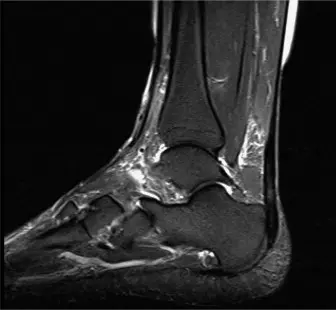
نقل وتر الإبهام الطويل (FHL) لعلاج تمزق وتر العرقوب المزمن: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
نقل وتر الإبهام الطويل (FHL) هو إجراء جراحي فعال لعلاج تمزق وتر العرقوب المزمن، خاصةً في حالات الفجوات الكبيرة. يتضمن استخدام وتر من إصبع القدم الكبير لتقوية وتر العرقوب المتضرر، مما يعيد القوة والوظيفة للقدم.
الخلاصة الطبية السريعة: نقل وتر الإبهام الطويل (FHL) هو إجراء جراحي فعال لعلاج تمزق وتر العرقوب المزمن، خاصةً في حالات الفجوات الكبيرة. يتضمن استخدام وتر من إصبع القدم الكبير لتقوية وتر العرقوب المتضرر، مما يعيد القوة والوظيفة للقدم.
مقدمة: تمزق وتر العرقوب المزمن والحل الفعال
يُعد وتر العرقوب (Achilles tendon) أقوى وأسمك وتر في جسم الإنسان، وهو ضروري للحركة والمشي والقفز. عندما يتعرض هذا الوتر للتمزق، يمكن أن يكون ذلك تجربة مؤلمة ومحددة للحركة. في حين أن التمزقات الحادة (التي تحدث حديثًا) غالبًا ما تُعالج بالترميم المباشر، فإن التمزقات المزمنة تمثل تحديًا طبيًا أكبر. يُعرف التمزق بأنه مزمن إذا مر عليه أكثر من 4-6 أسابيع من تاريخ الإصابة دون علاج، ويتميز بوجود فجوة كبيرة في الوتر، وتكون نسيج ندبي، وانكماش في الوتر والعضلات المحيطة. هذه العوامل تجعل الترميم المباشر صعبًا أو مستحيلًا دون شد مفرط، مما يستدعي اللجوء إلى تقنيات إعادة البناء الأكثر تعقيدًا.
تزداد حالات تمزق وتر العرقوب بشكل ملحوظ، خاصة بين الرياضيين الهواة في منتصف العمر المعروفين باسم "محاربي عطلة نهاية الأسبوع". على الرغم من أن معظم الحالات تُشخص وتعالج مبكرًا، إلا أن نسبة لا يُستهان بها من التمزقات قد تُشخّص بشكل خاطئ في البداية، أو تُهمل، أو قد يحدث تمزق ثانوي بعد العلاج الأولي، مما يؤدي إلى حالة مزمنة. هذه الحالات المزمنة تسبب ألمًا مستمرًا، وضعفًا في حركة القدم للأسفل (الانبساط الأخمصي)، وعدم القدرة على الوقوف على طرف إصبع واحد، وإعاقة وظيفية كبيرة تؤثر على جودة الحياة.
في مثل هذه الحالات المعقدة، برزت تقنية "نقل وتر الإبهام الطويل (Flexor Hallucis Longus - FHL)" كحل ذهبي لإعادة بناء وتر العرقوب. وتر FHL هو وتر قوي وغير أساسي (يمكن الاستغناء عنه دون فقدان كبير للوظيفة)، ويقع في منطقة قريبة من وتر العرقوب، كما أن استئصاله غالبًا ما يؤدي إلى الحد الأدنى من القصور الوظيفي بفضل عمله التآزري مع وتر الإبهام الطويل الآخر (Flexor Digitorum Longus - FDL). يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، الخبير الأول في صنعاء في هذا النوع من الجراحات المعقدة، ويقدم رعاية متخصصة باستخدام أحدث التقنيات لضمان أفضل النتائج للمرضى.
يهدف هذا الدليل الشامل إلى تزويدكم بمعلومات تفصيلية حول عملية نقل وتر الإبهام الطويل لعلاج تمزق وتر العرقوب المزمن، بدءًا من التشريح والأسباب، مرورًا بأعراض المرض وتشخيصه، وصولًا إلى تفاصيل الجراحة، مراحل التعافي، والمضاعفات المحتملة. نأمل أن يكون هذا الدليل مرجعًا قيمًا لكم في رحلتكم نحو الشفاء الكامل.
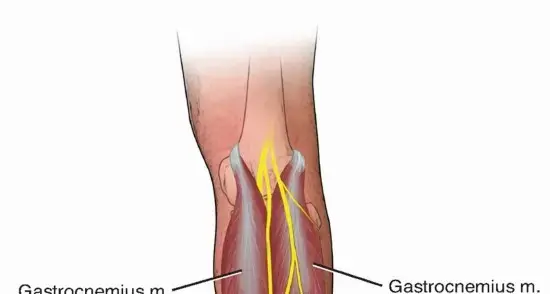
وصف طبي دقيق للمريض: توضح هذه الصورة التشريحية موقع وتر الإبهام الطويل (FHL) وعلاقته بالأوعية الدموية والأعصاب في الجزء الخلفي من الساق، مما يساعد على فهم سبب اختياره لهذه الجراحة.
التشريح الأساسي لوتر العرقوب ووتر الإبهام الطويل
لفهم عملية نقل وتر الإبهام الطويل، من الضروري أن يكون لدينا فهم واضح للتشريح الأساسي لوتر العرقوب (وتر أخيل) ووتر الإبهام الطويل (FHL).
وتر العرقوب (وتر أخيل)
وتر العرقوب هو أقوى وأسمك وتر في جسم الإنسان. يتكون من التقاء عضلتين كبيرتين في الساق الخلفية: عضلة الساق (Gastrocnemius) والعضلة النعلية (Soleus)، والتي تُعرف معًا باسم "عضلات الساق الثلاثية" (Triceps Surae). يلتصق هذا الوتر بالجزء الخلفي من عظم الكعب (Calcaneal Tuberosity). يتميز الوتر بالتواء طبيعي بزاوية 90 درجة، حيث تدور الألياف من الجزء الداخلي للعضلة الساقية نحو الخارج، وتدور الألياف من الجزء الخارجي نحو الداخل قبل الالتصاق بالعظم. هذا الالتواء التشريحي مهم لأنه يؤثر على ميكانيكا الحركة وأنماط التمزق المحتملة.
- الإمداد الدموي: يتميز وتر العرقوب بإمداد دموي ضعيف نسبيًا، خاصة في منطقة تُعرف بـ "منطقة حوض الصرف" (Watershed Zone) التي تقع على بعد 2-6 سم من نقطة الالتصاق، وهي منطقة شائعة للتمزقات. يأتي معظم الدم من الشريان الظنبوبي الخلفي عبر الغشاء المحيط بالوتر (Paratenon)، وبدرجة أقل من الشريان الشظوي.
- التعصيب: يأتي التعصيب الحركي لعضلتي الساق والنعلية من العصب الظنبوبي (Tibial Nerve) (S1, S2). أما التعصيب الحسي حول الوتر فيأتي بشكل أساسي من العصب الساقي (Sural Nerve)، الذي يمر سطحيًا على طول الحافة الجانبية لوتر العرقوب. إصابة العصب الساقي أثناء الجراحة تُعد من المضاعفات الشائعة نسبيًا، ولذلك يتخذ الأستاذ الدكتور محمد هطيف وفريقه كافة الاحتياطات لحمايته.
وتر الإبهام الطويل (Flexor Hallucis Longus - FHL)
تنشأ عضلة الإبهام الطويل (FHL) من السطح الخلفي لعظم الشظية والغشاء بين العظمين. يُعد وترها قويًا ويوفر قوة كبيرة لثني إصبع القدم الكبير للأسفل (الانبساط الأخمصي)، كما يساهم في حركة الانبساط الأخمصي للكاحل بشكل عام.
- مسار الوتر: يمر وتر FHL في أخدود على الجانب الخلفي من عظم الكاحل (Talus)، ثم يتجه تحت نتوء في عظم الكاحل يُسمى "السندان" (Sustentaculum Tali) (الذي يقع داخليًا بالنسبة لوتر الإبهام الطويل الآخر FDL والحزمة الوعائية العصبية)، قبل أن يدخل القدم ليلتصق بالجزء السفلي من السلامية البعيدة لإصبع القدم الكبير.
- العلاقة بالهياكل الوعائية العصبية: في الجزء الخلفي العميق من الساق، يقع وتر FHL عميقًا تحت وتر الإبهام الطويل الآخر (FDL) ووتر الظنبوب الخلفي (Tibialis Posterior). يقع مباشرةً جانبيًا للشريان الظنبوبي الخلفي والعصب الظنبوبي، اللذين يمران داخل النفق الرسغي (Tarsal Tunnel). عند استئصال وتر FHL من الجزء العلوي، يجب توخي الحذر الشديد لحماية هذه الهياكل الحيوية.
-
عقدة هنري (Knot of Henry - Chiasma Plantare):
تُعد هذه العقدة هيكلًا تشريحيًا حيويًا، وهي عبارة عن تقاطع وتري يقع في منتصف القدم/مؤخرة القدم، حيث يمر وتر FHL عادةً فوق وتر FDL، ويتبادلان جزءًا من الألياف الوترية. بعد هذا التقاطع، يمر وتر FHL عميقًا تحت وتر FDL، مما يساهم في ثني أصابع القدم ودعم قوس القدم.
من الناحية الجراحية، تُعد عقدة هنري مهمة جدًا لأنها تمثل النقطة التي يمكن بعدها استئصال وتر FHL دون التسبب في قصور وظيفي كبير لأصابع القدم الصغيرة، حيث يمكن لوتر FDL أن يعوض وظيفة FHL عند هذا المفصل. عادةً، لاستعادة وتر العرقوب، يتم استئصال وتر FHL من المنطقة القريبة من عقدة هنري للحصول على أقصى طول ممكن للوتر المطلوب للنقل. هذا الإجراء، الذي يقوم به الأستاذ الدكتور محمد هطيف بدقة متناهية، يضمن الحفاظ على وظيفة القدم قدر الإمكان.
ميكانيكا نقل وتر FHL الحيوية
تساهم وحدة عضلة ووتر FHL بشكل كبير في حركة الانبساط الأخمصي للكاحل، وإن كان بدرجة أقل من وتر العرقوب. عند نقل وتر FHL لتعزيز وتر العرقوب المتمزق مزمنًا، يتم الاستفادة من وظيفته التآزرية مع عضلات الساق الثلاثية. بعد النقل، يساعد وتر FHL في الانبساط الأخمصي، ويسد الفجوة، ويوفر تعزيزًا بيولوجيًا دائمًا. الهدف هو استعادة ليس فقط القوة، بل أيضًا القدرة على التحمل والقدرات الديناميكية لعضلات الانبساط الأخمصي في الكاحل. أظهرت الدراسات أنه على الرغم من حدوث بعض الضعف في ثني إصبع القدم الكبير بشكل منفصل، فإن النتائج الوظيفية العامة ممتازة بفضل تعويض وتر FDL والمساهمة الثانوية لوتر FHL في حركة إصبع القدم الكبير المعزولة مقارنة بدوره في ميكانيكا القدم العامة.

الأسباب وعوامل الخطر لتمزق وتر العرقوب المزمن
فهم أسباب تمزق وتر العرقوب، وكيف يمكن أن يصبح مزمنًا، أمر بالغ الأهمية للوقاية والعلاج.
أسباب تمزق وتر العرقوب الحاد
عادة ما يحدث تمزق وتر العرقوب الحاد نتيجة لجهد مفاجئ أو حركة قوية تتجاوز قدرة تحمل الوتر. تشمل الأسباب الشائعة:
*
الأنشطة الرياضية:
خاصة تلك التي تتضمن حركات مفاجئة مثل القفز، الركض السريع، أو التوقف المفاجئ (كرة السلة، كرة القدم، التنس، ألعاب القوى). يُعرف هذا بالعامية بـ "محاربي عطلة نهاية الأسبوع" الذين يمارسون الرياضة بشكل مكثف بعد فترة خمول.
*
الجهد المفاجئ:
مثل السقوط من مكان مرتفع أو التعثر.
*
الإصابات المباشرة:
على الرغم من أنها أقل شيوعًا، إلا أن ضربة مباشرة قوية قد تؤدي إلى تمزق.
عوامل الخطر لتمزق وتر العرقوب
هناك عدة عوامل قد تزيد من خطر تمزق وتر العرقوب:
*
العمر:
يزداد الخطر مع التقدم في العمر، خاصة في الفئة العمرية بين 30 و 50 عامًا.
*
الجنس:
الرجال أكثر عرضة للتمزق من النساء.
*
السمنة:
زيادة الوزن تضع ضغطًا إضافيًا على الوتر.
*
بعض الأدوية:
*
المضادات الحيوية من فئة الفلوروكينولون (Fluoroquinolones):
مثل السيبروفلوكساسين والليفوفلوكساسين، يمكن أن تزيد من خطر تمزق الأوتار.
*
الكورتيكوستيرويدات (Corticosteroids):
خاصة عند حقنها حول الوتر، قد تضعف نسيج الوتر.
*
بعض الحالات الطبية:
مثل النقرس، الفشل الكلوي، أو ارتفاع الكوليسترول.
*
تاريخ سابق لإصابة وتر العرقوب:
تمزق سابق أو التهاب في الوتر (Achilles Tendinopathy) يزيد من خطر التمزق المتكرر.
*
عدم الإحماء الكافي:
قبل ممارسة الرياضة.
*
تغير مفاجئ في مستوى النشاط:
البدء في نشاط رياضي مكثف فجأة دون تدرج.
كيف يتحول التمزق إلى حالة مزمنة؟
يصبح تمزق وتر العرقوب مزمنًا عندما لا يتم علاجه بشكل فعال خلال الأسابيع الأولى بعد الإصابة. تشمل الأسباب الرئيسية لذلك:
*
التشخيص الخاطئ الأولي:
قد يُخطئ الأطباء في تشخيص التمزق الحاد على أنه مجرد التواء أو شد عضلي، مما يؤخر العلاج المناسب.
*
الإهمال أو التأخر في طلب العناية الطبية:
قد يتجاهل بعض الأفراد الأعراض أو يؤخرون زيارة الطبيب.
*
التمزق المتكرر (Re-rupture):
بعد علاج أولي (جراحي أو غير جراحي)، قد يحدث تمزق جديد للوتر.
*
عدم الالتزام ببرنامج إعادة التأهيل:
بعد الجراحة أو العلاج التحفظي، قد يؤدي عدم الالتزام بالتعليمات إلى نتائج غير مرضية أو تمزق جديد.
في الحالات المزمنة، تحدث تغيرات هيكلية في الوتر والعضلات المحيطة، مثل تكون فجوة كبيرة بين طرفي الوتر، وتكوين نسيج ندبي سميك، وانكماش أطراف الوتر، وضمور في عضلات الساق. هذه التغيرات تجعل العلاج أكثر تعقيدًا وتتطلب غالبًا تدخلًا جراحيًا متخصصًا مثل نقل وتر الإبهام الطويل، وهو ما يتميز به الأستاذ الدكتور محمد هطيف في صنعاء.
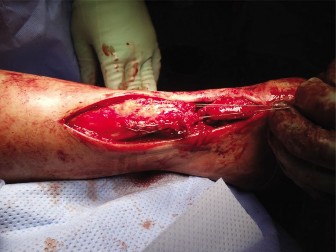
الأعراض والتشخيص المبكر لتمزق وتر العرقوب
معرفة الأعراض وكيفية التشخيص المبكر لتمزق وتر العرقوب أمر حيوي لتجنب تحوله إلى حالة مزمنة.
أعراض تمزق وتر العرقوب الحاد
عندما يحدث تمزق حاد في وتر العرقوب، يصف المرضى عادة الأعراض التالية:
*
صوت فرقعة مفاجئ:
قد يسمع المريض صوت "فرقعة" أو "طقطقة" عالية عند لحظة الإصابة، وكأن شخصًا ما ركله من الخلف.
*
ألم حاد ومفاجئ:
في الجزء الخلفي من الكاحل أو الساق.
*
تورم وكدمات:
في المنطقة المصابة.
*
صعوبة في المشي:
أو عدم القدرة على وضع وزن على القدم المصابة.
*
عدم القدرة على الوقوف على أطراف الأصابع:
أو دفع القدم للأسفل.
*
الشعور بفجوة:
عند لمس الجزء الخلفي من الكاحل، قد يشعر المريض بفجوة أو انخفاض في مكان الوتر.
أعراض تمزق وتر العرقوب المزمن
تختلف أعراض التمزق المزمن قليلًا عن الحاد، حيث تكون أكثر استمرارية وتأثيرًا على الوظيفة اليومية:
*
ألم مستمر:
في الجزء الخلفي من الكاحل، قد يزداد مع النشاط.
*
ضعف شديد في الانبساط الأخمصي (دفع القدم للأسفل):
مما يؤثر على المشي والجري والقفز.
*
عدم القدرة على أداء رفع الكعب الفردي (Single Heel Raise):
وهو اختبار أساسي لقوة وتر العرقوب.
*
العَرَج (Limp):
بسبب ضعف الدفع من القدم المصابة.
*
الشعور بفجوة واضحة:
عند لمس الوتر، تكون الفجوة أكثر وضوحًا وقد تكون مصحوبة بكتلة من النسيج الندبي.
*
تصلب في الكاحل:
وصعوبة في تحريكه.
*
ضمور في عضلات الساق:
مع مرور الوقت، قد تلاحظ أن عضلات الساق المصابة أصبحت أضعف وأصغر حجمًا.
التشخيص المبكر
التشخيص السريع والدقيق لتمزق وتر العرقوب الحاد أمر بالغ الأهمية لتجنب تحوله إلى حالة مزمنة. يعتمد التشخيص على:
*
التاريخ المرضي والفحص السريري:
يسأل الطبيب عن كيفية حدوث الإصابة والأعراض. خلال الفحص، يقوم الأستاذ الدكتور محمد هطيف بتقييم المنطقة المصابة، ويبحث عن التورم والكدمات، ويتحسس الوتر بحثًا عن فجوة.
*
اختبار طومسون (Thompson Test):
هذا الاختبار هو علامة كلاسيكية لتمزق وتر العرقوب. يستلقي المريض على بطنه مع تدلي القدم من حافة الطاولة. يقوم الطبيب بضغط عضلة الساق. إذا كان الوتر سليمًا، فإن القدم ستتحرك للأسفل (انبساط أخمصي). أما إذا كان الوتر متمزقًا، فلن تتحرك القدم أو ستتحرك بشكل ضئيل جدًا.
*
اختبار قوة الانبساط الأخمصي:
يطلب الطبيب من المريض دفع قدمه للأسفل ضد مقاومة لتقييم قوة الوتر.
في حالة الشك في التمزق أو إذا كانت الأعراض تشير إلى تمزق مزمن، يتم اللجوء إلى الفحوصات التصويرية لتأكيد التشخيص وتحديد مدى الإصابة.
التشخيص الدقيق والفحوصات اللازمة
للحصول على تشخيص دقيق لتمزق وتر العرقوب المزمن وتحديد أفضل خطة علاجية، يعتمد الأستاذ الدكتور محمد هطيف على مجموعة من الفحوصات المتخصصة.
1. التقييم السريري الشامل
يبدأ التشخيص بتقييم سريري دقيق يقوم به الأستاذ الدكتور محمد هطيف. يتضمن ذلك:
*
التاريخ المرضي:
سؤال المريض عن تفاصيل الإصابة، متى حدثت، كيف تطورت الأعراض، العلاجات السابقة (إن وجدت)، ومستوى النشاط البدني الحالي والمطلوب.
*
الفحص البدني:
يتم فحص القدم والكاحل والساق المصابة. يبحث الدكتور عن علامات التورم، الكدمات، التغيرات الجلدية، ويتحسس وتر العرقوب لتحديد موقع وحجم الفجوة، ووجود أي كتل من النسيج الندبي. يتم تقييم قوة الانبساط الأخمصي، والقدرة على أداء رفع الكعب الفردي، ونطاق حركة الكاحل. كما يتم تقييم وتر الإبهام الطويل (FHL) للتأكد من سلامته وقابليته للاستخدام في النقل.
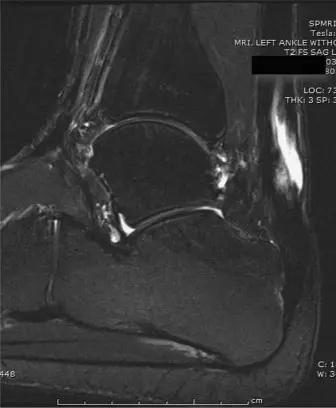
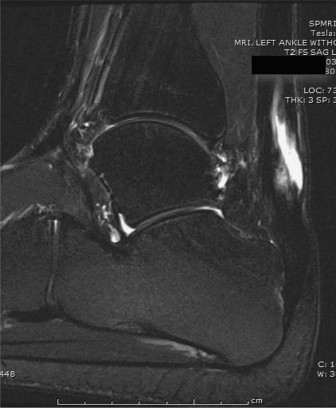
2. التصوير بالرنين المغناطيسي (MRI)
يُعد التصوير بالرنين المغناطيسي (MRI) هو المعيار الذهبي لتقييم تمزقات وتر العرقوب المزمنة. يوفر هذا الفحص صورًا مفصلة للأنسجة الرخوة ويسمح لـ الأستاذ الدكتور محمد هطيف بتقييم عدة جوانب حيوية:
*
مدى الفجوة:
يحدد بدقة حجم الفجوة بين طرفي الوتر الممزق.
*
جودة أطراف الوتر المتبقية:
يوضح ما إذا كانت أطراف الوتر المتضررة سليمة بما يكفي للترميم أو تعاني من تغيرات تنكسية أو تليف شديد.
*
درجة انكماش العضلات وضمورها:
يقيم مدى تراجع عضلات الساق (Gastrocnemius-Soleus complex) وضمورها، وهو أمر شائع في التمزقات المزمنة.
*
سلامة وتر FHL:
يتأكد من أن وتر الإبهام الطويل نفسه سليم ولا يعاني من أي أمراض سابقة، مما يجعله مناسبًا للاستخدام كوتر ناقل.
*
استبعاد أمراض أخرى:
يساعد في استبعاد أسباب أخرى للألم أو ضعف القدم.
3. الموجات فوق الصوتية (Ultrasound)
يمكن أن توفر الموجات فوق الصوتية تقييمًا ديناميكيًا لفجوة الوتر وانكماشه. وهي مفيدة أيضًا في العيادة بسبب سرعتها وعدم تعرضها للإشعاع. ومع ذلك، فإن دقتها تعتمد بشكل كبير على مهارة وخبرة الفاحص.
4. الأشعة السينية (X-rays)
تُستخدم الأشعة السينية بشكل أساسي لاستبعاد الكسور العظمية، مثل كسور عظم الكعب (Calcaneal avulsion fractures) أو أي أمراض عظمية أخرى قد تكون مرتبطة بالألم. لا تُظهر الأشعة السينية الأنسجة الرخوة مثل الأوتار بشكل مباشر، ولكنها جزء مهم من التقييم الشامل لاستبعاد المشاكل الهيكلية العظمية.
من خلال الجمع بين التقييم السريري الدقيق والفحوصات التصويرية المتقدمة، يتمكن الأستاذ الدكتور محمد هطيف من وضع خطة علاجية مخصصة لكل مريض، مع الأخذ في الاعتبار حجم التمزق، جودة الأنسجة، مستوى نشاط المريض، وتوقعاته من العلاج. هذا النهج الشامل يضمن اختيار العلاج الأمثل، والذي غالبًا ما يكون نقل وتر الإبهام الطويل في حالات التمزق المزمن الكبير.
خيارات العلاج ونقل وتر الإبهام الطويل (FHL)
يعتمد قرار علاج تمزق وتر العرقوب المزمن، سواء كان تحفظيًا أو جراحيًا، واختيار تقنية نقل وتر الإبهام الطويل (FHL) بشكل خاص، على عدة عوامل مهمة تشمل مستوى نشاط المريض، مدى حجم الفجوة في الوتر، والحالة الصحية العامة للمريض.
1. العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي خيارًا لبعض حالات تمزق وتر العرقوب، ولكنه غالبًا ما يكون أقل فعالية في التمزقات المزمنة الكبيرة.
*
لمن هو مناسب؟
المرضى ذوو الاحتياجات الوظيفية المنخفضة، كبار السن، أو الذين يعانون من حالات صحية مزمنة (مثل السكري الشديد، أمراض الأوعية الدموية الطرفية) التي تزيد من مخاطر الجراحة. قد يكون مناسبًا أيضًا للتمزقات المزمنة الصغيرة جدًا التي لا تسبب ضعفًا وظيفيًا كبيرًا.
*
ماذا يشمل؟
استخدام جبيرة أو حذاء طبي خاص (CAM boot) يثبت الكاحل في وضع الانبساط الأخمصي ثم يتم تعديله تدريجيًا نحو الوضع المحايد، بالإضافة إلى العلاج الطبيعي لتقوية العضلات المحيطة.
*
العيوب:
غالبًا ما يؤدي إلى ضعف متبقٍ في قوة الانبساط الأخمصي وزيادة خطر إعادة التمزق، خاصة في الحالات المزمنة.
2. العلاج الجراحي (نقل وتر الإبهام الطويل FHL)
يُعد التدخل الجراحي الخيار الأفضل والأكثر فعالية لتمزق وتر العرقوب المزمن، خاصةً عندما تكون الفجوة كبيرة. يُعتبر نقل وتر الإبهام الطويل (FHL) التقنية الذهبية في هذه الحالات.
دواعي التدخل الجراحي (نقل وتر FHL):
- التمزق المزمن: أي تمزق مضى عليه أكثر من 4-6 أسابيع من الإصابة، خاصة مع وجود ضعف وظيفي ملحوظ.
- فجوة وترية كبيرة: عادة ما تكون الفجوات التي تزيد عن 3 سم ولا يمكن إغلاقها بالترميم المباشر دون شد مفرط.
- فشل العلاج التحفظي: استمرار الألم، الضعف، أو القيود الوظيفية على الرغم من العلاج غير الجراحي المناسب.
- فشل الترميم الأولي: حدوث تمزق جديد بعد جراحة أولية.
- الأفراد النشطون: المرضى الذين لديهم متطلبات وظيفية عالية ويرغبون في العودة إلى مستويات نشاطهم قبل الإصابة، بما في ذلك ممارسة الرياضة.
- الضعف الكبير: عدم القدرة على أداء رفع الكعب بساق واحدة.
موانع التدخل الجراحي:
- الالتهاب النشط: سواء كان موضعيًا في القدم أو التهابًا جهازيًا.
- أمراض الأوعية الدموية الطرفية الشديدة: التي قد تؤثر على التئام الجروح.
- اعتلال الأعصاب الطرفية الشديد: خطر تقرحات الأعصاب وضعف
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك