إعادة بناء وتر أخيل المزمن: تقنية V-Y المتقدمة ونقل وتر إبهام القدم (FHL) مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
إعادة بناء وتر أخيل المزمن هو إجراء جراحي متقدم لعلاج التمزقات القديمة التي لم تُعالج. يتضمن تقنية V-Y لتطويل الوتر ونقل وتر العضلة الطويلة المثنية لإبهام القدم (FHL) لتعزيز الإصلاح واستعادة القوة والوظيفة. يقدم الأستاذ الدكتور محمد هطيف هذا العلاج المتخصص في صنعاء.
الخلاصة الطبية السريعة: يُعد إعادة بناء وتر أخيل المزمن من أكثر الإجراءات الجراحية تعقيداً ودقة في طب جراحة العظام، وهو مخصص لعلاج التمزقات القديمة والمهملة التي خلفت فجوة كبيرة في الوتر وفقداناً كاملاً لوظيفة الكاحل. يتضمن هذا التدخل الجراحي المتقدم دمج تقنيتين جراحيتين استثنائيتين: تقنية V-Y لتطويل الوتر لسد الفجوة التشريحية، ونقل وتر العضلة الطويلة المثنية لإبهام القدم (FHL) لتعزيز الإصلاح واستعادة القوة والوظيفة الحيوية. في اليمن، يقدم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام بجامعة صنعاء والخبير بخبرة تتجاوز 20 عاماً، هذا العلاج المتخصص في العاصمة صنعاء باستخدام أحدث التقنيات الجراحية الميكروسكوبية، ليعيد للمرضى قدرتهم على الحركة وممارسة حياتهم الطبيعية بثقة وأمان.

مقدمة شاملة: استعادة قوة وتر أخيل المزمن وإعادة الأمل للحركة
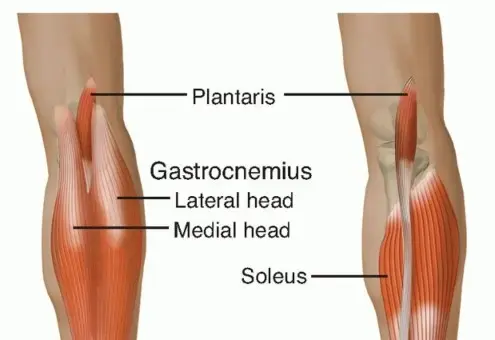
يُعد وتر أخيل (Achilles Tendon)، أو ما يُعرف بوتر العرقوب، أقوى وأكبر وتر في جسم الإنسان على الإطلاق، وهو بمثابة شريان الحياة لحركتنا اليومية والديناميكية. يربط هذا الوتر الجبار عضلات الساق الخلفية (عضلة السمانة أو Gastrocnemius والعضلة النعلية أو Soleus) بعظم الكعب (Calcaneus). بفضل هذا الوتر، نتمكن من أداء حركات حيوية لا غنى عنها مثل المشي، الجري، القفز، صعود السلالم، وحتى الوقوف على أطراف الأصابع.
عندما يتعرض هذا الوتر لتمزق، فإن التأثير على جودة الحياة يكون كارثياً وعميقاً. وفي كثير من الحالات، سواء بسبب التشخيص الخاطئ في البداية (حيث يُعتقد خطأً أنه مجرد التواء في الكاحل) أو بسبب إهمال المريض للعلاج، يمر الوقت دون تدخل طبي سليم. وإذا تجاوزت مدة الإصابة 4 إلى 8 أسابيع دون علاج، يتحول هذا التمزق إلى ما يُعرف طبياً بـ "تمزق وتر أخيل المزمن" (Chronic Achilles Tendon Rupture).
هذه الحالة المزمنة أكثر تعقيداً بكثير من التمزق الحاد. فمع مرور الوقت، تنكمش عضلات الساق وتتراجع نهايات الوتر الممزق مبتعدة عن بعضها البعض، مما يخلق فجوة كبيرة (Defect) يمتلئ فراغها بنسيج ندبي ضعيف لا يمتلك أي قدرة وظيفية. هنا، لا تعود الجراحة التقليدية المباشرة مجدية، وتبرز الحاجة الماسة لتدخل جراحي متقدم ومعقد يقوده جراح متمرس مثل الأستاذ الدكتور محمد هطيف.
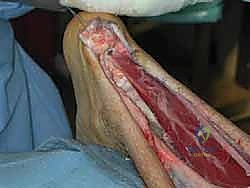
التشريح الوظيفي: أهمية وتر أخيل والميكانيكا الحيوية للكاحل
لفهم مدى تعقيد جراحة إعادة بناء وتر أخيل المزمن، يجب أولاً فهم التشريح الدقيق لهذه المنطقة. يعمل وتر أخيل كنابض (Spring) يختزن الطاقة أثناء الهبوط ويطلقها أثناء الدفع للأمام.
يتكون الوتر من اندماج ألياف العضلة الساقية (Gastrocnemius) التي تعبر مفصل الركبة، والعضلة النعلية (Soleus) التي تنشأ أسفل الركبة. هذا التصميم التشريحي الفريد يجعل الوتر عرضة لقوى شد هائلة تعادل أضعاف وزن الجسم أثناء الأنشطة الرياضية. المشكلة تكمن في منطقة تقع على بُعد 2 إلى 6 سنتيمترات فوق نقطة التصاق الوتر بالكعب؛ هذه المنطقة تُعرف بـ "المنطقة ذات التروية الدموية الضعيفة" (Watershed area)، وهي المكان الأكثر عرضة للتمزق، وتأخر الالتئام.
ما هو تمزق وتر أخيل المزمن؟ ولماذا يحدث؟
يُصنف تمزق وتر أخيل بأنه "مزمن" عندما يمر على الإصابة الأولية أكثر من 4 إلى 6 أسابيع دون تشخيص أو تدخل علاجي مناسب. في هذه المرحلة، تحدث تغيرات فسيولوجية وتشريحية خطيرة:
1. تراجع نهايات الوتر (Retraction): تتقلص العضلات وتسحب الجزء العلوي من الوتر الممزق إلى الأعلى.
2. تكون النسيج الندبي (Scar Tissue): يحاول الجسم سد الفجوة بنسيج ليفي ضعيف غير قادر على تحمل قوى الشد.
3. ضمور العضلات (Muscle Atrophy): بسبب عدم الاستخدام، تبدأ عضلات السمانة في الضمور وفقدان كتلتها وقوتها.
أسباب تأخر التشخيص وتحول التمزق إلى حالة مزمنة:
* التشخيص الخاطئ: غالباً ما يُشخص خطأً في أقسام الطوارئ على أنه التواء شديد في الكاحل.
* غياب الألم الشديد: بعد التمزق الكامل، قد يختفي الألم الحاد، مما يوهم المريض بأن الإصابة بسيطة.
* القدرة الخادعة على المشي: يمكن لبعض المرضى المشي باستخدام عضلات أخرى في القدم، رغم وجود عرج واضح.
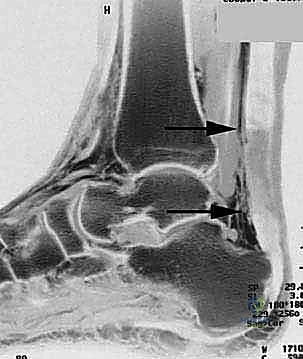
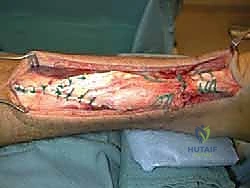
الأعراض والعلامات السريرية للتمزق المزمن
يأتي المريض إلى عيادة الأستاذ الدكتور محمد هطيف في صنعاء وهو يشتكي من مجموعة من الأعراض التي تؤثر بشدة على جودة حياته، ومن أبرزها:
- ضعف شديد في الدفع (Weak Push-off): عدم القدرة على الوقوف على أطراف أصابع القدم المصابة.
- تغير في نمط المشي (Gait Alteration): ظهور عرج واضح، مع صعوبة بالغة في صعود السلالم أو المشي على المنحدرات.
- فجوة ملموسة (Palpable Gap): يمكن للطبيب المتمرس تحسس فجوة أو تضخم غير طبيعي (نسيج ندبي) في مسار الوتر.
- إرهاق سريع: ألم خفيف مستمر وشعور بالثقل والإرهاق في الساق بعد المشي لمسافات قصيرة.
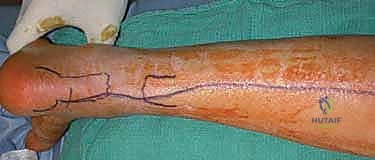
جدول مقارنة: التمزق الحاد مقابل التمزق المزمن لوتر أخيل
| وجه المقارنة | تمزق وتر أخيل الحاد (Acute) | تمزق وتر أخيل المزمن (Chronic) |
|---|---|---|
| زمن الإصابة | أقل من 4 أسابيع | أكثر من 4-6 أسابيع |
| حالة نهايات الوتر | متقاربة ويمكن خياطتها مباشرة | متباعدة بشدة (يوجد فجوة كبيرة) |
| النسيج الندبي | غير موجود | متكون بكثافة ولكنه ضعيف وظيفياً |
| حالة العضلات | طبيعية | انكماش وضمور في عضلات السمانة |
| التدخل الجراحي | خياطة مباشرة للوتر (إصلاح أولي) | إعادة بناء معقدة (V-Y وتطعيم/نقل أوتار) |
| فترة التأهيل | أقصر نسبياً | أطول وتتطلب دقة ومتابعة حثيثة |
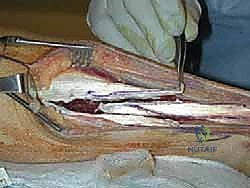
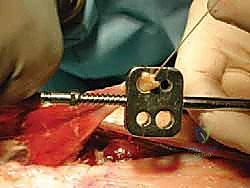
التشخيص الدقيق مع الأستاذ الدكتور محمد هطيف
يُعد التشخيص الدقيق حجر الزاوية في تحديد الخطة العلاجية. في عيادته بصنعاء، يعتمد الأستاذ الدكتور محمد هطيف على بروتوكول تشخيصي صارم يجمع بين الفحص السريري الدقيق والتصوير الطبي المتقدم:
- اختبار تومسون (Thompson Test): يتم عصر عضلة السمانة والمريض مستلقٍ على بطنه؛ إذا لم تتحرك القدم للأسفل، فهذا يؤكد وجود تمزق كامل.
- تقييم الفجوة والنسيج الندبي: فحص دقيق لتحديد طول الفجوة ومدى تليف الأنسجة المحيطة.
- التصوير بالرنين المغناطيسي (MRI): هو المعيار الذهبي في الحالات المزمنة. يوفر الرنين المغناطيسي خريطة دقيقة لحجم الفجوة، جودة نهايات الوتر، مقدار النسيج الندبي، ودرجة ضمور العضلات، مما يساعد الدكتور هطيف في التخطيط المسبق للعملية بدقة متناهية.

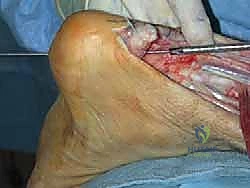
خيارات العلاج: لماذا الجراحة هي الحل الأمثل للحالات المزمنة؟
في حالات التمزق المزمن، يكون العلاج التحفظي (غير الجراحي) غير فعال على الإطلاق في استعادة وظيفة الكاحل، نظراً لوجود فجوة كبيرة لا يمكن التئامها بالجبس أو العلاج الطبيعي. الخيار الوحيد لاستعادة القدرة على المشي الطبيعي وممارسة الرياضة هو التدخل الجراحي لإعادة البناء.
نظراً لأن نهايات الوتر متباعدة ولا يمكن سحبها وخياطتها معاً مباشرة (Primary Repair)، يلجأ الأستاذ الدكتور محمد هطيف إلى تقنيات جراحية استثنائية لتعويض هذا النقص، وهي دمج تقنية V-Y مع نقل وتر FHL.
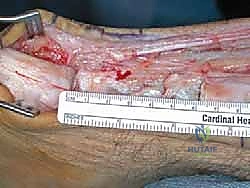
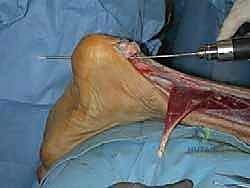
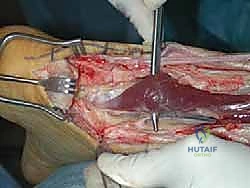
التقنية الجراحية المتقدمة: دمج تقنية V-Y مع نقل وتر (FHL) خطوة بخطوة
تُعد هذه الجراحة من أرفع وأعقد جراحات القدم والكاحل، وتتطلب مهارة جراحية فائقة ومعرفة عميقة بالميكانيكا الحيوية للقدم. تنقسم العملية التي يجريها الأستاذ الدكتور محمد هطيف إلى مرحلتين أساسيتين متكاملتين:
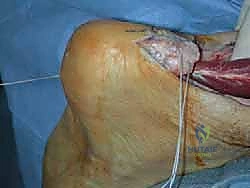
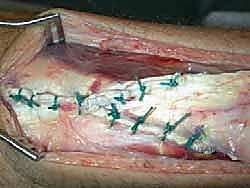
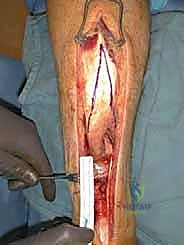
أولاً: تقنية V-Y لتطويل الوتر وسد الفجوة (V-Y Advancement)
عندما تكون الفجوة في الوتر تتراوح بين 2 إلى 6 سنتيمترات، يتم استخدام تقنية V-Y.
* الفكرة الأساسية: يقوم الدكتور هطيف بعمل شق على شكل حرف (V) مقلوب في الغشاء اللفافي (Fascia) المغلف لعضلة الساق العلوية، فوق منطقة التمزق.
* التطويل: يتم سحب الجزء السفلي من الوتر المقطوع إلى الأسفل بحذر شديد لسد الفجوة والوصول إلى الجزء المتصل بالكعب.
* الإغلاق: عندما يتم سحب الوتر، يتحول الشق الذي كان على شكل (V) إلى شكل حرف (Y)، ويتم خياطته بدقة متناهية. هذه التقنية توفر الطول اللازم للوتر دون التضحية بقوة العضلة.
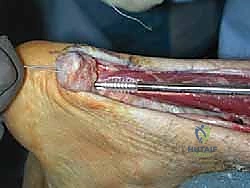
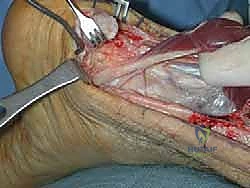
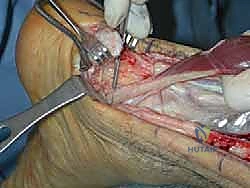
ثانياً: نقل وتر العضلة الطويلة المثنية لإبهام القدم (FHL Transfer)
لأن الوتر القديم الممزق يكون ضعيفاً ومحاطاً بنسيج ندبي يفتقر إلى التروية الدموية الجيدة، فإن تقنية V-Y وحدها قد لا تكون كافية لضمان قوة الدفع مستقبلاً، خاصة للمرضى النشطين. هنا يتدخل الدكتور هطيف بإجراء عبقري: نقل وتر الـ FHL.
- ما هو وتر FHL؟ هو الوتر المسؤول عن ثني إصبع القدم الكبير (إبهام القدم). يتميز هذا الوتر بقوته الهائلة، وقربه التشريحي الشديد من وتر أخيل، وامتلاكه لتروية دموية ممتازة.
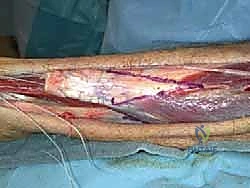
- خطوات النقل: يتم فصل وتر FHL جزئياً وتمريره عبر ثقب دقيق يتم حفره في عظم الكعب (Calcaneus)، ثم يُثبت باستخدام براغي تداخلية (Interference Screws) متطورة.
- الفوائد المزدوجة: لا يعمل وتر FHL على توفير قوة ميكانيكية داعمة لوتر أخيل فحسب، بل إن العضلة المرافقة له تجلب معها تروية دموية غنية (Blood Supply) إلى منطقة التمزق، مما يسرع ويدعم عملية الالتئام البيولوجي بشكل مذهل.
جدول توضيحي: مزايا وفوائد دمج تقنيتي V-Y و FHL
| التقنية الجراحية | الهدف الرئيسي | الفوائد الميكانيكية والبيولوجية |
|---|---|---|
| تقنية V-Y Advancement | استعادة الطول التشريحي | - سد الفجوات الكبيرة (حتى 6 سم). - الحفاظ على استمرارية النسيج الأصلي. - استعادة الشد الطبيعي للعضلة. |
| نقل وتر إبهام القدم (FHL) | التعزيز الميكانيكي والبيولوجي | - أقوى وتر ناقل متاح في المنطقة. - يجلب تروية دموية ممتازة لتسريع الالتئام. - يعوض ضعف قوة الدفع في الكاحل. |
| الدمج معاً | إعادة بناء شاملة | نسبة نجاح استثنائية، تقليل احتمالية التمزق المتكرر، عودة أسرع للنشاط الطبيعي. |

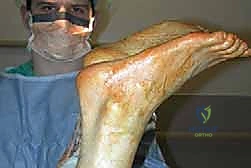
لماذا الأستاذ الدكتور محمد هطيف هو الخيار الأول في اليمن لهذه الجراحة؟
عند الحديث عن جراحات العظام المعقدة في اليمن، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجعية علمية وطبية لا يُعلى عليها. اختياره لإجراء جراحة دقيقة مثل إعادة بناء وتر أخيل المزمن يستند إلى أسس قوية:
- المكانة الأكاديمية والخبرة الطويلة: بصفته أستاذ جراحة العظام في جامعة صنعاء، يمتلك الدكتور هطيف خبرة سريرية وجراحية تتجاوز الـ 20 عاماً، أجرى خلالها آلاف العمليات الناجحة.
- التدريب الدولي والتقنيات الحديثة: يواكب الدكتور هطيف أحدث ما توصل إليه الطب عالمياً، مستخدماً تقنيات الجراحة الميكروسكوبية (Microsurgery)، ومناظير المفاصل بدقة 4K، وتقنيات استبدال المفاصل المتقدمة.
- الأمانة الطبية والمصداقية: يُعرف الدكتور هطيف بالتزامه الصارم بأخلاقيات المهنة. فهو يقدم للمريض شرحاً وافياً وشفافاً عن حالته، ولا يوصي بالجراحة إلا إذا كانت هي الخيار الأمثل والوحيد لضمان مصلحة المريض.
- رعاية متكاملة في قلب صنعاء: يوفر الدكتور هطيف بيئة طبية متكاملة تبدأ من التشخيص الدقيق، مروراً بالجراحة المتقدمة، وصولاً إلى الإشراف المباشر على برامج التأهيل الحركي.
البرنامج التأهيلي الشامل بعد الجراحة (Rehabilitation Guide)
نجاح عملية إعادة بناء وتر أخيل لا يعتمد على مهارة الجراح فحسب، بل يرتبط ارتباطاً وثيقاً بالتزام المريض ببرنامج العلاج الطبيعي والتأهيل. يضع الدكتور محمد هطيف بروتوكولاً تأهيلياً دقيقاً يمتد لعدة أشهر:
-
المرحلة الأولى (الأسابيع 0 - 2): الحماية القصوى.
يتم وضع القدم في جبيرة أو حذاء طبي مخصص مع توجيه أصابع القدم للأسفل (Plantar flexion) لتقليل الشد على الوتر المرمم. يُمنع تماماً تحميل الوزن على القدم المصابة. -
المرحلة الثانية (الأسابيع 2 - 6): التحميل التدريجي.
يتم الانتقال إلى حذاء المشي الطبي (CAM Boot) مع وضع دعامات (Wedges) تحت الكعب لتخفيف الشد. يُسمح بتحميل الوزن بشكل تدريجي جداً ومدروس باستخدام العكازات، مع بدء تمارين حركة خفيفة للمفصل. -
المرحلة الثالثة (الأسابيع 6 - 12): استعادة المدى الحركي والقوة.
يتم إزالة الدعامات من الحذاء تدريجياً. يبدأ المريض جلسات علاج طبيعي مكثفة للتركيز على تمارين الإطالة (Stretching) وتقوية عضلات السمانة، واستعادة التوازن (Proprioception). -
المرحلة الرابعة (من 3 أشهر فما فوق): العودة للنشاط الطبيعي.
يتم التركيز على تمارين المقاومة، المشي السريع، والهرولة الخفيفة. العودة لل
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك