الدليل الشامل لعلاج التهاب اللفافة الأخمصية وألم الكعب المزمن
الخلاصة الطبية
التهاب اللفافة الأخمصية هو السبب الأكثر شيوعاً لألم الكعب، وينتج عن تآكل وتمزقات دقيقة في الرباط الأخمصي. يبدأ العلاج بالطرق التحفظية مثل العلاج الطبيعي، الحقن، والموجات التصادمية، وقد نلجأ للتدخل الجراحي لتحرير اللفافة وفك الضغط عن الأعصاب في الحالات المستعصية.
الخلاصة الطبية السريعة: التهاب اللفافة الأخمصية هو السبب الأكثر شيوعاً لألم الكعب، وينتج عن تآكل وتمزقات دقيقة في الرباط الأخمصي. يبدأ العلاج بالطرق التحفظية مثل العلاج الطبيعي، الحقن، والموجات التصادمية، وقد نلجأ للتدخل الجراحي لتحرير اللفافة وفك الضغط عن الأعصاب في الحالات المستعصية.
مقدمة عن التهاب اللفافة الأخمصية
يعد ألم الكعب من أكثر الشكاوى الطبية شيوعاً التي تدفع المرضى لزيارة عيادات جراحة العظام، وفي الغالبية العظمى من الحالات، يكون التشخيص هو التهاب اللفافة الأخمصية. على الرغم من شيوع مصطلح "الالتهاب"، إلا أن الأبحاث الطبية الدقيقة وتحليل الأنسجة أثبتت أن المشكلة في جوهرها هي عملية تنكسية وتآكل تدريجي في الأنسجة، ولذلك يفضل الأطباء تسميته علمياً بـ "تنكس اللفافة الأخمصية".
تحدث هذه الحالة نتيجة التعرض المستمر للإجهاد الميكانيكي والتمزقات الدقيقة المتكررة في نسيج اللفافة الأخمصية، وتحديداً عند نقطة اتصالها بعظمة الكعب. يؤدي هذا الإجهاد المستمر إلى تغيرات هيكلية في الأنسجة مثل تضخم الأوعية الدموية الليفية، وموت بعض ألياف الكولاجين، مما ينتج عنه ألم مبرح يؤثر بشكل كبير على جودة حياة المريض وقدرته على أداء مهامه اليومية.
في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بهذه الحالة، بدءاً من التشريح والأسباب، مروراً بأحدث طرق التشخيص، وصولاً إلى كافة الخيارات العلاجية المتاحة، سواء التحفظية أو الجراحية، لنضع بين يديك المعرفة الطبية الموثوقة التي تساعدك على اتخاذ القرار السليم لاستعادة صحتك وحيويتك.
التشريح وفهم طبيعة المرض
لفهم كيف يحدث الألم، يجب أولاً التعرف على تشريح القدم. اللفافة الأخمصية هي شريط نسيجي ليفي قوي وسميك يمتد على طول باطن القدم، يبدأ من عظمة الكعب وينتهي عند قاعدة أصابع القدم. تعمل هذه اللفافة كوتر القوس، حيث تدعم قوس القدم الطولي وتلعب دوراً حيوياً في امتصاص الصدمات أثناء المشي والجري.
عندما نرفع كعبنا عن الأرض أثناء المشي للاندفاع للأمام، تنشد اللفافة الأخمصية بقوة لتحافظ على استقرار القدم، وهو ما يعرف ميكانيكياً بآلية الرافعة. إذا كان الحمل الملقى على القدم يفوق قدرة هذا النسيج على الاحتمال، تبدأ تمزقات مجهرية صغيرة في الحدوث. مع مرور الوقت وعدم إعطاء الجسم الفرصة الكافية للشفاء، تتراكم هذه التمزقات مؤدية إلى الألم المزمن الذي يشعر به المريض.
علاوة على ذلك، في الحالات المزمنة والمستعصية، لا يقتصر الأمر على اللفافة الأخمصية فحسب. هناك عصب دقيق يمر في منطقة الكعب يسمى "عصب باكستر"، وهو الفرع الأول للعصب الأخمصي الجانبي. في كثير من الأحيان، يتعرض هذا العصب للانضغاط بين الأنسجة المتورمة والعضلات المحيطة، مما يضيف بعداً عصبياً للألم يجعل الاستجابة للعلاجات التقليدية أمراً بالغ الصعوبة.
الأسباب وعوامل الخطر
لا يحدث التهاب اللفافة الأخمصية عادة نتيجة إصابة مفاجئة، بل يتطور تدريجياً نتيجة مجموعة من العوامل الميكانيكية والبيولوجية. من أهم العوامل التي تزيد من احتمالية الإصابة ما يلي:
- العمر: تزداد نسبة الإصابة بشكل ملحوظ بين الأفراد الذين تتراوح أعمارهم بين أربعين وسبعين عاماً، حيث تفقد الأنسجة مع التقدم في العمر جزءاً من مرونتها وقدرتها على التجدد السريع.
- زيادة الوزن والسمنة: يعتبر ارتفاع مؤشر كتلة الجسم من أقوى العوامل المسببة للمرض. الوزن الزائد يضاعف الضغط الميكانيكي الواقع على قوس القدم واللفافة الأخمصية بشكل كبير، مما يجعل السيطرة على الأعراض تحدياً كبيراً لدى المرضى الذين يعانون من السمنة.
- طبيعة قوس القدم: سواء كنت تعاني من تسطح القدمين أو ارتفاع قوس القدم بشكل مبالغ فيه، فإن كلا الطرفين يؤديان إلى توزيع غير طبيعي للوزن والأحمال على القدم، مما يعرض اللفافة لتوتر زائد.
- الأنشطة المجهدة: الرياضيون، وخاصة العدائين، والأشخاص الذين تتطلب طبيعة عملهم الوقوف أو المشي لفترات طويلة على أسطح صلبة (مثل المعلمين، وعمال المصانع، ومقدمي الرعاية الصحية) هم أكثر عرضة للإصابة.
- العوامل الديموغرافية: أظهرت الدراسات الوبائية الحديثة أن الإناث أكثر عرضة للإصابة من الذكور، مما ينفي الاعتقاد القديم بأن المرض يغلب على الرجال.
الأعراض السريرية
تتميز أعراض التهاب اللفافة الأخمصية بنمط كلاسيكي واضح يساعد الطبيب المتمرس في الشك بالتشخيص من خلال التاريخ المرضي فقط. تشمل الأعراض البارزة ما يلي:
- ألم الخطوات الأولى: العرض الأكثر تميزاً هو ألم حاد ومبرح، يشبه الطعن بالسكين أسفل الكعب، يداهم المريض بمجرد اتخاذ الخطوات الأولى في الصباح عند النهوض من السرير، أو بعد فترة طويلة من الجلوس والراحة.
- تحسن مؤقت ثم تدهور: مع الاستمرار في المشي، تتمدد اللفافة الأخمصية قليلاً، مما يؤدي إلى تراجع حدة الألم الحاد ليصبح المريض قادراً على ممارسة يومه بشكل مقبول.
- ألم نهاية اليوم: بحلول نهاية اليوم، وبعد فترات طويلة من الوقوف أو المشي، يتحول الألم إلى وجع عميق ونابض لا يهدأ إلا بالراحة التامة.
- ألم عند اللمس: عند الفحص السريري، يلاحظ الطبيب وجود نقطة محددة شديدة الإيلام عند الضغط عليها في الجزء السفلي الداخلي من عظمة الكعب، وهي نقطة اتصال اللفافة بالعظم.
من الضروري الإشارة إلى أن الطبيب سيقوم بمقارنة القدم المصابة بالقدم السليمة، وسيفحص بعناية مسار الأعصاب في القدم، خاصة عصب باكستر، للتأكد من عدم وجود انضغاط عصبي يحتاج إلى خطة علاجية مختلفة.
التشخيص والفحوصات الطبية
يعتمد تشخيص التهاب اللفافة الأخمصية في المقام الأول على الفحص السريري الدقيق والتاريخ المرضي. ومع ذلك، تلعب الفحوصات التصويرية دوراً حاسماً في استبعاد الأسباب الأخرى لألم الكعب (مثل الكسور الإجهادية، أو متلازمة النفق الرصغي، أو التهابات العظام) وتوجيه الخطة العلاجية للحالات المستعصية.
| نوع الفحص الطبي | الهدف من الفحص ودوره في التشخيص |
|---|---|
| الأشعة السينية | تُستخدم أساساً لاستبعاد الكسور. قد تظهر الأشعة وجود "شوكة عظمية" في الكعب لدى نصف المرضى تقريباً. من المهم جداً أن يعلم المريض أن هذه الشوكة ليست هي سبب الألم، بل هي مجرد علامة على الشد المزمن في المنطقة. |
| الرنين المغناطيسي | يعتبر المعيار الذهبي لتقييم الأنسجة الرخوة. يؤكد التشخيص من خلال إظهار زيادة في سمك اللفافة (أكثر من 4 ملم)، وتغيرات في الأنسجة، ووجود ارتشاح في نخاع عظمة الكعب. |
| المسح الذري للعظام | يتميز بحساسية عالية ويستخدم في الحالات المعقدة للتأكد بشكل قاطع من عدم وجود كسور إجهادية دقيقة في عظمة الكعب لا تظهر في الأشعة العادية. |
| تخطيط الأعصاب والعضلات | يُطلب هذا الفحص إذا استمرت الأعراض لعدة أشهر وكان هناك اشتباه قوي بوجود انضغاط في عصب باكستر، لتقييم كفاءة التوصيل العصبي. |
العلاج التحفظي غير الجراحي
إن القاعدة الذهبية في عالم جراحة العظام هي أن التدخل الجراحي نادراً ما يكون الخيار الأول لعلاج ألم الكعب. تؤكد الدراسات والأبحاث الطبية باستمرار أن أكثر من تسعين بالمائة من المرضى يتماثلون للشفاء التام من خلال برامج العلاج التحفظي. يجب استنفاد كافة الطرق غير الجراحية لمدة تتراوح بين ستة إلى اثني عشر شهراً قبل التفكير في الجراحة.
العلاجات الأولية
- الدعم الميكانيكي للقدم: استخدام وسائد الكعب المصنوعة من السيليكون، ودعامات قوس القدم، والأحذية الطبية المخصصة. تهدف هذه الأدوات إلى تقليل الشد الديناميكي الواقع على نقطة اتصال اللفافة بالكعب.
- العلاج الدوائي: استخدام مضادات الالتهاب غير الستيرويدية للمساعدة في تخفيف الألم والسيطرة على الاستجابة الالتهابية الثانوية، مما يمنح المريض راحة مؤقتة تساعده على الانخراط في العلاج الطبيعي.
- العلاج الطبيعي والتمدد: يعتبر حجر الزاوية في العلاج. يتضمن تمارين موجهة ومحددة لإطالة اللفافة الأخمصية ووتر أخيل وعضلات الساق الخلفية، مما يقلل التوتر الميكانيكي بشكل كبير.
العلاجات المتقدمة
إذا لم تستجب الحالة للعلاجات الأولية، ننتقل إلى خيارات أكثر تقدماً:
- حقن الكورتيزون الموضعي: توفر هذه الحقن راحة سريعة وفعالة للألم، ولكن يجب استخدامها بحذر شديد. يتم تحذير المرضى بوضوح من أن تكرار الحقن قد يؤدي إلى مضاعفات خطيرة مثل تمزق اللفافة الأخمصية أو ضمور الوسادة الدهنية الواقية أسفل الكعب.
- الحقن البيولوجية: تشمل حقن البلازما الغنية بالصفائح الدموية. أظهرت الدراسات أن الكورتيزون يعطي مفعولاً أسرع، لكن البلازما توفر تحسناً مستداماً وطويل الأمد وتساعد في تجديد الأنسجة دون التعرض لخطر تمزق اللفافة.
- العلاج بالموجات التصادمية: تقنية حديثة تعتمد على توجيه موجات صوتية عالية الطاقة إلى منطقة الكعب. تعمل هذه الموجات على تحفيز تكوين أوعية دموية جديدة وتنشيط عملية التئام الأنسجة التالفة في الحالات المستعصية.
العلاج الجراحي لالتهاب اللفافة الأخمصية
يتم اللجوء إلى الجراحة فقط كحل أخير، وذلك عندما تستمر الأعراض المبرحة لفترة تزيد عن عام كامل رغم الالتزام الصارم بكافة برامج العلاج التحفظي، وعندما يصبح الألم معيقاً بشكل كبير لجودة حياة المريض.
دواعي التدخل الجراحي
يجب على المريض أن يدرك تماماً أن الجراحة، كأي إجراء طبي، لا تحمل ضماناً مطلقاً لزوال الألم بنسبة مائة بالمائة. كما يجب مناقشة التوقعات بواقعية، خاصة فيما يتعلق بـ "الشوكة العظمية"، حيث أن إزالتها ليست دائماً ضرورية أو جزءاً من الإجراء الجراحي الأساسي، ويجب توضيح ذلك لتجنب عدم الرضا النفسي بعد العملية.
الخيارات الجراحية المتاحة
تطور الطب الجراحي بشكل كبير، وأصبحت العمليات تركز على تحرير جزء من اللفافة مع أو بدون تحرير العصب المنضغط:
- تحرير اللفافة بالمنظار: إجراء جراحي طفيف التوغل يسمح بقطع جزء من اللفافة عبر شقوق صغيرة جداً. يتميز بسرعة العودة للنشاط الرياضي، لكن عيبه الرئيسي أنه لا يسمح للجراح برؤية وتحرير عصب باكستر إذا كان منضغطاً.
- الجراحة المفتوحة لتحرير اللفافة والعصب: هو الخيار المفضل والأكثر شمولية في حالات الألم المزمن المستعصي. تتيح هذه الطريقة للجراح رؤية الأنسجة بوضوح، إجراء قطع جزئي للفافة، والأهم من ذلك، تحرير عصب باكستر من الأنسجة الضاغطة عليه، مع إمكانية إزالة الشوكة العظمية إذا لزم الأمر.
تفاصيل العملية الجراحية
تجرى العملية الجراحية المفتوحة وفق خطوات دقيقة لضمان أفضل النتائج وتجنب المضاعفات:
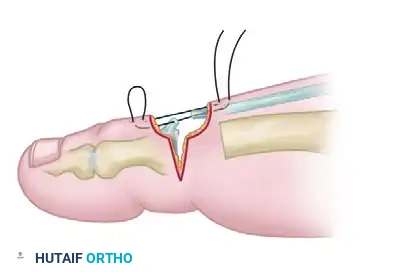
- التخدير والتحضير: يمكن إجراء العملية تحت التخدير العام، أو التخدير النصفي، أو حتى التخدير الموضعي مع التهدئة الوريدية. يتم وضع المريض على ظهره مع تدوير القدم للخارج للوصول إلى الجهة الداخلية للكعب.
- الشق الجراحي: يتم عمل شق جراحي صغير مائل (حوالي 3 إلى 4 سم) في الجهة الداخلية للكعب. يحرص الجراح بشدة على تحديد وحماية الفروع العصبية الحسية السطحية لتجنب فقدان الإحساس بعد العملية.
- تحرير العصب: يتم الوصول إلى اللفافة العميقة للعضلة المبعدة لإصبع القدم الكبير. تحت هذه اللفافة يمر عصب باكستر. يقوم الجراح بقطع هذه اللفافة الضاغطة بحذر شديد لتحرير العصب وإزالة الضغط عنه، دون العبث المباشر بالعصب نفسه لتجنب التليف.
- القطع الجزئي للفافة الأخمصية: يتم قطع ما نسبته ثلاثون إلى خمسون بالمائة فقط من الجزء الداخلي للفافة الأخمصية. من الأخطاء الكارثية قطع اللفافة بالكامل، حيث يؤدي ذلك إلى انهيار قوس القدم وتسطحها وظهور آلام مزمنة في الجهة الخارجية للقدم.
- إغلاق الجرح: يتم تنظيف المنطقة جيداً وإغلاق الجرح بغرز تجميلية ووضع ضمادة ضاغطة.
التعافي وإعادة التأهيل بعد الجراحة
يعتبر الالتزام ببرنامج التأهيل بعد الجراحة أمراً حاسماً لنجاح العملية ومنع تيبس المفاصل وتكون الندبات المزعجة.
مراحل التعافي
| المرحلة الزمنية | الإجراءات الطبية والتأهيلية المتبعة |
|---|---|
| الأسابيع الأولى والثانية | توضع القدم في حذاء طبي داعم أو جبيرة ناعمة. يمنع المريض من تحميل وزنه كاملاً على القدم، ويستخدم العكازات. يتم التركيز على رفع القدم واستخدام الثلج لتقليل التورم. |
| من الأسبوع الثاني للسادس | يتم إزالة الغرز الجراحية. يُسمح للمريض بالبدء في تحميل وزنه تدريجياً على القدم حسب قدرته على تحمل الألم. تبدأ تمارين تحريك الكاحل والأصابع، مع تدليك منطقة الجرح لمنع تليف الأنسجة. |
| من الأسبوع السادس للثاني عشر | ينتقل المريض لارتداء أحذية رياضية داعمة مع فرش طبي مخصص. يركز العلاج الطبيعي في هذه المرحلة على تقوية عضلات القدم الدقيقة، إطالة وتر أخيل، وتمارين التوازن. |
في غضون ثلاثة إلى أربعة أشهر، يمكن لمعظم المرضى، بما في ذلك الرياضيين، العودة لممارسة أنشطتهم الطبيعية والرياضية بشكل كامل، شريطة اختفاء الألم واستعادة القوة العضلية الأساسية.
المضاعفات المحتملة
رغم نسب النجاح العالية للتدخل الجراحي، إلا أن هناك بعض المخاطر التي يجب أخذها بعين الاعتبار:
- ألم الجهة الخارجية للقدم: يحدث نتيجة القطع المبالغ فيه للفافة الأخمصية (أكثر من 50%)، مما يغير ميكانيكية القدم ويضع حملاً زائداً على العظام الخارجية.
- إصابة الأعصاب: قد يحدث ضرر عرضي للأعصاب الحسية مما يسبب تنميلاً في الكعب، أو ضرر لعصب باكستر مما يؤدي لألم عصبي مزمن.
- مشاكل التئام الجرح: خاصة لدى مرضى السكري أو من يعانون من السمنة المفرطة.
- استمرار الألم: في نسبة قليلة من المرضى (5-10%)، قد لا يختفي الألم تماماً، وذلك إما بسبب عدم التحرير الكامل للعصب، أو التشخيص الأولي غير الدقيق، أو وجود تلف لا رجعة فيه في الوسادة الدهنية للكعب.
الأسئلة الشائعة
الفرق بين مسمار الكعب والتهاب اللفافة الأخمصية
مسمار الكعب (الشوكة العظمية) هو نتوء عظمي يظهر في الأشعة السينية نتيجة الشد المزمن على عظمة الكعب، وهو في حد ذاته لا يسبب الألم في معظم الحالات. أما التهاب اللفافة الأخمصية فهو تآكل وتهيج في النسيج الليفي الممتد أسفل القدم وهو المصدر الحقيقي للألم. علاج اللفافة يؤدي لاختفاء الألم حتى مع بقاء المسمار العظمي.
امكانية الشفاء النهائي من المرض
نعم، يمكن الشفاء التام من التهاب اللفافة الأخمصية في أكثر من 90% من الحالات باستخدام العلاجات التحفظية مثل العلاج الطبيعي، وتغيير نمط الحياة، واستخدام الدعامات المناسبة. يتطلب الأمر صبراً والتزاماً بالخطة العلاجية التي قد تستمر لعدة أشهر.
التوقيت المناسب للجوء إلى التدخل الجراحي
لا ينصح باللجوء إلى الجراحة إلا بعد استنفاد كافة طرق العلاج التحفظي (الأدوية، العلاج الطبيعي، الحقن، الموجات التصادمية) لمدة تتراوح بين 6 إلى 12 شهراً دون تحسن ملحوظ، وعندما يصبح الألم معيقاً بشكل كبير للحياة اليومية.
مدى أمان حقن الكورتيزون في الكعب
توفر حقن الكورتيزون تسكيناً سريعاً للألم، ولكن يجب استخدامها بحذر شديد وتحت إشراف طبي متخصص. تكرار الحقن في نفس المنطقة يزيد من خطر حدوث مضاعفات خطيرة مثل تمزق اللفافة الأخمصية أو ضمور الوسادة الدهنية الطبيعية التي تحمي الكعب.
دور عصب باكستر في استمرار ألم الكعب
عصب باكستر هو عصب دقيق يمر في منطقة الكعب. في الحالات المزمنة والمستعصية من ألم الكعب، قد يتعرض هذا العصب للانضغاط بين الأنسجة المحيطة، مما يسبب ألماً مستمراً لا يستجيب للعلاجات التقليدية للفافة الأخمصية، ويستدعي تدخلاً جراحياً لتحريره.
تأثير المشي حافي القدمين على الألم
المشي حافي القدمين، خاصة على الأسطح الصلبة مثل البلاط أو السيراميك، يعتبر من أسوأ العادات لمرضى التهاب اللفافة الأخمصية. فهو يزيد من الضغط الميكانيكي والشد على اللفافة، مما يؤدي إلى تفاقم التمزقات الدقيقة وزيادة حدة الألم. يُنصح دائماً بارتداء أحذية داعمة ومريحة حتى داخل المنزل.
مدة التعافي المتوقعة بعد العملية الجراحية
تختلف مدة التعافي من مريض لآخر، ولكن بشكل عام، يحتاج المريض لاستخدام العكازات وحذاء طبي داعم في الأسبوعين الأولين. يبدأ التحسن التدريجي والعودة للمشي الطبيعي بين الأسبوع الثاني والسادس، ويمكن العودة للأنشطة الرياضية الكاملة بعد 3 إلى 4 أشهر من الجراحة.
العلاقة بين زيادة الوزن والتهاب اللفافة
توجد علاقة طردية قوية بين زيادة الوزن وألم الكعب. كل كيلوجرام إضافي في وزن الجسم يضاعف الضغط الميكانيكي الواقع على قوس القدم واللفافة الأخمصية أثناء المشي والوقوف. لذلك، يعتبر إنقاص الوزن جزءاً أساسياً وحيوياً من خطة العلاج لضمان عدم عودة الألم.
التمارين الرياضية المناسبة لتخفيف الألم الصباحي
أفضل التمارين هي تمارين الإطالة (الاستطالة). يُنصح قبل النهوض من السرير في الصباح بشد أصابع القدم نحو الأعلى (باتجاه الساق) لمدة 30 ثانية وتكرار ذلك عدة مرات. هذا التمرين يمدد اللفافة الأخمصية بلطف ويقلل من الألم الحاد المصاحب للخطوات الأولى.
فعالية الموجات التصادمية كبديل للعمليات
يعتبر العلاج بالموجات التصادمية (ESWT) خياراً متقدماً وفعالاً للحالات التي لم تستجب للعلاج الطبيعي والأدوية. تعمل هذه الموجات على تحفيز الدورة الدموية وتجديد الأنسجة التالفة، وقد أثبتت نجاحاً كبيراً في تجنيب العديد من المرضى الحاجة للتدخل الجراحي.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك