تثبيت مفصل الكاحل والقدم الخلفية بالمسامير النخاعية: الحل النهائي لآلام وتشوهات القدم الشديدة
الخلاصة الطبية
عملية تثبيت مفصل الكاحل والقدم الخلفية بالمسامير النخاعية هي إجراء جراحي يهدف إلى دمج مفصلي الكاحل والقدم الخلفية معًا باستخدام مسمار نخاعي. تُجرى لتخفيف الألم الشديد وتحقيق الاستقرار الوظيفي للقدم في حالات التشوه المتقدم، الإصابات المعقدة، وأمراض المفاصل المزمنة.
إجابة سريعة (الخلاصة): عملية تثبيت مفصل الكاحل والقدم الخلفية بالمسامير النخاعية هي إجراء جراحي يهدف إلى دمج مفصلي الكاحل والقدم الخلفية معًا باستخدام مسمار نخاعي. تُجرى لتخفيف الألم الشديد وتحقيق الاستقرار الوظيفي للقدم في حالات التشوه المتقدم، الإصابات المعقدة، وأمراض المفاصل المزمنة.
مقدمة شاملة: عندما يصبح الألم رفيقًا دائمًا...
تخيل حياتك دون القدرة على المشي بثقة، كل خطوة تتخذها يرافقها ألم لا يطاق، وكل حركة للقدم تزيد من معاناتك. هذا هو الواقع المرير الذي يعيشه الكثيرون ممن يعانون من تشوهات أو تضرر شديد في مفصلي الكاحل والقدم الخلفية. إن هذه الحالة لا تؤثر فقط على القدرة الجسدية، بل تمتد لتطال جودة الحياة بشكل عام، محوّلة المهام اليومية البسيطة إلى تحديات شاقة ومُنهكة. الشعور بالعجز، فقدان الاستقلالية، والانسحاب من الأنشطة الاجتماعية هو ثمن باهظ يدفعه المرضى.
في مثل هذه الحالات المعقدة، حيث تفشل العلاجات التقليدية وتصبح الحياة بلا معنى بسبب الألم والقيود، تبرز عملية "تثبيت مفصل الكاحل والقدم الخلفية بالمسامير النخاعية" كحل جذري وفعّال. إنها ليست مجرد عملية جراحية، بل هي فرصة لاستعادة الحياة، لكسر قيود الألم، ولاستعادة القدرة على المشي والعيش بشكل طبيعي قدر الإمكان. يُعرف هذا الإجراء الطبي باسم "تثبيت الكاحل والقدم الخلفية" أو "تثبيت الكاحل تحت الكاحل والعقبي بالساق" (Tibiotalocalcaneal Arthrodesis)، وهو يهدف إلى دمج أو دمج مفصل الكاحل ومفصل تحت الكاحل بشكل دائم، مما يوفر قدمًا خالية من الألم ومستقرة وظيفيًا.
في مدينة صنعاء واليمن عمومًا، تُعد هذه العمليات الدقيقة والمعقدة من التخصصات التي تتطلب خبرة فائقة ومهارة استثنائية. يقف الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والمفاصل، في طليعة الأطباء الذين يمتلكون هذه الخبرة الطويلة والسمعة الطيبة في إجراء مثل هذه العمليات بنجاح باهر. بفضل مسيرته الطويلة وخبرته المتراكمة في معالجة الحالات الأكثر تعقيدًا، يُنظر إليه كمرجع رئيسي وملاذ أخير للكثير من المرضى الذين فقدوا الأمل. يلتزم الدكتور هطيف بتقديم رعاية شاملة مبنية على أحدث الأساليب العلاجية وأكثرها أمانًا، مع التركيز على راحة المريض وسلامته واستعادة وظيفته الحركية.
يهدف هذا الدليل الشامل إلى تقديم معلومات مفصلة ومبسطة للمرضى الكرام في اليمن والخليج العربي حول هذه العملية الجراحية الهامة. سنتناول تعريفها، سبب اللجوء إليها، تشريح القدم المعني بها، أسباب المشكلة وأعراضها، الخيارات العلاجية المختلفة (غير الجراحية والجراحية)، خطوات التعافي وإعادة التأهيل، بالإضافة إلى قصص نجاح حقيقية (خيالية لأغراض التوضيح) لمساعدتكم على فهم شامل لهذا الإجراء الذي يمكن أن يغير حياتكم نحو الأفضل.
تبسيط تشريح الكاحل والقدم الخلفية: أساس المشكلة والعلاج
لفهم طبيعة عملية تثبيت مفصل الكاحل والقدم الخلفية، من الضروري أن نُلقي نظرة مبسطة على تشريح هذه المنطقة المعقدة من الجسم. فقدم الإنسان عبارة عن تحفة هندسية معقدة تتكون من 26 عظمة، و33 مفصلاً، ومئات الأربطة والأوتار والعضلات، تعمل كلها بتناغم لتسمح لنا بالمشي والقفز والجري والحفاظ على التوازن.
تتركز عملية التثبيت على ثلاثة مكونات رئيسية:
1.
عظم الساق (Tibia):
هو العظم الكبير في الجزء السفلي من الساق، والذي يشكل الجزء العلوي من مفصل الكاحل.
2.
عظم القنزعي (Talus):
يُعرف أيضًا باسم "عظم الكاحل"، وهو عظم صغير ولكنه بالغ الأهمية، يقع بين عظم الساق وعظم العقب (الكعب). إنه يربط الساق بالقدم ويلعب دورًا محوريًا في حركة الكاحل.
3.
عظم العقب (Calcaneus):
هو عظم الكعب الكبير، ويقع تحت عظم القنزعي. يشكل الجزء السفلي من مفصل تحت الكاحل.
المفاصل الرئيسية المعنية:
*
مفصل الكاحل (Ankle Joint):
يتكون من التقاء عظم الساق وعظم الشظية (عظم رفيع بجانب الساق) مع عظم القنزعي. يسمح هذا المفصل بحركة القدم لأعلى (الثني الظهري) ولأسفل (الثني الأخمصي).
*
مفصل تحت الكاحل (Subtalar Joint):
يتكون من التقاء عظم القنزعي وعظم العقب. يسمح هذا المفصل بحركات القدم إلى الداخل والخارج، والتي تُعرف بالتقلب والانقلاب، وهي حركات حيوية للمشي على الأسطح غير المستوية والحفاظ على التوازن.
ماذا يحدث في الحالات المرضية؟
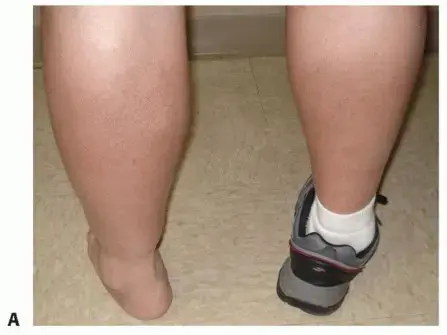
عندما تتضرر هذه المفاصل بشكل كبير، سواء بسبب إصابة سابقة، التهاب مفاصل مزمن، أو تشوهات خلقية، فإن الغضاريف التي تغطي أسطح العظام تتآكل. يؤدي هذا التآكل إلى احتكاك العظام ببعضها البعض، مما يسبب ألمًا مبرحًا، وتصلبًا، وتورمًا، وفقدانًا لوظيفة القدم. في الحالات الشديدة، قد يتشوه شكل القدم بشكل كبير، مما يؤثر على طريقة المشي ويجعل الحذاء العادي غير مريح أو حتى مستحيلاً.
لماذا التثبيت؟
تهدف عملية تثبيت مفصل الكاحل والقدم الخلفية إلى دمج هذه العظام الثلاثة (الساق، القنزعي، العقب) معًا لتشكيل قطعة عظمية واحدة صلبة. هذا الدمج يلغي الحركة في المفاصل المتضررة، وبالتالي يزيل مصدر الألم. على الرغم من أن المريض يفقد بعضًا من حركة الكاحل والقدم الخلفية، إلا أنه يكتسب قدمًا مستقرة وخالية من الألم، مما يسمح له بالعودة إلى المشي والأنشطة اليومية بجودة حياة أفضل بكثير. تُجرى هذه العملية بعناية فائقة لضمان وضعية قدم طبيعية (زاوية 90 درجة تقريبًا مع الساق) مع ميل خفيف للخارج (تفحج خلفي) لضمان توزيع الضغط بالتساوي عند الوقوف والمشي.
الغوص العميق في الأسباب والأعراض: متى تكون العملية ضرورية؟
تتعدد الأسباب التي قد تؤدي إلى تضرر مفصلي الكاحل والقدم الخلفية لدرجة تستدعي التدخل الجراحي بعملية التثبيت. فهم هذه الأسباب والأعراض المصاحبة لها يساعد المريض على إدراك طبيعة حالته وضرورة العلاج.
أسباب تضرر مفصلي الكاحل والقدم الخلفية:
| السبب الرئيسي | وصف مبسط |
|---|---|
| التهاب المفاصل ما بعد الصدمة (Post-traumatic Arthritis) | يُعد هذا السبب الأكثر شيوعًا. يحدث نتيجة لإصابات سابقة شديدة في الكاحل أو القدم الخلفية، مثل كسور العظام، أو خلع المفاصل، أو تمزقات الأربطة الشديدة. حتى بعد العلاج الأولي الجيد، يمكن أن تتطور الأضرار التي لحقت بالغضاريف بمرور الوقت، مما يؤدي إلى تآكلها وتلفها وظهور التهاب المفاصل المزمن بعد سنوات من الإصابة. غالبًا ما يعاني المرضى من تدهور تدريجي في القدرة على المشي وتفاقم الألم. |
| أمراض الأعصاب (Neuropathic Conditions) | تحدث هذه الحالة عندما تتأثر الأعصاب التي تغذي القدم، مما يؤدي إلى فقدان الإحساس أو ضعف العضلات. المثال الأبرز هو "القدم السكرية" أو "قدم شاركو" لدى مرضى السكري. بسبب فقدان الإحساس، قد لا يشعر المريض بالإصابات أو الضغوط المتكررة على القدم، مما يؤدي إلى كسور صغيرة وتشوهات متفاقمة قد تصل إلى تدمير كامل للمفاصل، وتغيرات شديدة في شكل القدم، وحتى تقرحات خطيرة لا تلتئم. |
| النخر اللاوعائي (Avascular Necrosis - AVN) | هي حالة خطيرة يموت فيها النسيج العظمي بسبب انقطاع إمدادات الدم. في القدم، غالبًا ما يؤثر النخر اللاوعائي على عظم القنزعي (عظم الكاحل). يمكن أن يحدث هذا بسبب إصابة شديدة (خاصة الكسور التي تؤثر على إمدادات الدم) أو بعض الأمراض المزمنة مثل استخدام الكورتيزون على المدى الطويل. موت العظم يؤدي إلى انهيار المفصل، وتشوهه، وألم شديد ومستمر. |
| التهاب المفاصل الروماتويدي وأمراض المناعة الذاتية | تُعد أمراض المناعة الذاتية مثل التهاب المفاصل الروماتويدي سببًا آخر لتلف المفاصل. في هذه الحالات، يهاجم الجهاز المناعي للجسم بطريق الخطأ بطانة المفاصل، مما يؤدي إلى التهاب مزمن، وتورم، وتآكل الغضاريف والعظام مع مرور الوقت. يمكن أن يؤثر ذلك على مفاصل متعددة في الجسم، بما في ذلك الكاحل والقدم الخلفية، مسببًا تشوهات مؤلمة. |
| التشوهات الخلقية أو المكتسبة الشديدة | قد يولد بعض الأشخاص بتشوهات في بنية القدم، أو قد تتطور هذه التشوهات بمرور الوقت لأسباب غير واضحة. يمكن أن تؤثر هذه التشوهات على محاذاة القدم الطبيعية، مما يضع ضغطًا غير متساوٍ على المفاصل ويؤدي إلى ألم مزمن وتلف تدريجي. |
| فشل عمليات جراحية سابقة | في بعض الأحيان، قد يخضع المريض لعمليات جراحية سابقة في الكاحل أو القدم، ولكنها لم تحقق النتائج المرجوة أو حدثت مضاعفات أدت إلى تدهور الوضع وتطلب عملية تثبيت كملاذ أخير. |
الأعراض الشائعة التي تدعو للقلق:
يجب على المريض الانتباه إلى الأعراض التالية التي قد تشير إلى الحاجة لتقييم طبي:
- الألم المزمن والمُنهك: هو العرض الأكثر شيوعًا وشدة. يصفه المرضى غالبًا بأنه ألم عميق ومستمر، يزداد سوءًا مع النشاط البدني أو الوقوف لفترات طويلة، ويقل قليلًا مع الراحة، لكنه لا يختفي تمامًا. قد يعيق هذا الألم النوم ويؤثر سلبًا على الحالة النفسية للمريض.
- التيبس وفقدان نطاق الحركة: يجد المريض صعوبة في تحريك الكاحل والقدم الخلفية في نطاقها الطبيعي. قد يكون هناك شعور بالتصلب، خاصة بعد فترات الراحة أو في الصباح.
- التورم والالتهاب: تظهر المنطقة المحيطة بالكاحل والقدم الخلفية منتفخة ودافئة عند اللمس، خاصة بعد النشاط.
- التشوه الواضح في القدم: قد يتغير شكل القدم بشكل ملحوظ، حيث تبدو ملتفة إلى الداخل أو الخارج، أو قد يكون هناك بروز غير طبيعي للعظام. يؤدي هذا التشوه إلى صعوبة في ارتداء الأحذية العادية.
- عدم الاستقرار والشعور بالضعف: يشعر المريض بأن قدمه "تتأرجح" أو أنها غير ثابتة أثناء المشي أو الوقوف، مما يزيد من خطر السقوط.
- صعوبة المشي والعرج: بسبب الألم وعدم الاستقرار، يضطر المريض إلى العرج أو تغيير طريقة مشيه لتجنب الضغط على القدم المصابة، مما يؤثر على قدرته على المشي لمسافات قصيرة أو طويلة.
- الاحتكاك أو "الخشخشة" داخل المفصل: قد يسمع المريض أو يشعر بصوت احتكاك أو طقطقة داخل المفصل أثناء الحركة، نتيجة لاحتكاك العظام المتآكلة.
إذا كنت تعاني من أي من هذه الأعراض بشكل مزمن ومُتفاقم، فمن الضروري استشارة طبيب عظام متخصص لتقييم حالتك بدقة. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف الخيار الأول للعديد من المرضى الذين يبحثون عن تشخيص دقيق وخطة علاجية فعالة لهذه الحالات المعقدة. خبرته الواسعة تمكنه من تمييز الحالات التي تحتاج إلى تدخل جراحي مثل تثبيت الكاحل والقدم الخلفية بالمسامير النخاعية، وتحديد أفضل نهج علاجي لكل مريض.
الخيارات العلاجية: من الحفظي إلى الجراحي المتقدم
عندما يواجه المريض مشكلة في مفصلي الكاحل والقدم الخلفية، يبدأ الطبيب عادةً بخيارات العلاج الأقل تدخلاً. ومع ذلك، في الحالات الشديدة والمتقدمة، تصبح الجراحة هي الخيار الوحيد لتخفيف الألم واستعادة الوظيفة.
1. الخيارات العلاجية غير الجراحية (التحفظية):
تهدف هذه العلاجات إلى تخفيف الأعراض وتحسين جودة الحياة دون الحاجة للجراحة. غالبًا ما تكون الخطوة الأولى، ولكن فعاليتها تتضاءل مع تقدم المرض وتلف المفاصل.
- الأدوية المسكنة والمضادة للالتهابات: مثل مضادات الالتهاب غير الستيرويدية (NSAIDs) التي تساعد في تقليل الألم والتورم. قد يصف الأطباء أيضًا مسكنات أقوى للتحكم في الألم الشديد.
- العلاج الطبيعي والتأهيل: يركز على تقوية العضلات المحيطة، تحسين نطاق الحركة (للمفاصل غير المتأثرة بشكل مباشر)، وتعليم المريض كيفية حماية المفصل المتضرر وتقنيات المشي الصحيحة.
- أجهزة التقويم والدعامات (Braces and Orthotics): يمكن أن تساعد الجبائر أو الأحذية الخاصة أو الدعامات على تثبيت الكاحل والقدم، وتقليل الضغط على المفاصل المؤلمة، وتحسين محاذاة القدم.
- حقن الكورتيزون أو البلازما الغنية بالصفائح الدموية (PRP): يمكن أن توفر الحقن راحة مؤقتة من الألم والالتهاب، لكنها ليست حلاً طويل الأمد لتلف الغضاريف الشديد.
- تعديل النشاط ونمط الحياة: يشمل تجنب الأنشطة التي تزيد من الألم، وفقدان الوزن لتقليل الضغط على المفاصل، واستخدام وسائل مساعدة مثل العكازات أو المشايات.
متى تفشل العلاجات غير الجراحية؟
تفشل العلاجات غير الجراحية عادة عندما يكون تلف الغضاريف شديدًا، والعظام تحت الغضاريف قد تآكلت، أو عندما يكون هناك تشوه هيكلي كبير لا يمكن تصحيحه بالوسائل التحفظية. في هذه المرحلة، يصبح الألم مستمرًا، وتتأثر القدرة على المشي والعيش بشكل طبيعي بشكل كبير، مما يدفع الأطباء نحو الخيار الجراحي.
2. الخيارات العلاجية الجراحية: تثبيت مفصل الكاحل والقدم الخلفية بالمسامير النخاعية
عندما يصل تلف المفاصل إلى مرحلة متقدمة وتصبح نوعية حياة المريض غير محتملة بسبب الألم والتشوه، يصبح التدخل الجراحي ضروريًا. عملية تثبيت مفصل الكاحل والقدم الخلفية بالمسامير النخاعية (Tibiotalocalcaneal Arthrodesis using a Medullary Nail) هي إجراء جراحي معقد وفعّال يُعتبر حلًا نهائيًا (عملية إنقاذية) لهذه الحالات الشديدة.
ما هي هذه العملية؟
هي عملية دمج جراحي لعظم الساق (Tibia) مع عظم القنزعي (Talus) وعظم العقب (Calcaneus). الهدف هو إزالة الغضروف المتضرر من أسطح هذه العظام، ثم وضعها في وضعية وظيفية صحيحة، وتثبيتها ببعضها البعض باستخدام مسمار معدني طويل يتم إدخاله داخل تجويف نخاع العظم (القناة النخاعية) لعظم الساق، ويمتد عبر عظم القنزعي إلى عظم العقب. يتم تثبيت المسمار بمسامير عرضية إضافية لضمان الاستقرار. بمرور الوقت، تندمج هذه العظام وتلتحم لتصبح كتلة عظمية واحدة صلبة، مما يزيل الألم الناتج عن حركة المفصل المتضرر ويوفر قدمًا مستقرة.
لماذا استخدام المسمار النخاعي؟
يُفضل استخدام المسمار النخاعي في هذه العملية لعدة أسباب:
*
ثبات قوي:
يوفر تثبيتًا داخليًا قويًا وموثوقًا للغاية، وهو أمر حاسم لنجاح عملية الاندماج العظمي، خاصة في حالات نقص العظام أو العظام ذات الجودة الرديئة.
*
تحميل محوري:
يسمح بتحميل مبكر جزئي للوزن في بعض الحالات، مما قد يسرع عملية الشفاء.
*
مناسب للحالات المعقدة:
فعّال بشكل خاص في حالات فقدان العظم، التهاب المفاصل الشديد بعد الصدمة، أو قدم شاركو العصبية، حيث قد لا تكون الصفائح أو المسامير التقليدية كافية.
*
تدخل جراحي أقل:
في بعض التقنيات، يمكن أن يكون الشق الجراحي أصغر مقارنة بالصفائح التي تتطلب كشفًا أوسع للعظام.
أنواع التثبيت المرتبطة:
في بعض الحالات النادرة والمعقدة، قد يضطر الجراح لدمج مفاصل إضافية في القدم الأمامية. يُطلق على دمج جميع العظام التي تتصل بعظم القنزعي (الساق، العقب، الزورقي، المكعبي) اسم "التثبيت الكاحلي الشامل" (Pantalar Arthrodesis)، وهو يمثل دمجًا لمفصل الكاحل ومفاصل القدم الخلفية الثلاثة (عملية تثبيت ثلاثي). هذه الخيارات تُناقش بشكل فردي بناءً على حالة المريض.
أهداف العملية:
الهدف الأساسي من عملية تثبيت مفصل الكاحل والقدم الخلفية هو:
*
تخفيف الألم بشكل دائم:
هذا هو الأكثر أهمية، حيث أن إزالة حركة المفاصل المتضررة يوقف مصدر الألم.
*
تحقيق الاستقرار الميكانيكي الحيوي:
توفير قدم صلبة ومستقرة تسمح بالوقوف والمشي بشكل أفضل.
*
تحسين الوظيفة والقدرة على المشي:
تمكين المريض من العودة إلى الأنشطة اليومية الأساسية بجودة حياة أفضل.
*
تصحيح التشوه:
وضع القدم في وضعية وظيفية صحيحة (قدم مستقيمة بزاوية 90 درجة تقريبًا مع الساق، مع ميل خفيف للخارج).
دور الأستاذ الدكتور محمد هطيف في اتخاذ القرار:
تتطلب عملية تثبيت مفصل الكاحل والقدم الخلفية تقييمًا دقيقًا وشاملاً لكل مريض، حيث لا تُعد خيارًا لكل حالة. يقوم
الأستاذ الدكتور محمد هطيف
بتقييم صور الأشعة السينية والرنين المغناطيسي، وتاريخ المريض الطبي، وأعراضه، وإجراء فحص سريري شامل. بناءً على هذه المعلومات، يناقش الدكتور هطيف مع المريض الخيارات المتاحة، ويشرح له بوضوح الأهداف والتوقعات والمخاطر المحتملة للعملية. خبرته الطويلة في التعامل مع هذه الحالات المعقدة تجعله مؤهلاً بشكل فريد لتقديم أفضل المشورة وتحديد ما إذا كانت هذه العملية هي الأنسب للمريض. يضمن الدكتور هطيف أن يكون المريض مستعدًا تمامًا للرحلة العلاجية ويعي جميع جوانبها.
التحضير للعملية وخطواتها: رحلة نحو التعافي
تتطلب عملية تثبيت مفصل الكاحل والقدم الخلفية تخطيطًا دقيقًا وتحضيرًا شاملاً لضمان أفضل النتائج.
التحضير قبل الجراحة:
- الفحوصات الطبية الشاملة: سيخضع المريض لسلسلة من الفحوصات، بما في ذلك تحاليل الدم، تخطيط القلب الكهربائي، وأشعة الصدر، لتقييم صحته العامة والتأكد من قدرته على تحمل الجراحة والتخدير.
- التصوير التشخيصي المفصل: يتم إجراء أشعة سينية متعددة للكاحل والقدم من زوايا مختلفة، بالإضافة إلى التصوير المقطعي المحوسب (CT Scan) وأحيانًا الرنين المغناطيسي (MRI)، لتقييم مدى تلف المفاصل، وجودة العظام، ووجود أي تشوهات تحتاج إلى تصحيح.
- التوقف عن بعض الأدوية: قد يطلب الطبيب التوقف عن تناول بعض الأدوية قبل الجراحة، مثل مميعات الدم أو بعض المكملات الغذائية، لتقليل خطر النزيف.
- التوقف عن التدخين: يُعد التدخين عاملًا خطيرًا يؤثر سلبًا على التئام العظام. سيُنصح المريض بشدة بالإقلاع عن التدخين قبل الجراحة بأسابيع إن أمكن، للمساعدة في عملية الاندماج العظمي.
- التخطيط لما بعد الجراحة: مناقشة الترتيبات المتعلقة بالمنزل، مثل المساعدة في المهام اليومية، وإزالة العوائق، وتجهيز منطقة معيشة مؤقتة في الطابق الأرضي إذا كان المريض يعيش في منزل متعدد الطوابق، وذلك لتسهيل فترة التعافي.
خطوات العملية الجراحية (شرح مبسط للمريض):
تُجرى العملية عادة تحت التخدير العام. يمكن أن تستغرق عدة ساعات حسب مدى التعقيد.
- التخدير والوضع الجراحي: بعد تخدير المريض، يتم وضعه على طاولة العمليات بحيث يسهل الوصول إلى منطقة الكاحل والقدم.
- الشروع الجراحي (الشق): يقوم الجراح بإجراء شق جراحي في منطقة الكاحل أو حولها. يمكن أن يكون الشق في الجانب الأمامي، الجانبي، أو الخلفي، وذلك حسب تفضيل الجراح وخطة العملية، ويحرص الأستاذ الدكتور محمد هطيف على اختيار المسار الجراحي الأمثل لتقليل الصدمة للأنسجة المحيطة.
- الوصول إلى المفاصل وتجهيزها: يتم كشف مفصلي الكاحل وتحت الكاحل. يقوم الجراح بإزالة الغضروف التالف من أسطح عظم الساق، عظم القنزعي، وعظم العقب. يتم أيضًا إزالة أي نتوءات عظمية أو أنسجة ملتهبة. تُجهز الأسطح العظمية لتكون خشنة ومستعدة للاندماج.
- تصحيح التشوه وتثبيت الوضعية: يتم وضع القدم في الوضعية الصحيحة وظيفيًا (عادةً ما تكون القدم بزاوية 90 درجة مع الساق، مع ميل خفيف للخارج). هذه الخطوة حاسمة لضمان أن تكون القدم مريحة وعملية بعد الشفاء.
- إدخال المسمار النخاعي: يتم إنشاء فتحة صغيرة في نهاية عظم الساق العلوي. يُدخل مسمار معدني طويل مجوف (المسمار النخاعي) عبر هذه الفتحة، ويمرر داخل القناة النخاعية لعظم الساق، ثم يعبر عظم القنزعي، وينزل ليثبت في عظم العقب. يتم استخدام صور الأشعة السينية خلال العملية لتوجيه المسمار بدقة لضمان وضعه الصحيح.
- التثبيت بالمسامير العرضية: بعد وضع المسمار النخاعي الرئيسي، يتم تثبيته بمسامير عرضية أصغر تمر عبر العظام لتثبيت المسمار في مكانه ومنعه من الدوران أو الانزلاق. هذه المسامير العرضية تضمن استقرارًا إضافيًا.
- الطعم العظمي (إذا لزم الأمر): في بعض الحالات، خاصة إذا كان هناك نقص في العظام أو ضعف في الالتئام، قد يستخدم الجراح طعمًا عظميًا (إما من نفس المريض أو من متبرع أو مواد صناعية) لتعزيز عملية الاندماج العظمي.
- إغلاق الجروح: بعد التأكد من الثبات والمحاذاة، يتم إغلاق طبقات الأنسجة والجلد بعناية. توضع ضمادات معقمة وجبيرة أو دعامة لحماية الكاحل والقدم.
يحرص الأستاذ الدكتور محمد هطيف وفريقه على استخدام أحدث التقنيات الجراحية وأكثرها أمانًا، مع إيلاء اهتمام خاص للتفاصيل الدقيقة لضمان تحقيق أفضل النتائج الممكنة وتقليل مخاطر المضاعفات. إن الدقة في تحديد وضعية القدم الصحيحة وتثبيت العظام هو مفتاح نجاح هذه العملية.
التعافي وإعادة التأهيل: خارطة طريق للعودة إلى الحياة النشطة
تُعد فترة التعافي وإعادة التأهيل بعد عملية تثبيت مفصل الكاحل والقدم الخلفية بالمسامير النخاعية جزءًا حيويًا ومحوريًا لنجاح العملية. إنها رحلة تتطلب الصبر والالتزام والتعاون الوثيق مع فريق الرعاية الصحية.
مراحل التعافي الأساسية:
| المرحلة | الفترة الزمنية التقريبية | الأ
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك