فهم ميكانيكا المسامير النخاعية لتجنب خطر كسر المسمار
الخلاصة الطبية
نقدم لك في هذا الدليل خلاصة الأبحاث حول فهم ميكانيكا المسامير النخاعية لتجنب خطر كسر المسمار، اكتشف أسرار ميكانيكا المسامير النخاعية لامتحان FRCS (Tr & Orth)! هي أساس تثبيت كسور العظام الطويلة بنجاح وتقليل المضاعفات. تشمل فهم المواد (تيتانيوم/فولاذ)، تصميم المسمار (صلب/مجوف)، وتأثير قطره الحاسم على الصلابة. هذا الفهم ضروري لتجنب كسر المسمار، خاصة في كسور العظام المعقدة.
الميكانيكا الحيوية لمسامير النخاع العظمي: دليل شامل لتجنب خطر كسر المسمار
تعتبر مسامير النخاع العظمي (Intramedullary Nails - IM nails) ثورة حقيقية في جراحة العظام، حيث أحدثت نقلة نوعية في علاج كسور العظام الطويلة، لاسيما عظام الفخذ والساق والعضد. إن فهم الميكانيكا الحيوية لهذه المسامير ليس مجرد تفصيل أكاديمي، بل هو حجر الزاوية لضمان التئام الكسور بنجاح وتقليل المضاعفات المدمرة مثل كسر المسمار نفسه. إن اختيار المسمار المناسب، وتطبيقه بتقنية جراحية دقيقة، ومتابعة المريض بشكل فعال، كلها عوامل تتضافر لتقرير مصير التعافي. في هذا المقال الشامل، سنتعمق في كل جانب من جوانب الميكانيكا الحيوية لمسامير النخاع العظمي، بدءًا من خصائص المواد المستخدمة وتصميم المسمار، مروراً بالعوامل المعقدة التي تؤثر على خطر كسره، وصولاً إلى استراتيجيات الوقاية والعلاج المتطورة.
يقودنا في هذا الدليل التخصصي الأستاذ الدكتور محمد هطيف، الأستاذ بجامعة صنعاء وأفضل جراح عظام وعمود فقري وكتف في صنعاء، اليمن، وصاحب خبرة تفوق 20 عامًا في جراحة العظام، والذي يشتهر بتطبيقه لأحدث التقنيات مثل الجراحة المجهرية، وتنظير المفاصل 4K، واستبدال المفاصل، مع التزامه بالنزاهة الطبية الصارمة.
الميكانيكا الحيوية للمسامير النخاعية: أساس الاستقرار والشفاء
تعتمد مسامير النخاع العظمي على مبدأ التثبيت الداخلي الذي يحافظ على محاذاة الكسر ويدعم العظم أثناء عملية الشفاء. يتم إدخال المسمار في التجويف النخاعي للعظم الطويل، ويعمل كدعامة داخلية توفر الاستقرار المحوري والدوراني. هذه التقنية تسمح بالحفاظ على التروية الدموية للكسر بشكل أفضل مقارنة ببعض أنواع التثبيت الأخرى، مما يعزز التئام العظام البيولوجي.
كيف يعمل المسمار النخاعي؟
يعمل المسمار على:
*
توفير الاستقرار المحوري:
يمنع قصر العظم أو انحرافه على طول محوره.
*
توفير الاستقرار الدوراني:
يمنع الدوران غير المرغوب فيه لأجزاء الكسر.
*
توزيع الأحمال:
ينقل جزءًا من الأحمال الميكانيكية التي يتعرض لها العظم، مما يقلل من الإجهاد على الكسر ويحميه أثناء الشفاء.
إن فهم قوى الضغط، والشد، والالتواء، والانثناء التي يتعرض لها العظم والمسمار خلال الأنشطة اليومية أمر بالغ الأهمية. فالمسمار مصمم ليتحمل هذه القوى ضمن حدود معينة، ولكن تجاوز هذه الحدود أو وجود عوامل مساعدة يمكن أن يؤدي إلى الفشل الميكانيكي، وأبرزها كسر المسمار.
تشريح العظام الطويلة ودور المسمار النخاعي
تستخدم مسامير النخاع العظمي بشكل أساسي في كسور العظام الطويلة مثل:
*
عظم الفخذ (Femur):
يُعد أطول وأقوى عظم في الجسم، وكسوره تتطلب تثبيتًا قويًا. مسامير الفخذ النخاعية شائعة جدًا.
*
عظم الساق (Tibia):
العظم الأكبر في الجزء السفلي من الساق، وكسوره شائعة جدًا.
*
عظم العضد (Humerus):
العظم الوحيد في الذراع العلوية.
تتميز هذه العظام بوجود تجويف نخاعي مركزي يسمح بإدخال المسمار. إن خصائص العظم (كثافته، شكله، وجود أي تشوهات) تؤثر بشكل مباشر على كيفية استجابة المسمار للقوى الميكانيكية وكفاءته في التثبيت.
خصائص المواد وتصميم المسمار: أسس القوة والمتانة
تُصنع مسامير النخاع العظمي عادةً من مواد ذات توافق حيوي عالٍ ومقاومة ميكانيكية فائقة لضمان بقائها داخل الجسم لفترات طويلة دون تآكل أو تسبب ردود فعل سلبية.
1. خصائص المواد:
-
الفولاذ المقاوم للصدأ (Stainless Steel):
- المزايا: قوة عالية، مقاومة جيدة للتآكل، تكلفة منخفضة نسبياً.
- العيوب: أثقل وزناً، معامل مرونة أعلى قليلاً من التيتانيوم (مما قد يزيد من "تظليل الإجهاد" Stress Shielding)، قد يسبب ردود فعل تحسسية لدى بعض المرضى، وتوافق حيوي أقل قليلاً من التيتانيوم.
-
سبائك التيتانيوم (Titanium Alloys):
- المزايا: خفيفة الوزن، توافق حيوي ممتاز (يقلل من خطر ردود الفعل التحسسية والتهاب الأنسجة)، مقاومة ممتازة للتآكل، معامل مرونة أقرب إلى العظم (مما يقلل من تظليل الإجهاد ويعزز انتقال الأحمال للعظم).
- العيوب: تكلفة أعلى، قد تكون أقل مقاومة للكسر في بعض الظروف مقارنة بالفولاذ عالي القوة.
جدول 1: مقارنة بين مواد مسامير النخاع العظمي
| الخاصية/المادة | الفولاذ المقاوم للصدأ (316L) | سبائك التيتانيوم (Ti-6Al-4V) |
|---|---|---|
| القوة الميكانيكية | عالية جدًا | عالية |
| معامل المرونة | مرتفع (يُسبب تظليل إجهاد أكبر) | أقرب إلى العظم (يُقلل تظليل الإجهاد) |
| الوزن | أثقل | أخف |
| التوافق الحيوي | جيد | ممتاز |
| مقاومة التآكل | جيدة جدًا | ممتازة |
| خطر الحساسية | محتمل | منخفض جدًا |
| التكلفة | أقل نسبيًا | أعلى نسبيًا |
| المرونة | أقل (أكثر صلابة) | أعلى (أكثر مرونة) |
2. تصميم المسمار:
يلعب تصميم المسمار دوراً حاسماً في أدائه الميكانيكي. تأتي المسامير النخاعية بأشكال وأحجام مختلفة:
-
المسامير الصلبة (Solid Nails):
- المزايا: أقوى بشكل عام من المسامير المجوفة في مقاومة الشد النهائي (UTS) وقوى الالتواء والانثناء، خاصة في الأقطار المتساوية.
- العيوب: قد تتطلب تجويفًا نخاعيًا أوسع قليلاً، وقد تزيد من الضغط داخل التجويف النخاعي أثناء الإدخال.
-
المسامير المجوفة (Cannulated Nails):
- المزايا: تسمح بإدخال سلك توجيهي (guide wire) مسبقًا، مما يسهل عملية التثبيت ويقلل من الحاجة إلى فتح الكسر، كما أنها أخف وزنًا.
- العيوب: أضعف قليلاً من المسامير الصلبة بنفس القطر الخارجي بسبب التجويف المركزي.
-
المسامير المقفلة (Interlocking Nails):
- تتميز بوجود ثقوب لولبية في الأطراف يتم من خلالها تثبيت براغي قفل عرضية. هذه البراغي تمنع حركة الدوران والطولية لأجزاء الكسر بالنسبة للمسمار، مما يوفر استقرارًا ثلاثي الأبعاد. يعتبر هذا التصميم هو المعيار الذهبي لمعظم كسور العظام الطويلة.
-
المسامير غير المقفلة (Unreamed Nails):
- أقل شيوعًا الآن، تعتمد على الاحتكاك بين المسمار والعظم لتوفير الاستقرار.
- شكل المسمار: قد يكون مستقيمًا أو منحنيًا قليلاً (مثل انحناء الفخذ الأمامي) ليناسب التشريح الطبيعي للعظم. الأقطار المختلفة والأطوال المتنوعة تسمح للجراح باختيار الأنسب لكل حالة.
الأسباب العميقة لكسر المسمار النخاعي: فهم المشكلة من الجذور
كسر المسمار النخاعي هو مضاعفة خطيرة، غالبًا ما تشير إلى فشل في عملية الشفاء أو وجود قوى ميكانيكية مفرطة. فهم هذه الأسباب ضروري للوقاية والعلاج.
1. عوامل متعلقة بالشفاء البيولوجي للكسر (Non-Union / Delayed Union):
*
عدم الالتئام (Non-Union):
السبب الأكثر شيوعًا لكسر المسمار. إذا لم يلتئم الكسر، يستمر المسمار في تحمل حمولة الإجهاد بشكل كامل لفترة أطول بكثير مما هو مصمم له. تتعرض هذه المسامير لقوى متكررة (إجهاد دوري) تؤدي إلى إجهاد المواد وكسرها في نهاية المطاف (Fatigue Failure).
*
التئام متأخر (Delayed Union):
حالة وسطى بين الالتئام الطبيعي وعدم الالتئام، حيث تستغرق عملية الشفاء وقتًا أطول من المتوقع، مما يزيد من تعرض المسمار للإجهاد.
*
ضعف جودة العظم:
أمراض مثل هشاشة العظام (Osteoporosis)، أو وجود أورام، أو نقص التروية الدموية، يمكن أن تعيق عملية التئام الكسر وتزيد من الاعتماد على المسمار.
*
العدوى:
يمكن أن تعيق العدوى التئام العظم وتضعف المنطقة المحيطة بالمسمار، مما يزيد من خطر الفشل الميكانيكي.
2. عوامل ميكانيكية وهندسية:
*
قوى الإجهاد المفرطة:
*
التحميل المبكر جدًا أو المفرط:
إذا بدأ المريض بتحميل الوزن على الطرف المصاب قبل أن يكون الكسر مستقرًا بيولوجيًا أو ميكانيكيًا، فإن المسمار سيتعرض لقوى هائلة قد تؤدي إلى كسره.
*
السقوط أو الصدمة بعد الجراحة:
أي إصابة جديدة يمكن أن تفرض قوى تفوق قدرة المسمار على التحمل.
*
النشاط المفرط:
ممارسة الرياضات الشديدة أو الأنشطة التي تتطلب قفزًا أو حركات مفاجئة يمكن أن تكسر المسمار.
*
خطأ في التصميم أو التصنيع (نادر جدًا):
على الرغم من معايير الجودة الصارمة، إلا أن عيوبًا مجهرية في المادة أو التصميم قد تضعف المسمار.
*
تظليل الإجهاد (Stress Shielding):
يحدث عندما يتحمل المسمار معظم الإجهاد الميكانيكي، مما يقلل من التحفيز اللازم لنمو العظم في منطقة الكسر. قد يؤدي ذلك إلى ضعف العظم حول المسمار أو عدم التئام الكسر بشكل كافٍ.
*
عدم كفاية تثبيت البراغي القفلية:
إذا كانت البراغي القفلية غير مثبتة بإحكام أو كانت قليلة العدد، فإنها قد تسمح بحركة دقيقة بين المسمار والعظم، مما يزيد من الإجهاد على المسمار.
*
الاختيار الخاطئ للمسمار:
اختيار مسمار بقطر أو طول غير مناسب للكسر أو لجودة عظم المريض يمكن أن يجعله عرضة للكسر.
3. عوامل متعلقة بالتقنية الجراحية:
*
سوء المحاذاة (Malalignment):
إذا لم يتم تثبيت الكسر بمحاذاة صحيحة، فإن المسمار سيتعرض لقوى انحناء غير متوازنة، مما يزيد من خطر كسره.
*
فجوة الكسر الكبيرة:
الفجوات الكبيرة بين أجزاء الكسر تزيد من المسافة التي يجب أن يغطيها المسمار، مما يجعله أكثر عرضة لقوى الالتواء والانحناء.
*
ضرر المسمار أثناء الإدخال:
قد يتعرض المسمار لضرر ميكانيكي أثناء عملية الإدخال (مثل الانثناء المفرط أو الخدوش)، مما يخلق نقاط ضعف تزيد من خطر الكسر المستقبلي.
أعراض كسر المسمار النخاعي
تتضمن أعراض كسر المسمار النخاعي عادةً ما يلي:
*
ألم جديد أو متفاقم:
غالبًا ما يكون الألم هو العرض الأول والأكثر وضوحًا، ويحدث في موقع الكسر السابق أو حوله.
*
عدم الاستقرار في الطرف المصاب:
قد يشعر المريض بحركة غير طبيعية أو عدم استقرار في الساق أو الذراع.
*
تورم أو كدمات:
في بعض الحالات، قد يكون هناك تورم أو كدمات حول موقع الكسر.
*
عدم القدرة على تحمل الوزن:
إذا كان الكسر في الساق أو الفخذ، قد يصبح المريض غير قادر على الوقوف أو المشي.
*
تشوه ملحوظ:
في حالات نادرة، قد يكون هناك تشوه واضح في الطرف المصاب.
يتطلب تشخيص كسر المسمار عادةً فحصًا سريريًا دقيقًا وصور أشعة سينية (X-rays) متعددة الزوايا، وقد تحتاج بعض الحالات إلى تصوير مقطعي محوسب (CT scan) لتقييم مدى الكسر وحالة العظم المحيط به.
خيارات العلاج الشاملة لكسر المسمار النخاعي
كسر المسمار النخاعي هو دائمًا مؤشر على مشكلة أعمق، غالبًا ما تكون عدم التئام الكسر الأصلي. لذلك، يجب أن يهدف العلاج إلى معالجة كل من المسمار المكسور وسبب الفشل الأساسي. العلاج دائمًا جراحي في معظم الحالات.
1. الإعداد للعلاج:
قبل أي تدخل جراحي، يقوم الأستاذ الدكتور محمد هطيف بتقييم شامل لحالة المريض، يشمل:
*
تقييم طبي كامل:
لفهم الحالة الصحية العامة للمريض وأي أمراض مصاحبة.
*
تقييم مفصل للكسر:
تحديد موقع كسر المسمار، وحالة العظم المحيط به، ووجود أي علامات للعدوى.
*
التصوير المتقدم:
الأشعة السينية، الأشعة المقطعية، وفي بعض الأحيان الرنين المغناطيسي، لتقديم صورة واضحة وشاملة.
*
مناقشة متعمقة مع المريض:
لشرح الخيارات العلاجية والمخاطر والنتائج المتوقعة، مع الالتزام بالنزاهة الطبية الصارمة.
2. الخيارات الجراحية (الجراحة هي المعيار الذهبي):
-
إزالة المسمار المكسور وإعادة التثبيت بمسمار جديد (Revision Nailing):
- الوصف: هذه هي الطريقة الأكثر شيوعًا. تتضمن إزالة الأجزاء المكسورة من المسمار القديم، والتي قد تتطلب مهارة وخبرة عالية، خاصة إذا كان جزء من المسمار مدفونًا بعمق أو محشورًا. بعد ذلك، يتم تنظيف التجويف النخاعي (Reaming)، وإدخال مسمار نخاعي جديد أكبر قطرًا وأقوى.
- متى يُفضل: عندما يكون الكسر الأصلي لم يلتئم، وحالة العظم تسمح بإعادة التثبيت بمسمار.
- ميزات الأستاذ الدكتور محمد هطيف: يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في مثل هذه العمليات المعقدة، مستخدمًا تقنيات الجراحة المجهرية لتحديد موقع الأجزاء المكسورة بدقة، مما يقلل من تضرر الأنسجة المحيطة ويسهل إزالة المسمار المكسور بأمان.
-
التثبيت بالصفائح والبراغي (Plate and Screw Fixation):
- الوصف: في بعض الحالات، خاصة إذا كان العظم ضعيفًا جدًا أو إذا كان التجويف النخاعي متضررًا، قد يختار الجراح إزالة المسمار المكسور وتثبيت العظم بصفائح وبراغي على السطح الخارجي للعظم.
- متى يُفضل: في حالات عدم التئام الكسر المعقدة، أو وجود عدوى تمنع استخدام مسمار داخلي جديد، أو عندما يكون هناك فقدان كبير للعظم.
-
إزالة المسمار المكسور والتطعيم العظمي (Bone Grafting):
- الوصف: غالبًا ما يرافق عدم التئام الكسر نقص في التكوين العظمي. في هذه الحالات، يتم إزالة المسمار المكسور، وتنظيف منطقة عدم الالتئام، ثم إضافة طعم عظمي (من جسم المريض نفسه Autograft، أو من متبرع Allograft، أو مواد صناعية). يمكن استخدام الطعم العظمي مع مسمار جديد أو صفائح.
- متى يُفضل: عند وجود فجوة كبيرة في العظم أو دليل على ضعف قدرة العظم على الالتئام.
-
التثبيت الخارجي (External Fixation):
- الوصف: في حالات العدوى الشديدة أو الكسورة المفتوحة المعقدة التي تتطلب إدارة الجرح قبل التثبيت الداخلي، قد يستخدم التثبيت الخارجي كحل مؤقت أو دائم.
- متى يُفضل: حالات العدوى النشطة، الكسور المفتوحة الشديدة، أو كسور العظام التي لا يمكن تثبيتها داخليًا على الفور.
3. استراتيجيات إضافية لتعزيز الشفاء:
*
التحفيز الكهربائي أو بالموجات فوق الصوتية:
يمكن استخدامها لتعزيز عملية التئام العظام.
*
العلاج البيولوجي:
مثل استخدام بروتينات التشكل العظمي (BMPs) أو خلايا جذعية لتعزيز نمو العظم.
جدول 2: عوامل خطر كسر المسمار النخاعي واستراتيجيات الوقاية والعلاج
| عامل الخطر الرئيسي | التفاصيل | استراتيجيات الوقاية | استراتيجيات العلاج (عند الكسر) |
|---|---|---|---|
| عدم التئام الكسر (Non-union) | استمرار المسمار في تحمل الحمل الكلي بسبب فشل العظم في الالتئام. | تقنية جراحية دقيقة، اختيار مسمار مناسب، تطعيم عظمي مبكر إذا لزم الأمر. | إزالة المسمار المكسور، إعادة التثبيت بمسمار جديد و/أو صفيحة، تطعيم عظمي، تحفيز بيولوجي. |
| التحميل المبكر/المفرط | ممارسة أنشطة مجهدة أو تحمل وزن زائد قبل شفاء الكسر بشكل كافٍ. | تعليم المريض، التوجيه الصارم بشأن قيود حمل الوزن، برنامج إعادة تأهيل تدريجي. | معالجة عدم الالتئام الأساسي، ثم إصلاح المسمار المكسور. |
| اختيار المسمار غير المناسب | قطر أو طول غير مناسب، أو نوع مسمار لا يتناسب مع نمط الكسر أو جودة العظم. | تخطيط جراحي دقيق، استخدام أحدث صور الأشعة، خبرة الجراح في اختيار الغرسة. | إزالة المسمار، استبداله بآخر مناسب، معالجة عدم الالتئام. |
| سوء المحاذاة الجراحية | عدم تثبيت أجزاء الكسر بشكل صحيح، مما يؤدي إلى قوى إجهاد غير متوازنة على المسمار. | تقنية جراحية ماهرة، استخدام أدوات توجيه دقيقة، خبرة جراح العظام. | تصحيح المحاذاة، إزالة المسمار المكسور، إعادة التثبيت. |
| جودة العظم الضعيفة | هشاشة العظام، أورام العظام، نقص التروية الدموية، أمراض التمثيل الغذائي للعظم. | تقييم شامل قبل الجراحة، علاج هشاشة العظام، اختيار تثبيت أكثر قوة. | معالجة سبب ضعف العظم، استخدام تثبيت مزدوج (مسمار + صفيحة)، تطعيم عظمي. |
| العدوى | تضعف العظم وتعيق الالتئام، مما يزيد من الإجهاد على المسمار. | تقنية جراحية معقمة، استخدام المضادات الحيوية الوقائية، إدارة الجرح الجيدة. | إزالة المسمار المكسور، تنظيف الجرح، علاج العدوى بالمضادات الحيوية، ثم إعادة التثبيت. |
إجراءات استبدال المسمار المكسور: خطوة بخطوة
يُعد استبدال المسمار النخاعي المكسور إجراءً جراحيًا معقدًا يتطلب دقة ومهارة عالية. فيما يلي نظرة عامة على الخطوات النموذجية التي يتبعها الأستاذ الدكتور محمد هطيف وفريقه:
1. التحضير قبل الجراحة:
*
التقييم الشامل:
مراجعة جميع صور الأشعة والفحوصات، وتخطيط دقيق للعملية لتحديد أفضل طريقة لإزالة الأجزاء المكسورة واختيار المسمار الجديد.
*
التخدير:
يتم تخدير المريض تخديرًا عامًا.
*
التعقيم:
يتم تعقيم المنطقة الجراحية جيدًا لتقليل خطر العدوى.
2. إزالة المسمار المكسور:
*
الوصول الجراحي:
يتم فتح شق جراحي في نفس موقع الشق الأصلي أو بالقرب منه، للوصول إلى العظم والمسمار.
*
تحديد موقع الكسر:
يتم تحديد مكان كسر المسمار بدقة، والذي قد يكون صعبًا إذا كان الجزء السفلي من المسمار مدفونًا بعمق داخل التجويف النخاعي. هنا تبرز أهمية خبرة الجراح واستخدام التصوير الفلوري (Fluoroscopy) أثناء العملية.
*
إزالة الجزء العلوي:
عادة ما يكون الجزء العلوي من المسمار (مع براغي القفل العلوية) أسهل في الإزالة.
*
إزالة الجزء السفلي:
يمثل الجزء السفلي المكسور التحدي الأكبر. قد يتطلب:
*
أدوات خاصة:
استخدام مستخرجات المسامير (Nail Extractors) أو أدوات تثبيت خاصة لإمساك الجزء المتبقي.
*
توسيع التجويف النخاعي:
في بعض الأحيان، قد يحتاج الجراح إلى توسيع التجويف النخاعي قليلاً حول الجزء المتبقي للسماح بإزالته.
*
نوافذ عظمية (Bone Windows):
في حالات نادرة ومعقدة جدًا، قد يضطر الجراح إلى عمل نافذة صغيرة في قشرة العظم للوصول إلى الجزء المكسور وإزالته بأمان. هذا يتطلب تقنية دقيقة لمنع إضعاف العظم.
*
تنظيف التجويف:
بعد إزالة جميع الأجزاء، يتم تنظيف التجويف النخاعي جيدًا لإزالة أي بقايا معدنية أو أنسجة غير مرغوب فيها، وإعداد التجويف للمسمار الجديد.
3. إعداد العظم والتطعيم العظمي (إذا لزم الأمر):
*
معالجة عدم الالتئام:
يتم تنشيط أطراف الكسر التي لم تلتئم (Debridement) لإزالة النسيج الليفي وتعزيز بيئة التئام العظام.
*
التطعيم العظمي:
إذا كانت هناك فجوة كبيرة أو كان هناك نقص في الأنسجة العظمية، يقوم الأستاذ الدكتور محمد هطيف بإضافة طعم عظمي (عادة من حوض المريض) لملء الفجوة وتعزيز الشفاء.
4. إدخال المسمار النخاعي الجديد:
*
توسيع التجويف (Reaming):
يتم توسيع التجويف النخاعي تدريجيًا باستخدام مثاقب خاصة لضمان ملاءمة محكمة للمسمار الجديد. هذا يعزز الاستقرار ويسمح بوضع مسمار بقطر أكبر وأقوى.
*
إدخال المسمار الجديد:
يتم إدخال المسمار النخاعي الجديد (عادة ما يكون أطول و/أو أوسع من المسمار السابق) بعناية عبر التجويف النخاعي.
*
تثبيت البراغي القفلية:
يتم تثبيت براغي قفل علوية وسفلية لتثبيت المسمار بإحكام في العظم ومنع الدوران أو الحركة الطولية.
5. الإغلاق:
* يتم غسل الجرح جيدًا، ثم إغلاق الطبقات العضلية والأنسجة تحت الجلد والجلد بغرز جراحية.
* يتم وضع ضمادة معقمة.
إن استخدام الأستاذ الدكتور محمد هطيف لتقنيات الجراحة المجهرية والتصوير المتقدم أثناء العملية يعزز من دقة الإجراء ويقلل من المخاطر المرتبطة بهذا النوع من الجراحات.
دليل شامل لإعادة التأهيل بعد جراحة كسر المسمار النخاعي
إعادة التأهيل جزء لا يتجزأ من التعافي بعد جراحة كسر المسمار النخاعي. يهدف إلى استعادة القوة، المرونة، والوظيفة الكاملة للطرف المصاب. يضع الأستاذ الدكتور محمد هطيف وفريقه خطة تأهيل فردية لكل مريض، تركز على التقدم التدريجي والآمن.
المراحل العامة لإعادة التأهيل:
المرحلة الأولى: ما بعد الجراحة مباشرة (الأسابيع 0-6)
*
إدارة الألم:
التركيز على التحكم في الألم باستخدام الأدوية الموصوفة.
*
حماية الجرح:
العناية بالجرح، تغيير الضمادات بانتظام لمنع العدوى.
*
التحكم في التورم:
استخدام الثلج ورفع الطرف المصاب.
*
حركة المفاصل المجاورة:
البدء بتمارين لطيفة لتحريك المفاصل المجاورة (مثل الركبة والكاحل لكسر الساق) لمنع التيبس، غالبًا ما تكون تمارين سلبية أو بمساعدة.
*
تمارين التقوية غير الحاملة للوزن:
تمارين لتقوية العضلات دون تحميل وزن على الطرف المصاب (مثل شد العضلات الأيزومترية).
*
قيود حمل الوزن:
يحدد الأستاذ الدكتور هطيف بدقة متى يمكن للمريض البدء في تحمل الوزن، والذي قد يكون جزئيًا أو غير مسموح به على الإطلاق في البداية، اعتمادًا على مدى تعقيد الكسر واستقراره. غالبًا ما يتم استخدام العكازات أو المشاية.
المرحلة الثانية: التئام الكسر المبكر (الأسابيع 6-12)
*
التقدم في حمل الوزن:
بناءً على صور الأشعة وتقييم الجراح لمدى التئام العظم، يبدأ المريض تدريجيًا في زيادة تحمل الوزن. هذا قد يكون من حمل الوزن الجزئي إلى الكامل.
*
تمارين نطاق الحركة:
زيادة شدة تمارين نطاق الحركة للمفاصل المتأثرة.
*
تقوية العضلات:
البدء بتمارين تقوية أكثر نشاطًا، بما في ذلك تمارين المقاومة الخفيفة باستخدام الأوزان الخفيفة أو الأربطة المطاطية.
*
تمارين التوازن والتنسيق:
البدء بتمارين لتحسين التوازن، خاصة إذا كان الكسر في الطرف السفلي.
المرحلة الثالثة: التئام الكسر المتقدم واستعادة الوظيفة (الأسابيع 12 فما فوق)
*
زيادة شدة التمارين:
زيادة تدريجية في شدة تمارين التقوية، مع التركيز على المجموعات العضلية الرئيسية.
*
العودة إلى الأنشطة الوظيفية:
العمل على استعادة القدرة على أداء الأنشطة اليومية، مثل المشي لفترات أطول، صعود الدرج، والقيادة.
*
تمارين خاصة بالرياضة (إن أمكن):
إذا كان المريض رياضيًا، يتم إعداد برنامج متخصص للعودة التدريجية والآمنة لممارسة الرياضة، مع التركيز على حركات معينة تتطلبها رياضته.
*
التقييم المستمر:
يقوم الأستاذ الدكتور محمد هطيف بمتابعة تقدم المريض من خلال الفحوصات الدورية وصور الأشعة للتأكد من التئام الكسر وسلامة المسمار.
نصائح مهمة للمريض خلال فترة إعادة التأهيل:
*
الالتزام التام:
يجب على المريض الالتزام بالتعليمات والتمارين الموصوفة من قبل الأستاذ الدكتور محمد هطيف وفريق العلاج الطبيعي.
*
الاستماع إلى الجسم:
تجنب أي نشاط يسبب ألمًا حادًا أو متزايدًا.
*
الصبر والمثابرة:
التعافي يستغرق وقتًا وجهدًا.
*
التغذية الجيدة:
نظام غذائي متوازن وغني بالبروتين والكالسيوم وفيتامين د يدعم التئام العظام.
*
تجنب التدخين:
التدخين يعيق بشدة عملية التئام العظام.
يهدف فريق الأستاذ الدكتور محمد هطيف إلى تمكين المرضى من العودة إلى أقصى قدر ممكن من وظائفهم ونوعية حياتهم، مع التأكيد على أهمية المتابعة المستمرة للحفاظ على هذه النتائج.
قصص نجاح المرضى مع الأستاذ الدكتور محمد هطيف
في عيادة الأستاذ الدكتور محمد هطيف، تتجسد الخبرة والمهارة في كل قصة نجاح. هؤلاء المرضى هم شهادة على التزامه بتوفير أعلى مستويات الرعاية الجراحية وخطط التعافي الشاملة.
قصة نجاح 1: الأستاذ أحمد – تحدي كسر الفخذ المتكرر
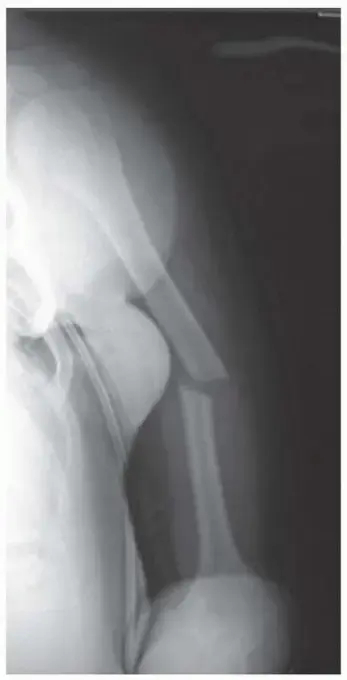
كان الأستاذ أحمد، 55 عامًا، قد تعرض لكسر معقد في عظم الفخذ إثر حادث سير قبل عدة سنوات، وتم تثبيته بمسمار نخاعي في إحدى المستشفيات. للأسف، وبعد فترة من التعافي النسبي، بدأ يعاني من آلام شديدة ومفاجئة في الفخذ، ليتبين من الأشعة أن المسمار قد كُسر بسبب عدم التئام الكسر الأصلي بشكل كامل. كانت حالته معقدة بسبب وجود أجزاء من المسمار المكسور داخل العظم، وتلف في الأنسجة المحيطة.
توجه الأستاذ أحمد إلى الأستاذ الدكتور محمد هطيف، الذي قام بتقييم شامل ودقيق لحالته. أوضح الدكتور هطيف للأستاذ أحمد بكل نزاهة طبية التحديات الكبيرة التي تواجه العملية، مؤكدًا على ضرورة إزالة الأجزاء المكسورة بدقة متناهية وإعادة بناء العظم. استخدم الدكتور هطيف خبرته التي تفوق 20 عامًا، وتقنية الجراحة المجهرية، لإزالة بقايا المسمار المكسور بنجاح، ثم قام بتنظيف موقع الكسر وتنشيطه، وإدخال مسمار نخاعي جديد أكبر وأقوى، مدعومًا بطعم عظمي من حوض الأستاذ أحمد لتعزيز الالتئام.
بعد فترة تأهيل مكثفة تحت إشراف فريق الأستاذ الدكتور هطيف، استعاد الأستاذ أحمد قدرته على المشي دون ألم. وهو الآن يتمتع بحياة طبيعية، ويمارس هواياته، ممتنًا للمهارة والدقة والرعاية التي تلقاها.
قصة نجاح 2: السيدة فاطمة – استعادة الأمل بعد كسر الساق المعقد
عانت السيدة فاطمة، 48 عامًا، من كسر مفتوح في عظم الساق تطلب تثبيتًا بمسمار نخاعي. ومع ذلك، لم يلتئم الكسر بشكل جيد، وبعد شهور من المعاناة، انكسر المسمار. كانت السيدة فاطمة تشعر باليأس من استعادة وظيفة ساقها.
عندما استشارت الأستاذ الدكتور محمد هطيف، قدم لها خطة علاج واضحة وشاملة. أدرك الدكتور هطيف أن كسر المسمار كان نتيجة مباشرة لعدم التئام الكسر الأصلي، وربما كان هناك عامل بيولوجي يعيق الشفاء. قام بإجراء جراحة دقيقة لإزالة المسمار المكسور، وخلال نفس الجراحة، قام بتنظيف شامل لموقع الكسر وأخذ عينة من العظم لفحصها، ثم قام بتطعيم عظمي كبير ووضع مسمار نخاعي جديد بتقنية تثبيت متطورة لضمان أقصى قدر من الاستقرار.
بفضل المتابعة الدقيقة وإشراف الأستاذ الدكتور هطيف وفريقه على برنامج إعادة التأهيل، بدأت السيدة فاطمة في استعادة قوتها وحركتها تدريجيًا. وبعد عام من الجراحة، التئم كسرها تمامًا. السيدة فاطمة اليوم تستطيع المشي دون عكازات، وقد استعادت ثقتها وقدرتها على رعاية أسرتها، وتحكي قصة شفائها كدليل على كفاءة الدكتور هطيف ونزاهته الطبية.
قصة نجاح 3: الشاب يوسف – العودة إلى النشاط بعد إصابة رياضية
الشاب يوسف، 22 عامًا، لاعب كرة قدم متحمس، تعرض لكسر في عظم الساق أثناء مباراة، وتم تثبيته بمسمار نخاعي. بعد أشهر قليلة من العملية، عاد يوسف للتدريب بقوة مفرطة ودون الالتزام الكامل بتعليمات الطبيب، مما أدى إلى كسر المسمار. كان يوسف محبطًا وخائفًا من أن مسيرته الرياضية قد انتهت.
استقبل الأستاذ الدكتور محمد هطيف يوسف بترحيب، وفهم شغفه بالرياضة، لكنه أوضح له بحزم ولكن بتعاطف أهمية الالتزام بالبروتوكولات الطبية. قام الدكتور هطيف بإجراء جراحة دقيقة لاستبدال المسمار المكسور بمسمار جديد أقوى، مع التأكيد على أهمية استقرار الكسر قبل أي تحميل مفرط. وضع الدكتور هطيف برنامج تأهيل صارمًا ومدروسًا ليوسف، يركز على التقدم التدريجي والمراقبة المستمرة.
بفضل إرشادات الأستاذ الدكتور هطيف وفريقه، والتحفيز المستمر، التزم يوسف ببرنامجه التأهيلي بكل دقة. وبعد فترة من إعادة التأهيل الشاملة، عاد يوسف إلى الملاعب، ممارسًا رياضته المفضلة بكامل قوته وثقته، مع فهم عميق لأهمية العناية بجسده والالتزام بتعليمات الخبراء. يوسف الآن يشارك بفاعلية في فريقه، وينصح كل من حوله بالتوجه إلى الأستاذ الدكتور محمد هطيف لخبرته وكفاءته الفريدة.
أسئلة شائعة حول مسامير النخاع العظمي وكسورها (FAQ)
1. ما هو المسمار النخاعي (IM nail) بالضبط؟
المسمار النخاعي هو جهاز تثبيت داخلي يستخدم لعلاج كسور العظام الطويلة (مثل الفخذ والساق والعضد). يتم إدخاله في التجويف المركزي للعظم (النخاع) لتوفير الدعم والاستقرار أثناء عملية التئام العظم.
2. ما هي المدة التي يبقى فيها المسمار النخاعي داخل الجسم؟
في معظم الحالات، يبقى المسمار النخاعي داخل الجسم بشكل دائم. تتم إزالته فقط إذا كان يسبب مشاكل مثل الألم، أو العدوى، أو إذا كان هناك كسر في المسمار نفسه. قرار الإزالة يتم مناقشته مع المريض بناءً على تقييم الأستاذ الدكتور محمد هطيف.
3. ما هي العلامات التي تدل على كسر المسمار النخاعي؟
تشمل العلامات الشائعة ألمًا جديدًا أو متفاقمًا في موقع الكسر السابق، وعدم الاستقرار أو حركة غير طبيعية في الطرف المصاب، وصعوبة في تحمل الوزن، وأحيانًا تورمًا أو تشوهًا ملحوظًا. يتطلب التشخيص تأكيدًا عبر الأشعة السينية أو الفحوصات التصويرية الأخرى.
4. لماذا ينكسر المسمار النخاعي؟
السبب الرئيسي لكسر المسمار هو عدم التئام الكسر الأصلي. عندما لا يلتئم العظم، يستمر المسمار في تحمل قوى الإجهاد الميكانيكية بشكل كامل، مما يؤدي إلى "إجهاد المواد" (Fatigue Failure) بمرور الوقت. عوامل أخرى تشمل التحميل المبكر أو المفرط، وسوء المحاذاة الجراحية، وضعف جودة العظم، والعدوى.
5. هل يمكن تجنب كسر المسمار النخاعي؟
نعم، يمكن تقليل خطر كسر المسمار بشكل كبير من خلال:
* التقنية الجراحية الدقيقة واختيار المسمار المناسب من قبل جراح خبير مثل الأستاذ الدكتور محمد هطيف.
* الالتزام الصارم بتعليمات الطبيب بخصوص قيود حمل الوزن وأنشطة إعادة التأهيل.
* المتابعة الدورية مع الجراح لتقييم تقدم التئام الكسر.
* معالجة أي حالات صحية كامنة مثل هشاشة العظام.
6. ما هو علاج كسر المسمار النخاعي؟
العلاج الرئيسي هو الجراحة. يتضمن عادةً إزالة الأجزاء المكسورة من المسمار القديم، وتنظيف موقع عدم الالتئام (إذا كان موجودًا)، ثم إعادة التثبيت بمسمار نخاعي جديد (أو في بعض الحالات صفيحة وبراغي) وقد يتطلب تطعيمًا عظميًا لتعزيز الشفاء. يختار الأستاذ الدكتور محمد هطيف العلاج الأمثل بناءً على حالة كل مريض.
7. هل ستكون الجراحة الثانية (لإصلاح المسمار المكسور) أكثر صعوبة من الأولى؟
غالبًا ما تكون الجراحة لإزالة مسمار مكسور وإعادة التثبيت أكثر تعقيدًا وتستغرق وقتًا أطول من الجراحة الأولية، وذلك بسبب تحدي إزالة الأجزاء المكسورة والتغيرات التي تحدث في العظم. هذه العمليات تتطلب مهارة وخبرة عالية، وهو ما يتوفر لدى الأستاذ الدكتور محمد هطيف وفريقه.
8. ما هي فترة التعافي بعد جراحة استبدال المسمار المكسور؟
تعتمد فترة التعافي على عدة عوامل، بما في ذلك مدى تعقيد الكسر، ونوع الجراحة، واستجابة المريض للعلاج. بشكل عام، قد تستغرق أسابيع إلى شهور، وتتطلب برنامج إعادة تأهيل مكثف. يحرص الأستاذ الدكتور محمد هطيف على توفير خطة تأهيل شاملة ومتابعة مستمرة لضمان أفضل النتائج.
9. هل يمكنني العودة لممارسة الرياضة بعد شفاء كسر المسمار النخاعي؟
العودة إلى ممارسة الرياضة ممكنة في معظم الحالات، ولكن يجب أن تكون تدريجية وتحت إشراف طبي صارم. يعتمد التوقيت على مدى التئام الكسر بشكل كامل، وقوة العضلات، ونوع الرياضة. الأستاذ الدكتور محمد هطيف وفريقه يوجهون المرضى خلال هذه العملية لضمان عودة آمنة ومستدامة.
10. كيف يمكن للأستاذ الدكتور محمد هطيف أن يساعد في حالات كسر المسمار النخاعي؟
بصفته الأستاذ بجامعة صنعاء وأفضل جراح عظام وعمود فقري وكتف في صنعاء، اليمن، وبخبرة تفوق 20 عامًا، يقدم الأستاذ الدكتور محمد هطيف رعاية متكاملة لهذه الحالات. تشمل خبرته التقييم الدقيق، تخطيط الجراحة المعقدة، إزالة المسامير المكسورة بأمان باستخدام تقنيات متطورة مثل الجراحة المجهرية، وإعادة التثبيت باستخدام أحدث الغرسات. بالإضافة إلى ذلك، يلتزم الأستاذ الدكتور هطيف بالنزاهة الطبية الصارمة ويقدم خطط تأهيل مخصصة لضمان أفضل النتائج للمرضى.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك